АТЛАС Атлас операций на желчных путях. Красильников Д.М., Маврин М.И., Маврин В.М.. АТЛАС Атлас операций на желчных путях. Красильников Д.М., Маврин. Казанский государственный медицинский университет д. М. Красильников, М. И. Маврин, В. М. Маврин атлас операций на желчных путях
 Скачать 1.69 Mb. Скачать 1.69 Mb.
|
ГЕПАТОХОЛАНГИОДИГЕСТИВНЫЕ АНАСТОМОЗЫВнутрипеченочные холангиодигестивные анастомозы применяют при высоких стриктурах внепеченочных желчных протоков, а также при обширных резекциях печени по поводу рака или альвеококкоза. Чаще для таких анастомозов используется тонкая кишка и реже - желудок. W.P.Longmire (1977) рекомендует гепатохолангиоеюностомию после резекции левой доли печени. Операцию выполняют в том случае, если существуют анастомозы между печеночными протоками левой и правой долями печени. Их устанавливают с помощью интраоперационной чрезпеченочной холангиогра-фии. Если анастомозы между обоими долевыми печеночными протоками отсутствуют, то формируют две холангиоеюностомы после резекции левой и правой долей печени. Для мобилизации левой доли печени рассекают серповидную и левую венечную связки. На верхней и нижней поверхности печени, захватывая серповидную связку, накладывают узловые кетгутовые швы на глубину не более 2 см, чтобы не пережать крупные желчные протоки. Кровотечение останавливают с помощью жгута, сдавливающего всю левую долю печени (рис. 44). После резекции печени устанавливают резиновую трубку с боковыми отверстиями в желчном протоке и тощей кишке, выключенной по Ру. Ее подшивают узловыми швами к заднему краю раневой поверхности печени. После фиксации кишки к переднему краю разреза печени дренаж Фелькера выводят наружу через небольшое отверстие в брюшной стенке. 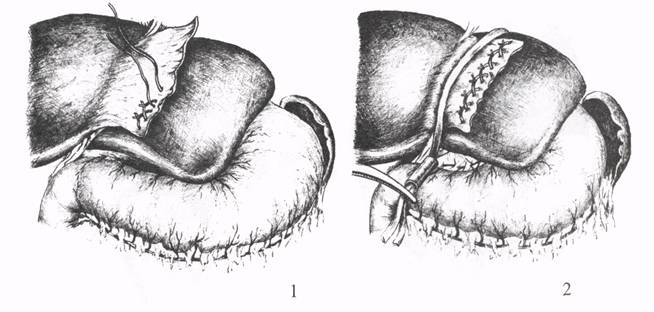 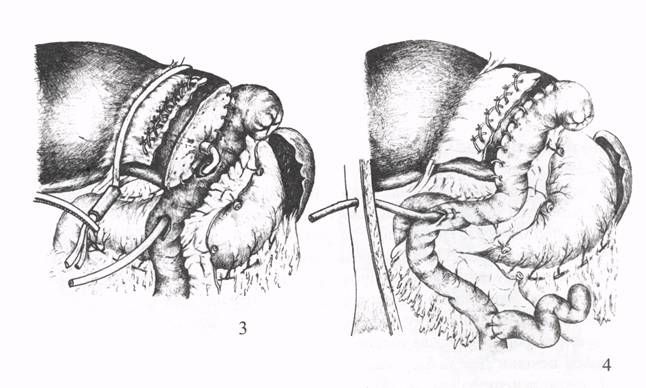 Рис. 44. Гепатохолангиоеюностомия по Longmire: I - гемостатические швы; 2 - наложение жгута на левую долю печени; 3 - подшивание кишки к заднему краю печени и введение трубки в желчный проток и кишку; 4 - выведение дренажа Фелькера и подшивание кишки к печени. 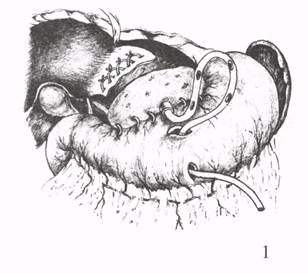 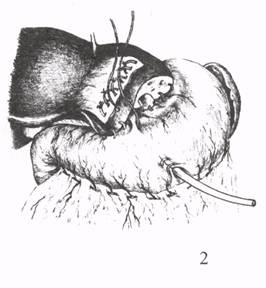 Рис. 45. Гепатохолангиогастростомия по Doglitti: 1 - введение трубки в желчный проток и желудок; 2 - подшивание желудка к краям разреза печени и выведение дренажа по Фелькеру. Ряд авторов (Dogliotti, 1946) предпочитает отводить желчь из внутрипеченочных протоков в желудок с помощью холангиогастростомии. После резекции левой доли печени формируют гепатохолангиогастроанастомоз. Желудок подшивают к краям разреза печени вокруг дренажной трубки. Дренаж Фельке-ра фиксируют к стенке желудка и коже (рис. 45). Недостатком таких операций являются сужения наложенных анастомозов. Для их профилактики и улучшения результатов лечения используют сменный транспеченочный дренаж. Таким образом, восстановительные и реконструктивные операции при высоких посттравматических стриктурах печеночных протоков технически сложны, опасны из-за возможного повреждения магистральных сосудов в воротах печени и нередко сопровождаются осложнениями в раннем послеоперационном периоде (несостоятельность желчеотводящего анастомоза, желчно-геморрагический затек с образованием подпеченочного и субдиафрагмального абсцессов, гемобилия, образование ложного хода в печени при проведении чрез-печеночного дренажа, перитонит). На несостоятельность анастомоза указывает выделение наружу по страховочному дренажу из подпеченочного пространства желчи и кишечного содержимого на 5-7 сутки после операции и выход контрастного вещества за пределы анастомоза при фистулохолангиографии. При симптомах желчного перитонита выполняют релапаротомию, санацию брюшной полости и дренирование. Анастомоз не перекладывают. Оба конца сменного транспеченочного дренажа оставляют открытыми. Причинами желчно-геморрагического затека и абсцедирования субдиафрагмального и подпеченочного пространства являются недостаточный гемостаз, отсутствие герметизма в месте выхода дренажа из печени, расхождение швов анастомоза, желчная гипертензия и неадекватное наружное дренирование. При симптомах поддиафрагмального абсцесса (высокое стояние правого купола диафрагмы и ограничение его подвижности, горизонтальный уровень жидкости, экссудативный плеврит, выхождение контрастного вещества в полость) необходимо вскрыть и дренировать полость абсцесса передним или задним доступом в зависимости от его локализации. Можно ввести дренажную трубку в поддиафрагмальное пространство под контролем ультразвукового исследования. Для предупреждения травматизации печени и подтекания желчи мимо дренажа К.Д.Тоскин и соавт. (1990) выводили трубку через правый печеночный проток в области шейки желчного пузыря или круглую связку печени. Гемобилия возникает вследствие травмы печени при проведении дренажной трубки, прошивания стенки желчного протока, кишки и печеночной артерии при формировании анастомоза. При неэффективности гемостатической терапии показана релапаротомия, рассечение передней стенки желчеотводя-щего анастомоза и ушивание сосудисто-желчной или кишечной фистулы. В отдаленном периоде после реконструктивных операций могут наблюдаться такие осложнения, как рестеноз анастомоза, регургитационный холан-гит, синдром «недренируемой доли печени». Лечение этих осложнений включает консервативные мероприятия и повторные вмешательства. ЗАКЛЮЧЕНИЕНесмотря на большие достижения в диагностике и хирургическом лечении заболеваний гепатопанкретодуоденальной зоны, все же наблюдаются ошибки и осложнения при выполнении простых и более сложных оперативных вмешательств на внепеченочных желчных путях. Они приводят к повторным операциям, неудовлетворительным результатам, инвалидности и ухудшают прогноз. Тактические и технические ошибки связаны в основном с неправильной интерпретацией клинических, ультразвуковых и рентгенологических исследований, необоснованным отказом от интраоперационной холангиоскопии и графии, неадекватным выбором метода и техники операции, вида дренирования, а также малым числом наглядных пособий и хирургических атласов. Если холецистэктомия и холедохостомия доступны молодым хирургам, то восстановительные и реконструктивные операции выполняются наиболее подготовленными специалистами, так как требуют специальных знаний, большого клинического опыта и мастерства исполнения. На основании анализа собственных клинических наблюдений и литературных сведений о хирургическом лечении заболеваний билиарной системы считаем, что представленные нами рисунки техники основных этапов различных операций на желчных путях, а также показания, вид и объем вмешательства, возможные осложнения и их предупреждение, помогут хирургу выполнить их на высоком методическом уровне, уменьшить число осложнений, релапарото-мий и улучшить результаты лечения желчнокаменной болезни и Рубцовых стриктур гепатикохоледоха. ЛИТЕРАТУРА:1. Гальперин Э.И., Кузовлев Н.Ф., Карагюлян С.Р. Рубцовые стриктуры желчных протоков. - М.: Медицина, 1982. - 240 с. 2. Маврин М.И., Маврин В.М. Ошибки и осложнения при операциях на желчных путях. Учебное пособие. - Казань. - 1994. - 27 с. 3. Милонов О.Б., Тоскин К.Д., Жебровский В.В. Послеоперационные осложнения и опасности в абдоминальной хирургии. - М.: Медицина. - 1990. - 560с. 4. Тоскин К.Д., Старосек В.Н., Гринческу А.Е. Варианты дренирования при реконструктивных и восстановительных операциях по поводу высоких стриктур и травм желчных путей. Хирургия. - 1990. - № 10. - С. 75-78. 5. Шалимов А.А., Доманский Б.В., Клименко Г.А., Шалимов С.А. Хирургия печени и желчных протоков. - Киев.: Здоров"я, 1975. -408 с. 6. Longmire W.P. The diverse cuases of biliary obstruction and their remedies. - Curr. Probl. Surg., - 1977. - v. 14. - № 7. - P. 1-59. 7. Salembier Y. Surgical problems in primary sclerosing cholangitis. - Intern. Surg. - 1977. - v.62. - № 6. - P. 328-331. 8. Saypol G., Kurian K. A technigue of repair stricture of the bile duct. Surg., Gynecol. A. Obstet, - 1969. - v. 128. - № 5. - P. 1070. 9. Smith R. Transluminal T-tube Drainage in pancreatobiliary surgery. A wagout of difficulty. Lancet. -1965. - № 2. - P. 1063. |
