АТЛАС Атлас операций на желчных путях. Красильников Д.М., Маврин М.И., Маврин В.М.. АТЛАС Атлас операций на желчных путях. Красильников Д.М., Маврин. Казанский государственный медицинский университет д. М. Красильников, М. И. Маврин, В. М. Маврин атлас операций на желчных путях
 Скачать 1.69 Mb. Скачать 1.69 Mb.
|
ХОЛЕЦИСТОЕЮНОСТОМИЯХолецистоеюностомия (операция Монастырского) показана для разрешения механической желтухи, вызванной сдавлением терминального сегмента общего желчного протока неоперабельной опухолью головки поджелудочной железы или БДС. Эту паллиативную операцию выполняют при хорошей проходимости пузырного и печеночного протоков. Вначале электроотсосом удаляют содержимое из перерастянутого желчного пузыря. Для анастомоза берут выключенную по Брауну петлю тощей кишки длиной 50-60 см, начиная от трейтцевой связки, и проводят ее через отверстие в брыжейке поперечной ободочной кишки справа от средней ободочной артерии. Петлю кишки фиксируют несколькими серозно-мышечными узловыми швами ко дну спавшегося желчного пузыря. После вскрытия просвета пузыря и кишки длиной 2-2,5 см сшивают края разрезов узловыми кетгутовыми швами. Затем накладывают второй ряд серо-серозных швов на переднюю стенку анастомоза (рис. 19). К анастомозу подводят страховочный дренаж. Межкишечное соустье длиной 4 см формируют ниже брыжейки поперечной ободочной кишки. Выше этого анастомоза петли кишок фиксируют швами в окне брыжейки ободочной кишки. Если в большом сальнике мало жировой ткани, то петлю кишки для анастомоза, выключенную по Брауну или Ру, можно провести впереди поперечной ободочной кишки. 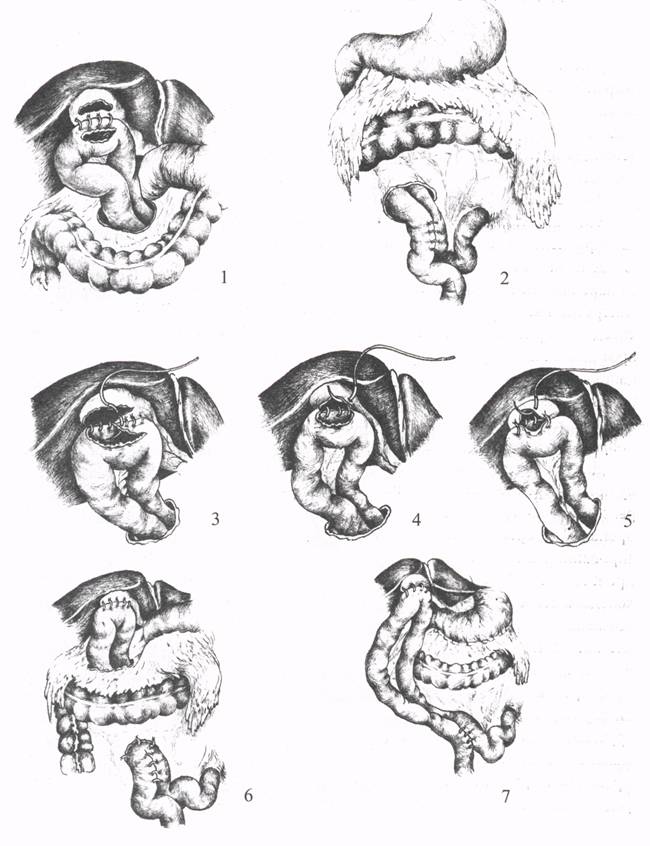 Рис. 19. Холецистоеюностомия (1 - 7 - этапы операции). ВОССТАНОВИТЕЛЬНЫЕ ОПЕРАЦИИ ПРИ СВЕЖЕМ ПОВРЕЖДЕНИИ ЖЕЛЧНЫХ ПРОТОКОВРанение гепатикохоледоха может быть точечным, в виде линейной раны, надрыва, частичного или полного пересечения. Также опасны перевязка, прошивание, сдавление швами, наложение пристеночных лигатур на стенку протока. Если повреждение гепатикохоледоха распознано во время операции, то необходимо исправить ошибку сразу же для предупреждения развития желчного перитонита, механической желтухи, наружного желчного свища, стриктуры желчных протоков. Восстановление пассажа желчи при раннем повреждении гепатикохоледоха затруднено из-за малого диаметра протока и возможного сужения анастомоза после наложения швов. Для предупреждения натяжения швов анастомоза и сближения концов пересеченного протока производят мобилизацию двенадцатиперстной кишки по Кохеру. Устанавливают характер повреждения гепатикохоледоха (пристеночное ранение, полное пересечение или иссечение). Рану протока ушивают узловыми швами атравматическими иглами в поперечном направлении на Т-образном или обычном дренаже. Если ушивание задней стенки опасно из-за угрозы повреждения воротной вены или печеночной артерии, то рану не ушивают, в холедохе устанавливают дренаж в удобном месте, а к поврежденному месту подводят другую трубку. Для восстановления нормального оттока желчи в двенадцатиперстную кишку при поперечном пересечении общего печеночного протока снимают лигатуры с обеих концов и формируют анастомоз конец в конец узловыми швами на дренаже, который остается в течение 3-5 месяцев для предупреждения стенозирования анастомоза (рис. 20). При свежих ранениях наложенные швы более прочные, чем в условиях воспалительного процесса. При большем диаметре холедоха легче и безопаснее наложить циркулярный однорядный шов. При невозможности формирования анастомоза конец в конец выполняют гепатикоеюноанастомоз на выключенной по Ру петле кишки с межкишечным соустьем или холедоходуоденоанастомоз с перевязкой дистального отдела общего желчного протока (рис. 21). Для формирования гепатикоеюноанастомоза тощую кишку пересекают ниже трейтцевой связки на 20-25 см, нижнюю культю погружают в кисетный шов и формируют анастомоз конец в бок между проксимальной и дистальной петлями кишки. Затем нижнюю петлю тощей кишки проводят вверх через окно в брыжейке поперечной ободочной кишки или впереди ее для наложения гепатикоеюноанастомоза (рис. 22). 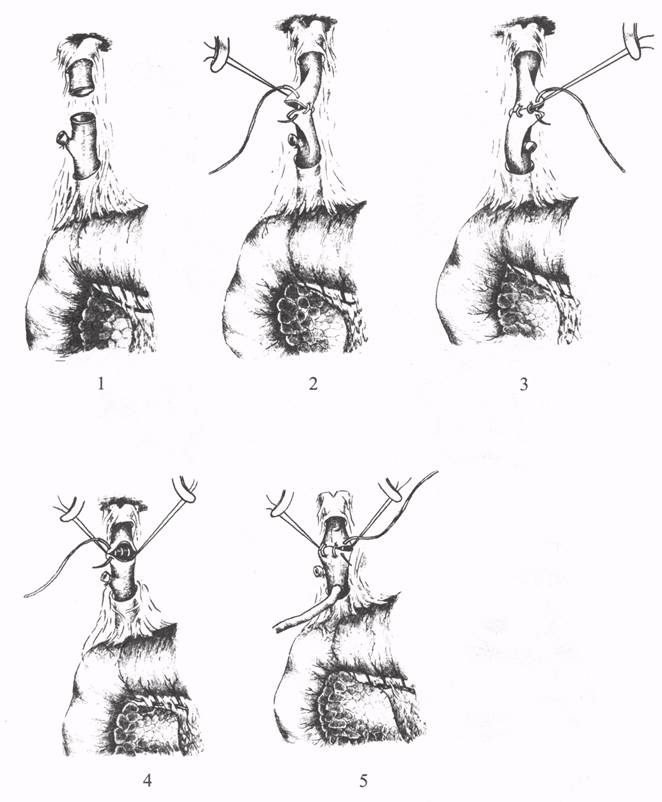 Рис. 20. Восстановление проходимости общего печеночного протока при свежем повреждении: 1 - полное пересечение протока; 2, 3, 4, 5 - формирование анастомоза конец в конец и дренирование протока по А.В. Вишневскому. 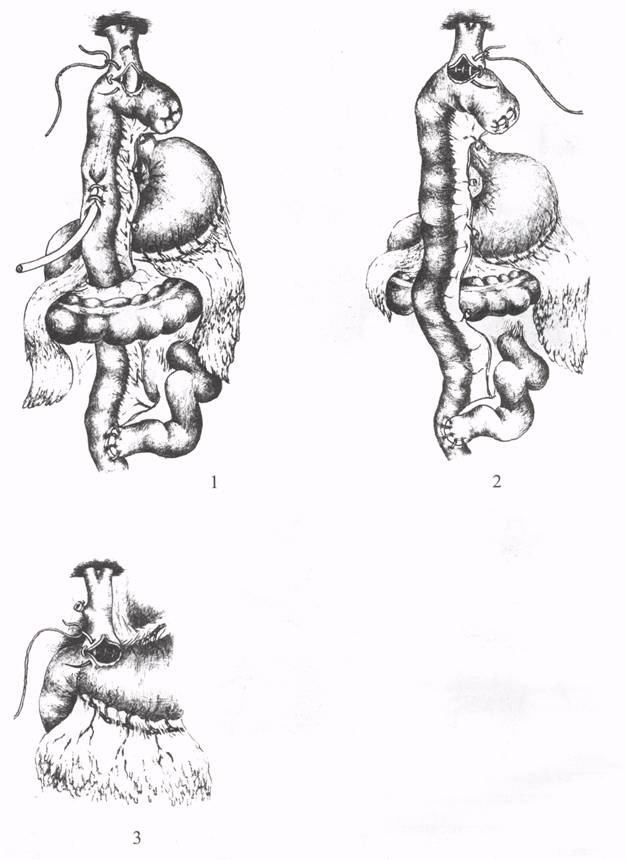 Рис. 21. Гепатикоеюностомия с проведением кишки через брыжейку ободочной кишки и дренированием по Фелькеру; 2 - гепатикоеюноанастомоз с кишкой по Ру; 3 - холедоходуоденоанастомоз. 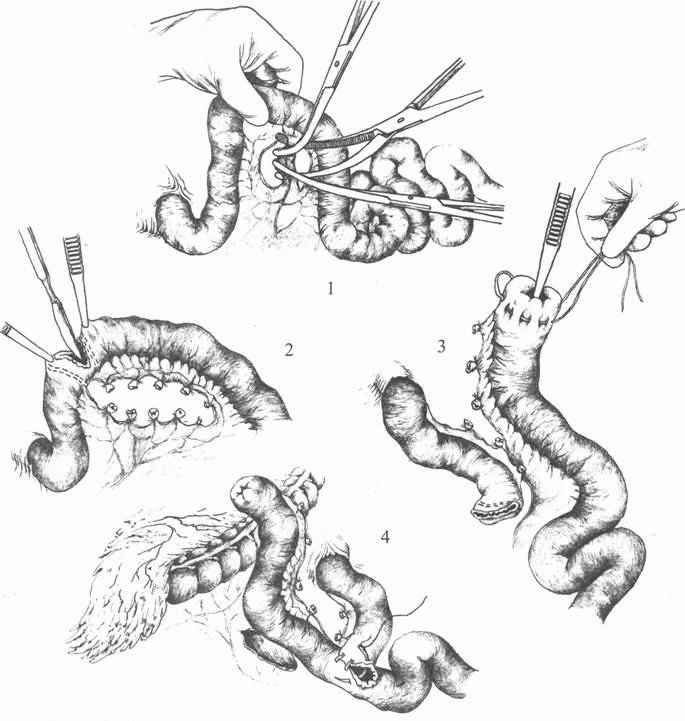 Рис. 22. Подготовка кишки для формирования гепатикоеюноанастомоза: 1 - пересечение сосудов брыжейки; 2 - пересечение кишки; 3 - погружение культи в кисетный шов; 4 - анастомоз конец в бок. |
