общая хиругия. Общая 67-100. Классификация гнойных заболеваний кисти
 Скачать 2.06 Mb. Скачать 2.06 Mb.
|
ЛЕЧЕНИЕЛечение холангита возможно как с помощью лекарственных препаратов, так и с помощью хирургии. Терапия острой формы холангита осуществляется только в условиях стационара из-за риска возникновения осложнений в виде распространения инфекции на другие органы. При консервативном лечении назначают: антибактериальные лекарства; средства для борьбы с интоксикацией; препараты, направленные на отток желчи; Если лекарственная терапия не даёт результатов, то показано хирургическое вмешательство. В большинстве случаев применяется эндоскопическая методика, т.к. она наименее инвазивна. В ходе операции хирург может дренировать протоки, удалить камни, устранить сужения. При обширных поражениях пациенту необходима полосная операция, в ходе которой удаляются разрушенные участки. 92.Механическая желтуха.Классификация.Этиопатогенез,диф.диагностика,клиника,диагностика,лечение Синдром механической желтухи (подпеченочная)– синдром, характеризующийся желтушным окрашиванием кожи и слизистых оболочек вследствие накопления в тканях избыточного количества билирубина, обусловленный нарушением оттока жёлчи из жёлчных протоков, при наличии препятствия (подпеченочного блока) к выделению билирубина с желчью в кишечник Этиология механической желтухи МЖ вызывается нарушением оттока желчи из печени в двенадцатиперстную кишку. На всем пути оттока желчи может возникнуть препятствие в связи с закупоркой изнутри или сдавлением снаружи. Чаще всего причиной механической желтухи бывают камни в желчных протоках (до 45%) и новообразования (около 40%) в протоках, большом сосочке двенадцатиперстной кишки (БСДК), поджелудочной железе, желчном пузыре. Механическая желтуха может быть вызвана и другими причинами (15-20%): стенозом БСДК, стриктурой протоков, атрезией желчевыводящих путей, холангитом, панкреатитом, опухолями печени Патогенез механической желтухи Механическое препятствие оттоку желчи приводит к застою (внепеченочный вторичный холестаз) и повышению давления желчи выше 270 мм вод.ст., расширению и разрыву желчных капилляров, и поступлению желчи в кровь или через лимфатические сосуды. Появление желчи в крови обусловливает прямую гипербилирубинемию (увеличение содержания конъюгированного билирубина), гиперхолестеринемию, развитие холемического синдрома в связи с циркуляцией в крови желчных кислот, билирубинурию (моча «цвета пива» и наличие желчных кислот в моче. Не поступление желчи в кишечник из-за механического препятствия в желчевыводящих путях приводит к тому, что не образуется и, следовательно, не выделяется стеркобилин с калом (обесцвеченный, ахоличный кал). Клиническая диагностика синдрома механической желтухи Анамнез: приступы болей в правом подреберье, лихорадка и озноб, перенесенные операции на желчных путях, устойчивый кожный зуд, снижение массы тела, пожилой возраст. Физикальное обследование: высокая температура тела, напряжение мышц брюшной стенки в области правого подреберья, пальпируемое образование в брюшной полости, синдром Курвуазье, послеоперационные рубцы, потемнение мочи, обесцвечивание кала Лабораторное исследование при желтухе основано на биохимическом анализе крови и клиническом анализе мочи, в которых отмечается: - преимущественное повышение прямого билирубина и ЩФ (в сравнении с АЛТ и АСТ); Классификация обтурационная, подпеченочная, застойная, компрессионная. ДиагностикаПрименяются неинвазивные и инвазивные методы исследования. К неинвазивным относятся — лабораторная диагностика, ультразвуковое исследование, компьютерная томография, магнитно-резонансная холангиография. К инвазивным — чрескожная чреспечёночная холангиография, эндоскопическая ретроградная холангиография. ЛечениеЛечение оперативное. В настоящее время считается оптимальным проведение лечения больных механической желтухой в два этапа. На первом этапе выполняют декомпрессию желчевыводящих путей с помощью различных методов дренирования — эндоскопических или чрескожных. К эндоскопическим относят папиллосфинктеротомию (ЭПСТ), назобилиарное дренирование. К чрескожным относят чрескожную чреспеченочную холангиостомию (ЧЧХС), чрескожную чреспечёночную холецистостомию под контролем УЗИ, КТ или лапароскопа. На втором этапе, после ликвидации механической желтухи, стараются устранить причину, вызвавшую механическую желтуху с помощью оперативного вмешательства. При невозможности радикальной операции выполняют эндопротезирование желчных протоков. Диета 5. • Щадящий режим, отсутствие физических и эмоциональных перегрузок. • Минимизация приема медикаментов. • При уровне билирубина более 4-5 норм – фенобарбитал. • При уровне билирубина до 2-3 норм – валокардин. • Урсофальк 10-12мг/кг/сут Профилактический курс по 3 месяца 2 раза в год. 93.Билиодигестивные свищи. Классификация.Этиопатогенез,диф.диагностика,клиника,диагностика,лечение Синдром Мириззи и билиодигестивные свищи – это сложная патология с трудным ранним установлением диагноза. Наиболее часто эти осложнения обнаруживаются интраоперационно во время холецистэктомии. ЖЕЛЧНЫЕ СВИЩИ Причины возникновения желчных свищей: желчнокаменная болезнь (ЖКБ) — до 76% случаев [2, 7]; язвенная болезнь желудка и двенадцатиперстной кишки (внутренние билиодигестивные свищи встречаются в 13% наблюдений свищей) [1, 8, 14]; опухоли желудка, поперечной ободочной кишки, а также рак желчного пузыря и поджелудочной железы — до 10% больных [2, 4, 7, 14]; редко — эхинококкоз, актиномикоз, альвеококкоз, повреждения печени и желчных путей Различают следующие виды билиодигетивных свищей: холецистогастральный, холецистодуоденальный, холецистотрансверзальный, гепатикохоледоходуоденальный, гепатикохоледохогастральный, гепатикохоледохотрансверзальный. Чаще встречаются холецистодуоденальные свищи, что связано с особенностями топографоанатомических соотношений этих органов. Следующими по частоте идут свищи между желчным пузырем и ободочной кишкой (3,427% всех свищей) и свищи между желчным пузырем и желудком (3,315%). Клиническая картина. Клинические проявления внутренних билиодигестивных свищей скудные, поэтому поставить диагноз до операции бывает трудно. Клинически внутренние билиодигестивные свищи обычно маскируются основным заболеванием: хроническим калькулезным холециститом, язвенной болезнью желудка и двенадцатиперстной кишки и др. Крупные камни, мигрировавшие в просвет 12-ти перстной кишки могут вызывать острую обтурационную непроходимость кишечника (что является редким осложнением внутренних билиодигестивных свищей). При забросе кишечного содержимого в просвет желчного пузыря возникают симптомы холангита, также возможно формирование абсцесса печени. При холецистохоледохеальном свище происходит миграция камней и желчного пузыря в просвет общего желчного протока с развитием симптомов холедохолитиаза. Пузырноободочные свищи протекают с выраженным колитом, частым поносом, что приводит к нарушению водно-солевого, белкового обмена и резкому истощению больного. Диагностика: обзорная рентгенография органов брюшной полости у больных с пузырно-дуоденальным или пузырно-толстокишечными свищами позволяет выявить характерные симптомы аэрохолии (наличие газа в желчном пузыре или желчных протоках). На экскреторной контрастной холеграфии можно увидеть затекание желчи в просвет кишки. Дифференциальная диагностика внутренних свищей проводится в основном с пороками развития Жвп  Лечение свища желчного пузыря Лечение свищей желчного пузыря только оперативное Перед операцией необходимо провести полное исследование проходимости желчевыводящих путей, оценить наличие и количество конкрементов. Задачей хирурга является устранение соустья между желчным пузырем и другими органами, внешней средой; также нужно восстановить адекватный отток желчи в двенадцатиперстную кишку. Во время операции обязательно производится холецистэктомия для устранения очага воспаления и источника образования свищевых ходов. Обтурационная кишечная непроходимость требует проведения лапаротомии, энтеротомии и удаления конкремента. 94.Хронический холецистит. Классификация.Этиопатогенез,диф.диагностика,клиника,диагностика,лечение Хронический холецистит - заболевание, характеризующееся воспалением стенки желчного пузыря. Женщины страдают этим заболеванием в 3-4 раза чаще мужчин. Холецистит может вызываться бактериями (кишечная палочка, стрептококк, стафилококк и др.), гельминтами, лямблиями, грибами; встречаются холециститы токсической и аллергической природы. Микробная флора проникает в желчный пузырь восходящим (из кишечника), гематогенным (через кровь) или лимфогенным (через лимфу) путем. Предрасполагает к развитию холецистита застой желчи в желчном пузыре, к которому могут приводить желчные камни, сдавления и перегибы желчевыводящих протоков, дискинезия желчного пузыря и желчевыводящих путей (т. е. нарушение их тонуса и двигательной функции под влиянием стрессов, эндокринных и вегетативных расстройств, рефлексов из патологически измененных органов пищеварительной системы), опущение внутренностей, беременность, малоподвижный образ жизни, редкие приемы пищи Симптомы хронического холецистита Для хронического холецистита типична тупая, ноющая (иногда резкая) боль в области правого подреберья постоянного характера или возникающая через 1–3 часа после обильного приема пищи, особенно жирной и жареной. Боль иррадиирует вверх, в область правого плеча и шеи, правой лопатки. Нередки диспепсические явления: ощущение горечи и металлического вкуса во рту, отрыжка воздухом, тошнота, метеоризм, нарушение дефекации (возможно чередование запора и поноса), а также раздражительность, бессонница. Желтуха не характерна. Диагностика хронического холецистита Диагностика хронического холецистита начинается с выявления основных жалоб и внешних признаков болезни, подсказывающих врачу дальнейший алгоритм диагностики. Для уточнения диагноза хронического холецистита используются следующие методы диагностики: УЗИ органов брюшной полости, в частности желчного пузыря позволяет выявить наличие камней или признаков воспаления в желчном пузыре. Холеграфия – рентгенологический метод обследования позволяющий выявить признаки воспаления желчного пузыря. Холеграфия не проводится в период обострения болезни, а также во время беременности (в этих случаях предпочтение отдается УЗИ). Общий и биохимический анализ крови – позволяют выявить признаки воспаления и другие, характерные для заболеваний печени и желчного пузыря признаки Анализ кала на паразитов (аскариды, лямблии) – обязателен для всех больных с холециститом.  Лечение хронического холецистита При обострениях хронического холецистита необходима госпитализация в хирургический или терапевтический стационар; терапия такая же, как при остром холецистите. В легких случаях возможно амбулаторное лечение: постельный режим, диетическое питание – ограничение жирной пищи и ее калорийности (диета № 5а), прием пищи 4–6 раз в день. В фазе обострения процесса применяют антибиотики широкого спектра действия, которые накапливаются в желчи в достаточно высокой концентрации, в обычных терапевтических дозах в течение 7–10 дней. При лямблиозе эффективны противопаразитарные препараты. Для устранения дискинезии желчных путей и спастических болей назначают симптоматическое лечение одним из спазмолитических средств (но-шпа, мотилиум и др.). Нарушение оттока желчи у больных хроническим холециститом корригируется желчегонными средствами (синтетическими и растительного происхождения), стимулирующими образование и выделение желчи печенью, а также усиливающими мышечное сокращение желчного пузыря и поступление желчи в двенадцатиперстную кишку. Целесообразно использование ферментных препаратов, содержащих желчные кислоты. Для нормализации желчеобразовательной функции печени, уменьшения вязкости желчи, устранения ее застоя, предупреждения образования камней, улучшения кровообращения, достижения противовоспалительного, спазмолитического и болеутоляющего эффекта применяют физиотерапию (электрофорез на область печени с новокаином, магнием, папаверином, но-шпой; УВЧ на область печени; ультразвук; электростимуляция желчного пузыря). Благоприятное действие оказывают многие минеральные воды («Московская», «Смирновская», «Славяновская», «Джемрук», «Арзни», «Боржоми», «Ессентуки», «Нафтуся»), общие ванны (хлоридно-натриевые, углекислые). Одним из наиболее эффективных средств является грязелечение. Оно положительно влияет на функциональное состояние желчного пузыря, печени, поджелудочной железы, улучшает иммунологическую реактивность организма, стимулирует глюкокортикоидную функцию надпочечников, оказывает болеутоляющее, противоспалительное, десенсибилизирующее действие. Удаление желчного камня (холецистэктомия) При появлении явных симптомов наличия камней в желчном пузыре необходимо проведение лечения, которое заключается в удалении желчного пузыря (холецистэктомия) или камней, которые вызывают обструкцию желчевыводящих путей. В настоящее время все чаще холецистэктомию выполняют, не открывая переднюю брюшную стенку, эндоскопическим методом. Если же симптоматика не сильно выражена и камни имеют небольшие размеры, то их можно попытаться растворить определенными лекарствами. Эндоскоп, стекловолоконный оптический прибор, вводится в полость живота через маленький разрез на передней брюшной стенке возле пупка. Желчный пузырь выделяют, освобождают от его связей и сращений с другими тканями и удаляют через небольшое дополнительное отверстие. Желчные камни можно удалять через общий желчный проток с использованием гибкого эндоскопа. Прибор через рот вводят в пищевод, затем через желудок проводят в двенадцатиперстную кишку. Через трубку прибора вводят тонкий инструмент, который проводят в общий желчный проток. Местоположение камня определяют с помощью рентгенографии. Если камень оказывается слишком крупным, то его дробят и извлекают по частям. 95.Острый панкреатит.Классификация.Этиопатогенез.Диф.диагностика Острый панкреатит (ОП) – это первоначально асептическое воспаление поджелудочной железы, при котором возможно поражение окружающих тканей и отдаленных органов, а также систем. 1.2 Этиология и патогенез Выделяют следующие этиологические формы острого панкреатита:\ 1. Острый алкогольно-алиментарный панкреатит – 55% . 2. Острый билиарный панкреатит (возникает из-за желчного рефлюкса в панкреатические протоки при билиарной гипертензии, которая возникает, как правило, вследствие холелитиаза, иногда – от других причин: дивертикул, папиллит, описторхоз и т.д.) – 35%. 3. Острый травматический панкреатит (вследствие травмы поджелудочной железы, в том числе операционной или после ЭРХПГ) 2 – 4 %. 4. Другие этиологические формы причины: аутоиммунные процессы, сосудистая недостаточность, васкулиты, лекарственные препараты (гипотиазид, стероидные и нестероидные гормоны, меркаптопурин), инфекционные заболевания (вирусный паротит, гепатит, цитомегаловирус), аллергические факторы (лаки, краски, запахи строительных материалов, анафилактический шок), Ведущая роль в патогенезе токсемии при остром панкреатите принадлежит ферментам поджелудочной железы: трипсин, липаза, фосфолипаза – А2, лизосомным ферментам, которые вызывают окислительный стресс. Классификация 1. Острый панкреатит лѐгкой степени. Панкреонекроз при данной форме острого панкреатита не образуется (отѐчный панкреатит) и органная недостаточность не развивается. 2. Острый панкреатит средней степени. Характеризуется наличием либо одного из местных проявлений заболевания: перипанкреатический инфильтрат, псевдокиста, отграниченный инфицированный панкреонекроз (абсцесс), – или/и развитием общих проявлений в виде транзиторной органной недостаточности (не более 48 часов). 3. Острый панкреатит тяжѐлой степени. Характеризуется наличием либо неотграниченного инфицированного панкреонекроза (гнойно-некротического парапанкреатита), или/и развитием персистирующей органной недостаточности (более 48 часов) Дифференциальная диагностика острого панкреатита Дифференциальный диагноз острого панкреатита проводится, как правило, с другими острыми хирургическими заболеваниями органов брюшной полости: перфорацией гастродуоденальных язв, острой кишечной непроходимостью, острым холециститом, острым аппендицитом. 96.Острый панкреатит.Клиника.Диагностика.Лечение. Клинические проявления Среди типичных признаков острого панкреатита: интенсивная боль в эпигастрии, боль внезапная, сильная, постоянная в верхней половине живота. Иррадиация в левую половину туловища. Рвота — неукротимая, с примесью желчи и не приносящая облегчения. Часто развивается вздутие живота. Как правило, из-за интоксикации и рвоты наступает нарушение водно-электролитного баланса, обезвоживание, которое играет важную роль в патогенезе заболевания. Могут появляться геморрагические синюшные пятна на левой боковой стенке живота, иногда с желтоватым оттенком (симптом Грея Тернера). Возможно возникновение пятен у пупка (симптом Куллена). При увеличении головки поджелудочной железы — возможна механическая желтуха (нарушение оттока желчи, приводящее к накоплению желчных пигментов в крови и тканях организма), сопровождающаяся желтизной кожи, окраской мочи в тёмный цвет и осветлением кала. Тяжесть состояния больных острым панкреатитом в основном обусловлена тяжелой эндогенной интоксикацией. Диагностика Биохимические тесты Для диагностики производятся индикаторные (амилаза, трансаминазы) и патогенетические (липаза, трипсин) биохимические тесты. Активность амилазы в моче и крови при остром панкреатите резко повышается. УЗИ При ультразвуковом исследовании обнаруживают снижение эхогенности паренхимы железы и появление отсутствующего в норме просвета сальниковой сумки за счёт скопления в ней выпота в виде эхопрозрачной полосы между задней стенкой желудка и передней поверхностью железы. Рентгенография Рентгеновское исследование брюшной полости обычно малоинформативно, однако иногда позволяет выявить как косвенные признаки воспалительного процесса в поджелудочной железе (симптом «сторожевой петли»), так и возможную сочетанную патологию (тени конкрементов в желчном пузыре и т.д.). Компьютерная томография (КТ) КТ имеет преимущество перед ультразвуковым исследованием, так как обеспечивает лучшую специфическую визуализацию ткани поджелудочной железы и ретроперитонеальных образований. Магнитно-резонансная томография (МРТ) МРТ позволяет оценить уровень тканевого метаболизма, наличие ишемии, некроз панкреатоцитов. Это важно при оценке течения заболевания до развития тяжёлых состояний и осложнений. Лапароскопия Лапароскопия позволяет уточнить форму и вид заболевания, диагностировать панкреатогенный перитонит, парапанкреатический инфильтрат, деструктивный холецистит 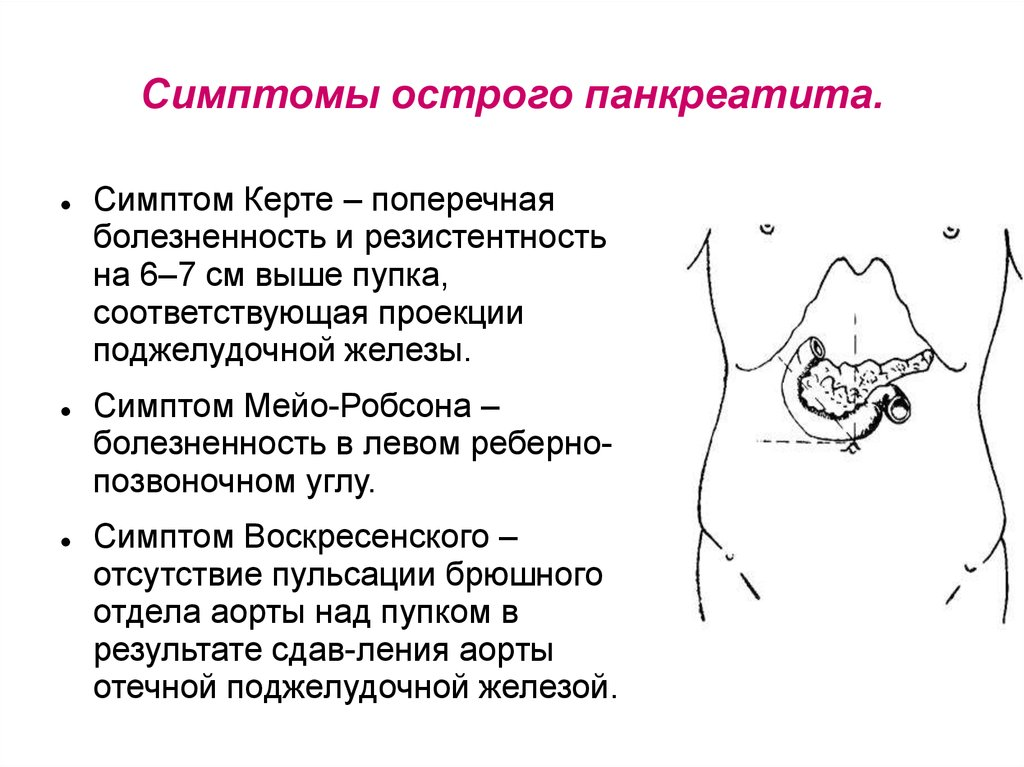 Лечение Консервативное лечение При остром панкреатите необходим строгий голод. Терапия должна подбираться строго индивидуально, в зависимости от патогенетических факторов, той или иной стадии и формы деструктивного панкреатита. Проводится декомпрессия желудка путём установки назогастрального зонда. Применение соматостатина и его аналогов оказывают хороший эффект как на процесс самого заболевания, так и на его исход. Эти препараты снижают панкреатическую секрецию, устраняют необходимость аналгезирующей терапии, снижают частоту осложнений и летальность. Инфузия соматостатина улучшает индекс клубочковой фильтрации и повышает почечный кровоток, что важно для профилактики осложнений со стороны почек при деструктивных формах острого панкреатита. Удаление некроза: инфицирование некроза поджелудочной железы является показанием для инвазивного лечения с целью удаления инфицированных тканей. Предпочтительно, в первую очередь проводится чрескожное и/или эндоскопическое дренирование, а не открытая некрэктомия. Хирургическое лечение также может рассматриваться в случае тяжелого ОП со стерильным некрозом, охватывающим >50 % поджелудочной железы и сопутствующим синдромом полиорганной недостаточности Холецистэктомия.Удаление кист,абсцессов. 97.Хронический панкреатит. Классификация.Этиопатогенез,диф.диагностика,клиника,диагностика,лечение Панкреатит представляет собой воспаление поджелудочной железы. Воспаление поджелудочной железы может быть вызвано желчными камнями, алкоголем, различными лекарственными препаратами, некоторыми вирусными инфекциями и другими менее распространенными причинами. Хронический панкреатит – развивается на фоне постоянных перееданий, неправильного питания, злоупотребления алкоголем, болезней двенадцатиперстной кишки и желчного пузыря, а также некоторых видов аутоиммунных заболеваний. Нередко хронический панкреатит наступает после отсутствия лечения при острой стадии этого заболевания. Симптомы хронического панкреатита боли в животе; стеаторея (жирный, дурнопахнущий кал); нарушения в работе эндокринной системы; формирование псевдокист; механическая желтуха. |
