общая хиругия. Общая 67-100. Классификация гнойных заболеваний кисти
 Скачать 2.06 Mb. Скачать 2.06 Mb.
|
Причины возникновения грыжОслабление мышц передней брюшной стенки; Врожденная слабость соединительной ткани и состояния, сопровождающиеся повышением давления в брюшной полости (хронические заболевания легких, нарушения пищеварения, метеоризм, вздутие живота, запоры, онкологические заболевания). 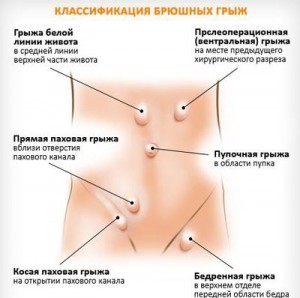 Наружные грыжи живота встречаются у 3 — 4% всего населения. По происхождению различают врожденные и приобретенные грыжи. Последние делят на грыжи от "усилия" (вследствие резкого повышения внутрибрюш-ного давления), грыжи от "слабости", развивающиеся вследствие гипотрофии мышц, уменьшения тонуса и эластичности брюшной стенки (у пожилых и ослабленных лиц). Кроме того, различают послеоперационные и травматические грыжи. В зависимости от анатомического расположения различают грыжи паховые, бедренные, пупочные, поясничные, седалищные, запирательные, про-межностные. Этиология и патогенез. Наиболее часто грыжи встречаются у детей в возрасте до 1 года. Число больных постепенно уменьшается до 10-летнего возраста, после этого снова увеличивается и к 30—40 годам достигает максимума. В пожилом и старческом возрасте также отмечается второй пик увеличения числа больных с грыжами. Наиболее часто образуются паховые грыжи (75%), бедренные (8%), пупочные (4%), а также послеоперационные (12%). Все прочие виды грыж составляют около 1%. У мужчин чаще встречаются паховые грыжи, у женщин — бедренные и пупочные. Факторы, приводящие к образованию грыж, можно разделить на предрасполагающие и производящие. К предрасполагающим факторам относятся отягощенная наследственность, возраст (например, слабая брюшная стенка у детей первого года жизни, гипотрофия тканей брюшной стенки у старых людей), пол (особенности строения таза и большие размеры бедренного кольца у женщин, образование пахового канала у мужчин), степень упитанности, стремительное снижение массы тела, травма брюшной стенки, послеоперационные рубцы, пересечение нервов, иннервирующих брюшную стенку. Эти факторы способствуют ослаблению брюшной стенки, увеличению существующего анатомического отверстия, появлению грыжевого выпячивания.  77.Грыжи.Клиника,диагностика и диф.диагностика Грыжа («hernia» лат.) - это выпячивание, какого-либо органа или его части из брюшной полости под кожу через естественное отверстие (пупочное кольцо, паховый или бедренный канал), или через дефект в брюшной стенке, возникший в результате травмы, или ранее выполненной операции. Симптомы грыжи наличие выпячивания в паховой или пупочной области, по средней линии живота или в области послеоперационного рубца, которое больные могут самостоятельно обнаруживать(в положении лежа выпячивание может полностью исчезать); тянущие боли внизу живота, в области пупка различной интенсивности, особенно при физической нагрузке; боли в животе, вздутие живота, запоры, связанные с наличием спаечного процесса внутри грыжевого мешка при больших послеоперационных грыжах.  Дифференциальную диагностику брюшных грыж необходимо проводить с опухолевидными выпячиваниями другого происхождения, которые могут быть расположены в участках, где преимущественно возникают грыжи Чаще всего – это доброкачественные опухоли, увеличенные лимфатические узлы, метастазы злокачественных опухолей, туберкулезные натечники, водянка семенного канатика и другие заболевания со сходными клиническими проявлениями. Для этих заболеваний не характерны: 1) изменение величины и консистенции выпячивания при напряжении живота и повышении внутрибрюшного давления; 2) нахождение отверстия (грыжевые ворота) в брюшной стенке в месте расположения выпячивания; 3) положительный симптом "кашлевого толчка". При необходимости используются дополнительные методы обследования больного, которые помогают установить диагноз. 78.Грыжи.Осложнения,диагностика,лечение.Современный подход к хирургическому лечению. К осложнениям наружных грыж живота относятся: 1) ущемление; 2) невправимость; 3) копростаз; 4) воспаление грыжи; 5) повреждения грыжи; 6) новообразования; 7) попадание в грыжу инородного тела. Диагностика грыжи брюшной стенки Клиническая оценка Диагностика грыж брюшной стенки основывается на клинических признаках. Поскольку грыжа может определяться только при повышении внутрибрюшного давления, пациента следует осматривать в положении стоя. Если при пальпации грыжа не определяется, пациента просят покашлять или натужиться (проба Вальсальвы), в это время врач пальпирует брюшную стенку. Особое внимание уделяют области пупка, паховым областям (вводя палец в паховый канал у мужчин), бедренному треугольнику и послеоперационным рубцам (при их наличии). Объемные образования в паховых областях, напоминающие грыжевые выпячивания, могут быть проявлением аденопатии (в рамках инфекционного или злокачественного процесса), эктопированного яичка или липомы. Эти образования имеют плотную консистенцию и не поддаются вправлению. Объемные образования мошонки могут быть представлены варикоцеле, гидроцеле, опухолью яичка. При сомнительных результатах осмотра можно прибегнуть к УЗИ. Хирургические методы лечения Операция по удалению грыжи брюшной полости заключается в том, что содержимое грыжевого мешка вправляется, а грыжевые ворота ушиваются до такого размера, чтобы органы не могли снова «провалиться» через них. При ущемлении выбор типа операции будет зависеть от того, насколько быстро пациент попадет к врачу. Герниопластика может быть натяжная и ненатяжная, открытая и лапароскопическая. Лапароскопическим способом возможно удалить паховую и пупочную грыжу. В остальных случаях применяется открытая методика. Натяжная герниопластика Операция заключается в том, что хирург делает наружный разрез кожи вместе с апоневрозом. Далее выводятся грыжевые ворота и мешок. Вышедшие наружу органы осматриваются и вправляются. Затем выполняется пластика грыжевых ворот собственными местными тканями, которыми закрывается отверстие. Такая методика подходит для лечения небольших дефектов. Ненатяжная герниопластика Заключается в установке сетчатого имплантата из специального синтетического волокна, который закрывает грыжевые ворота после вправления органов. Сетка постепенно прорастает тканями, и это препятствует повторному образованию дефекта. Сегодня это самая распространенная методика, потому что дает меньше всего рецидивов заболевания. При этом натяжение собственных тканей отсутствует. Основные преимущества: минимум боли, потому что не сшиваются собственные ткани; риск рецидива – менее 1%; быстрое восстановление – от 1 до 4 дней в стационаре, через 7 дней можно вернуться к привычной жизни, а через месяц все полностью заживает. Отличия лапароскопической методики Вместо разрезов делается три небольших прокола, а сетка помещается изнутри брюшной полости, под брюшную стенку. Преимущества малоинвазивного метода: минимальное травмирование тканей; слабый болевой синдром после операции; выписка из стационара уже на второй день; быстрое возвращение к привычной жизни, нет ограничений на ходьбу, вождение автомобиля и др., за исключением тяжелого физического труда. В периоде реабилитации назначается щадящая диета, ношение бандажа. Болевой синдром в первые 2-3 дня снимается обезболивающими препаратами. Для профилактики повторного появления грыжи брюшной полости рекомендуют пролечить системные заболевания, которые приводят к повышению давления в брюшной полости, и избавиться от вредных привычек. 79.Паховые грыжи.Анатомия.Классификация.Этиопатогенез.Клиника.Диагностика и лечение Паховая грыжа — патологическое выпячивание брюшины в полость пахового канала. У мужчин встречаются значительно чаще (риск 27 % у мужчин и 3 % у женщин). Паховый канал представляет собой полость треугольного сечения, в которой у женщин проходит круглая связка матки, а у мужчин семенной канатик. При осмотре передней брюшной стенки изнутри со стороны брюшной полости можно увидеть пять складок брюшины и углубления (ямки), являющиеся местами выхождения грыж. Наружная паховая ямка является внутренним отверстием пахового канала, она проецируется примерно над серединой паховой (пупартовой) связки на 1 — 1 , 5 см выше нее. В норме паховый канал представляет щелевидное пространство, заполненное у мужчин семенным канатиком, у женщин — круглой связкой матки. Паховый канал проходит наискось под углом к паховой связке и заканчивается наружным отверстием. У мужчин он имеет длину 4—4,5 см. Стенки пахового канала образованы: передняя — апоневрозом наружной косой мышцы живота, нижняя — паховой связкой, задняя — поперечной фасцией живота, верхняя — свободными краями внутренней косой и поперечной мышц живота. Наружное (поверхностное) отверстие пахового канала образовано ножками апоневроза наружной косой мышцы живота, одна из них прикрепляется к лонному бугорку, другая — к лонному сращению. Величина наружного отверстия пахового канала различна. Поперечный диаметр его составляет 1 , 2 — 3 см. У женщин наружное отверстие пахового канала несколько меньше, чем у мужчин. Внутренняя косая и поперечная мышцы живота, располагаясь в желобке паховой связки, подходят к семенному канатику и перебрасываются через него, образуя разной формы и величины паховый промежуток. Границы пахового промежутка: снизу — паховая связка, сверху — края внутренней косой и поперечной мышц живота, с медиальной стороны — наружный край прямой мышцы живота. Паховый промежуток может иметь щелевидную, веретенообразную или треугольную форму. Треугольная форма пахового промежутка свидетельствует о слабости паховой области. Классификация[править | править код] По подвижности грыжевого мешка различают: ущемлённые: эластическое ущемление, каловое ущемление, ретроградное ущемление, Рихтеровское ущемление; грыжа Литтре - ущемление дивертикула Меккеля в паховой грыже; не ущемлённые паховые грыжи. При ущемлённой грыже грыжевое выпячивание и его содержимое не способны вернуться в физиологическое положение. При не ущемлённой возможно самостоятельное вправление грыжи. Также выделяют врождённые и приобретённые грыжи. Врождённые возникают в результате патологий внутриутробного развития, приобретённые появляются, как правило, после эпизодов значительного повышения давления в брюшной полости, например, подъёма тяжестей, переноски грузов и подобных действий. Этиология[править | править код] Предрасполагающими факторами являются: незаращение влагалищного отростка брюшины, атрофия жировой ткани в области пахового канала при уменьшении массы тела, дегенерация мышц при ожирении, в старости. Прохождение в эмбриональный период развития (в 6—8 мес беременности) через паховый канал спускающегося яичка, семенного канатика у мужчин и круглой связки матки у женщин создают анатомические предпосылки, которые при наличии предрасполагающих и производящих причин могут повлечь за собой развитие грыжи. Патогенез[править | править код] С точки зрения механизма возникновения этого осложнения грыж, существует два принципиально различных типа ущемления: эластическое и каловое. Эластическое ущемление возникает после внезапного выхода большого объёма брюшных органов через узкие грыжевые ворота в момент резкого повышения внутрибрюшного давления под воздействием сильного физического напряжения. Вышедшие органы самостоятельно не вправляются обратно в брюшную полость. Вследствие сдавления (странгуляции) в узком кольце грыжевых ворот возникает ишемия ущемлённых органов, что приводит к выраженному болевому синдрому. Боль вызывает стойкий спазм мышц передней брюшной стенки, который усугубляет ущемление. При каловом ущемлении сдавление грыжевого содержимого возникает в результате резкого переполнения приводящего отдела кишечной петли, находящейся в грыжевом мешке. Отводящий отдел этой петли резко уплощается и сдавливается в грыжевых воротах вместе с прилежащей брыжейкой. В результате развивается странгуляция, подобная наблюдаемой при эластическом ущемлении. Однако для развития некроза кишки при каловом ущемлении необходим более длительный срок (несколько суток). Клиническая картина при не осложнённых паховых грыжах, в целом, однородна. Больной жалуется на наличие опухолевидного выпячивания в паховой области и боли различной интенсивности, особенно при физическом напряжении. Наличие таких жалоб позволяет с легкостью установить правильный диагноз. При ущемленной паховой грыже наблюдается следующая клиника: внезапное начало; невправимость; резкая, постепенно усиливающаяся боль; тупые боли внизу живота или паху; тошнота, икота, многократная мучительная рвота; задержка стула и газов; тяжёлое состояние больного; метеоризм, запоры, боли в кишечнике; расстройства мочеиспускания и рези (при скользящих грыжах)[4]; напряжение, болезненность грыжевого выпячивания. Наличие данных клинических симптомов является показанием к экстренному оперативному вмешательству. Диагностика[править | править код] При обследовании больных при паховых грыжах проводится внешний осмотр в положении стоя и лежа обеих паховых областей для выявления в неясных случаях асимметрии, даже малозаметной, но дающей некоторые указания на возможное наличие грыжи. Намечается линия, определяющая положение паховой связки, для дифференциальной диагностики между паховой и бедренной грыжами. Определение этой линии несколько затрудняется при значительной полноте больного. Одновременно проводится осмотр обеих половин мошонки, определяется форма и величина яичек, также фиксируется и наличие расширенных вен семенного канатика. Натуживание больного, кашлевые толчки позволяют получить объективные данные и при внешнем осмотре в виде появления умеренного выпячивания соответствующей паховой области. Ощупывание поверхностного пахового кольца при введении пальца и одновременном напряжении брюшной стенки (покашливание) даёт «симптом толчка». Исследование поверхностного пахового кольца у женщин значительно сложнее, чем у мужчин, и удается лишь при дряблой коже и значительном расширении поверхностного пахового кольца. Лечение Несмотря на то, что хирургический способ лечения грыжи (герниорафия) является единственно возможным, в случае с именно паховыми грыжами он подразумевает риск достаточно серьёзного осложнения — в 10-12% случаев у пациентов, перенесших такую операцию, возникает так называемый генитофеморальный болевой синдром . В связи с этим, для пациентов с минимально-выраженными симптомами, в общемировой практике в последнее время вместо плановой операции рекомендуется «бдительное ожидание ». Существуют различные хирургические стратегии при лечении паховой грыжи. Для закрытия грыжи может использоваться сетка (синтетическая или биологическая), открытая операция или лапароскопия, вид анестезии (общая или местная), целесообразность двустороннего закрытия и т.д. Операция выполняется под общим наркозом. В ней выделяют следующие этапы: Доступ к паховому каналу; Выделение из окружающих тканей и удаление грыжевого мешка; Ушивание пахового отверстия до нормальных размеров при его расширении или разрушении; Пластика пахового канала. При нежизнеспособности участка кишечника, ущемлённого в грыжевом мешке, выполняется лапаротомия. Критерии жизнеспособности кишечника: цвет серозной оболочки, пульсация, перистальтика. Классификация,этиопатогенез,клиника,диагностика,лечение'>80.Бедренные грыжи.Анатомия.Классификация,этиопатогенез,клиника,диагностика,лечение Бедренные грыжи располагаются в области овального отверстия на бедре, точнее в пространстве, ограниченном сверху пупартовой связкой, снизу – горизонтальной частью лонной кости, с латеральной стороны – бедренной веной, с медиальной стороны – лакунарной связкой, которая называется по имени автора Жимбернати. В норме бедренного канала не существует. В этой области залегает лимфоузел Розенмюллера-Пирогова. Бедренная грыжа нередко впервые проявляется ущемлением. Классификация В соответствии с клиникой бедренные грыжи делятся на вправимые, невправимые и ущемленные. При вправимых дефектах содержимое грыжевого мешка легко возвращается в брюшную полость. Невправимые бедренные грыжи могут быть вправлены только частично или совсем не поддаются вправлению в брюшную полость. Клиника До этого симптомокомплекс не выражен и больные не знают о существовании у них грыжи. При выхождении грыжевого мешка он обнаруживается ниже пупартовой связки. При этом возможны умеренные боли в пахово-бедренной области после физической нагрузки. При сращении пряди большого сальника с грыжевым мешком выявляется симптом « натянутой струны » - усиление болей при выпрямлении туловища. Бедренные грыжи не достигают больших размеров. Эта категория грыж имеет большую склонность к ущемлению вследствие узких грыжевых ворот. Женщины намного чаще мужчин имеют бедренные грыжи. Хирургическое лечение бедренных грыж. Известно около 200 способов хирургического лечения бедренных грыж. Их можно разделить на две большие группы: 1. Паховый доступ 2. Бедренный доступ. К бедренному способу лечения бедренных грыж относится операция Бассини, при которой подход к грыжевому мешку осуществляется со стороны грыжевого выпячивания, то есть на бедре ниже пупартовой связки. После выделения грыжевого мешка, его вскрывают, далее производят перевязку мешка у шейки как можно выше. Дефект тканей устраняют путем сшивания пупартовой связки со связкой Купера, то есть надкостницей лонной кости. Крайне важно с латеральной стороны не повредить бедренную вену. Как правило, от лонного бугорка до бедренной вены укладывается 2-4 шва. Метод прост в исполнении, не травматичен, занимает немного времени, но дает большое количество рецидивов. Паховый доступ более надежен в плане отдаленных результатов, но более травматичен, так как вскрывается паховый канал и слой мышц, представляющий верхнюю стенку пахового канала Способ Лихтенштейна при бедренной грыже заключается в введении в просвет бедренного канала после удаления грыжевого мешка пропиленовую сетку , свернутую в виде рулона. Затем ее подшивают отдельными швами к пупартовой и гребешковой связкам без натяжения. 81.Пупочные грыжи. Анатомия.Классификация,этиопатогенез,клиника,диагностика,лечение Пупочные грыжи представляют собой выпячивания, которые выходят через пупочное кольцо, располагающиеся по середине белой линии. Эта область не защищена плотными апоневротическими, мышечными преградами и состоит из кожи, соединительной ткани, пупочной фасции и брюшины и является одним из слабых мест брюшно стенки. Сверху к пупочному кольцу подходит пупочная вена, снизу- две пупочные артерии и мочевой проток. В норме у взрослых пупочное кольцо зарастает полностью. Пупочные грыжи встречаются в 9% случаев всех грыж живота. Женщины страдают этим заболеванием в 2 раза чаще мужчин. Возникновение пупочных грыж способствуют ожирение, частые роды.  Диагностика и клиническое течение Распознавание пупочных грыж не вызывает трудностей. Выпячивание в области пупка, появляющееся в вертикальном положении и исчезающие лежа, редко бывает не чем иным, как пупочная грыжа. Характерно, что пупочные грыжи дают выраженный болевой синдром, что предопределяет обследование органов верхнего этажа брюшной полости (эзофагогастродуаденоскопия, УЗИ). К особеннностям клинического течения пупочных грыж следует отнести: 1. Частые ущемления. 2. нередко бывают невправимые.3. могут достигать гигантских размеров. Отличаются многокамерностью грыжевого мешка. Характерно несоответствие размеров грыжевых ворот и мешка- узкие ворота и большой грыжевой мешок. Сочетается с ожирением, отвислым животом. Принципы оперативного лечения пупочных грыж Производится разрез кожи и подкожной клетчатки, окаймляющей пупок сверху и снизу ( последнее при оставлении пупка). Освобождают грыжевой мешок от подкожного жира, выделяют грыжевые ворота (пупочное кольцо) вскрывают грыжевой мешок, осматривают содержимое и вправляют его в брюшную полость. Мешок перевязывают у шейки, либо отсекают на уровне грыжевых ворот. Далее производят пластику брюшной стенки с помощью дупликатуры апоневроза либо в поперечном направлении (пластика по Мейо), либо в вертикальном ( пластика по Сапежко) по аналогии с пластикой при грыжах белой линии живота. При гигантских пупочных грыжах призводят закрытие дефекта в брюшной стенке с помощью синтетического протеза. Особенности пупочных грыж у детей Пупочная грыжа чаще всего встречается у девочек. До трех лет детей не оперируют, кроме случаев ущемления, наблюдают , так как пупочное кольцо постепенно суживается и полностью закрывается. Оперативное лечение заключается в наложении кисетного шва вокруг дефекта и затягивании его (операцияЛексера). При больших дефектах апоневроза выполняют пластику по Мейо. 82.Диастаз прямых мышц живота. Анатомия.Классификация,этиопатогенез,клиника,диагностика,лечение Диастаз – это расхождение в стороны прямых мышц живота. При этом истончается и растягивается белая линия живота – соединительнотканная структура, которая соединяет мышцы, формирующие те самые желанные «кубики пресса». Если ее ширина составляет более 20 мм – мы говорим о наличии диастаза прямых мышц. Этиология Развитие диастаза прямых мышц по мере прогрессирования беременности является закономерным и практически физиологическим явлением. Увеличение объема беременной матки приводит к увеличению внутрибрюшного давления и растяжению передней брюшной стенки. Кроме того, развитию диастаза способствует уменьшение прочности коллагена соединительной ткани в результате физиологических изменений в организме беременной женщины. Дело в том, что при беременности в организме женщины резко увеличивается продукция гормона релаксина. Биологической функцией этого гормона является угнетение синтеза коллагена и стимуляция его распада. Как известно, основой прочности соединительной ткани является именно коллаген. Соответственно, уменьшение количества коллагена в тканях нужно для подготовки к родам, чтобы обеспечить максимальное растяжение родовых путей. Но действие релаксина не ограничивается коллагеном тканей родовых путей, он оказывает общее воздействие на организм, в том числе на ткани передней брюшной стенки. Классификация диастаза прямых мышц В настоящее время наиболее известны две классификации диастаза прямых мышц живота: классификация Р. П. Аскерханова и классификация F. Nahas. Классификация Р. П. Аскерханова относится к 1962 году и базируется на измерении ширины диастаза: Первая степень: ширина диастаза от 2,2 до 5 см Вторая степень: ширина диастаза от 5,1 до 8 см Третья степень: ширина диастаза более 8,1 см F. Nahas разработал общую классификацию мышечно-апоневротической слабости и протрузий передней брюшной стенки. Изолированный послеродовой диастаз прямых мышц он классифицирует как тип А. Классификация Nahas
Диагностика диастаза прямых мышц живота В большинстве случаев диагноз можно поставить клиническим путем, не прибегая к дополнительным инструментальным методам. При этом бывает достаточно осмотра, пальпации и простых измерений. Иногда, особенно в научных целях, используют дополнительные инструментальные и аппаратные методы, например УЗИ (ультразвуковое исследование) или КТ (компьютерная томография). Осмотр в положении стоя дает возможность увидеть диастаз в ярких случаях, когда у женщины не выражена подкожно-жировая клетчатка, а мышцы хорошо развиты. При этом диастаз определяется визуально в виде вертикального дефекта между прямыми мышцами. В том случае, когда пациентка напрягает брюшной пресс, в зоне диастаза наблюдается килеобразное продольное выпячивание. Особенно хорошо такое выпячивание бывает заметно, если пациентку в положении лежа попросить поднять голову и ноги. Пальпаторно можно прощупать внутренние края мышц, определить вертикальный дефект между ними, а при необходимости даже измерить ширину дефекта с помощью линейки. Ультразвуковое исследование может потребоваться в отдельных случаях, например при наличии избыточного веса у пациентки, когда осмотр и пальпация не дают однозначной четкой картины. УЗИ хорошо видит слои передней брюшной стенки и позволяет точно измерить ширину диастаза на разных уровнях. Хирургическое лечение В том случае, если после родов прошел 1 год и более, диастаз не исчезнет. В этом случае операция является единственной возможностью решения проблемы. При наличии сопутствующей диастазу пупочной грыжи], операция опять-таки является единственной возможностью. Операция может быть выполнена, если: после родов прошло не менее года, женщина не планирует новых беременностей, мышцы живота в целом находятся в хорошем состоянии Все операции при диастазе делятся на 2 большие группы: Операции через разрез Эндоскопические операции, без разреза, через проколы |
