Экзамен бх. экзамен. Классификация гормонов. Иерархия регуляторных систем. Нейропептиды мозга либерины и статины. Тропные гормоны гипофиза
 Скачать 1.47 Mb. Скачать 1.47 Mb.
|
|
Глюкокортикоиды, влияние на метаболизм. Гипо- и гиперфункции коры надпочечников. Стероидный диабет. Глюкокортикоиды — стероидные гормоны, синтезируемые корой надпочечников. Основным и наиболее активным глюкокортикоидом, образующимся в организме человека, является гидрокортизон (кортизол), другие, менее активные, представлены кортизоном, кортикостероном, 11-дезоксикортизолом, 11-дегидрокортикостероном. Глюкокортикоиды оказывают выраженное влияние на все виды обмена: углеводный, белковый, жировой и минеральный. Со стороны углеводного обмена это проявляется тем, что они стимулируют глюконеогенез в печени, повышают содержание глюкозы в крови (возможна глюкозурия), способствуют накоплению гликогена в печени. Влияние на белковый обмен выражается в угнетении синтеза и ускорении катаболизма белков, особенно в коже, в мышечной и костной ткани. Это проявляется мышечной слабостью, атрофией кожи и мышц, замедлением заживления ран. Эти ЛС вызывают перераспределение жира: повышают липолиз в тканях конечностей, способствуют накоплению жира преимущественно в области лица (лунообразное лицо), плечевого пояса, живота. В печени глюкокортикоиды повышают синтез триглицеридов, липопротеинов очень низкой плотности (ЛПОНП) и кетоновых тел. В жировой ткани гормоны увеличивают распад жира на конечностях, но усиливают отложение жира на туловище и лице. Поэтому при избытке глюкокортикоидов наблюдается так называемое паукообразное ожирение и повышение уровня кетоновых тел в крови. Белковый обмен. В печени глюкокортикоиды увеличивают синтез белка, в остальных тканях – снижают синтез и стимулируют распад тканевых белков. В связи с этим при избытке глюкокортикоидов наблюдаются замедление заживления ран, атрофия и слабость мышц, в костях – остеопороз (разрежение кости, что сопровождается легко возникающими переломами, например, компрессионными переломами позвонков и длинных костей уже при Минимальной травме.) Глюкокортикоиды обладают минералокортикоидной активностью: задерживают в организме натрий и воду за счет увеличения реабсорбции в почечных канальцах, стимулируют выведение калия. Эти эффекты более характерны для природных глюкокортикоидов (кортизон, гидрокортизон), в меньшей степени — для полусинтетических (преднизон, преднизолон, метилпреднизолон). Глюкокортикоиды снижают всасывание кальция в кишечнике, способствуют его выходу из костей и повышают выведение кальция почками, в результате чего возможно развитие гипокальциемии, гиперкальциурии, глюкокортикоидного остеопороза. Стероидный сахарный диабет – это эндокринная патология, развивающаяся в результате высокого содержания в плазме крови гормонов коры надпочечников и нарушения углеводного обмена. Проявляется симптомами гипергликемии: быстрой утомляемостью, усилением жажды, учащенным обильным мочеиспусканием, обезвоживанием, увеличением аппетита. Стероидный сахарный диабет (ССД) может быть спровоцирован продолжительным увеличением секреции кортикостероидов или их приемом в форме препаратов. Гипофункция коркового вещества надпочечников сопровождается мышечной слабостью, гипогликемией, гипоазотемией. При этом кожа темнеет - "бронзовая болезнь". При гиперфункции наблюдается развитие гипергликемии, повышение артериального давления, ожирение (синдром Иценко - Кушинга). Минеральные вещества тканей человека, макро- и микроэлементы. Роль почек в регуляции гомеостаза. Минеральные вещества, как и витамины, являются незаменимыми питательными веществами и, хотя они и не являются источником энергии, должны поступать в организм с пищей и водой в определенных количествах. В зависимости от того, как много минеральных веществ содержится в организме и насколько велики объемы этих веществ в обменных процессах, они подразделяются на макро- и микроэлементы. Макроэлементы, как и микронутриенты (белки, жиры), являются структурными элементами тканей, обеспечивают кислотно-щелочное равновесие внутренних сред организма, регулируют водно-солевой обмен. Микроэлементы играют специфическую биологическую роль в ферментативных реакциях, участвуют в генной и метаболической регуляции. 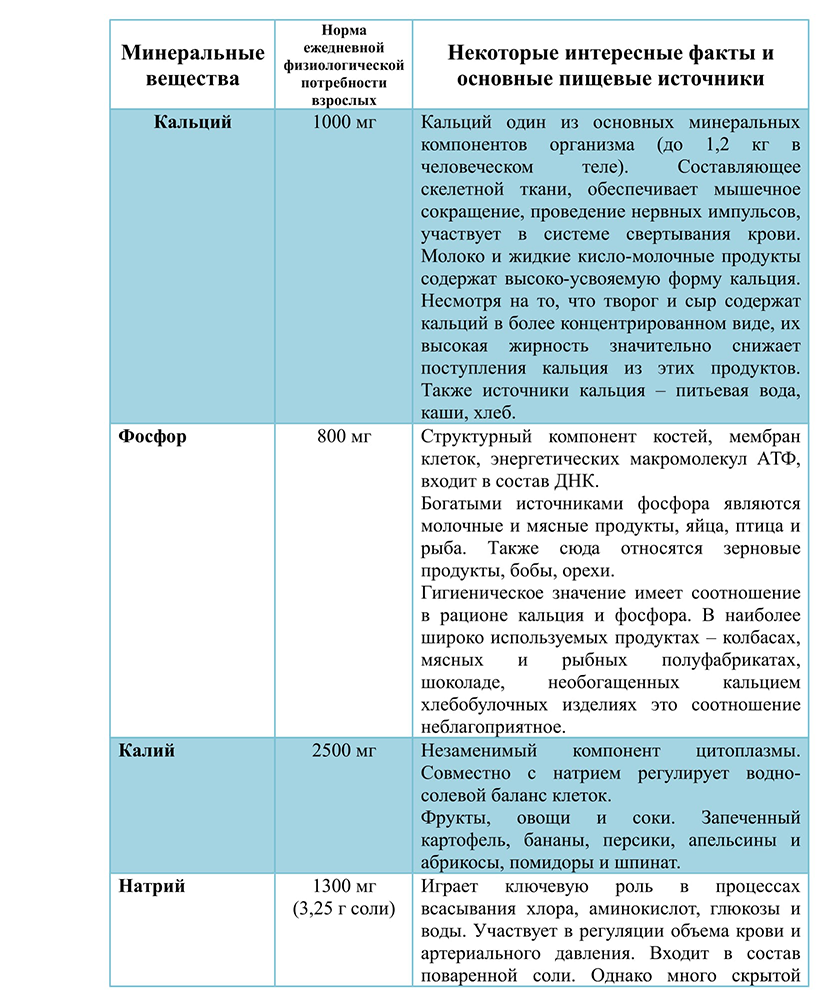 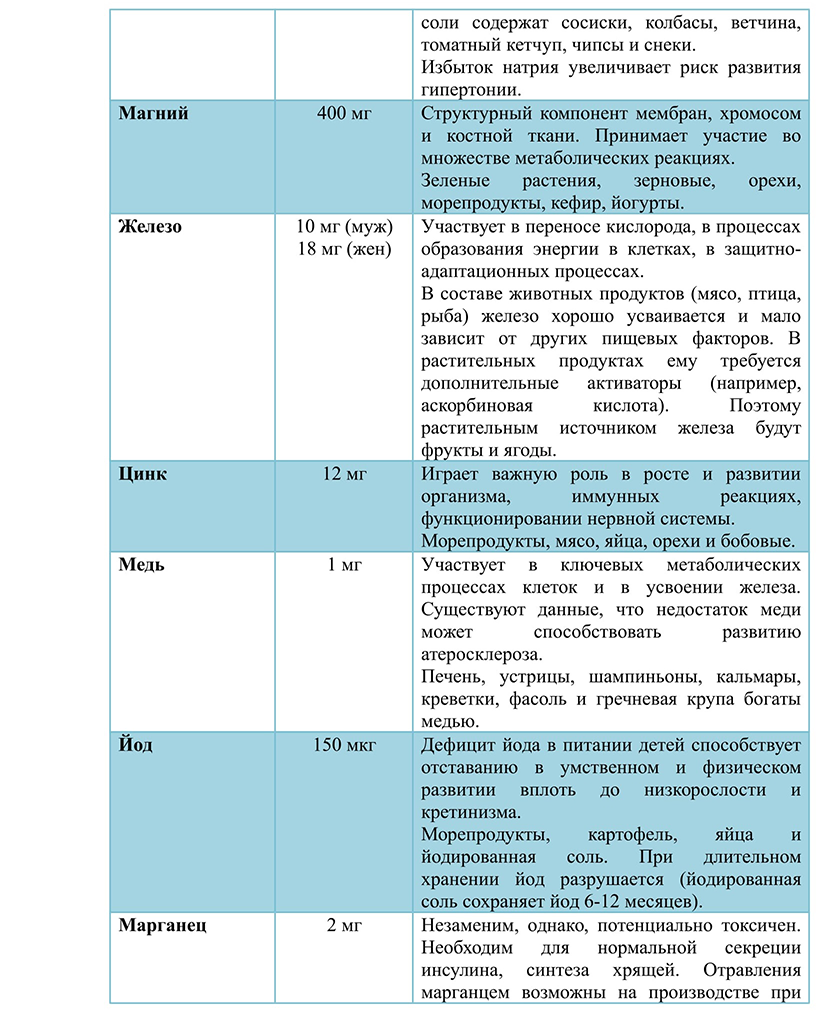 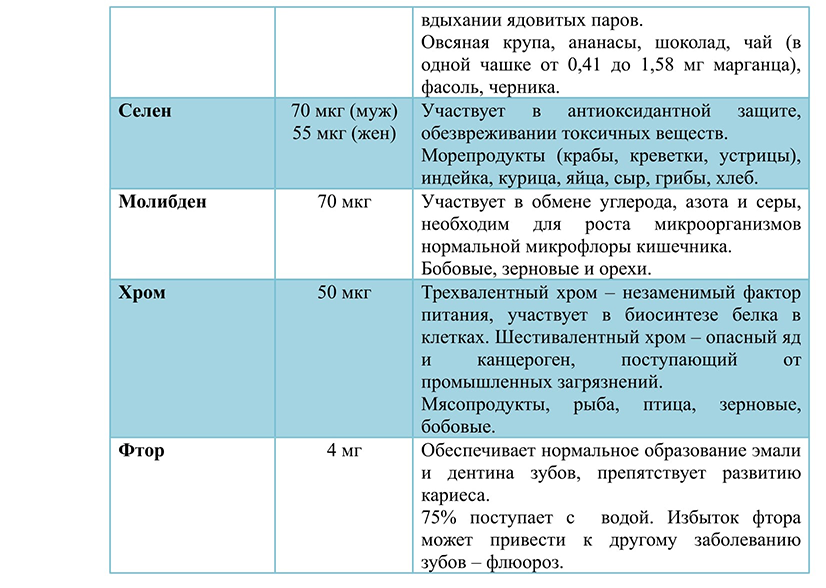 Почки в организме функционируют как эффективные гомеостатические органы. Благодаря механизмам регуляции они работают в разных условиях, благодаря чему поддерживается постоянство внутренней среды организма. Экскреторная функция почек. Через почки выделяются из организма: мочевина, мочевая кислота, креатинин, молочная кислота, ацетоновые и кетоновые тела, минеральные соли, многие чужеродные и ядовитые вещества, лекарственные вещества, краски. Участие в обмене белков, липидов, углеводов, пептидов. Внутри клетки белок расщепляется ферментами до отдельных аминокислот, которые через базолатеральную мембрану возвращаются в кровоток и идут на построение новых белков. Процесс глюконеогенеза происходит в коре почки, а наибольшая активность гликолиза характерна для мозгового вещества почки. При длительном голодании в почках образуется половина общего количества глюкозы, поступающей в кровь. В этом процессе используются органические кислоты, которые превращаются в глюкозу. Роль почки в липидном обмене состоит в том, что в её ткани свободные жирные кислоты включаются в состав триацилглицеринов и фосфолипидов и в виде этих соединений поступают в циркуляцию на различные нужды организма. Регуляция водного баланса и, соответственно, объём вне- и внутриклеточных водных пространств, поскольку почки меняют количество выводимой с мочой воды. Уровень секреции АДГ зависит от раздражения осморецепторов, натриорецепторов и концентрации натрия, волюморецепторов, реагирующих на изменение объёма внутрисосудистой и внеклеточной жидкости. Регуляция постоянства осмотического давления крови. При увеличении осмотического давления крови возбуждаются осморецепторы, стимулируются нейроны супраоптического ядра, усиливается секреция АДГ, возрастает реабсорбция воды в дистальных извитых канальцах и собирательных трубочках, уменьшается мочеотделение и выделяется концентрированная моча. При понижении осмотического давления активность центральных осморецепторов уменьшается. Это способствует снижению секреции АДГ нейрогипофизом и натрийуретического пептида в предсердиях приводит к возрастанию выделения воды почкой (полиурия). Осмотическое давление возрастает. Регуляция артериального давления крови. а. Синтез ренина в юкстагломерулярном аппарате. При снижении артериального давления ренин активирует ангиотензиноген (белок плазмы крови) и переводит его в ангиотензин I. В лёгких от ангиотензина I отщепляется две аминокислоты и образуется активное соединение ангиотензин II, который способствует сужению кровеносных сосудов и повышению кровяного давления. б. Синтез медуллина в мозговом веществе почки. Медуллин или Простагландин А2 вызывает расширение кровеносных сосудов и снижение кровяного давления. В почке образуются кинины. Почечные кинины (например, брадикинин) являются сильными вазодилятаторами, участвующими в регуляции почечного кровотока и выделении натрия. Регуляция водно-солевого обмена: антидиуретический гормон, строение, регуляция секреции, механизм действия вазопрессина. Несахарный диабет. Основными параметрами водно-солевого обмена являются осмотическое давление, рН и объем внутриклеточной и внеклеточной жидкости. Изменение этих параметров может привести к изменению кровяного давления, ацидозу или алкалозу, дегидратации и отекам. Основными гормонами, участвующими в регуляции водно-солевого баланса, являются антидиуретический гормон, альдостерон и предсердный натрийуритический фактор. АДГ или вазапрессин - пептид, содержащий 9 аминокислот, соединенных одним дисульфидным мостиком. Синтезируется в виде прогормона в гипоталамусе, затем переносится в нервные окончания задней доли гипофиза, из которых секретируется в кровоток при соответствующей стимуляции. Стимулом, вызывающим секрецию АДГ, служит повышение концентрации ионов натрия и увеличение осмотического давления ввнеклеточной жидкости. Наиболее важные клетки-мишени для АДГ - клетки дистальных канальцев и собирательные трубочки почек. Механизм действия: Для АДГ существует 2 типа рецепторов - V1 и V2. Рецептор V2 обнаружен только на поверхности эпителиальных клеток почек. Связывание АДГ с V2 сопряжено с аденилатциклазной системой и стимулирует активацию протеинкиназы (ПКА), которая фосфорилирует белки, стимулирующие экспрессию гена мембранного белка - аквапорина-2. Он перемещиется к апикальной мембране, свтраивается в нее и образует водные каналы, через которые молекулы воды свободно диффундируют в клетки почечных канальцев, а затем поступают в интерстициальное пространство. В результате происходит реабсорбция воды из почечных канальцев. Рецепторы типа V1локализованы в мембранах гладких мышц. Взаимодействие АДГ с рецептором V1 приводит к активации фосфолипазы С, в результате происходит высвобождение Са2+ из эндоплазматического ретикулума и сокращение гладкомышечного слоя сосудов. Несахарный диабет. Дефицит АДГ, вызванный дисфункцией задней доли гипофиза, а также нарушением в системе передачи гормонального сигнала, может приводить к развитию несахарного диабета. Основным проявлением несахарного диабета является полиурия, т.е. выделение большого количества мочи низкой плотности, жаждой и полидипсией, сухостью кожи и слизистых, вялостью, раздражительностью. Альдостерон, химическая природа, регуляция секреции, механизм действия. Конечные продукты распада стероидных гормонов. Альдостерон - наиболее активный минералокортикостероид - синтезируется клетками клубочковой зоны коры надпочечников из холестерола. Синтез и секреция альдостерона стимулируется при низкой концентрации ионов натрия, высокой концентрации ионов калия и ренин-ангиотензиновой системой. Механизм действия: Гормон проникает внутрь клеток почечных канальцев, взаимодействует со специфическим рецептором, цитоплазматическим или ядерным, и индуцирует синтез белков, которые обеспечивают реабсорбцию ионов натрия и экскрецию ионов калия. Белки, синтез которых индуцируется альдостероном, увеличивают количество насосов Na+ , K+ - АТФазы, а также служат ферментами ЦТК, генерирующего молекулы для активного транспорта ионов. Суммарным результатом действия альдостерона является задержка NaCl в организме. Распад стероидных гормонов Обезвреживание стероидных гормонов происходит в печени двумя путями. 1. Около 90 % стероидных гормонов сначала восстанавливается, затем конъюгирует с глюкуроновой кислотой и легко экскретируется с мочой. 2. У 10 % глюкокортикоидов, минералокортикоидов и мужских (но не женских) половых гормонов происходит отщепление боковой цепи у 17-го углеродного атома и его окисление с образованием кетогруппы, в результате чего образуются 17-кетостероиды (17-КС), которые также выделяются с мочой в связанном с глюкуроновой кислотой виде. Таким образом, 17-КС – это не гормоны, а продукты распада гормонов: глюкокортикоидов, минералокортикоидов и мужских (но не женских) половых гормонов. Ренин-ангиотензиновая система. Роль в поддержании объема циркулирующей крови. Причины почечной гипертензии. Главную роль в регуляции водно-солевого баланса, а значит, регуляции объема крови и артериального давления служит система ренин-ангиотензин-альдостерон. Протеолититческий фермент ренин синтезируется юкстагломерулярными клетками почечных афферентных артериол. Уменьшение кровяного давления в приносящих артериолах, потеря жидкости или крови, снижение концентрации NaCl стимулируют высвобождение ренина. Образующийся в печени белок ангиотензиноген гидролизуется ренином с образованием ангиотензина 1, который в свою очередь служит субстратом для АПФ (ангиотензин превращающего фермента карбоксидипентидилпептидазы). От ангиотензина 1 отщепляется дипептид с образованием ангиотензина 2. Через инозитолфосфатную систему ангиотензин 2 стимулирует синтез и секрецию альдостерона. Являясь также мощным сосудосуживающим веществом, ангиотензин 2 вызывает сокращение гладкомышечных клеток кровеносных сосудов, вызывая повышение кровяного давления, и вызывает жажду. Система ренин-ангиотензин-альдостерон обеспечивает восстановление объема крови, который может уменьшиться при кровотечении, обильной рвоте, диареи - состояний, являющихся сигналом для высвобождения ренина. В результате увеличивается образование ангиотензина 2 и соответственно повышается в крови концентрация альдостерона, вызывая задержку ионов натрия. Ангиотензин 2, оказывая сильное сосудосуживающее действие, повышает артериальное давление, а также усиливает жажду. Поступающая с питьем вода, задерживается в организме. Увеличение обьема жидкости и повышение кровяного давления приводит к устранению стимула, который вызвал активацию ренин-ангиотензиновой системы и секрецию альдостерона, и как результат приводит к восстановлению объема циркулирующей крови. Снижение перфузионного давления в почечных клубочках может наступить и вследствие сужения почечной артерии или нефросклероза. В этом случае также включается вся ренин-ангиотензиновая система. Но поскольку исходные объем и давление крови при этом нормальные, включение системы приводит к повышению кровяного давления сверх нормы и развитию так называемой почечной гипертонии. Фосфорно-кальциевый обмен. Роль паратгормона, кальцитонина и кальцитриола в регуляции фосфорно-кальциевого обмена. Гипо- и гиперкальциемии. Ионам кальция отводится центральная роль в выполнении физиологических функций каждой клеткой организма, ткани и органа, а также в регуляции обменных процессов.Депо кальция и фосфора представлено костной тканью, которая играет важную роль в поддержании постоянной концентрации этих элементов в крови. Регуляция фосфорно-кальциевого обмена в организме осуществляется с помощью кальцийрегулирующих гормонов: паратиреоидного гормона (ПТГ), кальцитонина и активного метаболита витамина Д3-кальцитриола. Нарушения Са-Р баланса проявляются изменением уровней Са, Р сыворотки крови, изменением содержания гормонов сыворотки крови (ПТГ, КТ, КД), развитием костной патологии и эктопической кальцификации сосудов и мягких тканей. Паратгормон синтезируется паращитовидными железами в виде препрогормона, который потом превращается в зрелый гормон путем частичного протеолиза. Секретируется в ответ на снижение концентрации кальция в крови. Основными органами-мишенями для гормона являются кости и почки. Гормон инициирует каскад событий, связанный с аденилатциклазой остеобластов, которые стимулируют метаболическую активность остеокластов. Происходит мобилизация ионов кальция из кости и поступление фосфатов в кровь, а в дистальных канальцах почек стимулируется реабсорбция ионов кальция и уменьшается реабсорбция фосфатов, в результате восстанавливается нормальный уровень кальция в межклеточной жидкости. Кальцитриол синтезируется из холестерола. Непосредственным предшественником кальциферола является холекальциферол (витамин Д3). Большая часть витамина, исполььзуемого в синтезе кальцитриола, образуется в коже из 7-дегидрохолестерола в ходе неферментативной реакции под действием ультрафиолетового света. Образование кальцитриола начинается в печени и заканчивается в почках. Кальцитриол транспортируется по крови в комплексе с белком-переносчиком, связывается с внутриклеточным рецептором, взаимодействует с хроматином и изменяет скорость трансляции. В результате в клетках-мишенях синтезируются белки, обеспечивающие всасывание кальция и фосфатов в энтероциты. Кальцитонин - полипептид, состоящий из 32 аминокислотных остатков с одной дисульфидной связью. Гормон секретируется парафолликулярными К-клетками щитовидной железы или С-клетками паращитовидной железы в виде высокомолекулярного белка-предшественника. Секреция кальцитонина возрастает при увеличении концентрации Са2+ и уменьается при понижении концентрации Са2+ в крови. Кальцитонин ингибирует высвобождение Са2+ из кости и стимулирует его экскрецию почками с мочой. Гипокальциемия и гиперкальциемия, когда концентрация кальция в плазме крови ниже или выше нормы, свидетельствует о патологии. При гипокальциемии наблюдаются гиперрефлексы, судороги, спазмы гортани. При гиперкальциемии наблюдается снижение нервно-мышечной возбудимости, может наступить глубокое расстройство нервных функций, психозы, ступор, кома. |
