Курс лекций по нормальной физиологии. Ю. И. Савченков. Красноярск Издво , 2012, 470 с
 Скачать 8.6 Mb. Скачать 8.6 Mb.
|
21.-3. Регуляция системного артериального давления. Характеристика функциональной системы, поддерживающей уровень системного артериального давления.В зависимости от скорости развития адаптивных приспособительных механизмов все механизмы регуляции гемодинамики можно разделить на три группы: 1. механизмы кратковременного действия, 2. механизмы промежуточного по времени действия, 3. механизмы длительного действия. Регуляторные механизмы кратковременного действия. В реализации этих механизмов, осуществляемых с помощью рефлексов, участвуют два типа рецепторов: барорецепторы или прессорецепторы, чувствительные к давлению; хеморецепторы, чувствительные к химическому составу крови. Самыми важными среди прессорецепторов являются каротидные b-адренорецепторы, находящиеся в каротидном синусе, т.е. месте разветвления каротидной (сонной) артерии в области шеи, аортальные прессорецепторы, расположенные в дуге аорты. Частота импульсации прессорецепторов изменяется при изменении АД. При увеличении кровяного давления стенки сосудов растягиваются, что приводит к деформации нервных окончаний прессорецепторов. Эта деформация вызывает учащение импульсации или появление импульсов от ранее неактивных рецепторов. Наоборот, снижение давление приводит к снижению частоты импульсов, а некоторые рецепторы вообще перестают посылать импульсы. Принципиально важно, что в характере импульсации прессорецепторов заложена информация не только о среднем артериальном давлении, но и об амплитуде колебаний давления и скорости нарастания давления во время систолы (т.е. о ритме сердечных сокращений). Афферентные импульсы от прессорецепторов попадают в сосудодвигательный центр продолговатого мозга. Этот центр состоит из двух частично перекрывающихся областей – прессорной и депрессорной. Прессорная усиливает активность симпатического отдела автономной нервной системы, а депрессорная усиливает парасимпатический (вагусный) отдел. Электрическая стимуляция прессорной области вызывает повышение, а стимуляция депрессорной области – снижение кровяного давления. Поэтому депрессорную область называют сосудорасширяющим центром. При повышении АД усиленная импульсация от прессорецепторов в сосудодвигательный центр повышает активность депрессорной области и взаимообразно снижает активность прессорной. Увеличенная парасимпатическая стимуляция вызывает уменьшение ЧСС и силы сокращений. Это ведет к уменьшению сердечного выброса. Падение с 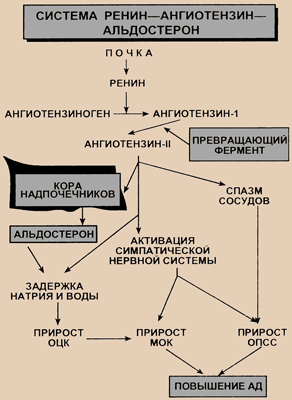 импатической вазоконстрикторной активности вызывает увеличение просвета сосудов, что сопровождается снижением периферического сосудистого сопротивления. В совокупности эти реакции снижают АД до нормального уровня. импатической вазоконстрикторной активности вызывает увеличение просвета сосудов, что сопровождается снижением периферического сосудистого сопротивления. В совокупности эти реакции снижают АД до нормального уровня. Рис. 38. Ренин-ангиотензин-альдо-стероновая система регуляции артериального давления. При снижении АД снижается импульсация афферентных волокнах, идущих от прессорецепторов в сосудодвигательный центр. Это приводит к рефлекторному усилению симпатической и ослаблению парасимпатической активности. Усиленная симпатическая стимуляция повышает ЧСС и силу сокращений ( положительная хроно- и инотропия), и вызывает сужение кровеносных сосудов. Ослабление парасимпатической активности еще больше увеличивает ЧСС. Все это способствует увеличению сердечного выброса и периферического сопротивления. В результате АД повышается до нормального уровня. Такие системы называются системами с обратной связью. Хеморецепторные рефлексы осуществляют основное влияние на систему дыхания, но также влияют на кровообращение, обеспечивая тесную взаимосвязь между дыханием и кровообращением. Хеморецепторы расположены вблизи прессорецепторов. Они чувствительны к изменению концентраций О2 и СО2. Хеморецепторные рефлексы в ответ на понижение парциального давления кислорода или на повышение углекислого газа приводят к усилению симпатической и снижению парасимпатической активности. В результате увеличивается ЧСС, систолический объем (сила сокращений сердца), периферическое сопротивление (сужение сосудов). Все это ведет к ускорению доставки кислорода к тканям и удалению углекислого газа. Промежуточные (по времени) регуляторные механизмы. К этим времени регуляторным механизмам относят · изменение транскапиллярного обмена, · релаксацию напряжения стенки сосуда, · ренин-ангиотензиновую систему. Для начала действия этих механизмов требуются минуты, а для их развития – часы. Ренин-ангиотензиновая система. Фермент ренин вырабатывается и хранится в почках. Высвобождаясь в кровь, он путем протекания нескольких последовательных реакций приводит к образованию ангиотензина 2. Запуск всей цепи реакций связан с величиной почечного кровотока. Снижение кровоснабжения (резкого уменьшения АД) почек в результате любой причины вызывает увеличение высвобождения ренина и стимуляцию образования ангиотензина 2. Это вещество пептидной природы (октапептид) оказывает прямое сильное сосудосуживающее действие на артерии, менее выраженное на вены. Кроме того, ангиотензин 2 возбуждает периферические и центральные симпатические структуры. В результате периферическое сопротивление и кровяное давление повышаются. Ангиотензин 2 служит главным стимулятором выработки альдостерона. Для того, чтобы действие ренин-ангиотензиновой системы достигло максимума требуется около 20 мин. Действие системы продолжается очень длительное время. Ренин-ангиотензиновая система играет очень большое значение при патологическом снижении АД и (или) объема крови. Возможно, она участвует в мотивации жажды: при увеличении в крови ренина и ангиотензина 2 чувство жажды усиливается. Регуляторные механизмы длительного действия. К долговременной регуляции относят механизмы, влияющие на соотношение между внутрисосудистым объемом крови и емкостью (вместимостью) сосудов. В норме объем внеклеточного водного пространства может изменяться только в результате смещения равновесия между объемом потребленной жидкости (т.е. объемом жидкости поступившей в ЖКТ, за вычетом всех потерь, кроме выведения мочи) и выделением жидкости почками. Объем внеклеточной жидкости важен потому, что от него зависит кровяное давление. Таким образом, регуляция внеклеточного объема жидкости важна не только для поддержания водно-солевого равновесия, но и для деятельности сердечно-сосудистой системы. В этой регуляции участвуют: · почечная регуляция объема жидкости, · вазопрессин, · альдостерон. В контроле АД важная роль принадлежит почкам. При уменьшении АД почки уменьшают или даже прекращают образование мочи. В результате этого вода и соли накапливаются в организме до тех пор, пока объем крови не увеличиться настолько, чтобы АД восстановилось до нормального. При повышении АД почки, наоборот, усиленно образуют и выводят мочу и постепенно на протяжении многих часов объем крови уменьшается, способствуя возвращению АД к норме. Даже очень небольшое повышение АД сопровождается существенным повышением выведения жидкости почками. При увеличении давления всего на 1 мм рт. ст. выделение воды почками повышается на 100%. Вазопрессин или антидиуретический гормон (АДГ) в средних и высоких дозах оказывает сосудосуживающее действие, наиболее выраженное на артериолах. Однако главным является регуляция реабсорбции воды в дистальных канальцах почки. Вазопрессин играет особую роль в регуляции объема жидкости, так как рефлекторные изменения содержания этого гормона участвуют в поддержании объема внутрисосудистого водного пространства. При повышении объема крови импульсация от рецепторов предсердий возрастает, и в результате через 10–20 минут выделение вазопрессина снижается. Это приводит к увеличению выделения воды почками. При падении АД происходят обратные процессы. Под действием альдостерона увеличивается канальцевая реабсорбция натрия. За натрием по закону осмоса увеличивается реабсорбция воды. Таким образом, альдостерон способствует повышению в организме натрия и внеклеточной жидкости, т.е. способствует повышению АД. Ангиотензин в свою очередь является наиболее мощным стимулятором образования альдостерона. При активации ренин-ангиотензиновой системы содержанйе альдостерона в крови повышается. Центральная регуляция гемодинамики. Высшие центры головного мозга, прежде всего кора, и высшие автономные центры в гипоталамусе оказывают регулирующее влияние на сосудодвигательный центр. Таким образом, они могут участвовать в регуляции АД. Высший контроль обеспечивает настройку уровня рефлекторной активности сосудодвигательного центра, усиливая или ослабляя прессо-, хеморецепторные и другие рефлексы, «замыкающиеся» через этот центр и регулирующие АД. Наиболее полно регуляция АД проявляется в деятельности т.н. функциональной системы поддержания артериального давления - ФСАД. Рассмотрим коротко ее структуру. Системообразующим фактором в этой системе является величина (вернее, изменения величины) артериального кровяного давления. Поскольку АД прямо пропорционально объему крови и сопротивлению, то все системы, так или иначе способные изменить эти два показателя, будут приводить к отклонениям величины давления. Поэтому набор исполнительных механизмов ФСАД достаточно широк. Прежде всего - это работа сердца, которая изменяет минутный объем кровотока за счет частоты или силы своих сокращений. К изменениям объема циркулирующей крови ведет перераспределение жидкости в системе кровь - ткани, поэтому депо крови, системы перераспределения тоже являются исполнительными органами ФСАД. То же самое можно сказать и об аппаратах кроветворения и кроверазрушения, способных изменить ОЦК. Деятельность выделительных органов - почек, ЖКТ, задерживающих или выделяющих воду - еще один способ изменить объемную скорость движения крови, и, следовательно, изменить давление. 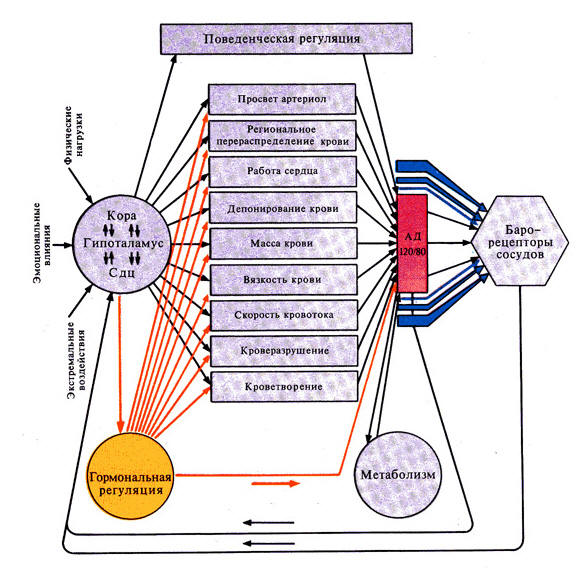 Рис. 41. Функциональная система поддержания постоянства АД (по К.В. Судакову). Другая группа механизмов - механизмы, изменяющие сопротивление сосудистой системы. Главным регулятором системы являются нервные структуры, гормональные же им подчиняются и дополняют. Интегративная регуляция кровообращения позволяет определить в каждый момент оптимальное соотношение между насосной производительностью сердца, просветом сосудов, жесткостью ее стенок, объемом циркулирующей крови и ее реологическими свойствами. |
