Лечение кариеса и пломбирование дефектов твердых тканей зубов (1. Лечение кариеса и пломбирование дефектов твердых тканей зубов
 Скачать 0.55 Mb. Скачать 0.55 Mb.
|
|
Рис. 7.3. Основные формы боров (схема): а — грушевидный бор; б — шаровидный бор; в — фиссурный обратноконусный бор; г — фиссурный цилиндрический бор; д — фиссурный конусовидный бор. Шаровидные боры служат для раскрытия и расширения кариозной полости, удаления некротического дентина, формирования ретенционных пунктов. Фиссурные боры бывают цилиндрические, конусовидные и обратноконусные. Фиссурный цилиндрический бор обычно применяют для формирования отвесных стенок, плоского дна и углов при препарировании под амальгаму. Фиссурный конусовидный бор используют для раскрытия и расширения полости, создания дивергирующих стенок полости, обеспечивающих ретенционную форму. Обратноконусный бор служит для формирования плоского дна, «подрезок» острых углов. Колесовидный бор необходим для создания ретенционных бороздок на стенках полости. Грушевидный бор применяют там, где необходимо скруглить углы и сформировать слегка расходящиеся, дивергирующие, стенки. П 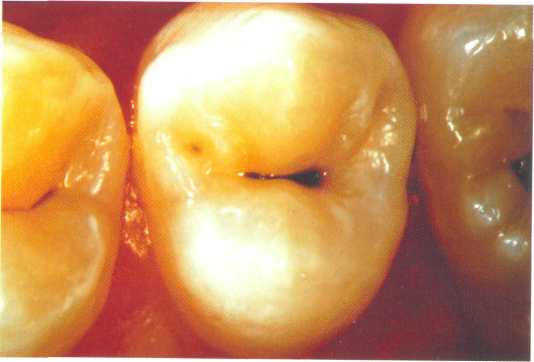 ри работе с ротационным инструментом рука должна быть зафиксирована для точного препарирования и предотвращения повреждения мягких тканей полости рта. Обычно фиксацию руки осуществляют с помощью безымянного пальца, установленного на рядом стоящий зуб или альвеолярный отросток. ри работе с ротационным инструментом рука должна быть зафиксирована для точного препарирования и предотвращения повреждения мягких тканей полости рта. Обычно фиксацию руки осуществляют с помощью безымянного пальца, установленного на рядом стоящий зуб или альвеолярный отросток.Рис. 7.4. Кариозная полость I класса. Необходимо учитывать, что препарирование влечет сильное раздражение дентина и пульпы зуба, причем его интенсивность зависит от состояния и толщины дентина, скорости вращения бора и наличия водяного охлаждения. Грубое препарирование дентина алмазными головками без эффективного охлаждения или пересушивание протравленного зуба неблагоприятно влияет на состояние одонтобластов: дентинная жидкость перемешается от пульпы к периферии, вызывая аспирацию ядер одонтобластов в дентинные трубочки. Клинически это проявляется повышенной чувствительностью зуба и носит название «послеоперационной гиперестезии». При кратковременном воздействии гиперестезия постепенно проходит, однако чрезмерное или многократное воздействие грозит развитием пульпита. 7.2. Препарирование и пломбирование полостей различных классов 7.2.1. Препарирование и пломбирование полостей I класса Кариозные поражения, локализующиеся в фиссурах моляров и премоляров, слепых ямках фронтальных зубов, относятся к /классу по классификации Блэка (рис 7.4). Резистентность зуба к кариесу определяется многими факторами, в том числе — строением поверхности его эмали. Большую роль играют также глубина и форма фиссур. В зависимости от строения фиссуры подразделяют на открытые или закрытые (рис. 7.5). 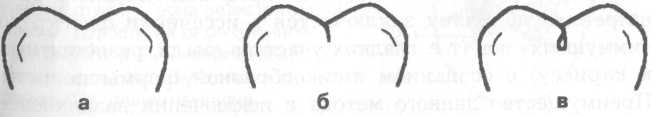 Рис. 7.5. Виды фиссур (схема): а — открытая; б — закрытая; в — колбовидная. В открытых фиссурах кариес практически не развивается, так как они легко очищаются зубной щеткой, хорошо омываются ротовой жидкостью, в них не скапливаются остатки пищи и не аккумулируется бляшка. Закрытые фиссуры обладают плохой самоочищаемостью. Бляшку, располагающуюся в глубине фиссуры, трудно или невозможно удалить зубной щеткой, так как ее щетинки не проникают вглубь. Наиболее неблагоприятный вариант закрытых фиссур колбовидной или ампулообразной формы. Диагностика. Для диагностики кариеса I класса применяют следующие методы. 1. Зондирование — проводится с предельной осторожностью, так как слишком активное исследование нередко приводит к повреждению деминерализованной эмали фиссуры. 2. Окрашивание фиссуры красителем — раствором детектора кариеса. 3. Осмотр фиссуры в синем свете. Препарирование. Наибольшее количество дискуссий возникает по поводу объема иссечения тканей при препарировании полостей I класса. Очевидно, что этот вопрос не может быть решен однозначно и предполагает индивидуальный подход. При обнаружении кариеса в определенном участке открытой фиссуры моляра или премоляра можно ограничиться иссечением только кариозных тканей; если поражение локализуется лишь в пределах эмали, в дентин углубляться не следует. Такое щадящее препарирование рекомендовано при низком КПУ и отличной гигиене полости рта пациента. Если кариес обнаружен в отдельном участке закрытой фиссуры, то препарирование следует проводить на всю глубину поражения, а фиссуру иссекать только в пределах эмали. Эта методика предусматривает разную глубину препарирования и рекомендуется при сочетании кариеса закрытых фиссур с низким КПУ и отличной гигиеной полости рта. Стремление не углублять полость до дентина связано с тем, что при локализации дна полости в пределах эмали не возникает проблемы адгезии пломбировочного материала к дентину и микроподтекания. Если кариес локализуется в нескольких участках закрытой фиссуры, необходимо полностью иссечь ее, ориентируясь на глубину распространения кариеса: в данном случае дентин поврежден в нескольких участках. Распространенная методика «профилактического расширения» по Блэку заключается в иссечении фиссур до «иммунных» зон (т. е. гладких участков эмали, резистентных к кариесу) с созданием ящикообразной формы полости. Преимущество данного метода в исключении возникновения рецидивирующего кариеса. Этот тип препарирования рекомендован для материалов, не обладающих хорошей адгезией к тканям зуба (амальгама, вкладки) и удерживающихся в полости за счет механической ретенции. Однако, даже выполняя «расширение для предупреждения», следует сохранять максимально возможную толщину дентина на дне полости, так как лучшей защитой для пульпы является естественный дентин. Этапы препарирования полости I класса. 1. С помощью артикуляционной бумаги выявляют участки эмали, которые несут окклюзионную нагрузку. 2. Входят бором в середину центральной окклюзионной борозды, располагая его ось параллельно оси зуба. 3. Углубяются бором на 1,5 мм. 4 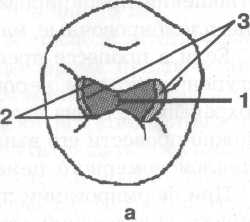 . Расширяют полость, не повреждая краевой гребень, до создания необходимой формы, обеспечивающей хороший обзор. . Расширяют полость, не повреждая краевой гребень, до создания необходимой формы, обеспечивающей хороший обзор.Рис. 7.6. Правильно сформированная полость I класса (схема): а — вид со стороны окклюзионной поверхности: 1 — зона резистентности — сужение полости на окклюзионной поверхности; 2 — конвергирующие (сходящиеся) вестибулярная и язычная стенки; 3 — дивергирующие (расходящиеся) мезиальная и Дистальная стенки. 5. Удаляют кариозный дентин экскаватором и низкоскоростным наконечником. 6. Дорабатывают полость с учетом требований ретенции и резистентности: противоположные стенки полости должны быть параллельны. Возможно формирование слегка конвергирующих вестибулярной и язычной стенок и слегка дивергирующих дистальной и мезиальной стенок (рис. 7.6, а). 7. Обрабатывают края полости финишными борами. 8. Проверяют качество удаления некротических тканей с помощью зонда и детектора кариеса. Э 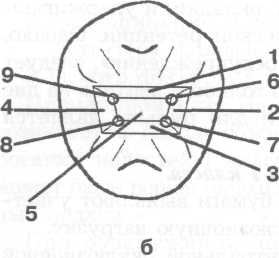 лементы полости I класса (рис. 7.6, б): дно (пульпарная стенка полости), четыре стенки (мезиальная, дистальная, язычная и вестибулярная), восемь линейных углов (внутренние — дистально-пульпарный, мезиально-пульпарный, вестибулярно-пульпарный, язычно-пульпарный; внешние — дистально-вестибулярный, мезиально-вестибулярный, мезиально-язычный и дистально-язычный) и четыре точечных угла (дистально-вестибулярно-пульпарный, мезиально-вестибулярно-пульпарный, мезиально-язычно-пульпарный и дистально-язычно-пульпарный). лементы полости I класса (рис. 7.6, б): дно (пульпарная стенка полости), четыре стенки (мезиальная, дистальная, язычная и вестибулярная), восемь линейных углов (внутренние — дистально-пульпарный, мезиально-пульпарный, вестибулярно-пульпарный, язычно-пульпарный; внешние — дистально-вестибулярный, мезиально-вестибулярный, мезиально-язычный и дистально-язычный) и четыре точечных угла (дистально-вестибулярно-пульпарный, мезиально-вестибулярно-пульпарный, мезиально-язычно-пульпарный и дистально-язычно-пульпарный).Рис. 7.6. Продолжение: б — углы и стенки полости I класса: 1 — вестибулярная стенка; 2 — мезиальная стенка; 3 — язычная стенка; 4 — дистальная стенка; 5 — пульпарная стенка (дно полости); 6 — пульпарно-вестибулярно-мезиальный угол; 7 — пульпарно-мезиально-язычный угол; 8 — пульпарно-язычно-дистальный угол; 9 — пульпарно-вестибулярно-дистальный угол. П 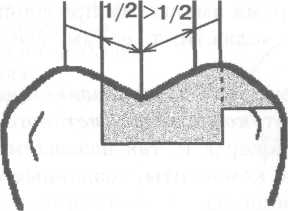 ломбирование. Если размер полости составляет половину и более расстояния от середины центральной фиссуры до вершины бугра, то возникает необходимость перекрывать бугор пломбировочным материалом для предотвращения фрактуры зуба (рис. 7.7). Это правило справедливо как в отношении препарирования под амальгаму, так и под другие пломбировочные материалы. ломбирование. Если размер полости составляет половину и более расстояния от середины центральной фиссуры до вершины бугра, то возникает необходимость перекрывать бугор пломбировочным материалом для предотвращения фрактуры зуба (рис. 7.7). Это правило справедливо как в отношении препарирования под амальгаму, так и под другие пломбировочные материалы.Рис. 7.7. Перекрывание пломбировочным материалом бугра моляра и премоляра в зависимости от размера полости. Схема. Если в процессе препарирования дно полости приобрело ступенчатую или неровную форму (из-за максимального сохранения дентина над пульпой зуба), то, при необходимости, можно провести его выравнивание с помощью прокладки из стеклоиономерного цемента. При формировании полости под композит или другой материал, обладающий адгезией к тканям зуба, рекомендуется использовать щадящий вариант препарирования — скруглить углы полости, но выполнить фальц по краю эмали и иссечь эмаль бугров, лишенную подлежащего дентина. Для подготовки полости к пломбированию амальгамой необходимо создать ретенционную и резистентную форму полости по Блэку. В настоящее время для прямого пломбирования полостей I класса применяют: • композитные материалы светового и химического отверждения; • упроченные компомеры; • амальгаму; • упроченные стеклоиономерные (полиалкенатные) цементы. С 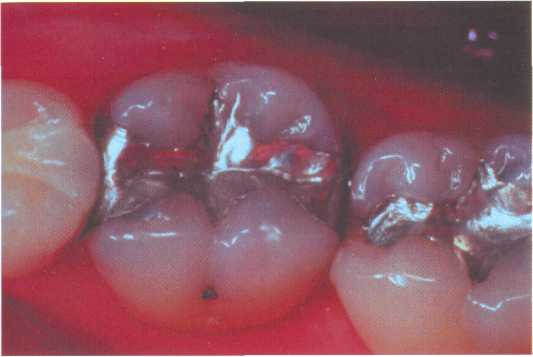 еребряная амальгама используется в стоматологической практике более 150 лет. Описаны случаи сохранения в полости рта пломб из амальгамы в течение 70 лет. еребряная амальгама используется в стоматологической практике более 150 лет. Описаны случаи сохранения в полости рта пломб из амальгамы в течение 70 лет.Рис. 7.8. 36 и 37 зубы запломбированы серебряной амальгамой. Однако по многим причинам, в том числе и эстетическим соображениям, амальгаме в настоящее время предпочитают композитные материалы. Учитывая химический состав и полимеризационную усадку, которую дают все композиты и их производные, можно с уверенностью утверждать, что амальгаме пока нет полноценной замены, с точки зрения физико-механических свойств, однако ее эстетические параметры часто приводят к отказу от ее применения (рис. 7.8). В настоящее время амальгаму применяют при лечении моляров верхней челюсти, т. е. там, где она не заметна при улыбке. Композитные материалы для пломбирования полостей I класса включают композиты светового и химического отверждения, ормокеры, и, так называемые, постериориты, или пакуемые композиты, созданные специально для пломбирования моляров. Способ отверждения материала не имеет принципиального значения, если композитный материал относится к классу гибридов и способен выдерживать жевательную нагрузку. Однако с материалом светового отверждения удобнее работать, чем с материалом химического отверждения, так как отсутствие ограничения во времени позволяет тщательнее моделировать поверхность. При пломбировании глубокой полости с затрудненным доступом для полимеризации следует использовать композитные материалы химического отверждения. П 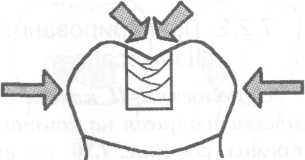 акуемые композиты (постериориты) предназначены для пломбирования окклюзионных и контактных поверхностей зубов, однако их цветовая гамма значительно беднее, чем у гибридов. При наличии повышенных требований к эстетике реставрации следует применять композиты класса гибридов или комбинировать постериориты и гибриды. Пакуемые композиты имеют более плотную консистенцию, поэтому их следует тщательнее адаптировать к тканям зубы или накладывать первый слой пломбы из низкомодульного композитного материала. акуемые композиты (постериориты) предназначены для пломбирования окклюзионных и контактных поверхностей зубов, однако их цветовая гамма значительно беднее, чем у гибридов. При наличии повышенных требований к эстетике реставрации следует применять композиты класса гибридов или комбинировать постериориты и гибриды. Пакуемые композиты имеют более плотную консистенцию, поэтому их следует тщательнее адаптировать к тканям зубы или накладывать первый слой пломбы из низкомодульного композитного материала.Рис. 7.9. Послойное заполнение полости I класса композитным материалом; стрелками указано направление луча при направленной полимеризации. Схема. Упроченные стеклоиономерные цементы и компомеры следует использовать при необходимости фторирования тканей зуба. Однако применение стеклоиономеров ограничивается пломбированием небольших полостей на окклюзионной поверхности. При заполнении полости I класса, особенно крупной, необходимо соблюдать принцип направленной полимеризации и вносить композит послойно — «елочкой» (рис. 7.9). Для предотвращения усадки материала светового отверждения можно наносить прокладку из стеклоиономера или заполнять часть полости материалом химического отверждения. Важный этап работы состоит в формировании окклюзионной поверхности. Необходимо стремиться к воссозданию анатомических особенностей окклюзионной поверхности, ориентируясь на интактные зубы. Нельзя ограничиваться формированием плоской окклюзионной поверхности. При моделировании бугров используют следующие методы. 1. Формирование бугров и их скатов из неотвержденного композита с помощью ручных инструментов. Этот метод предпочтителен при работе с пакуемыми материалами, которые в отвержденном состоянии обладают высокой прочностью. 2. Формирование бугров и их скатов после отверждения материала. Для этого применяются специальные финишные боры, имеющие особую форму рабочей части в виде «елочки», «оливы» и др. После окончательной обработки композитной пломбы следует нанести герметик поверхности типа «Fortify» («Bisko»). Его использование позволяет: • улучшить целостность границ; • герметизировать микродефекты материала; • улучшить цветостойкость; • снизить износ пломбы. 7.2.2. Препарирование и пломбирование полостей II класса К 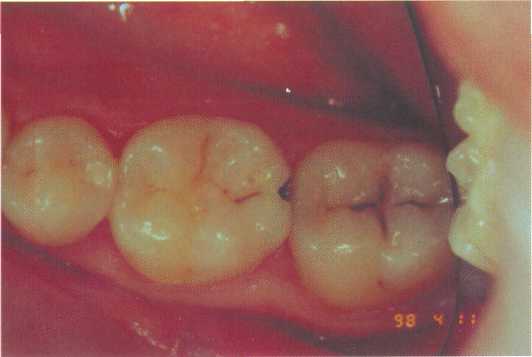 полостям II класса относятся кариозные полости, локализующиеся на контактных поверхностях моляров и премоляров (рис. 7.10). полостям II класса относятся кариозные полости, локализующиеся на контактных поверхностях моляров и премоляров (рис. 7.10).Рис. 7.10. Кариозная полость II класса на дис-тальной поверхности 36 зуба. О 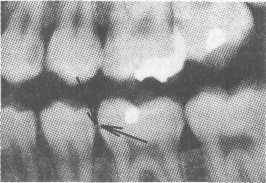 дна из причин появления полостей II класса заключается, как правило, в неудовлетворительной гигиене полости рта, в частности пренебрежением зубной нитью. Традиционным местом образования зубной бляшки служит поверхность зуба от десны до контактного пункта, поскольку оттуда ее удалить невозможно. дна из причин появления полостей II класса заключается, как правило, в неудовлетворительной гигиене полости рта, в частности пренебрежением зубной нитью. Традиционным местом образования зубной бляшки служит поверхность зуба от десны до контактного пункта, поскольку оттуда ее удалить невозможно.Рис. 7.11. Кариозная полость II класса 35 и 36 зубов. Рентгенограмма. Диагностика. При осмотре необходимо тщательно оценивать состояние контактных поверхностей зубов для своевременного выявления кариеса. Признаки, которые указывают на поражение контактной поверхности зуба, включают: 1) жалобы пациента на застревание пищи (чаще) или флосса (реже) в межзубном промежутке, что указывает на наличие шероховатости боковой поверхности эмали в результате деминерализации; 2) мутно-белые или сероватые пятна, расположенные под краевым гребнем и видимые при осмотре. Иногда тонким диагностическим зондом удается войти в полость со стороны межзубного промежутка; 3) контактные полости, обнаруживаемые случайно при анализе рентгеновского снимка, сделанного по другому поводу (рис. 7.11). Практика показывает, что в большинстве случаев проходит много времени, прежде чем пациент обратит внимание на контактную полость, и визит к стоматологу часто вызван болью, характерной для глубокого кариеса или пульпита. 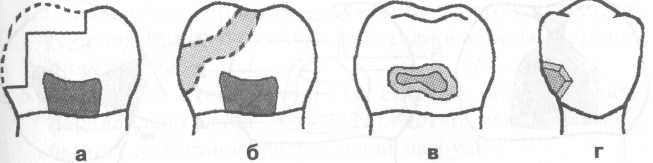 Рис. 7.12. Виды доступа при препарировании кариозных полостей II класса (схема): а — окклюзионный доступ с иссечением краевого гребня; б — окклюзионный доступ с сохранением краевого гребня — тоннельное препарирование; в — прямой доступ при отсутствии смежного зуба; г — вестибулярный или язычный доступ. Своевременная диагностика кариозного поражения II класса очень важна, так как локализация и протяженность полости влияют не только на доступ при препарировании, но и на объем иссечения тканей зуба. Препарирование. Существуют следующие виды доступа при препарировании полостей II класса: • окклюзионный доступ с иссечением краевого гребня (препарирование по Блэку) — наиболее распространен и применяется при обширных кариозных поражениях (рис. 7.12, а); • окклюзионный доступ с сохранением краевого гребня, или тоннельное препари-рование («tonnel prep») — применяется только при локализации кариозной полости в области экватора и несколько ниже (т. е. между экватором и шейкой зуба). Препарирование полости проводят со стороны жевательной поверхности с сохранением краевого гребня зуба (рис 7.12, б). При тоннельном препарировании затруднена проверка качества удаления кариозных тканей и велик риск случайного вскрытия пульпы; • прямой доступ — используется при отсутствии соседнего зуба или возможности препарирования непосредственно через кариозную полость в соседнем зубе (рис. 7.12, в). • вестибулярный или язычный доступ с сохранением краевого гребня — рекомендуется при обнаружении небольшой кариозной полости с локализацией в прише-ечной области апроксимальной поверхности (рис. 7.12, г). 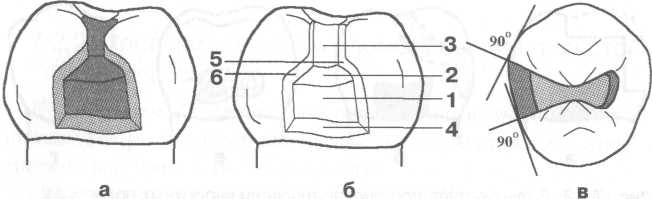 Рис. 7.13. Правильно сформированная полость II класса (схема): а — вид со стороны мезиальной поверхности; б — стенки полости II класса: 1 — аксиальная (осевая); 2 — пульпарная (дно полости); 3 — дистальная; 4 — десневая; 5 — вестибулярная; 6 — язычная; в — вид со стороны окклюзионной поверхности: касательные, проведенные к зубу, перпендикулярны вестибулярной и язычной стенкам полости. При препарировании кариозных полостей II класса (рис 7.13) необходимо соблюдать следующие правила. 1. Эмаль, лишенную подлежащего дентина, необходимо удалять. 2. Стенку зуба окклюзионной поверхности, пораженную кариесом более чем на 1/ расстояния от срединной фиссуры до вершины бугра, необходимо сошлифовать для последующего перекрывания композитным материалом. Это позволит предотвратить откол стенки зуба в отдаленные сроки. 3. При препарировании жевательной поверхности следует, по возможности, сохранять сужение между язычными и вестибулярными буграми — зону резистентности, которая обеспечит зубу после пломбирования достаточную прочность. Сужение формируется слегка конвергирующими вестибулярной и язычной стенками. 4. Касательная, проведенная к зубу, и стенки полости (вестибулярная и язычная) должны быть перпендикулярны. 5. Десневую стенку полости следует формировать параллельно шейке зуба: это предотвратит откол пломбы под действием жевательной нагрузки. Этапы препарирования полости II класса с применением окклюзионного доступа. 1. Препарирование начинают с окклюзионной поверхности, установив фиссурный бор на внутренний скат краевого гребня окклюзионной поверхности и слегка наклонив его в сторону контактной поверхности. Обычно сразу возникает чувство «проваливания» в кариозные ткани. 2. Удаление тканей зуба проводят в щечно-язычном направлении в соответствии с распространением кариозного процесса, причем тонкий слой эмали, прилежащей к соседнему зубу, снимают эмалевым ножом для того, чтобы не повредить соседний зуб. 3. Поврежденный дентин удаляют шаровидным бором соответствующего размера на низкой скорости. 4. Полость формируют в соответствии с требованиями резистентности и ретенции. Наиболее неблагоприятный вариант для сохранения тканей депульпированного зуба, пораженного кариесом — полость типа МОД (мезиально-окклюзионно-дистальная) в сочетании с доступом для эндодонтического лечения. В этом случае прочность зуба значительно снижается: если интактный моляр выдерживает нагрузку в 341 кг, то после эндодонтического лечения и препарирования МОД-полости эта величина составляет только 122 кг. В таких случаях рекомендуется изготовление коронки; можно провести восстановление зуба композитным материалом с обязательным иссечением и перекрыванием бугров. |
