История болезни. Лекция 1 черепномозговая травма (чмт) черепномозговая травма (чмт)
 Скачать 6.72 Mb. Скачать 6.72 Mb.
|
9. Диффузное аксональное повреждение головного мозга (ДАП)ДАП представляет собой особую форму ушиба мозга, которая может встречаться изолированно или в сочетании с другими клиническими проявлениями ЧМТ. Подобное поражение мозга обычно обусловлено травмой углового или ротационного ускорения и свойственно для младшей и средней возрастных групп. В основе ДАП лежат механизмы натяжения и разрыва аксонов в стволе мозга и белом веществе полушарий. Количество разрывов и их топика объясняют выраженность клинических проявлений и вероятность их обратимости. Клиника аксонального повреждения проявляется грубым изначальным нарушением сознания, без «светлого» промежутка. У подавляющего большинства пострадавших гемодинамические показатели нестабильны, нарушения дыхания требуют длительного аппаратного протезирования. В неврологическом статусе доминируют стволовые нарушения: угнетение фотореакции зрачков, парез взора вверх, снижение или отсутствие корнеальных рефлексов, выпадение окулоцефалического рефлекса, разное стояние глазных яблок по горизонтальной и вертикальной осям. Крайне вариабелен мышечный тонус— от диффузной мышечной гипотонии до горметонии. Типичны двигательные тетрасиндромы пирамидно-экстрапирамидного характера, нередко с асимметрией парезов конечностей. Постуральные реакции проявляются децеребрацией или декортикацией, легко провоцируются болевыми раздражителями или носят спонтанный характер. Симптомы раздражения оболочек, как правило, резко положительные. Свойственны стойкие вегетативные расстройства: гипертермия, гиперемия или бледность кожных покровов, колебания артериального давления, гипергидроз, гиперсаливация. Продолжительность коматозного состояния обычно составляет от 3 до 25 суток и более, часто с переходом в вегетативный статус. По мере выхода из вегетативного состояния у больных с ДАП неврологические симптомы подкорково-стволовых образований и разобщения полушарий большого мозга сменяются симптомами выпадения. Среди них доминируют экстрапирамидный синдром (дискоординация, брадикинезия, мелкие гиперкинезы, атактическая походка и пр.) и психические нарушения (амнезия, апатия, аспонтанность, гиперкинетическая спутанность, физическая и психическая истощаемость, астенический синдром и пр.). Эхоэнцефалография, краниорентгенография, исследование цереброспинальной жидкости достоверного дифференциального значения не имеют. Изменения на МРТ и КТ в остром периоде выражены незначительно или отсутствуют. Могут определяться изменение плотности мозговой ткани, деформация ликворопроводящих путей (субарахноидальных конвекситальных пространств, боковых и IIIжелудочков, цистерн основания мозга и пр.) вследствие отека мозга и увеличения его объема. Возможно наличие мелкоочаговых геморрагий в паренхиме мозга, внутрижелудочковых кровоизлияний при отсутствии локального масс-эффекта и смещения средней линии. Косвенные МР-признаки повышения внутричерепного давления. Данные МРТ и КТ в динамике указывают на развитие диффузного атрофического процесса. Электроэнцефалография обычно регистрирует устойчивые диффузные изменения базально-стволовых структур с доминирующим звучанием диэнцефальной зоны. 10. Методика обследования пострадавших с черепно-мозговой травмойОбследование пострадавшего с ЧМТ в качестве основных задач предполагает определение тяжести состояния больного, характера травмы и степени повреждения мозга, локализации патологического очага в головном мозге, наличия сочетанных повреждений и сопутствующих заболеваний. Обследование пострадавшего заканчивается сопряжением полученной информации, формированием предварительного диагноза и определением лечебной тактики. Условно методику обследования можно разделить на несколько этапов и представить в виде алгоритма (рис.1). 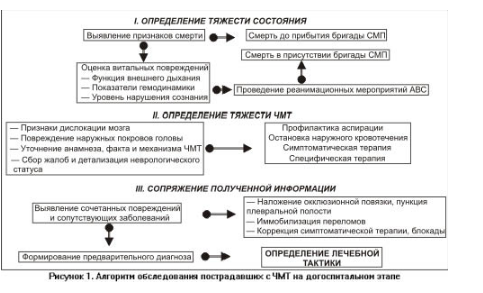 I этап — оценка тяжести состояния пострадавшего Выявление признаков смерти Процесс умирания организма состоит из двух фаз— клинической и биологической смерти. Согласно определению В.А. Неговского, период, определяемый как клиническая смерть, «означает состояние, которое переживает организм в течение нескольких минут после прекращения кровообращения и дыхания, когда полностью исчезают все внешние проявления жизнедеятельности, но даже в наиболее ранимых гипоксией тканях еще не наступили необратимые изменения». Вслед за клинической смертью наступает смерть биологическая, когда проведение реанимационных мероприятий лишено всякого смысла. Общепринято, что срок клинической смерти в обычных условиях составляет 5–7 минут с обязательной поправкой на температуру окружающей среды (при t0 градусов время обратимых изменений увеличивается вдвое). В последнее время сроки обратимых ишемических повреждений мозга пересматриваются. В эксперименте доказана возможность оживления нейронов через час после тотальной ишемии. Констатация биологической смерти не вызывает сомнений при наличии явных трупных признаков. Поздние признаки биологической смерти. Одним из первых глазных признаков является помутнение роговицы и ее высыхание. При сдавливании глаза с боков пальцами зрачок суживается и напоминает кошачий глаз. Трупное окоченение начинается с головы, через 2–4 часа после смерти. Охлаждение тела происходит постепенно; появляются трупные синеватые пятна, возникающие из-за оттекания крови в нижерасположенные части тела. У трупа, лежащего на спине, трупные пятна наблюдаются на пояснице, ягодицах и лопатках. При положении на животе пятна обнаруживаются на лице, груди и соответствующих частях конечностей. Диагноз смерти мозга устанавливается на основе клинических данных и ряда специальных методов: полное и устойчивое отсутствие сознания, спонтанного дыхания; фарингеальная, ларингеальная и трахеальная арефлексия, фиксированное расширение зрачков, снижение температуры тела и АД, брадикардия и отсутствие реакции сердца на введение атропина, атония и арефлексия мышц. Важным критерием смерти мозга является отсутствие окулоцефалического (глазной «феномен куклы») и вестибулярного рефлексов. Окулоцефалический рефлекс проявляется отклонением глаз при резком повороте головы в противоположную направлению поворота сторону. Вестибулярный рефлекс заключается в медленном повороте глаз после введения в наружный слуховой проход 10 мл ледяной воды в противоположном стороне введения направлении с быстрым возвращением их в исходное положение (состояние). Отсутствие биологической активности на электроэнцефалограмме («электрическое молчание мозга») является достоверным показателем гибели мозга, но практически этот методом обследования недоступен на догоспитальном этапе. После констатации смерти (смерть до прибытия бригады СМП) необходимо вызвать милицию; уточнить положение и местонахождение трупа, обстоятельства и время травмы (со слов родных, знакомых, посторонних особ); собрать паспортные данные свидетелей. Желательно не изменять позу погибшего. Оставлять труп только после прибытия милиции. Труп перевозится транспортом милиции. Перевозка в морг бригадой СМП проводится, если смерть произошла в месте массового скопления людей (на рынке, в метро, возле магазина, на остановке транспорта), в детских учреждениях и около них, на месте работы (если положение трупа мешает производству или наносит морально-психологический удар взрослым и детям) и в особых случаях в зависимости от обстоятельств. Для перевозки трупа необходимо получить разрешение в районном отделе внутренних дел в зависимости от места происшествия. Врач СМП обязательно сообщает о смертельном исходе старшему врачу оперативного отдела, в поликлинику. Оценка витальных функций При обнаружении минимальных признаков жизни или исключении несомненных трупных явлений необходимо немедленно приступить к оживлению пострадавшего. Если существуют сомнения в констатации биологической смерти, то следует сразу же принять реанимационные меры, чтобы по небрежности не допустить смерти еще живого человека. Клиническая смерть начинается с момента прекращения деятельности ЦНС, кровообращения и дыхания. Признаки остановки дыхания: — отсутствие движений грудной клетки, надчревной области, гортани; — отсутствие проявлений движения воздуха через нос и рот. Признаки остановки кровообращения: — отсутствие сознания; — остановка дыхания; — расширение зрачков; — отсутствие пульса на крупных артериях — сонной и бедренной (исследовать пульс на лучевой артерии не следует, ибо его отсутствие здесь еще не свидетельствует об остановке кровообращения, так как выраженный спазм артерии может препятствовать ощущению пульса при сохраняющейся деятельности сердца, кроме того, оказывающий помощь может принять пульсацию мелких артерий своих пальцев за пульсацию лучевой артерии пациента); — мертвенно-бледный цвет слизистых оболочек и кожных покровов (при первичной остановке дыхания— их цианоз); — тотальная атония (ей может предшествовать короткий приступ судорог). Наличие любых трех признаков из четырех ведущих (потеря сознания, расширение зрачков, отсутствие пульса, прекращение дыхания) в любом сочетании дает право поставить диагноз остановки кровообращения и требует проведения сердечно-легочной реанимации. Предвестники остановки кровообращения: — снижение АД до 60 мм рт.ст. и менее; — резкое замедление пульса (менее 40в1мин); — выраженная тахикардия с аритмией и желудочковыми экстрасистолами; — резкое замедление предсердно-желудочковой проводимости (особенно наличие полной атриовентрикулярной блокады). На установление диагноза клинической смерти должно быть затрачено не более 8–10 с! 11. Реанимационные мероприятияЭффективность восстановления жизненно важных функций во многом определяется быстротой оказанной помощи: если сердечно-легочная реанимация начата в течение первых 2 мин после остановки кровообращения, успех может быть достигнут в 92 % случаев, при увеличении этого срока эффективность оживления уменьшается. Прежде чем начать лечение, обязательно необходимо фиксировать время первого осмотра (Т1) и момент начала оживления (Т2), уложить больного спиной на твердую подстилающую поверхность (стол, доску, пол, асфальт) с соблюдением необходимой осторожности, чтобы не навредить пациенту с ЧМТ и не увеличить возможное повреждение спинного мозга. Комплекс первичных мер часто обозначают как АВС сердечно-легочной реанимации. Ступень A (Air ways) — восстановление проходимости дыхательных путей, так как больной может погибнуть от аспирации: при клинической смерти всегда существует регургитация, когда из-за расслабления кардиального жома все содержимое желудка больного перетекает в легкие. Необходимо с помощью салфетки или отсоса механически удалить из ротовой полости и глотки реанимируемого слизь и рвотные массы. Фиксировать голову в строго сагиттальном положении, слегка запрокинуть ее и выпрямить дыхательные пути. Выдвинуть вперед нижнюю челюсть. Оптимальным является введение воздуховода, который подбирают по размеру. Ротоглоточные воздуховоды не только обеспечивают проходимость верхних дыхательных путей, но и препятствуют смещению языка назад и вниз. При чрезмерно длинном воздуховоде его конец, смещая вниз надгортанник, перекрывает дыхательные пути. Интубация трахеи целесообразна, если она проводится опытным анестезиологом не более 20 секунд. При подозрении на наличие перелома или вывиха в шейном отделе позвоночника разгибание в атлантозатылочном суставе недопустимо! В таких случаях для освобождения дыхательных путей пострадавшего оказывающий помощь вторыми пальцами обеих рук выдвигает вперед нижнюю челюсть. Голову пациента он поддерживает в стационарном положении ладонями, опирающимися на теменные области и обеспечивающими осторожное вытяжение головы вдоль оси тела Ступень В (Breath)— обеспечение дыхания достигается экспираторными методами «изо рта в рот», «изо рта в нос» или с помощью дыхательных мешков и аппаратов. Не следует проводить вдох слишком форсированно, так как при частичном перекрытии дыхательных путей легко происходит раздувание желудка, что чревато опасностью регургитации и аспирации желудочного содержимого в легкие. Если наблюдается умеренное раздувание желудка, следует повторно проверить и обеспечить проходимость дыхательных путей — улучшить разгибание в шейном отделе позвоночника, выдвинуть вперед нижнюю челюсть и продолжать ИВЛ, не пытаясь удалить газ из желудка, так как при попытках удалить воздух из желудка надавливанием на надчревную область опасность регургитации возрастает. В случае возникновения рвоты пациента поворачивают на бок, освобождают его рот и глотку от желудочного содержимого и продолжают ИВЛ. Контроль эффективности ИВЛ оценивают по степени цианоза. Ступень С (Circulation) — восстановление кровообращения. Оценивают пульс, аускультативно — ЧСС и АД. При отсутствии пульса на бедренной или сонной артерии начинают с закрытого массажа сердца (ЗМС) независимо от того, какой вид остановки кровообращения предполагают у пострадавшего. Соотношение ЗМС:ИВЛ— 4:1. Критериями правильности проведения и эффективности ЗМС служат передача массирующих движений в виде пульса на локтевую артерию, уменьшение степени цианоза кожи и слизистых оболочек. Сужение зрачка можно ожидать только при отсутствии в назначениях атропина или адреналина. Если сердцебиение не восстанавливается, то внутрисердечно или через эндотрахеальную трубку вводят адреналин. Через каждые 2 мин сердечно-легочную реанимацию следует на несколько секунд (не более чем на 10 секунд) прекратить, чтобы проверить, не появился ли пульс на магистральных сосудах. Для проведения инфузионной терапии обеспечивается доступ к сосудистому руслу пациента. При наличии ЭКГ производится диагностика вида нарушений сердечной деятельности. Фибрилляция желудочков является показанием для проведения электрической дефибрилляции. В случаях, когда в течение 30–40 мин, несмотря на правильно проводимую сердечно-легочную реанимацию, признаки клинической смерти сохраняются, реанимационные мероприятия прекращают. Следует отметить, что далеко не всегда возможно достоверно засвидетельствовать бесперспективность реанимации, поэтому при наличии даже малейших сомнений в этом вопросе необходимо оказывать полноценное реанимационное пособие. После констатации смерти (смерть в присутствии бригады СМП) необходимо подробно описать в карте (в двух экземплярах) объем, продолжительность и адекватность реанимационных мероприятий, обосновать нецелесообразность их дальнейшего проведения, указать время прибытия специализированной бригады и перечень совместных действий, время констатации биологической смерти. Описать положение и местонахождение трупа, обстоятельства и время травмы (со слов родных, знакомых, посторонних лиц). Собрать паспортные данные свидетелей. Отразить в карте данные лица, принявшего сообщение по 02, время прибытия милиции (или причину, по которой приезда милиции не дожидались), дальнейшие действия с трупом (оставлен на месте, перевезен в морг и пр.). Перевозка в морг проводится, как правило, бригадой СМП. Для перевозки трупа необходимо получить разрешение в районном отделе внутренних дел в зависимости от места происшествия. О смертельном исходе врач СМП обязательно сообщает старшему врачу оперативного отдела. |
