|
|
лекции-4 семестр. Лекция 19. Патология обмена углеводов
Порфобилиноген
(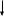 циклическая форма, 4 молекулы) циклическая форма, 4 молекулы)
Протопорфирин
(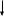 1 молекула) 1 молекула)
 Fе 2+ Fе 2+
Гем
(1 молекула)
 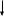 Глобин Глобин Гемоглобин
Контрольные вопросы:
Превращения нуклеопротеидов в организме.
Мочевая кислота – образование, биологическое и клиническое значение.
Характеристика подагры.
Характеристика гемоглобина и миоглобина.
Превращения хромопротеидов в организме.
Образование гемоглобина в организме.
Распад гемоглобина в организме. Накопление железа в организме.
Лекция 24. Патология обмена сложных белков.
План лекции:
1. патология обмена нуклеопротеидов
2. патология обмена хромопротеидов
- паренхиматозная желтуха
- механическая желтуха
- гемолитическая желтух
- гемоглобинопатии
- анемии
Патология обмена сложных белков связана в первую очередь с нарушениями обменов нуклео- и хромопротеидов.
1. патология обмена нуклеопротеидов
При распаде нуклеопротеидов образуется мочевая кислота, которая имеет наибольшее клиническое значение. Она малорастворима в воде и при концентрациях незначительно превышающих норму в крови, осаждается в виде кристаллов натрия урата. Отложения этих кристаллов в суставах вызывает подагру, острый воспалительный артрит и может привести к хроническому деструктивному заболеванию сустава; мочевая кислота может вызывать поражение почек и откладываться в них в виде камней; в результате длительной гиперурикемии в мягких тканях могут образовываться скопления урата – тофусы.
В норме содержание мочевой кислоты в плазме крови составляет 0,24-0,5 ммоль/л у мужчин и 0,16-0,44 ммоль/л у женщин.
Гиперурикемия - повышение уровня мочевой кислоты в крови - может быть вызвана увеличением образования мочевой кислоты, уменьшением её выведения или сочетанием этих двух факторов. Чаще всего она наблюдается при:
заболеваниях, которые сопровождаются распадом клеточных элементов (лейкозах, эритроцитозах, злокачественных новообразованиях, инфаркте миокарда, голодании);
увеличении синтеза пуринов, например, при наследственных нарушениях метаболизма нуклеопротеидов;
употребление пищи богатой пуриновыми основаниями и жирами;
нарушение выделительной функции почек (гломерулонефрит, хроническая почечная недостаточность, нефриты, сморщенная почка);
прием некоторых лекарственных средств, например, салицилатов, тиазидных диуретиков;
подагре.
Гипоурекемия - понижение уровня мочевой кислоты в крови - отмечается при лечении препаратами пиперазинового ряда, иногда при гепатите, анемиях.
Урикозурия - увеличение уровня мочевой кислоты в моче - обнаруживается в 25-30 % случаев подагры, некоторых наследственных заболеваниях (синдром Леша-Найхана) и нарушениях накопления гликогена.
Уменьшение уровня мочевой кислоты в моче обычно отражает развитие почечной недостаточности; прием салицилатов в дозе 2-3 г в сутки может вызвать нарушение экскреторной функции почек и, вследствие этого, задержку мочевой кислоты в крови.
Исследование содержания мочевой кислоты представляет особый интерес для диагностики подагры, т.к. это заболевание тесно связано с нарушением обмена пуриновых оснований. В основе этого заболевания лежит повышенная активность ксантиноксидазы — фермента, катализирующего образование мочевой кислоты. При подагре содержание мочевой кислоты в крови возрастает в 2—3 раза и более (гиперурикемия). Избыток мочевой кислоты и ее солей откладывается в хрящах, особенно суставных, пальцев рук и ног, что приводит к деформации суставов и сильным болям. Выделяют 4 стадии этого заболевания:
Бессимптомная гиперурикемия (может протекать в течение многих лет, пока не наступает острый приступ).
Острая подагра.
Межприступная подагра (чередуются приступы и бессимптомные периоды иногда в течение нескольких лет).
Хроническая тофусная подагра.
Лечение в основном проводят аллопуринолом – ингибитором ксантиноксидазы.
Мочевая кислота откладывается также в почках, вызывая нарушение их деятельности. При этом соответственно снижается выведение мочевой кислоты с мочой, что еще более повышает ее уровень в крови. Вот почему гиперурикемия может служить одним из показателей поражения почек.
2. патология обмена хромопротеидов
Одним из важнейших пигментов и продуктов распада гемоглобина является билирубин. Уровень общего, прямого и связанного билирубина показывает работу печени и почек, а также уровень распада эритроцитов в крови. Определение общего билирубина и его производных в крови, моче и кале производят для дифференциальной диагностики различных видов желтух.
Общий билирубин состоит из 2 фракций:
непрямой (свободный, комплекс с альбуминами);
прямой (конъюгированный, связанный с глюкуроновой кислотой).
Норма в плазме крови:
общий - 3,4-20,5 мкмоль/л;
непрямой 1,7-17,1 мкмоль/ л;
прямой 0,86-5,3 мкмоль/л.
Увеличение содержания билирубина сопровождается желтушной окраской слизистых оболочек и кожных покровов. Легкая форма желтухи до 86 мкмоль/л, среднетяжелая 87-159 мкмоль/л, тяжелая 160 мкмоль/л.
Содержание непрямого (свободного) и общего билирубина в крови возрастает при:
повышенном распаде эритроцитов (гемолитическая анемия);
физиологической желтухе новорожденных;
врожденных и приобретенных нарушениях превращения свободного билирубина в связанный в печени (синдром Жильберта).
Концентрация прямого (связанного) билирубина в крови увеличивается при воспалительных процессах в печени (гепатит).
Содержание прямого и общего билирубина в крови увеличивается при механической желтухе.
Содержание общего билирубина увеличивается также при приеме лекарств, увеличивающих гемолиз (н-р аспирин, тетрациклин) .
Уровень прямого билирубина может увеличиваться под действием лекарств, задерживающих желчь в печени (холестаз) н-р пиницилин, эритромицин, пероральных контрацептивов, никотиновой кислоты.
Среди нарушений обмена хромопротеидов наиболее часто встречаются желтухи. В их основе лежат нарушения образования, превращения и выведения билирубина, который в избыточном количестве накапливается в крови (гипербилирубинемия). Это приводит к его отложению в коже, слизистых оболочках, склере и т. д., которые приобретают желто-коричневую окраску.
Различают следующие виды желтух: гемолитическую, паренхиматозную и механическую.
Гемолитическая желтуха возникает при повышенном гемолизе эритроцитов (токсикозы, ожоги, переливание несовместимой крови и т. д.). При этом в крови резко возрастает уровень свободного билирубина, который в печени превращается в связанный билирубин, а оттуда поступает в составе желчи в кишечник. В кишечнике избыточное количество билирубина метаболизируется с образованием большого количества уробилиногена (моча становится оранжево-коричневой) и стеркобилиногена (кал приобретает темно-коричневую окраску). Вследствие того, что печень полностью не справляется с превращением большого количества свободного билирубина в связанный, часть свободного билирубина поступает в кровь.
Паренхиматозная желтуха в своей основе имеет повреждение печеночных клеток (болезнь Боткина, цирроз или острая желтая атрофия печени, токсикозы и т. д.). При этом печень не справляется с обезвреживанием билирубина (превращением его в связанную форму), и в крови повышается уровень свободного билирубина. С другой стороны, в печени нарушена проницаемость и целостность клеточных мембран и поэтому образованный в небольших количествах связанный билирубин поступает не в желчь, а в кровь. Таким образом, в крови накапливается не только свободный (в больших количествах), но и связанный (в малых количествах) билирубин, который поступает в мочу, придавая ей зеленовато-бурый цвет. Сниженное поступление билирубина в желчь приводит к уменьшению выработки стеркобилиногена, вплоть до полного прекращения, и поэтому кал становится почти бесцветным. Важно отметить, что еще в начале заболевания (дожелтушный период) пораженные гепатоциты не задерживают мезобилиноген, который попадает в общий кровоток и выводится с мочой, усиливая ее окраску до оранжево-коричневого цвета (мезобилиногенурия). Именно мезобилиногенурия является первым и важным признаком начальной стадии заболевания.
Механическая (обтурационная) желтуха является следствием нарушения оттока желчи в двенадцатиперстную кишку и поступления билирубина в кишечник при закупорке желчного протока. В кале и моче отсутствуют продукты распада билирубина — стеркобилиноген и уробилиноген. Кал не окрашен, серого цвета и мазеобразный из-за присутствия, не переваренного жира (следствие недостатка желчи). В печени активно идет образование связанного билирубина, который поступает в кровь, а оттуда в мочу, придавая ей зеленовато-бурый цвет.
Таблица № 11. Клинико-диагностическая характеристика желтух.
Показатель |
Механическая
|
Паренхиматозная
|
Гемолитическая
|
Общий билирубин крови
|
Увеличен
|
Увеличен
|
Увеличен
|
Свободный билирубин крови
|
Неизменен
|
Резко увеличен
|
Резко увеличен
|
Связанный билирубин
крови
|
Резко повышен
|
Снижен
|
Слегка увеличен
|
Билирубин в моче
|
Присутствует в больших количествах
|
Присутствует
|
Отсутствует
|
Уробилин мочи,
Цвет мочи
|
Снижен,
«цвет пива»
|
Снижен,
«цвет пива»
|
Резко повышен,
Цвет « крепкого чая»
|
Стеркобилин кала,
Цвет кала
|
Снижен,
бесцветный с жиром
|
Снижен (отсутствует),
бесцветный
|
Резко повышен,
темно-коричневый
|
Активность органо-специфичных ферментов
|
Повышена активность ЩФ, гаммаглутамил-транспептидазы
|
Резко повышается активность АсТ, АлТ
|
В норме
|
Функции печени
|
На ранних этапах нормальные, позже – изменены
|
Патологически изменены
|
В норме
| |
|
|
 Скачать 169.41 Kb.
Скачать 169.41 Kb. циклическая форма, 4 молекулы)
циклическая форма, 4 молекулы)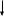 1 молекула)
1 молекула) Fе 2+
Fе 2+ 