Акушерстов курсоваяяяя. Лекция 2 методы оценки состояния плода
 Скачать 1.08 Mb. Скачать 1.08 Mb.
|
|
Таблица 7. Ультразвуковые изменения в плаценте в зависимости от степени ее зрелости (P. Grannum et al., 1979)
При резус-сенсибилизации и развитии гемолитической болезни, а также при сахарном диабете толщина плаценты может увеличиваться до 50 мм и более. Плацентарная недостаточность, напротив, характеризуется истончением плаценты и преждевременным ее созреванием. Представленные данные о диагностических возможностях ультразвукового исследования делают его незаменимым в клинической практике в качестве скринингового метода обследования беременных для ранней диагностики заболеваний плода. Третье скрининговое ультразвуковое исследование проводится в 30-34 нед в целях выявления пороков развития с поздней манифестацией, а также для оценки функционального состояния плода (диагностика внутриутробной задержки роста плода и его гипоксии, а также выявление функциональных резервов маточно-плацентарноплодового кровотока). Объем обследования и схема проведения третьего ультразвукового обследования соответствует таковым для второго скрининга, но достаточно часто для оценки функционального состояния плода требуется проведение допплерометрического исследования кровотока в сосудах матери, плода и плаценты и кардиотокография. ДОППЛЕРОМЕТРИЯ В АКУШЕРСКОЙ ПРАКТИКЕ Общепринятым считается утверждение, что ведущим патогенетическим механизмом нарушения состояния плода при различных осложнениях беременности и экстрагенитальных заболеваниях являются гемодинамические нарушения в единой функциональной системе мать-плацента-плод. В большинстве наблюдений гемодинамические нарушения характеризуются универсальностью и однотипностью изменений вне зависимости от состояния плода и этиопатогенетического фактора. Кроме того, системные нарушения гемодинамики у матери наблюдаются при таком тяжелом осложнении беременности, как гестоз, а также при многих экстрагенитальных заболеваниях. Первая публикация о применении допплерометрии в акушерстве относится к 1977 г., когда D. FitzGerald и J. Drumm зарегистрировали кривые скоростей кровотока (КСК) в артерии пуповины с помощью датчика непрерывной волны. Впервые допплерометрию в России для оценки состояния плода применил А.Н. Стрижаков и соавт. в 1985 г. Высокая информативность, неинвазивность, относительная простота, безопасность и возможность использования на протяжении всей беременности, в том числе и на ранних сроках гестации, делает этот метод исследования кровообращения незаменимым в акушерстве.
Новейшим методом, основанным на эффекте Допплера, является цветное допплеровское картирование. Высокая разрешающая способность метода позволяет визуализировать и идентифицировать мельчайшие сосуды микроциркуляторного русла, что делает этот метод незаменимым в диагностике сосудистой патологии, в том числе и в перинатологии. Первый опыт использования ЦДК в акушерской практике связан с именами D. Maulik et al. и A. Kurjak (1986). С 1987 г. (Kurjak A. et al.) в акушерстве используется трансвагинальное ЦДК. ЦДК обеспечивает возможность исследования кровотока в ветвях маточной артерии (вплоть до спиральных артерий), терминальных ветвях артерии пуповины, межворсинчатом пространстве. Это позволило изучить особенности становления и развития внутриплацентарной гемодинамики и открыло новые перспективы для ранней диагностики акушерских осложнений, связанных с формированием плацентарной недостаточности. Основными показаниями для проведения допплеровского исследования кровотока в маточных артериях и сосудах плода (артерия пуповины и ее терминальные ветви, средняя мозговая артерия, аорта, венозный проток) являются: 'заболевания беременной: гестоз, гипертоническая болезнь, гипотония, заболевания почек, коллагеновые сосудистые заболевания, диабет; 'заболевания плода: задержка внутриутробного развития плода, несоответствие размеров плода сроку беременности, необъяснимое маловодие, преждевременное созревание плаценты, многоплодная беременность; • отягощенный акушерский анамнез: задержка внутриутробного развития и дистресс плода, гестоз и мертворождение при предыдущих беременностях; • переношенная беременность. Наиболее широкое распространение в акушерской практике получил качественный анализ кривых скоростей кровотока, показатели которого не зависят от диаметра сосуда и величины угла инсонации. Основное значение при этом имеет соотношение между скоростью кровотока в различные фазы сердечного цикла. Наиболее часто используются систолодиастолическое отношение (СДО) (Stuart B. et al., 1980), пульсационный индекс (ПИ) (Gosling R., King D., 1975), индекс резистентности (ИР) (Pourcelot L., 1974).
СДО = МССК / КДСК, ПИ = (МССК-КДСК) / ССК, ИР = (МССК-КДСК) / МССК, где: МССК - максимальная систолическая скорость кровотока, КДСК - конечная скорость диастолического кровотока, ССК - средняя скорость кровотока. Повышение сосудистого сопротивления, проявляющееся, в первую очередь, снижением диастолического компонента кровотока, приводит к повышению численных значений указанных индексов. С использованием аппаратуры с высокой разрешающей способностью оценивают кровоток в большинстве сосудов плода (аорта, легочный ствол, нижняя и верхняя полые вены, артериальный проток, общая, внутренняя и наружная сонные артерии, передняя, средняя и задняя мозговые артерии, почечные артерии, печеночные и пупочная вены, а также артерии верхних конечностей). Наиболее важным для диагностики состояния плацентарного комплекса, эмбриона и плода, прогнозирования дальнейшего развития беременности и ранней диагностики ее осложнений является допплерометрическое исследование кровотока во всех указанных сосудистых звеньях. С помощью цветного допплеровского картирования циркуляция крови в межворсинчатом пространстве визуализируется, начиная с 6-й нед беременности. Спектр кровотока при этом имеет венозный характер, с высокой турбулентностью и низкой пульсацией. Следует отметить, что у пациенток с анэмбрионией и ранними самопроизвольными выкидышами отмечается более высокая пульсация кровотока. Это отражает преждевременное попадание материнской крови в межворсинчатое пространство, приводящее к отслойке плаценты и прерыванию беременности. Визуализация кровотока в спиральных артериях при использовании методики цветного допплеровского картирования возможна уже с 6-й нед беременности, причем с ранних сроков он характеризуется низкой пульсацией и высокими диастолическими скоростями. Наиболее выраженное снижение сосудистого сопротивления в маточных артериях происходит в сроки 12-13 нед и 20-22 нед, а в спиральных артериях - в 8-10 и 13-14 нед гестации, что отражает завершение процессов инвазии трофобласта и завершением гестационных изменений спиральных артерий. Эти сроки являются критическими для развития маточно-плацентарного кровообращения. Оценка его параметров в конце I триместра беременности позволяет прогнозировать дальнейшее ее течение. В основе механизма, обеспечивающего постоянство маточного кровотока при прогрессировании беременности, лежит снижение преплацентарного сопротивления току крови. Это достигается процессом инвазии трофобласта, заключающемся в дегенерации мышечного слоя, гипертрофии эндотелиальных клеток и фибриноидном некрозе концевых участков спиральных артерий, который обычно полностью завершается к 16-18 нед беременности. Сохранение высокой резистентности маточных артерий, обусловленное нарушением или отсутствием инвазии трофобласта, составляет основной морфологический субстрат нарушений маточно-плацентарного кровообращения (рис. 13).
В норме КСК в маточных артериях после 18-20 нед беременности характеризуются наличием двухфазных кривых с высокой диастолической скоростью кровотока. На протяжении второй половины 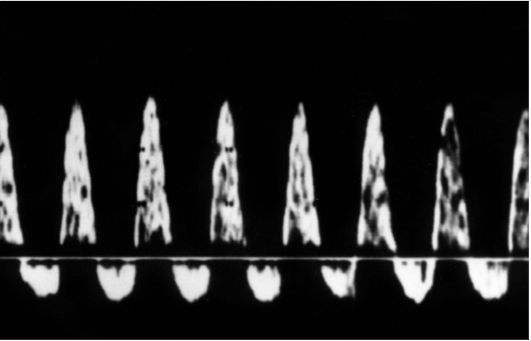 Рис. 13. Реверсный диастолический кровоток в артерии пуповины плода Рис. 13. Реверсный диастолический кровоток в артерии пуповины плоданеосложненной беременности численные значения индексов, отражающих резистентность сосудистой стенки, остаются достаточно стабильными с некоторым снижением к концу беременности. При неосложненном течении беременности значения СДО в маточных артериях после 18-20 нед не должны превышать 2,4. Во II и III триместрах беременности значение исследования кровотока в маточных и спиральных артериях приобретает характер ранней диагностики гестоза и плацентарной недостаточности. Характерными признаками патологических КСК в маточных артериях являются снижение диастолического компонента кровотока и появление дикротической выемки в фазу ранней диастолы, при этом отмечается достоверное повышение значений СДО, ИР, ПИ. Как доказано многочисленными исследованиями и практикой, это имеет большое значение для выработки рационального подхода к терапии и акушерской тактике. Наиболее изучаемым сосудом в акушерской практике в настоящее время является артерия пуповины (АП). Визуализация пуповины при трансвагинальном ультразвуковом исследовании возможна в большинстве наблюдений уже с 7-8 нед беременности. Наибольшую ценность анализ кривых скоростей кровотока в артерии пуповины имеет только начиная с 10-й нед беременности. Диастолический компонент кровотока в артерии пуповины до 14 нед беременности может отсутствовать. У плодов с хромосомными аномалиями в сроки 10-13 нед может регистри- роваться реверсный диастолический кровоток, у здоровых плодов не регистрирующийся. Более информативным является определение пульсационного индекса в артерии пуповины. Повышение ПИ и наличие расширения воротникового пространства позволяет с большей достоверностью диагностировать хромосомные аномалии у плода, в том числе и трисомии. На протяжении второй половины неосложненной беременности наблюдается достоверное снижение показателей сосудистой резистентности в АП, выражающееся в уменьшении численных значений СДО, ИР, ПИ. До 14-15 нед беременности при использовании фильтра 50 Гц диастолический кровоток в большинстве наблюдений не визуализируется. После 15-16 нед он регистрируется постоянно. Снижение индексов сосудистой резистентности в АП на протяжении II и III триместров беременности свидетельствует об уменьшении сосудистого сопротивления плаценты, которое вызвано интенсивным ростом ее терминального русла, связанного с процессами развития и васкуляризации концевых ворсин плаценты. При неосложненной беременности значения СДО в АП не должны превышать 3,0. Патологические КСК в АП характеризуются снижением конечной диастолической скорости кровотока, вплоть до полного исчезновения или появления ретроградного диастолического компонента, что свидетельствует о значительном повышении периферического сосудистого сопротивления плодовой части плаценты. Морфологическим субстратом этого является снижение васкуляризации концевых ворсин плодовой части плаценты и поражение микрососудов ворсин, проявляющееся облитерацией мелких мышечных артерий в их третичных стволах.
Значение исследования кровотока в артерии пуповины, ее терминальных ветвях, маточных и спиральных артерий во II и III триместрах беременности четко определено и широко используется в клинической практике как с целью оценки состояния плодового кровообращения, так для определения функционирования всей фетоплацентарной системы, особенно при угрожающем прерывании беременности, гестозе, плацентарной недостаточности, внутриутробном инфицировании. Для более точной и объективной допплерометрической оценки кровообращения в системе матьплацента-плод предложен комплексный учет получаемых данных. А.Н. Стрижаковым и соавт. (1989) была разработана классификация нарушений маточно-плацентарного и плодово-плацентарного кровотока по оценке КСК в маточных артериях и АП. При I степени отмечаются нарушения только маточного (А) (рис. 14) или только плодового (Б) кровотока. II степень характеризуется нарушениями как маточного, так и плодового кровотока, не достигающих критических значений. При III степени нарушения кровотока в АП достигают критических значений, выражающихся наличием нулевых или отрицательных значений диастолического компонента кровотока. Отмечается четкая прямо пропорциональная зависимость между степенью гемодинамических и частотой внутриутробной задержки развития плода, досрочного родоразрешения, операции кесарева сечения и состоянием новорожденных. 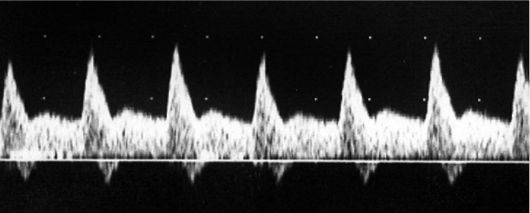 Рис. 14. Патологический спектр кровотока в маточных артериях Рис. 14. Патологический спектр кровотока в маточных артерияхНаибольшее внимание привлекает оценка гемодинамики плода и маточно-плацентарного кровотока при плацентарной недостаточности. Типичным проявлением плацентарной недостаточности является внутриутробная задержка развития плода (ВЗРП). Первичным звеном развития ВЗРП в большинстве случаев на протяжении второй половины беременности являются нарушения маточно-плацентарного кровотока. При одновременном вовлечении в процесс двух маточных артерий ВЗРП наблюдается в 100% случаев и бывает более выраженной, а новорожденные нуждаются в более интенсивном лечении и наблюдении.
Важной является допплерометрическая оценка состояния плода при внутриутробной гипоксии. Допплерометрия позволяет несколько ранее, чем кардиотокография, диагностировать внутриутробную гипоксию плода. Наиболее информативно в этом случае исследование и оценка КСК в аорте плода. В патогенезе антенатальных децелераций ведущее место занимают нарушения плодовой гемодинамики (особенно при критическом состоянии плодово-плацентарного кровотока). Своевременная точная оценка состояния плода в динамике приобретает первостепенное значение для выбора оптимальных сроков и метода родоразрешения. В настоящее время большое внимание уделяется исследованию кровотока в венах плода, начиная с I триместра беременности. Венозный проток представляет собой сосуд, являющийся прямой коммуникацией между пупочной веной и центральной венозной системой, через которую формируется поток с хорошо оксигенированной кровью. С конца I триместра беременности при нормальном развитии плода кровоток в венозном протоке характеризуется трехфазной кривой, обусловленной различными фазами сердечного цикла: желудочковой систолой, ранней желудочковой диастолой и предсердной систолой. При нормальном развитии беременности кровоток в венозном протоке остается однонаправленным на протяжении всех фаз сердечного цикла. Нарушения кровотока в венозном протоке в сроки 10-14 нед беременности (нулевой или реверсный кровоток в фазу сокращения предсердий) являются маркером хромосомной патологии плода. Во II и III триместрах беременности изменение венозной гемодинамики является вторичным по отношению к перераспределению артериального кровотока и выявляется при субкомпенсированном и декомпенсированном состоянии плода. Сочетание нарушений артериального и венозного кровотока является крайне неблагоприятным для перинатального прогноза. Исследование кровотока в аорте и мозговых сосудах плода приобретает значимое диагностическое и прогностическое значение, только начиная с 22-24 нед беременности, так как до этого срока имеющиеся нарушения не выявляются в связи с большими компенсаторными возможностями плодовой гемодинамики. Изменения кровотока в аорте плода, характеризующиеся снижением диастолического компонента кровотока, отражают степень нарушения плодовой гемодинамики. Их следует рассматривать как следствие возрастания резистентности периферического сосудистого русла плода и компенсаторного уменьшения резистентности сосудов головного мозга в условиях прогрессирующей внутриутробной гипоксии. Наиболее неблагоприятным является нулевой или реверсный диастолический кровоток в аорте плода, отражающий его критическое состояние.
Увеличение мозгового кровотока, в свою очередь, является проявлением компенсаторной централизации плодового кровообращения при внутриутробной гипоксии в условиях сниженной плацентарной перфузии. Повышение периферического сосудистого сопротивления головного мозга является фактором риска осложненного течения неонатального периода, ведет к снижению компенсаторных возможностей новорожденного и нарушает процессы адаптации. Большое клиническое значение имеет допплерометрия при гестозе. Отмечена прямопропорциональная зависимость между степенью тяжести гестоза, с одной стороны, и частотой и степенью тяжести нарушений кровотока в маточных артериях - с другой. При тяжелых формах гестоза изменения КСК в маточных артериях происходят параллельно нарушениям кровотока в АП. Нарушения маточно-плацентарно-плодового кровотока находятся в прямой зависимости от степени тяжести гестоза и могут рассматриваться как объективный показатель степени тяжести заболевания вне зависимости от его клинических проявлений. Наиболее неблагоприятными прогностическими признаками являются нарушения КСК в обеих маточных артериях, появление дикротической выемки и выраженные нарушения плодовой гемодинамики. Допплерометрия позволяет прогнозировать возникновение гестозов и ВЗРП в III триместре на основании выявления патологических КСК в маточных артериях во II триместре беременности. Важным при гестозах является и исследование почечной и мозговой гемодинамики беременных. Формирование маточно-плацентарного кровообращения при неосложненном течении беременности сопровождается увеличением почечного кровотока, особенно в сроки 13-18 нед. При гестозах наблюдается прогрессивное снижение почечной гемодинамики в зависимости от степени тяжести заболевания и выраженности клинических проявлений.
Для оценки степени тяжести гестоза проводится допплерометрия кровотока в системе внутренней сонной артерии. Особенностью мозговой гемодинамики у беременных является снижение периферической сосудистой резистентности в системе внутренней сонной артерии при неосложненной беременности и повышение сосудистого сопротивления головного мозга при гестозе. Значительное повышение резистентности в бассейне внутренней сонной артерии (особенно появление ретроградного кровотока в надблоковой артерии) является прогностически неблагоприяным признаком в отношении развития преэклампсии и эклампсии. Таким образом, знание особенностей становления и развития маточно-плацентарного, плодово-плацентарного и плодового кро- вотоков дает возможность не только оценивать состояние плода во второй половине беременности, но и оценивать его анатомические особенности, диагностировать пороки развития сосудистой системы, выявлять маркеры хромосомной патологии уже в I триместре беременности. Это позволяет осуществлять своевременную диагностику клинически значимых отклонений в развитии плода и решать вопрос о целесообразности пролонгирования беремености или выбора оптимальной акушерской тактики. Кроме того, использование допплерометрической оценки кровотока в сосудах матери (маточные и спиральные артерии, мозговые и почечные артерии, оценка параметров центральной гемодинамики) позволяет прогнозировать развитие гестоза, что делает возможным проведение профилактических мероприятий, способствующих улучшению исходов беременности для матери и плода. |
