М.И.Кузин. Хирургические болезни. Литература для студентов медицинских вузов Хирургические болезни Под редакцией
 Скачать 10.27 Mb. Скачать 10.27 Mb.
|
4.2. Заболевания щитовидной железы4.2.1. Диффузный токсический зоб (болезнь Грейвса, базедова болезнь)Диффузный токсический зоб (ДТЗ) — генетически детерминированное аутоиммунное заболевание, обусловленное стойким патологическим повышением продукции тиреоидных гормонов диффузно увеличенной щитовидной железой под влиянием специфических тиреоидстимулирующих аутоан-тител с последующим нарушением функционального состояния различных органов и систем, в первую очередь сердечно-сосудистой и центральной нервной системы. Заболевание чаще возникает у женщин 20—50 лет (соотношение числа больных мужчин и женщин составляет 1—2:10). Среди заболеваний, протекающих с синдромом тиреотоксикоза, на долю ДТЗ приходится до 80% наблюдений. Этиология и патогенез. Важное значение в развитии болезни придают наследственной предрасположенности. Это подтверждается тем, что у 15% больных ДТЗ есть родственники с тем же заболеванием и около 50% родственников имеют циркулирующие тиреоидные аутоантитела. Чаще всего ДТЗ сочетается с носительством антигенов гистосовместимости HLA-B8, HLA-Dw3, HLA-DR3 и HLA-DQ1. Преобладание женщин среди больных ДТЗ связано с частыми нейроэн-докринными перестройками женского организма (беременность, лактация, менструальный период, пременопауза). Предрасполагающими факторами считают также пубертатный период, невротическую конституцию, нейро-циркуляторную дистонию, протекающую с выраженными вегетативными проявлениями. Заболевание провоцируется психической травмой, острыми и хроническими инфекционными заболеваниями (грипп, ангина, ревматизм, туберкулез и др.), заболеваниями гипоталамо-гипофизарной области, черепно-мозговой травмой, энцефалитом, беременностью, приемом больших доз йода, повышенной инсоляцией и др. Полагают, что ТТТ-рецепторы тиреоцитов являются первичными ауто-антигенами при этом заболевании. Врожденная недостаточность антиген-специфических Т-супрессоров, подавляющих в нормальных условиях "запрещенные" клоны Т-лимфоцитов, способствует их выживанию и пролиферации. "Запрещенные" клоны Т-лимфоцитов взаимодействуют с органоспецифическим антигеном щитовидной железы. В результате этого процесса в иммунологическую реакцию вовлекаются В-лимфоциты, отвечающие за образование аутоантител. При участии Т-хелперов (помощников) В-лимфоци-ты и плазматические клетки продуцируют тиреоидстимулирующие иммуноглобулины (органоспецифические аутоантитела). Тиреоидстимулирующие аутоантитела (аутоантитела к ТТГ-рецептору) взаимодействуют с рецепторами фолликулярного эпителия, оказывая на функцию щитовидной железы стимулирующее действие, подобное действию ТТГ, т. е. активизируют аденилатциклазу и стимулируют образование цАМФ. Это приводит к увеличению массы щитовидной железы, ее васкуляризации и избыточной продукции тиреоидных гормонов. Своеобразным триггером указанных аутоиммунных реакций могут служить некоторые вирусы, микоплазма, Yersinia enterocolitica, инициирующие образование антител к ТТГ-рецептору. В развитии клинической картины заболевания имеет значение и повышение чувствительности адренорецепторов к катехоламинам. Определенное значение в патогенезе заболевания, по-видимому, имеет нарушение метаболизма тиреоидных гормонов в печени, почках, мышцах. Избыточная продукция тиреоидных гормонов, повышенная чувствительность к ним периферических тканей приводит к активизации катаболизма белков, что может сопровождаться отрицательным азотистым балансом. Избыток тиреоидных гормонов ведет к замедлению перехода углеводов в жиры, препятствует накоплению их в организме. Наряду с этим усиливается мобилизация жира из депо для покрытия энергетических затрат. Снижается масса тела больного. Повышенный уровень тиреоидных гормонов обусловливает нарушение водно-солевого обмена (увеличивается выделение воды, хлорида натрия, кальция, фосфора, в меньшей степени калия, в сыворотке крови повышается содержание магния). Избыток тиреоидных гомонов и продуктов их метаболизма, изменяя окислительное фосфорилирование, приводит к нарушению накопления энергии в клетке, что является одной из причин мышечной слабости и субфебрилитета (в происхождении последнего имеют место и центральные механизмы — возбуждение гипоталамических центров). Клиническая картина и диагностика. Патогенез клинических симптомов обусловлен главным образом влиянием избытка тиреоидных гормонов на различные органы и системы организма. Сложность и многочисленность факторов, участвующих в развитии патологических изменений щитовидной железы, обусловливают и разнообразие клинических проявлений тиреотоксикоза. Следует помнить, что субъективно общее состояние пациента с синдромом тиреотоксикоза не соответствует объективным нарушениям функций органов и систем, которые гораздо серьезнее, чем может показаться при первичном осмотре. При обследовании пациентов с тиреотоксикозом обычно констатируют, что щитовидная железа увеличена за счет обеих долей и перешейка, эластической консистенции, безболезненная, подвижная при глотании. При пальпации часто выявляется характерное "жужжание" железы, являющееся следствием увеличенного кровоснабжения. При анализе жалоб и результатов объективного исследования удается выделить ряд клинических синдромов. Наиболее характерна триада симптомов: зоб, экзофтальм, тахикардия. Множество симптомов и систем можно сгруппировать в определенные синдромы. Синдром поражения сердечно-сосудистой системы характеризуется тахикардией, постоянной синусовой или постоянной мерцательной тахиарит-мией, пароксизмальной мерцательной тахиаритмией на фоне синусовой тахикардии или нормального синусового ритма, сопровождающимися экстрасистолией; высоким пульсовым давлением; развитием дисгормональной миокардиодистрофии ("тиреотоксическое сердце"), недостаточностью кровообращения. 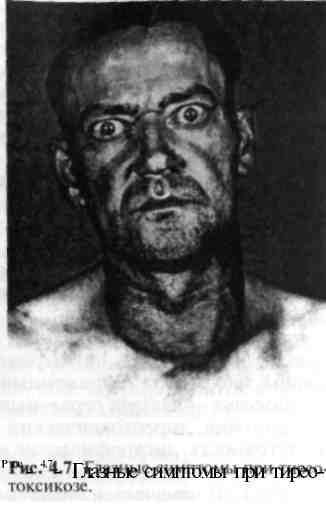 При синдроме поражения центральной и периферической нервной системы отмечается хаотичная, непродуктивная деятельность, повышенная возбудимость, снижение концентрации внимания, плаксивость, быстрая утомляемость, расстройство сна, тремор всего тела (симптом "телеграфного столба") и особенно пальцев рук (симптом Мари), повышенная потливость, покраснение лица, стойкий красный дермографизм, повышение сухожильных рефлексов. При синдроме поражения центральной и периферической нервной системы отмечается хаотичная, непродуктивная деятельность, повышенная возбудимость, снижение концентрации внимания, плаксивость, быстрая утомляемость, расстройство сна, тремор всего тела (симптом "телеграфного столба") и особенно пальцев рук (симптом Мари), повышенная потливость, покраснение лица, стойкий красный дермографизм, повышение сухожильных рефлексов.Г л а з н ы е с и м п т о м ы (рис. 4.7). Причиной развития глазных симптомов считают усиление тонуса мышечных волокон глазного яблока и верхнего века вследствие нарушения вегетативной иннервации под влиянием избытка Т3 и Т4 в крови. При осмотре выделяют характерные симптомы: симптом Штельвага — редкое мигание век; симптом Грефе — отставание верхнего века от радужной оболочки при фиксации взгляда на медленно перемещаемом вниз предмете, при этом между верхним веком и радужной оболочкой остается белая полоска склеры; симптом Кохера — аналогичен симптому Грефе, но при фиксации взгляда на медленно перемещаемом вверх предмете, в связи с чем между нижним веком и радужной оболочкой остается белая полоска склеры; симптом Дальримпля (экзофтальм) — расширение глазной щели с появлением белой полоски склеры между радужной оболочкой и верхним веком; симптом Мебиуса — потеря способности фиксировать взгляд на близком расстоянии: вследствие слабости приводящих глазных мышц фиксированные на близко расположенном предмете глазные яблоки расходятся и занимают исходное положение; симптом Жоффруа — отсутствие наморщивания лба при взгляде вверх; симптом Боткина — мимолетное широкое раскрытие глазных щелей при фиксации взгляда; симптом Розенбаха — мелкий тремор закрытых век; симптом Репнева—Мелехова — гневный взгляд. Перечисленные глазные симптомы необходимо дифференцировать от аутоиммунной офтальмопатии (см. раздел "Диффузный токсический зоб"). Синдром катаболических нарушений проявляется похуданием на фоне повышенного аппетита, субфебрилитетом, миопатиеи, иногда остеопорозом. Синдром поражения органов пищеварения. Приступы болей в животе, рвота, неустойчивый стул со склонностью к поносам, иногда пожелтение кожи, что связано с нарушением функции печени (вплоть до развития тиреотоксического гепатита) и др. Синдром эктодермальных нарушений — характерное расслаивание и повышенная ломкость ногтей, ломкость, выпадение волос и др. Синдром поражения других желез внутренней секреции также нередко наблюдается при токсическом зобе. Для него характерны нарушения функции надпочечников, которые приводят к снижению сосудистого тонуса, появлению пигментации вокруг глаз (симптом Еллинека); дисфункция яичников с нарушением менструального цикла вплоть до аменореи, развитием фиброзно-кистозной мастопатии, иногда с галактореей; у мужчин может развиться гинекомастия. Могут наблюдаться нарушение толерантности к глюкозе, повышенный распад антидиуретического гормона (обусловливает чрезмерную жажду и увеличение диуреза). Поражение надпочечников или развитие сахарного диабета при ДТЗ обусловлены не только тиреотоксикозом, но могут развиться и в результате сочетания ДТЗ с другими аутоиммунными заболеваниями. Выделяют следующие степени тяжести тиреотоксикоза: легкая — частота сердечных сокращений 80—100 в 1 мин, нет мерцательной аритмии, резкого похудания, слабый тремор рук, работоспособность снижена незначительно. средняя — частота сердечных сокращений 100—120 в 1 мин, увеличение пульсового давления, нет мерцательной аритмии, похудание до 20% от исходной массы тела, выраженный тремор, работоспособность снижена. тяжелая — частота сердечных сокращений более 120 в 1 мин, мерцательная аритмия, тиреотоксический психоз, тиреогенная надпочечниковая недостаточность, дистрофические изменения паренхиматозных органов, масса тела резко снижена (до кахексии), трудоспособность утрачена. При УЗИ отмечается диффузное увеличение щитовидной железы, паренхима умеренно гипоэхогенная, однородной структуры, контуры четкие. Характерно значительно повышенное кровоснабжение ткани железы. Сканирование щитовидной железы позволяет выявить диффузное повышенное накопление РФП всей тканью железы. В крови выявляют высокий уровень Т3 и Т4, при этом уровень ТТГ (определяемый высокочувствительными методами) снижен или не определяется. У большинства больных выявляют тиреоидстимулирующие аутоантитела (антитела к ТТГ-рецептору). Минимальный диагностический алгоритм обследования при ДТЗ включает анализ жалоб и клинических симптомов, УЗИ в сочетании с тонкоигольной биопсией, гормональное исследование крови, определение уровня антител к ТТГ-рецептору. Заболевания, сопровождающие диффузный токсический зоб. Глазные симптомы при ДТЗ следует дифференцировать от аутоиммунной офтальмопатии (АОП). АОП — поражение периорбитальных тканей аутоиммунного генеза, клинически проявляющееся нарушениями глазодвигательных мышц, трофическими расстройствами и нередко экзофтальмом. В настоящее время расценивается как самостоятельное аутоиммунное заболевание. АОП встречается примерно у 40—50% и более больных ДТЗ, чаще у мужчин. Полагают, что на начальных этапах заболевания основную роль играют антигенспецифические Т-лимфоциты. Одним из антигенов, к которому образуются аутоантитела при АОП, является ТТГ-рецептор. При АОП вследствие инфильтрации тканей орбиты активированными цитокинпродуцирующими лимфоцитами и последующего отложения кислых гликозаминогликанов, продуцируемых фибробластами, развиваются отек и увеличение объема ретробульбарной клетчатки, миозит и разрастание соединительной ткани в экстраокулярных мышцах. Со временем инфильтрация и отек переходят в фиброз, в результате чего изменения глазных мышц становятся необратимыми. Больных беспокоят боли в области глазной орбиты, ощущение "песка в глазах", слезотечение, двоение в глазах, ограничение подвижности глазных яблок. Характерно наличие конъюнктивита, кератита с наклонностью к изъязвлению и распаду роговицы. По отечественной классификации выделяют три степени АОП: I — двоение отсутствует, припухлость век, ощущение "песка в глазах", слезотечение; II — появляется двоение, ограничение отведения глазных яблок, парез взора кверху; III — наличие угрожающих зрению симптомов — неполное закрытие глазной щели, изъязвление роговицы, стойкая диплопия, резкое ограничение подвижности глазных яблок, признаки атрофии зрительного нерва. Лечение АОП необходимо проводить совместно с офтальмологом. Основной задачей эндокринолога является длительное поддержание у пациента эутиреоидного состояния. Наиболее распространенным методом лечения АОП является назначение глюкокортикоидных препаратов. Основным показанием к их применению является АОП II—III степени тяжести. Назначают преднизолон (начальные дозы 30—60 мг/сут) в течение 3 — 4 мес с постепенным снижением дозы. В остальных случаях ограничиваются применением глазных капель или геля с дексаметазоном, снижающих раздражение конъюнктивы. Претибиальная микседема (аутоиммунная дермопатия) встречается реже, чем АОП, — приблизительно у 1—4% больных диффузным токсическим зобом. Как правило, поражается кожа передней поверхности голени, она становится отечной, утолщенной, с выступающими волосяными фолликулами, пурпурно-красного цвета и напоминает корку апельсина. Поражение часто сопровождается зудом и эритемой. Акропатия — характерные изменения мягких и подлежащих костных тканей в области кистей (фаланги пальцев, кости запястья). На рентгенограммах выявляются поднадкостничные изменения костной ткани, которые выглядят как пузыри мыльной пены. Акропатия встречается редко и обычно сочетается с претибиальной микседемой. Лечение. При ДТЗ применяют консервативное лечение: 1) лекарственную терапию (антитиреоидные средства, бета-адреноблокаторы, транквилизаторы и седативные средства, препараты йода и др.); 2) радиоактивный йод (I131) и 3) хирургическое лечение — субтотальная резекция щитовидной железы. Консервативное лечение является предпочтительным методом терапии диффузного токсического зоба в Европе (в том числе и в нашей стране). Патогенетическое лечение направлено на угнетение внутритирео-идного гормоногенеза, блокаду синтеза тиреоидстимулирующих аутоанти-тел, периферической конверсии Т4 в Т3. С этой целью широко применяют тиреостатические препараты мерказолил (метимазол, тиамазол), пропил-тиоурацил (пропицил). В зависимости от тяжести тиреотоксикоза назначают мерказолил по 10—60 мг/сут, пропицил 100—400 мг/сут и более. При применении моносхемы указанными препаратами тактика лечения проводится по принципу "блокируй и замещай", т. е. осуществляется блокада гор-моногенеза мерказолилом до достижения эутиреоидного состояния, после чего доза постепенно снижается до поддерживающей — 5—10 мг/сут (блокада синтеза тиреоидстимулирующих антител) и дополнительно вводится заместительная терапия L-тироксином (25—50 мкг/сут). Курс лечения проводится в течение 1 — 1 , 5 лет (у детей — 2 года), под контролем уровня ТТГ, гормонов щитовидной железы, тиреоидстимулирующих антител каждые 3— 4 мес. Лечение антитиреоидными средствами целесообразно сочетать с бета-ад-реноблокаторами (анаприлин, обзидан, атенолол), что позволяет быстрее достичь клинической ремиссии. Бета-адреноблокаторы показаны больным со стойкой тахикардией, экстрасистолией, мерцательной аритмией. Ана-прилин назначают по 40—60 мг/сут, при необходимости доза может быть увеличена. При тяжелой форме заболевания, сочетании с эндокринной офтальмопа-тией, надпочечниковой недостаточностью назначают глюкокортикостерои-ды (преднизолон по 5—30 мг/сут и др.). Для стабилизации клеточных мембран, уменьшения стимулирующего действия ТТГ и тиреоидстимулируюших антител, а также снижения содержания Т3 и Т4 применяют лития карбонат по 0,9—1,5 г/сут. Целесообразно назначение транквилизаторов и седативных средств. При подготовке больных к операции используют препараты йода, которые снижают биосинтез тиреоидных гормонов, чувствительность железы к влиянию ТТГ, а также уменьшают кровоточивость ткани щитовидной железы во время операции. Традиционно за 2—3 нед до операции назначают раствор Люголя или раствор калия йодида. По показаниям используют сердечные гликозиды (при недостаточности кровообращения), диуретики (при недостаточности кровообращения, оф-тальмопатии), анаболические стероиды (при выраженном катаболическом синдроме). В последнее время в лечении диффузного токсического зоба, особенно при сочетании его с офтальмопатией, эффективно применяют плазмаферез. Лечение радиоактивным йодом (I131) основано на способности бета-лучей вызывать гибель фолликулярного эпителия щитовидной железы с последующим замещением его соединительной тканью. Этот вид лечения показан при диффузном токсическом зобе с необратимыми изменениями внутренних органов либо с тяжелыми сопутствующими заболеваниями, значительно увеличивающими риск операции, пожилой и старческий возраст больных; неэффективность консервативной терапии у больных старше 40 лет с небольшим увеличением щитовидной железы (I—II степень); рецидив диффузного токсического зоба после хирургического лечения. Категорический отказ пациента от операции также служат показанием к этому виду терапии. Применение I'31 противопоказано в молодом возрасте (до 40 лет), при беременности и лактации, выраженной лейкопении. В некоторых странах (США) радиойодтерапия является методом выбора в лечении диффузного токсического зоба у пациентов старше 25 лет. Хирургическое лечение проводится после специальной медикаментозной подготовки (тиреостатики, бета-адреноблокаторы, препараты йода, плазмаферез), целью которой является достижение эутиреоидного состояния для профилактики тиреотоксического криза в ближайшем послеоперационном периоде (см. консервативное лечение). Показания к хирургическому лечению: сочетание диффузного токсического зоба с неопластическими процессами; большие размеры зоба с признаками компрессии окружающих органов и анатомических структур (независимо от тяжести тиреотоксикоза); тиреотоксикоз тяжелой степени; отсутствие стойкого эффекта от консервативной терапии, рецидив заболевания; непереносимость тиреостатических препаратов; загрудинное расположение зоба. Противопоказания к хирургическому лечению: диффузный токсический зоб тяжелой формы с декомпенсацией функций внутренних органов (недостаточность кровообращения III степени, анасарка, асцит и т. п.), тяжелые сопутствующие заболевания печени, почек, сердечно-сосудистой системы, психические заболевания, а также неадекватная предоперационная подготовка. Объем операции — субтотальная резекция щитовидной железы с оставлением небольшого количества ткани с каждой либо с одной стороны (суммарно 4—6 г). Нельзя обойти вниманием наметившуюся в последние годы в ряде зарубежных стран тенденцию к выполнению тиреоидэктомии, что полностью устраняет риск рецидива тиреотоксикоза, при этом последующее развитие гипотиреоза не считается осложнением операции. Послеоперационные осложнения — кровотечение с образованием гематомы (0,3—1%), парез или паралич голосовых связок в результате повреждения возвратного гортанного нерва (менее 5%), гипопаратиреоз транзи-торного или постоянного характера (0,5—3%), тиреотоксический криз, гипотиреоз, трахеомаляция. Трахеомаляция. При длительно существующем зобе, особенно загрудин-ном, ретротрахеальном и позадипищеводном, вследствие постоянного давления его на трахею происходят дегенеративные изменения в кольцах трахеи, их истончение и размягчение — трахеомаляция. После удаления зоба вслед за экстубацией трахеи или в ближайшем послеоперационном периоде может произойти на вдохе сближение ее стенок и сужение просвета. Наступает острая асфиксия, способная привести к гибели больного, если не выполнить срочную трахеостомию. Встречается редко. Тиреотоксический криз. У больных с диффузным токсическим зобом, особенно при недостаточной подготовке к операции, наиболее опасным осложнением является тиреотоксический криз. Причины развития криза недостаточно изучены. К развитию тиреотоксического криза могут привести хирургические вмешательства (на щитовидной железе или на другом органе при неполной компенсации тиреотоксикоза), острые заболевания, инфекции, психическая травма, радиойодтерапия, резкая отмена тиреостатиков и др. Основную роль в механизме развития криза отводят увеличению аффинности (сродства) рецепторов к катехоламинам под влиянием триггерно-го механизма, увеличению свободных форм Т3 и Т4, относительной надпо-чечниковой недостаточности. Тиреотоксический криз характеризуется резким нарастанием клинических проявлений диффузного токсического зоба с прогрессивным нарушением функции ряда органов и систем, в частности ЦНС, сердечно-сосудистой, желудочно-кишечного тракта, гипоталамо-гипофизарно-надпочечниковой, а также печени и почек. Выражены психическое и двигательное беспокойство вплоть до острого психоза или, наоборот, сонливость (реже), дезориентация и даже коматозное состояние. Речь невнятная, затруднена. Характерно положение больного с разведенными, согнутыми в локтях и коленях руками и ногами ("поза лягушки"). Отмечаются высокая температура (до 40°С), удушье, боль в области сердца, тахикардия (до 150 ударов в 1 мин), иногда мерцательная аритмия. Кожа горячая, гиперемированная, влажная от профузного пота, отмечается гиперпигментация складок. Боли в животе сопровождаются тошнотой, рвотой, диареей, иногда желтухой (возможно развитие клинической картины ложного "острого живота"). Часто отмечается гепатомегалия, особенно при сердечно-сосудистой недостаточности. Выраженность психоневрологических симптомов тиреотоксиче-ского криза имеет и прогностическое значение, так как прогрессирующая спутанность сознания, потеря ориентации, заторможенность являются предвестниками тиреотоксической комы, почти всегда заканчивающейся летально. Неблагоприятным прогностическим признаком при тиреотоксическом кризе служит также желтуха, появление которой указывает на угрозу развития острой печеночной недостаточности. Самым опасным осложнением ти-реотоксического криза является сердечно-сосудистая недостаточность (более половины летальных исходов при тиреотоксическом кризе связано с развитием острой сердечно-сосудистой недостаточности). Дистрофия миокарда и резкое снижение его функциональных резервов, развивающиеся при тиреотоксикозе, усугубляются гипоксией, выраженными метаболическими и микроциркуляторными нарушениями. Летальность достигает 50%. Лечение проводится в рамках специализированного реанимационного отделения. Комплексная терапия тиреотоксического криза, как правило, включает ряд препаратов. 1. Глюкокортикоиды — ориентировочно 50—100 мг (в зависимости от тяжести состояния больного) гидрокортизона гемисукцината вводят внутривенно капельно или внутримышечно через каждые 3 — 4 ч. Начальная доза — 100 мг — вводится в течение 30 мин.
Используют также препараты йода — раствор Люголя (30—40 капель 3— 4 раза в сутки). Послеоперационный гипотиреоз (см. "Гипотиреоз"). Частота развития гипотиреоза и рецидива диффузного токсического зоба зависит от тактики лечения. При консервативной терапии (тиреостатики и др.) частота развития гипотиреоза равна 3—5%, при хирургическом лечении — 20—40%, радио-йодтерапии — около 80%. Консервативное лечение сопровождается рецидивом диффузного токсического зоба в 30—40% наблюдений, хирургическое вмешательство — в 5— 10%, радиойодтерапия — менее 5%. 4.2.2. Токсическая аденома (болезнь Пламмера)Токсическая аденома — заболевание щитовидной железы, сопровождающееся тиреотоксикозом, вызванное избыточной продукцией тиреоидных гормонов автономной аденомой. Причины и механизмы развития заболевания до сих пор остаются неясными. Основное значение придают мутациям гена ТТГ-рецептора, в результате чего ТТГ-рецептор получает способность аходиться в активном состоянии без влияния ТТГ, что и приводит к гиперфункции отдельных клеток фолликулярного эпителия. Другой механизм образования автономной аденомы связывают с мутациями гена G-белка, что повышает функциональную активность отдельных фолликулярных клеток. Для развития тиреотоксическои аденомы и ее автономной деятельности необходимо 3 — 7 лет. Чаще болеют женщины, особенно проживающие в эндемических (по зобу) областях. Клиническая картина схожа с таковой при ДТЗ за исключением более выраженных симптомов поражения сердечно-сосудистой системы и миопатии. Важно отметить, что при токсической аденоме отсутствует эндокринная оф-тальмопатия и претибиальная микседема. При физикальном исследовании обнаруживают узел округлой формы с четкими ровными контурами. Узел, как правило, эластической или плотно-эластической консистенции, гладкий безболезненный, смещаемый при глотании с щитовидной железой. При УЗ И выявляют узел округлой формы, с четко выраженным ободком, однородный, чаше гиперэхогенной структуры. При радионуклидном исследовании устанавливают "горячий" или "теплый" узел; накопление радиофармпрепарата экстранодулярной тканью щитовидной железы снижено или отсутствует. В крови определяют повышенный уровень Т3 и нормальный или умеренно повышенный уровень Т4, ТТГ снижен или не выявляется. Лечение — хирургическое. Подготовка к операции, имеющая целью достижение эутиреоидного состояния, схожа с таковой при ДТЗ. Объем операции определяется величиной аденомы, ее локализацией (как правило, резекция доли либо гемитиреоидэктомия). После удаления аденомы полностью восстанавливается функция экстранодулярной ткани. Применяемая в некоторых случаях у больных старше 45 лет радиойодтерапия сопровождается часто развитием гипотиреоза. Имеются сообщения об успешном применении при небольших аденомах чрескожной склерозирую-щей терапии этанолом. 4.2.3. Многоузловой токсический зобЗаболевание чаще развивается у женщин в возрасте 50—60 лет, длительно проживающих в условиях природного дефицита йода и страдающих многоузловым эутиреоидным зобом. Причины возникновения заболевания полностью не изучены. Клиническая симптоматика при многоузловом токсическом зобе аналогична симптоматике вышеизложенных заболеваний, протекающих с синдромом тиреотоксикоза. Отсутствуют офтальмопатия и претибиальная мик-седема. При физикальном исследовании определяется несколько узлов, как правило, округлой формы, образующих единый конгломерат или не связанных между собой, с гладкой поверхностью, четкими контурами, смещаемых при глотании с щитовидной железой. Ультразвуковая картина соответствует данным физикального исследования. Иногда при помощи УЗИ выявляются дополнительные непальпируе-мые узлы. Контуры узлов четкие, структура однородная, эхогенность, как правило, выше по сравнению с экстранодулярной тканью щитовидной железы. На основании радионуклидного сканирования выделяют три формы многоузлового поражения щитовидной железы, протекающих с синдромом тиреотоксикоза: многоузловой зоб с гиперфункционирующими узлами и нефункционирующей экстранодулярной паренхимой (60—80%); многоузловой зоб с нефункционирующими узлами и гиперфункционирующей экс-транодулярной паренхимой (10—20%); многоузловой зоб, при котором одновременно гиперфункционируют и узлы, и экстранодулярная паренхима (3-5%). Для исключения рака щитовидной железы необходимо производить тонкоигольную аспирационную биопсию и цитологическое исследование. С этой целью пунктируют каждый узел и экстранодулярную паренхиму обеих долей щитовидной железы. Леченые. Отдают предпочтение хирургическому методу (субтотальная резекция, тиреоидэктомия). Операция противопоказана при высокой степени операционно-анестезиологического риска, обусловленного тяжелыми сопутствующими и конкурирующими заболеваниями; у истощенных больных пожилого и старческого возраста; при тиреотоксикозе, протекающем с психическим возбуждением. В случаях, когда оперативное лечение противопоказано, применяют радиойодтерапию. 4.2.4. Эндемический зоб (йоддефицитные заболевания)Эндемический зоб — одно из наиболее распространенных неинфекционных заболеваний, относящихся к йоддефицитным. По данным ВОЗ, более чем для 1 , 5 млрд жителей Земли существует повышенный риск недостаточного потребления йода. У 650 млн человек отмечается увеличение щитовидной железы — эндемический зоб, а у 45 млн жителей планеты выраженная умственная отсталость связана с йодной недостаточностью. Йод, как известно, относится к микроэлементам. Суточная потребность в нем составляет 100—200 мкг. Дефицит йода не имеет порой выраженных внешних проявлений, поэтому он получил название "скрытый голод". Дефицит йода, который наблюдается в большинстве континентальных европейских стран, в том числе и в России, не только является причиной увеличения щитовидной железы в эндемических областях, но и приводит к целому ряду других патологических состояний. Наиболее распространенным проявлением йодной недостаточности является эндемический зоб. Вместе с тем дефицит йода повышает частоту врожденного гипотиреоза, ведет к необратимым изменениям мозга у плода и новорожденного, задержке умственного и физического развития (кретинизму), умственной отсталости (олигофрении). В йоддефицитных регионах отмечается снижение интеллектуального потенциала всего населения (на 15—20%), у женщин нарушается репродуктивная функция, увеличивается число выкидышей и мертворожденных. Ликвидация йоддефицитных заболеваний является в настоящее время приоритетным направлением деятельности ВОЗ и других авторитетных международных организаций. Широкая распространенность йодного дефицита и зобной эндемии на территории России требует применения неотложных лечебно-профилактических мероприятий по ликвидации йодной недостаточности и заболеваний, связанных с ней. Дефицит йода приводит к понижению выработки тиреоидных гормонов в организме, при этом повышается продукция ТТГ, приводящая к избыточной стимуляции железы, что неизменно сопровождается компенсаторной гипертрофией щитовидной железы и образованием зоба. Таким образом восполняется недостаток тиреоидных гормонов. Известны два основных механизма гипертрофии щитовидной железы при дефиците йода: 1) повышенное накопление коллоида в фолликулах (коллоидный зоб); 2) пролиферация фолликулярных клеток (паренхиматозный зоб). Чаще развивается смешанный вариант зоба — коллоидный в разной степени пролиферирующий зоб. Клиническая картина. Больные отмечают увеличение щитовидной железы, "чувство неловкости" в области шеи при движении, реже — сухой кашель. При большом зобе, особенно расположенном частично загрудинно, возможны нарушение дыхания, ощущение тяжести в голове при наклоне туловища, дисфагия. При осмотре обнаруживают диффузный, узловой или диффузно-узловой зоб различной величины. Длительное время сохраняется эутиреоидное состояние, хотя нередко наблюдаются явления гипотиреоза, особенно в районах со значительно выраженным йодным дефицитом. Узловой зоб в этих регионах чаще малигнизируется. Для диагностики важное значение имеет УЗИ с тонкоигольной аспира-ционной биопсией, определение степени увеличения и объема щитовидной железы (см. раздел "Методы исследования"). Низкий уровень экскреции йода с мочой (менее 100 мкг/сут), часто повышенный уровень ТТГ при сниженном уровне Т4, нормальном или повышенном уровне Т3 подтверждают Профилактика и лечение. Практически на всей территории России наблюдается более или менее выраженный дефицит йода. В связи с этим важна реализация программ массовой йодной профилактики органами здравоохранения (йодирование соли, хлеба, воды). Применяют препараты йода, содержащие физиологические количества этого микроэлемента (100— 150 мкг/сут): антиструмин, йодид калия, поливитамины с минеральными добавками. Используют также йодтирокс, тиреокомб и другие препараты. При больших размерах зоба, его узловой трансформации, признаках компрессии окружающих органов могут возникнуть показания для хирургического лечения. 4.2.5. Спорадический зоб (простой нетоксический зоб)Патологическое увеличение щитовиднй железы встречается вне районов зобной эндемии. Развитие зоба связывают с нарушением биосинтеза тирео-идных гормонов и метаболизма йода в организме, влиянием небольшого, но длительного повышения уровня ТТГ и ТТГ-подобных факторов, иммуноглобулинов, стимулирующих рост щитовидной железы, но не влияющих на ее функциональное состояние, и др. В районах, свободных от дефицита йода, частота зоба среди населения не должна превышать 5%, показатели суточной экскреции йода с мочой (йод-урии) должны быть выше 100 мкг/л, а частота повышенного уровня неона-тального ТТГ не должна превышать 3%. По характеру поражения щитовидной железы различают диффузный, узловой и многоузлоой зоб. Морфологически выделяют коллоидный, паренхиматозный и наиболее часто встречающийся в клинической практике смешанный зоб (пролиферируюший коллоидный зоб). Клиническая картина схожа с таковой при эндемическом зобе. Для диагностики имеет значение УЗИ с тонкоигольной аспирационной биопсией. Определение уровня ТТГ, Т3 и Т4 показано больным при симптомах повышенной или пониженной функции щитовидной железы. Лечение. В случае если коллоидный зоб диффузный или представлен одним небольшим узлом (до 3 см в диаметре), пациента следует лечить консервативно препаратами тиреоидных гормонов (предпочтение отдают L-ти-роксину). Дозу препарата подбирают таким образом, чтобы уровень ТТГ не превышал 0,1 мЕД/л у женщин в пременопаузе и мужчин моложе 60 лет. У женщин в постменопаузе, мужчин старше 60 лет и у пациентов с заболеваниями сердца применяют меньшие дозы тироксина, понижая уровень ТТГ до 0,5—1,0 мЕД/л (ТТГ-супрессивная терапия). Такие больные подлежат динамическому наблюдению с повторным применением УЗИ с тонкоигольной аспирационной биопсией, выполнением гормональных исследований крови каждые 3 — 4 мес. Показаниям и к оперативному лечению служат подозрение на малигнизацию узла, признаки сдавления зобом окружающих органов и тканей, отсутствие эффекта от консервативной терапии в течение 6 мес (прогрессирующий рост узла). Также оперативному лечению подлежат пациенты, относящиеся к группе риска по возможному развитию рака щитовидной железы (см. раздел "Злокачественные опухоли"). Объем оперативного вмешательства зависит от размеров узловых образований и их локализации. При узловом зобе обычно выполняют резекцию пораженной доли. При многоузловом зобе с локализацией в одной доле производят субтотальную резекцию доли либо гемитиреоидэктомию, с локализацией в двух долях — субтотальную тиреоидэктомию со срочным гистологическим исследованием. В послеоперационном периоде для профилактики рецидива зоба показана длительная терапия препаратами тиреоидных гормонов под контролем уровня ТТГ и тиреоидных гормонов. Профилактическая терапия тироксином показана всем больным после субтотальной резекции щитовидной железы, а также пациентам с меньшим объемом операции, но уровнем ТТГ, находящимся на верхней границе нормы (5 мЕД/л). 4.2.6. Аберрантный зобАберрантный зоб — увеличенная добавочная щитовидная железа (загру-динный, внутригруднои, корня языка, подъязычный, позадипищеводныи и др.). При подъязычном зобе (в 70%нормальная щитовидная железа отсутствует) вследствие оттеснения надгортанника нарушается дыхание. При позадипищеводном зобе отмечаются затрудненное глотание, особенно при повороте головы, смещение пищевода кпереди или латерально. Загрудинное расположение зоба (50% зоба и более находится ниже яремной вырезки грудины) часто наблюдается при больших многоузловых зобах. Отрицательное внутригрудное давление и сила тяжести облегчают опускание увеличенной щитовидной железы. Внутригруднои зоб (медиастинальный) встречается значительно реже (менее 5% наблюдений) и развивается в переднем средостении из эктопи-рованной ткани щитовидной железы. От 5 до 40% больных не предъявляют никаких жалоб. Клинические проявления обусловлены сдавлением или смещением окружающих органов и анатомических структур: одышка, сухой кашель, дисфагия, изменение голоса, синдром верхней полой вены (цианоз лица, расширение поверхностных вен шеи и лица, развитие коллатералей). Возможны явления тиреотоксикоза. В диагностике большое значение придают КТ, МРТ, радиоизотопному сканированию. При изменении голоса проводят ларингоскопию. Лечение, как правило, хирургическое. Выполняют тиреоидэктомию, применяя шейный доступ, стернотомию либо комбинированный доступ. Частота рака при эктопированном (аберрантном) зобе составляет 3— 17%. 4.2.7. ТиреоидитыОстрый тиреоидит. Редко встречающееся воспалительное заболевание щитовидной железы, обусловленное заносом гнойной инфекции гематогенным, лимфогенным или контактным путем из соседних органов. Возбудителем чаще является пиогенный стрептококк или золотистый стафилококк. Воспалительный процесс, развивающийся в неизмененной до этого щитовидной железе, называют тиреоидитом, а воспаление, развивающееся на фоне зоба, струмитом. Клиническая картина. Заболевание начинается с повышения температуры тела до 39—40 0С, головной боли и сильной боли в области щитовидной железы, иррадиирующей в затылочную область и уши. На передней поверхности шеи появляются гиперемия, припухлость, смещающаяся при глотании. Тяжелым осложнением тиреоидита является гнойный медиастинит. Иногда развивается сепсис. В крови — выраженный лейкоцитоз, повышение СОЭ. Лечение. Больные острым тиреоидитом подлежат госпитализации. Показана антибиотикотерапия. Сформировавшийся абсцесс вскрывают и дренируют во избежание распространения гнойного процесса на шею и средостение (флегмона шеи, гнойный медиастинит). Острый негнойный тиреоидит. Крайне редкое заболевание, протекающее по типу асептического воспаления, вследствие травмы, кровоизлияния в железу или лучевой терапии. Возможны умеренно выраженные явления тиреотоксикоза. В лечении используют анальгетики, бета-адреноблокаторы. Подострый тиреоидит (гранулематозный зоб де Кервена) —воспалительное заболевание, обусловленное, по-видимому, вирусной инфекцией. В 2— 4 раза чаще встречается у женщин, особенно в возрасте 20—50 лет. Как правило, заболевание возникает после вирусной инфекции (грипп, эпидемический паротит, корь и т. п.). Вторичный аутоиммунный процесс развивается в ответ на воспалительные изменения в щитовидной железе и высвобождение антигена (тиреоглобулина), поступающего в кровь при разрушении тиреоцитов. Клиническая картина. В начальной стадии (от нескольких недель до 2 мес) заболевание протекает по типу острого тиреоидита. Отмечаются значительное повышение СОЭ, лейкоцитоз, лимфоцитоз. При явлениях тиреотоксикоза в крови повышаются уровни Т3 и Т4, в дальнейшем появляются антитела к тиреоглобулину. Для диагностики применяют тест Крайля — прием преднизолона в дозе 30—40 мг/сут приводит к значительному улучшению состояния пациента через 24—72 ч. При радионуклидном сканировании выявляют диффузное снижение накопления радиофармпрепарата при повышенном уровне Т3 и Т4 в крови (диагностические "ножницы"). Лечение. Назначают глюкокортикостероиды (преднизолон по 30—60 мг/сут) в течение 3 — 4 нед, постепенно снижая дозу, ацетилсалициловую кислоту до 2—3 г/сут. При выраженном тиреотоксикозе показаны бета-адреноблокато-ры. Применение антибиотиков не влияет на течение патологического процесса. Хирургическое лечение не показано. Прогноз обычно благоприятный, выздоровление наступает в среднем через 5 — 6 мес. Аутоиммунный тиреоидит (зоб Хасимото). Значительно чаще встречается у женщин в возрасте 40—50 лет (соотношение заболевших мужчин и женщин 1:10—15). В генезе заболевания определенное значение имеет врожденное нарушение в системе иммунологического контроля. У больных, страдающих этим заболеванием, и их родственников часто наблюдаются другие аутоиммунные болезни (миастения, ревматоидный артрит, неспецифический язвенный колит, инсулинзависимый сахарный диабет, пернициозная анемия, болезнь Аддисона и др.). При изучении генов системы HLA установлено частое сочетание аутоиммунного тиреоидита с генами HLA-B8, HLA-DR3, HLA-DR5. Выделяют две формы заболевания — атрофическую и гипертрофическую. При гистологическом исследовании обнаруживают выраженную инфильтрацию железы лимфоцитами и плазматическими клетками, разрушение фолликулов, очаги фиброза, оксифильные эпителиальные клетки Хюртле—Асканази. Клиническая картина и диагностика. В течение заболевания функциональное состояние железы может меняться. Обычно вначале развивается тиреотоксикоз (транзиторный, обычно легкой степени), в дальнейшем — длительное эутиреоидное состояние и в более поздние сроки — гипотиреоз (см. раздел "Гипотиреоз"). При гипертрофической форме хронического тиреоидита железа, как правило, увеличена за счет обеих долей, имеет плотную консистенцию, гладкую либо узловатую поверхность, обычно безболезненная, не спаяна с окружающими тканями, подвижна при пальпации. Регионарные лимфатические узлы не увеличены. Симптом сдавления органов шеи наблюдается редко. При атрофической форме щитовидная железа может не пальпироваться. В диагностике заболевания важное значение имеют результаты УЗИ с тонкоигольной аспирационной биопсией. Выявление в крови антител к тиреоглобули-ну и тиреоидной пероксидазе (микросомальному антигену) подтверждает диагноз. Уровень ТТГ зависит от функционального состояния щитовидной железы: при тиреотоксикозе он будет сниженным, в эутиреоидном состоянии — нормальным, а при гипотиреозе — повышенным. Лечение консервативное, препаратами гормонов щитовидной железы (L-тироксин, тиреоидин и др.) с индивидуальным подбором дозы препарата и постоянным динамическим наблюдением, включающим УЗИ, гормональное исследование каждые 3 мес. Показания коперации: сочетание аутоиммунного тиреоидита с неопластическим процессом; большие размеры зоба с признаками сдавле-ния органов шеи; отсутствие эффекта от консервативной терапии в течение 6 мес, прогрессирующее увеличение зоба. Объем операции — тиреоидэкто-мия. При сочетании с раком щитовидной железы (наблюлается редко) показана экстрафасциальная тиреоидэктомия, а в случае выявления злокачественной лимфомы — лучевая терапия. После операции проводят заместительную терапию препаратами гормонов щитовидной железы. Фиброзный тиреоидит (тиреоидит Риделя). Редкое заболевание щитовидной железы (менее 0,1% всех оперированных), относящееся к висцеральным фиброматозам. Заболевание характеризуется разрастанием в щитовидной железе соединительной ткани, замещающей ее паренхиму, вовлечением в патологический процесс окружающих анатомических структур (трахея, пищевод, сосуды, нервы, мышцы). Описаны сочетания тиреоидита Риделя с ретроперитонеальным фиброзом, медиастинальным фиброзом, фиброзирующим альвеолитом, склерозирующим холангитом и др. Клинически заболевание проявляется зобом каменистой плотности, безболезненным при пальпации, малоподвижным (инвазивный рост), не смещаемым при глотании. Пациенты в большинстве наблюдений находятся в эутиреоидном состоянии, однако по мере прогрессирования фиброза развивается гипотиреоз. В редких случаях возможно развитие гипопаратиреоза что обусловлено вовлечением в фиброзирующий процесс паращитовидных желез. В диагностике и дифференциальной диагностике важное значение придают УЗИ с тонкоигольной биопсией зоба (в цитограмме выявляют не многочисленные клетки фолликулярного эпителия, большое количество грубых соединительнотканных элементов). Во многих случаях для исключе ния злокачественного поражения требуется открытая биопсия во время oпе рации. Лечение — хирургическое, что обусловлено высоким риском развития злокачественного поражения, инвазивным ростом, большими сложностями при морфологической верификации диагноза и трудностями исключения малигнизации до операции. Объем оперативного вмешательства — тиреоид эктомия. Выполнение радикальной операции сопряжено с большими тех ническими трудностями и немалым риском повреждения соседних органов и анатомических образований. В ряде случаев (при исключении малигниза ции) ограничиваются декомпрессией смежных органов без удаления вceй ткани щитовидной железы. 4.2.8. ГипотиреозГипотиреоз — синдром, обусловленный длительным стойким недостат ком гормонов щитовидной железы в организме или снижением их биологи ческого эффекта на тканевом уровне. Выделяют несколько видов гипотиреоза. П е р в и ч н ы й г и п о т и р е о з обусловлен первичным поражением са мой щитовидной железы (аномалии развития, тиреоидиты, операции н щитовидной железе, тиреостатическая терапия, лечение радиоактивным йо дом, внешнее облучение щитовидной железы, йодная недостаточность влияние лекарственных препаратов, врожденное нарушение биосинтеза ти реоидных гормонов и др.), в т о р и ч н ы й гипотиреоз является следствием изменений в гипофизе, т р е т и ч н ы й — связан с нарушением деятельност гипоталамических центров. Отдельно выделяют п е р и ф е р и ч е с к и й гипотиреоз, обусловленны тканевой резистентностью к гормонам щитовидной железы либо нарушени ем их транспорта. Как уже указывалось, тиреоидные гормоны необходимы для нормальнс го роста и развития ЦНС и всего организма. Недостаток тиреоидных гор монов в постнатальном периоде приводит к задержке физического и психи ческого развития-ирлоть до его крайней степени — кретинизма, поэтому не обходимы своевременная диагностика врожденного гипониреоза и проведе ние адекватной заместительной терапии. Клинические проявления первичного гипотиреоза. Следует помнить о том что необходим тщательный расспрос больных для выявления типичных жалоб, связанных с гипотиреозом, так как обычно жалобы пациентов скудны и неспецифичны (тяжесть состояния больных обычно не соответ ствует их жалобам): вялость, медлительность, снижение работоспособно сти и быстрая утомляемость, сонливость, снижение памяти, многие часто жалуются на сухость кожи, одутловатость лица и отечность конечностей грубый голос, ломкость ногтей, выпадение волос, увеличение массы тела, ощущение зябкости, отмечают парестезии, запоры и др. Выраженность симптомов гипотиреоза во многом зависит от причины заболевания, степени тиреоидной недостаточности и индивидуальных особенностей пациента. Анализ жалоб и объективного исследования больных позволяет выделить ряд характерных для гипотиреоза синдромов. О б м е н н о - г и п о т е р м и ч е с к и й синдром: ыожирение, понижение температуры, зябкость, непереносимость холода, гиперкаротинемия, вызывающая желтушность кожных покровов. М и к с е д е м а т о з н ы й отек: периорбитальный отек, одутловатое лицо, большие губы и язык с отпечатками зубов по латеральным краям, отечные конечности, затруднение носового дыхания (связано с набуханием слизистой оболочки носа), нарушение слуха (отек слуховой трубы и органов среднего уха), охрипший голос (отек и утолщение голосовых связок), полисерозит. Синдром поражения центральной и периферической нервной системы : сонливость, заторможенность, снижение памяти, брадифрения, боли в мышцах, парестезии, снижение сухожильных рефлексов, полинейропатия. Синдром поражения сердечно-сосудистой системы: микседематозное сердце (брадикардия, низкий вольтаж, отрицательный зубец Т при ЭКГ, недостаточность кровообращения), гипотония, полисерозит, возможны нетипичные варианты (с гипертонией, без брадикардии, с постоянной тахикардией при недостаточности кровообращения и с паро-ксизмальной тахикардией по типу симпатико-адреналовых кризов в дебюте гипотиреоза). Синдром поражения пищеварительной системы: гепа-томегалия, дискинезия желчевыводящих протоков, дискинезия толстой кишки, склонность к запорам, снижение аппетита, атрофия слизистой оболочки желудка, тошнота, иногда рвота. Анемический синдром: анемия — нормохромная нормоцитар-ная, гипохромная железодефицитная, макроцитарная, В|2-дефицитная. Синдром гиперпролактинемического гипогонадизма. Дисфункция яичников (меноррагия, опсоменорея или аменорея, бесплодие), галакторея. Синдром эктодермальных нарушений характеризуется изменениями со стороны волос, ногтей, кожи. Волосы тусклые, ломкие, выпадают на голове, бровях, конечностях, медленно растут. Сухость кожи. Ногти тонкие, с продольной или поперечной исчерченностью, расслаиваются. Синдром "пустого" турецкого седла обусловлен длительной стимуляцией аденогипофиза по механизму обратной связи при первичном гипотиреозе, что приводит к его увеличению за счет тиреотрофов и реже — за счет пролактотрофов (образование "feed-back" аденомы гипофиза). Степень увеличения аденогипофиза колеблется от незначительной до выраженной с развитием хиазмального синдрома. После проводимой заместительной терапии препаратами тиреоидных гормонов объем аденогипофиза уменьшается и происходит пролабирование супраселлярной цистерны в полость турецкого седла, что можно выявить при КТ и МРТ. Вследствие этого развивается синдром "пустого" турецкого седла, сопровождающийся эндокринными, неврологическими и зрительными нарушениями. Гипотиреоидная (микседематозная) кома является наиболее тяжелым, порой смертельным осложнением гипотиреоза. Характеризуется прогрессирующим нарастанием всех вышеописанных симптомов гипотиреоза. Летальность достигает 40%. Это осложнение возникает чаще всего у пожилых женщин при длительно недиагностированном или нелеченом (плохо леченном) гипотиреозе. Провоцирующими факторами обычно являются переохлаждение и гиподинамия, сердечно-сосудистая недостаточность, острые инфекционные заболевания, психоэмоциональные и физические перегрузки, прием снотворных и седативных средств, алкоголя. Лечение проводится в условиях отделения интенсивной терапии и реанимации и базируется на использовании больших доз тиреоидных гормонов (тироксин по 250—500 мкг 4—6 раз в сутки внутривенно медленно, в последующие сутки дозу уменьшают до 50—100 мкг) и глюкокортикостероидов (50—100 мг гидрокортизона внутримышечно или внутривенно 3—4 раза в сутки), коррекции гидроионных нарушений (гипонатриемия и др.), гипогликемии. В наиболее тяжелых случаях необходимо применять ИВЛ. Высокая частота неудовлетворительных исходов лечения гипотиреоид-ной комы, даже если лечение начато своевременно, свидетельствует об исключительной важности ее профилактики. Хирургические вмешательства и гипотиреоз. Оперативные вмешательства на различных органах у пациентов с неустановленным гипотиреозом могут иметь тяжелые последствия. Хирургу и анестезиологу чрезвычайно важно знать основные проявления, методы диагностики и лечения гипотиреоза. Среди возможных осложнений у оперированных на фоне гипотиреоза больных отмечают тяжелую гипотонию, остановку сердца, гипотермию, дыхательную недостаточность, кому, психозы, кишечную непроходимость, повышенную кровоточивость тканей, надпочечниковую недостаточность, ги-понатриемию и др. Таким пациентам показана заместительная терапия препаратами гормонов щитовидной железы, назначение перед операцией и в раннем послеоперационном периоде глюкокортикостероидов (гидрокортизон 50—100 мг каждые 6 — 8 ч внутримышечно). Наибольшую опасность представляют больные тяжелым гипотиреозом, которым необходима экстренная операция. У этих пациентов риск развития вышеназванных осложнений, особенно микседематозной комы, чрезвычайно велик, поэтому перед операцией необходимо проводить интенсивные лечебные мероприятия, аналогичные таковым при гипотиреоидной коме (исключение составляют больные с тяжелыми заболеваниями сердца). |
