М.И.Кузин. Хирургические болезни. Литература для студентов медицинских вузов Хирургические болезни Под редакцией
 Скачать 10.27 Mb. Скачать 10.27 Mb.
|
4.4. Паращитовидные железы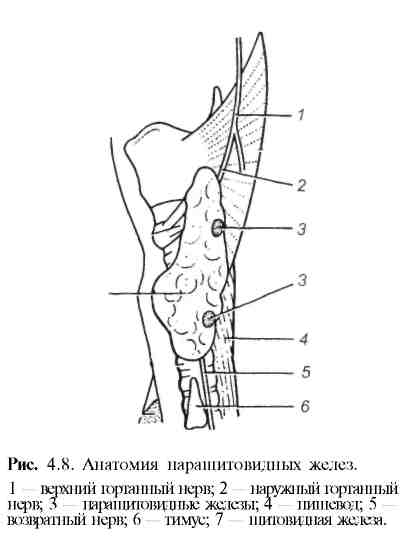 Паращитовидные железы (glandulae parathyreoideae) представлены, как правило, двумя парами небольших желто-коричневого цвета телец, тесно прилегающих к заднелатеральной поверхности щитовидной железы, с которой они имеют общую иннервацию и кровоснабжение. Верхние паращитовидные железы постоянно расположены у верхнего полюса щитовидной железы. Нижние в 20% случаев — в переднем средостении ретро-стернально или эктопированы в шито-видную железу, вилочковую железу. Размеры паращитовидных желез 5x4x2 мм, максимальная масса — 50 мг (рис. 4.8). Паращитовидные железы (glandulae parathyreoideae) представлены, как правило, двумя парами небольших желто-коричневого цвета телец, тесно прилегающих к заднелатеральной поверхности щитовидной железы, с которой они имеют общую иннервацию и кровоснабжение. Верхние паращитовидные железы постоянно расположены у верхнего полюса щитовидной железы. Нижние в 20% случаев — в переднем средостении ретро-стернально или эктопированы в шито-видную железу, вилочковую железу. Размеры паращитовидных желез 5x4x2 мм, максимальная масса — 50 мг (рис. 4.8).В паращитовидных железах различают главные и ацидофильные паратиреоциты, а также переходные между ними формы клеток. Основную массу паренхимы желез составляют главные паратиреоциты. Паращитовидные железы (их главные и ацидофильные клетки) продуцируют паратгормон, который с кальцитонином (синтезируется С-клетками щитовидной железы) и витамином D играет основную роль в регуляции кальциево-фосфорного обмена. Под действием паратгормона происходит мобилизация кальция из костей и лакунарная резорбция костей с восстановлением уровня кальция во внеклеточной жидкости. Длительный избыток паратгормона (гиперпаратиреоз) приводит не только к деминерализации костной ткани, но и к разрушению ее белкового каркаса (матрикса), при этом отмечаются гиперкальциемия и гиперкальциурия. Действие паратгормона на почки заключается в угнетении реабсорбции фосфатов в проксимальных отделах почечных канальцев, что ведет к фосфатурии и гипофосфатемии, а также к усилению реабсорбции кальция в дистальных отделах канальцев, т. е. уменьшению экскреции кальция с мочой. Кроме того, при участии витамина D паратгормон повышает реабсорбцию кальция в кишечнике. Недостаточность паратгормона (гипопаратиреоз) приводит к гипокальциемии, гиперфосфатемии и понижению уровня кальция и фосфора в моче. Гиперсекреция гормона вызывает тяжелые нарушения минерального обмена, а затем поражения костей и почек. Следует помнить, что, кроме паратгормона, кальцитонина и витамина D, на обмен кальция в организме влияют и другие гормоны — глюкокортикоиды, гормон роста, гормоны щитовидной железы, глюкагон, половые гормоны. 4.4.1. Заболевания паращитовидных желез4.4.1.1. ГиперпаратиреозГиперпаратиреоз — заболевание, обусловленное избыточной секрецией па-ратгормона и характеризующееся выраженным нарушением обмена кальция и фосфора. Различают первичный, вторичный и третичный гиперпаратиреоз. Первичный гиперпаратиреоз (болезнь Реклингхаузена, остеодистрофия фиброзная генерализованная) характеризуется повышенным содержанием паратгормона и связанными с этим поражениями костной системы, почек, желудка и двенадцатиперстной кишки, поджелудочной железы, а также психическими расстройствами. Первичный гиперпаратиреоз вызывается солитарной аденомой (80—85%), множественной аденомой (2—3%), гиперплазией (2—12%) или раком паращитовидных желез (0,5—4,6%). Аденома или гиперплазия всех четырех парашитовидных желез может встречаться как проявление синдрома МЭН-1 и МЭН-IIА (см. разделы "Опухоли щитовидной железы" и "Опухоли поджелудочной железы"). Заболевание обычно встречается в возрасте старше 30 лет, у женщин в 2—3 раза чаще, чем у мужчин. В патогенезе заболевания основное значение имеет избыточная продукция паратгормона, приводящая к мобилизации кальция из костной ткани и угнетению реабсорбции фосфора почками, следствием чего является развитие гиперкальциемии, гипер-кальциурии, гипофосфатемии и последующие изменения других органов и систем. Клиническая картина и диагностика. Различают следующие клинические формы гиперпаратиреоза: почечную, костную, желудочно-кишечную, сердечно-сосудистую и др. Наиболее частыми жалобами являются общая слабость, потеря аппетита, тошнота, рвота, запор, похудание, боли в костях, мышцах, суставах, слабость мышц конечностей. Нередко присоединяются полидипсия, полиурия, изменение психики (депрессия), судороги, коматозное состояние. При почечной форме (30—60%) пациентов обычно беспокоят почечные колики, гематурия, полиурия. Заболевание часто протекает под маской мочекаменной болезни. Присоединение инфекции и дистрофические изменения в почках приводят к пиелонефриту, изредка к нефрокальцинозу, уросепсису и почечной недостаточности (азотемия, уремия). Для костной формы (40—70%) характерны боли в суставах, костях и позвоночнике. Наблюдается диффузная деминерализация костной ткани. Субпериостальная резорбция костной ткани особенно характерна для фаланг пальцев кисти, развивается остеопороз позвоночника. В результате обеднения кальцием кости становятся мягкими и гибкими (остеомаляция), при этом возникают искривления и патологические переломы. При желудочно-кишечной форме выявляют язву желудка и двенадцатиперстной кишки у 15—20% больных первичным гиперпаратиреозом, что связывают с повышением выработки гастрина как следствия гиперкальциемии. Это приводит к гиперсекреции соляной кислоты и язвообразованию. Пептическая язва желудка может быть проявлением синдрома МЭН-1 (синдрома Вернера) — сочетание опухоли (гиперплазии) околощитовидных желез, островково-клеточной опухоли поджелудочной железы и опухоли гипофиза или МЭН-IIА. У больных с синдромом МЭН-1 пептическая язва чаще развивается при гастриномах (синдром Золлингера—Эллисона). Гипер-паратиреоз не встречается при синдроме МЭН-IIБ. Хронический панкреатит (7—15%) сопровождается образованием конкрементов в протоках или отложением кальция в ткань поджелудочной железы (панкреокальцинозом). Диагноз ставится на основании анамнеза, характерных симптомов, данных рентгенологического исследования костей рук, черепа, длинных трубчатых костей, исследования биоптата гребешка подвздошной кости, проводимого с целью обнаружения характерной фиброостеоклазии, а также на основании исследования почек, желудка и двенадцатиперстной кишки, поджелудочной железы, оценки лабораторных показателей (повышение уровня паратгормона, гиперкальциемия и гиперкальциурия). Ультразвуковое исследование (возможно, с пункционной биопсией), сцинтиграфию с ""Тс и 201Т1, КТ, МРТ проводят с целью топической диагностики и уточнения морфологических изменений паращитовидных желез. Лечение. Единственным радикальным методом лечения является хирургический. В предоперационном периоде для снижения уровня кальция применяют перорально или внутривенно фосфаты, бифосфонаты (памид-ронат, этидронат, хлодронат и др.), вводят внутривенно физиологический раствор (регидратация) с добавлением сульфата натрия, фуросемид. При высокой гиперкальциемии (около 4 ммоль/л) показана терапия, аналогичная таковой при гиперкальциемическом кризе. Во время операции осуществляют ревизию всех паращитовидных желез, целесообразно применение интраоперационного УЗИ. Выявленную аденому (аденомы) паращитовид-ных желез удаляют. При гиперплазии удаляют 3,5 или все 4 железы с последующей аутотрансплантацией паратиреоидной ткани в мышцу предплечья. Гиперкальциемический криз — острое угрожающее жизни больного состояние, наблюдаемое у 5% всех пациентов с первичным гиперпаратирео-зом. Развивается, как правило, внезапно (при гиперкальциемии 4 ммоль/л и более), сопровождается тошнотой, неукротимой рвотой, резкой мышечной слабостью, болями в костях, интенсивными болями в животе, повышением температуры тела до 40 "С, психоневрологическими нарушениями (спутанность сознания либо резкое возбуждение, бред, судороги). Симптомы сердечно-сосудистой недостаточности прогрессируют, нарастает обезвоживание организма. Возможно появление желудочно-кишечных кровотечений, возникновение перфоративных язв, острого панкреатита и др. (необходим дифференциальный диагноз с ложным "острым животом"). Лечение. Консервативное лечение проводят с целью снижения уровня кальция в крови. Применяют интенсивную терапию — инфузию растворов для восполнения дефицита воды и электролитов, коррекцию кислотно-основного состояния, лечение сердечно-легочных нарушений. Для снижения гиперкальциемии используют мочегонные средства (фуросемид и др.), форсированный диурез, кальцитонин, глюкокортикостероиды, проводят гемодиализ. Хирургическое лечение — операцию выполняют в течение ближайших часов, однако только после снижения уровня кальция в крови и восстановления функции почек. Летальность около 20%. Вторичный гиперпаратиреоз (регуляторный) обусловлен компенсаторным повышением продукции паратгормона в ответ на длительную гипокальцие-мию. Причиной гипокальциемии может быть: 1) хронический резкий недостаток кальция в пище; 2) синдром мальабсорбции (например, при болезни Крона, панкреатите и др.); 3) хроническая почечная недостаточность (повышение содержания фосфатов в крови приводит к понижению уровня кальция и др.). При вторичном гиперпаратиреозе развивается гиперплазия во всех четырех паращитовидных железах. Третичный гиперпаратиреоз связан с развитием автономно функционирующей аденомы паращитовидной железы на фоне длительно существующего вторичного гиперпаратиреоза. Развитие псевдогиперпаратиреоза возникает в случаях секреции парат-гормона либо схожего с ним паратгормоноподобного белка опухолями других органов — бронхогенным раком, раком молочной железы и др. 4.4.1.2. ГипопаратиреозЗаболевание обусловлено недостаточностью секреции паратгормона паращитовидными железами, снижением реабсорбции кальция в канальцах почек, уменьшением абсорбции кальция в кишечнике, в результате чего развивается гипокальциемия. В клинической практике наиболее часто встречается послеоперационный гипопаратиреоз, обусловленный случайным или вынужденным удалением паращитовидных желез при операциях на щитовидной железе (0,5— 3%), особенно при их локализации в ткани щитовидной железы. Реже наблюдается гипопаратиреоз при лучевой терапии, аутоиммунных заболеваниях (полиэндокринные аутоиммунные синдромы), вследствие врожденного отсутствия или недоразвития околощитовидных желез, после операций на околощитовидных железах по поводу гиперпаратиреоза. В патогенезе заболевания ключевую роль играют гипокальциемия и ги-перфосфатемия. Клиническая картина и диагностика. Гипопаратиреоз характеризуется низким содержанием кальция в крови, приступами болезненных тонических судорог. Чаще всего судороги возникают в мышцах лица (сардоническая улыбка), верхних конечностей ("рука акушера"), нижних конечностей ("конская стопа"). Они сопровождаются болями в животе, обусловленными спазмом мышц брюшной стенки и гладкой мускулатуры кишечника. Может возникнуть ларингоспазм, бронхоспазм с развитием асфиксии. При латентной (скрытой) тетании в отличие от явной приступы могут быть вызваны путем применения специальных диагностических проб: при поколачивании впереди наружного слухового прохода, в месте выхода лицевого нерва возникает сокращение мышц лица (симптом Хвостека); при наложении жгута на область плеча через 2—3 мин наблюдаются судороги мышц кисти (симптом Труссо — "рука акушера"); при поколачивании у наружного края глазницы наступает сокращение круговой мышцы век и лобной мышцы (симптом Вейса). Лабораторные исследования характеризуются известной триадой — ги-покальциемией, гиперфосфатемией и гипокальциурией. Послеоперационная транзиторная гипокальциемия может быть обусловлена травмой либо ишемией паращитовидных желез, а также резким увеличением поглощения кальция костями после устранения высокого уровня гормонов щитовидной железы при операциях по поводу ДТЗ (так называемый костный голод). В случае постоянной гипокальциемии показано определение уровня парат-гормона. Лечение. Приступы тетании купируют медленным внутривенным введением 10% раствора кальция хлорида или кальция глюконата. Основную роль в лечении гипопаратиреоза отводят витамину D2 (кальциферол, эрго-кальциферол — 50—100 тыс. ЁД/сутки) и D3 (холекальциферол) в сочетании с препаратами кальция (1—2 г/сут). Реже проводят заместительную терапию паратгормоном. 4.4.1.3. Опухоли паращитовидных железДоброкачественные опухоли паращитовидных желез (аденомы) и злокачественные опухоли (рак) встречаются редко и практически всегда обладают гормональной активностью, что является важным диагностическим признаком. Аденомы чаще развиваются из главных паратиреоцитов и локализуются в одной из нижних желез. При увеличении в размерах нескольких паращитовидныx желез следует провести дифференциальный диагноз с гиперплазией. В клинической картине на первый план выступают явления гиперпаратиреоза. В топической диагностике большое значение придают УЗИ с тонкоигольной биопсией, комбинированному радиоизотопному исследованию с 20|Т1 и ""'Тс, КТ и МРТ. В сложных диагностических случаях выполняют селективную артериографию и селективный забор венозной крови для исследования уровня паратгормона. Лечение хирургическое — удаление аденомы. Рак. Злокачественную трансформацию парашитовидных желез выявляют при первичном гиперпаратиреозе в 0,5—4,6% наблюдений. Заболевание встречается с одинаковой частотой у мужчин и женщин обычно в возрасте 50—60 лет. Описана семейная форма рака, а также рак паращитовидных желез при синдроме МЭН-1. Симптомы заболевания типичны для первичного гиперпаратиреоза, ведущим является выраженная гиперкальциемия. Гормонально-неактивные формы диагностируются крайне редко (менее 5%). Размеры карциномы обычно больше, чем размеры аденомы. Пальпируемые образования на шее определяются лишь в 5% наблюдений. Почти у 30% больных выявляются метастазы в регионарные лимфатические узлы шеи, нередко они тесно спаяны с щитовидной железой, трахеей, пищеводом, что затрудняет удаление опухоли. Иногда развивается парез возвратного гортанного нерва. Отдаленное метастазирование происходит преимущественно в легкие, реже — в печень и кости. Топическая диагностика опухоли аналогична таковой при аденомах паращитовидных желез. Интраоперационное УЗИ позволяет оценить связь опухоли с окружающими опухолями. Лечение хирургическое — удаление опухоли с прилегающей долей щитовидной железы. При увеличении регионарных лимфатических узлов выполняют лимфаденэктомию. Во время операции следует избегать разрыва капсулы опухоли с целью профилактики имплантационного рецидива. Местные рецидивы наблюдаются часто — до 50%. Морфологический диагноз установить трудно даже опытному патологу. |
