М.И.Кузин. Хирургические болезни. Литература для студентов медицинских вузов Хирургические болезни Под редакцией
 Скачать 10.27 Mb. Скачать 10.27 Mb.
|
19.6. Острые тромбозы глубоких вен нижних конечностейТромбозы глубоких вен нижних конечностей чаще развиваются у больных пожилого возраста, страдающих сердечно-сосудистыми заболеваниями, сахарным диабетом, ожирением, у пожилых и онкологических больных. Тромбозы часто появляются при тяжелой травме, травматичных и продолжительных операциях, у беременных женщин до и после родов. Они могут осложнять течение инфекционных и гнойных заболеваний. Указанные состояния являются факторами риска тромбоэмболических осложнений. Этиология и патогенез. В развитии тромбозов вен важную роль играет изменение эндотелия сосудов на пораженной конечности. Повреждение эндотелия сопровождается выделением интерлейкинов, фактора агрегации тромбоцитов, который активирует тромбоциты и коагуляционный каскад. Поверхность эндотелия приобретает повышенную тромбогенность и адгезивность. Указанные факторы приводят к образованию тромбов. Формированию тромба способствует тканевый тромбопластин, который в избыточном количестве поступает из поврежденных тканей в кровеносное русло. В большинстве случаев (89%) тромб берет начало в суральных венозных синусах — сравнительно больших, слепо заканчивающихся полостях в икроножных мышцах, которые открываются в глубокие вены голени. Сураль-ные синусы пассивно заполняются кровью при расслаблении икроножных мышц и опорожняются при их сокращении (мышечно-венозная помпа). Когда пациент лежит без движений, с прижатыми к операционному столу или к постели икроножными мышцами, в указанных синусах возникает застой крови, способствующий формированию тромбов. Этому благоприятствует изменение коагулирующих свойств крови под влиянием оперативной травмы и изменений стенок вен. У оперированных больных тромбообразование в глубоких венах голени в большинстве случаев начинается уже на операционном столе. Тромбы, локализующиеся в синусах и мелких венах голени, чаще (до 80%) подвергаются спонтанному лизису, и только у 20% больных они распространяются на вены бедра и выше. В течение 6 мес у 70% больных с флеботромбозом глубоких вен конечностей проходимость венозных стволов восстанавливается, однако у 44% наблюдается повреждение сосудов, питающих стенку вены, грубые фибринозные изменения стенок и несостоятельность клапанов глубоких и коммуникантных вен. Глубокие вены превращаются в трубки, неспособные препятствовать обратному кровотоку. Вследствие этого значительно повышается давление в венах голени, развивается хроническая венозная недостаточность. У онкологических больных, как правило, имеется гиперкоагуляция, значительно увеличивающая риск тромбообразования. При злокачественных опухолях почек опухолевая ткань подобно тромбу распространяется по просвету почечной вены в супраренальный отдел нижней полой вены и полностью или частично перекрывает ее просвет. Опухолевый "тромб" может разрастаться вплоть до правого предсердия. Клиническая картина и диагностика. Клиническая картина тромбоза глубоких вен голени в течение 1—2 сут часто бывает стертой. Общее состояние больных остается удовлетворительным, отмечаются незначительные боли в икроножных мышцах, усиливающиеся при движениях, небольшой отек нижней трети голени, болезненность икроножных мышц при пальпации. Одним из характерных признаков тромбоза глубоких вен голени являются боли в икроножных мышцах при тыльном сгибании стопы (симптом Хо-манса) или при компрессии средней трети голени манжеткой сфигмоманометра, в которую медленно нагнетают воздух. В то время как у здоровых людей повышение давления в манжетке до 150—180 мм рт. ст. не вызывает никаких болевых ощущений, больные с тромбозами глубоких вен начинают испытывать резкую боль в икроножных мышцах уже при небольшом увеличении давления. Клиническая картина становится резко выраженной, когда тромбируются все три парные глубокие вены голени. Это сопровождается резкой болью, чувством распирания, напряжения, отеком голени, нередко сочетающимся с цианозом кожных покровов и повышением температуры тела. При тромбозе, распространяющемся на бедренную вену, появляется отек бедра, который никогда не бывает значительным, если не блокируется устье глубокой вены бедра, имеющее богатую сеть анастомозов с ветвями бедренной вены. Пальпация по ходу тромбированной вены болезненна. При сочетании тромбоза бедренной и подколенной вен иногда возникают отечность, боли, ограничение движений в коленном суставе. Распространение процесса на проксимальный отрезок бедренной вены (выше устья глубокой вены бедра) сопровождается увеличением объема всей пораженной конечности, усилением болей, цианозом кожных покровов. При илеофеморальном тромбозе больных беспокоят боли по передне-внутренней поверхности бедра, в икроножных мышцах, иногда в паховой области. Конечность увеличивается в объеме, отек распространяется от стопы до паховой складки, иногда переходит на ягодицу. Окраска конечности варьирует от бледной до цианотичной. При пальпации определяется болезненность по ходу магистральных вен на бедре и в паховой области. Через 3—4 дня от начала заболевания отек несколько уменьшается и появляется усиленный рисунок кожных вен, обусловленный затруднением оттока крови по глубоким венам. И  ногда заболевание начинается внезапно с острых пульсирующих болей в конечности, ее похолодания и онемения, как при артериальной эмболии. Быстро нарастает отек, движения пальцев стопы становятся ограниченными, снижаются чувствительность и кожная температура дистальных сегментов конечности, ослабевает или исчезает пульсация артерий стопы. Эту форму илеофемо-рального тромбоза называют "псевдоэмболической", или белой болевой флегмазией (phlegmasia alba dolens), она возникает при сочетании тромбоза глубоких вен с выраженным спазмом артерий больной конечности. ногда заболевание начинается внезапно с острых пульсирующих болей в конечности, ее похолодания и онемения, как при артериальной эмболии. Быстро нарастает отек, движения пальцев стопы становятся ограниченными, снижаются чувствительность и кожная температура дистальных сегментов конечности, ослабевает или исчезает пульсация артерий стопы. Эту форму илеофемо-рального тромбоза называют "псевдоэмболической", или белой болевой флегмазией (phlegmasia alba dolens), она возникает при сочетании тромбоза глубоких вен с выраженным спазмом артерий больной конечности.При распространенном тромбозе всех глубоких вен нижней конечности и таза конечность резко увеличивается в объеме, становится отечной, плотной. Кожа приобретает фиолетовую или почти черную окраску. На ней появляются пузыри с серозной или геморрагической жидкостью. Эта клиническая форма носит название синей болевой флегмазии (phlegmasia coeralea dolens). Для нее характерны сильные рвущие боли, отсутствие пульсации периферических артерий. В тяжелых случаях развиваются шок, венозная гангрена конечности. Восходящий тромбоз нижней полой вены является осложнением тромбоза магистральных вен таза. Отек и цианоз захватывают при этом здоровую конечность и распространяются на нижнюю половину туловища. Боли в поясничной и гипогастральной областях сопровождаются защитным напряжением мышц передней брюшной стенки. Диагностика острых тромбозов магистральных вен нижних конечностей основывается на данных клинической картины заболевания. Наиболее простым и безопасным методом обнаружения флеботромбозов является ультразвуковое дуплексное сканирование. С его помощью удается "увидеть" просвет нижней полой, подвздошных, бедренных, подколенных вен и вен голени, уточнить степень сужения просвета вены, его тип (окклюзивный, не-окклюзивный), определить протяженность тромба и его подвижность (флотирующий тромб). Тромбированная вена становится ригидной, несжимаемой, диаметр ее увеличен, в просвете можно визуализировать внутрисосу-дистые включения (тромботические массы). При окклюзивном тромбозе кровоток в просвете вены отсутствует, при неокклюзивном тромбозе можно наблюдать, как контрастное вещество обтекает тромб по узким, сохранившимся участкам просвета вены (рис. 19.12). При флотирующем тромбе отмечается неполная фиксация тромба к стенке вены, заметны движения верхушки тромба в такт дыханию. Ультразвуковое дуплексное сканирование используют для дифференциации илеофеморального венозного тромбоза от отеков нижней конечности другой этиологии (лимфедема, сдавление вен опухолями, воспалительными инфильтратами). Флебографии принадлежит решающее значение в диагностике флотирующих (неокклюзивных) тромбов, в особенности в случаях, когда при дуплексном сканировании не удается отчетливо визуализировать верхушку тромба. Основными рентгенологическими признаками острого тромбоза являются отсутствие контрастирования или "ампутация" магистральных вен, наличие дефектов наполнения в просвете сосуда. Последний признак свидетельствует о неокклюзирующем тромбозе. Видимые тонкие слои контрастного вещества, обтекающие тромб и видимые вокруг него полоски, называют симптомом "железнодорожных рельсов". Выступающая верхушка тромба может плавать над поверхностью окклюзированного сегмента или распространяться в просвет неокклюзированной вены. Косвенными признаками непроходимости подвздошных вен, выявляемыми при дистальной флебографии, считают расширение глубоких вен голени, подколенной и бедренной вен, длительную задержку в них контрастного вещества. Характер патологического процесса, препятствующего венозному оттоку из вен голени и бедра, определяют с помощью проксимальной (тазовой) флебографии. Вместо традиционной рентгеноконтрастной флебографии в сложных для дифференциальной диагностики случаях может быть использована магнитно-резонансная флебография. Тромботические массы при неокклюзивном тромбозе на MP-флебограммах выглядят как дефекты наполнения на фоне яркого сигнала от движущейся крови. При тромбе, окклюзирующем просвет вены, MP-сигнал от венозного сегмента, выключенного из кровообращения, отсутствует. Лечение. Обычно используют консервативное, значительно реже оперативное лечение. При неполноценном лечении тромбоза глубоких вен почти у 50% больных может возникнуть эмболия легочных артерий на протяжении трехмесячного периода. Адекватное лечение острых тромбозов глубоких вен нижних конечностей антикоагулянтами уменьшает риск распространения тромба и эмболии легочной артерии до 5% и меньше. Для большинства больных методом выбора в лечении тромбоза глубоких вен и эмболии легочной артерии является болюсное (одноразовое) внутривенное введение 5000 ЕД гепарина с последующим внутривенным капельным (или с помощью инфузомата) введением гепарина со скоростью 1000— 1200 ЕД/ч. В общей сложности для адекватной гепаринотерапии за сутки вводят до 30 000—40 000 ЕД, чтобы увеличить активированное частичное тромбопластиновое время в 1,5 раза и более от исходного уровня. При этих условиях риск рецидива тромбоза глубоких вен уменьшается до 2% и менее. Внутривенную гепаринотерапию в таком объеме продолжают 7—10 дней. В течение последних 4—5 дней этого периода добавляют непрямые антикоагулянты на срок до 3 мес. Вместо обычного гепарина в этой схеме лечения может быть использован низкомолекулярный гепарин, который вводят подкожно 1—2 раза в сутки. Высокая эффективность этого метода лечения подтверждена многочисленными рандомизированными клиническими исследованиями в ряде медицинских центров. Комплексное консервативное лечение сочетают с ранней активизацией больных. Ножной конец кровати целесообразно приподнять под углом 15— 20°. Постельный режим показан пациентам только в начальной стадии заболевания при наличии болей и отека пораженной конечности. После стихания болей и уменьшения отека целесообразно назначить комплекс специальных гимнастических упражнений, улучшающих венозной отток. Занятия проводят под контролем методиста лечебной физкультуры. Вопрос об активизации больных с повышенным риском развития тромбоэмболии следует решать крайне осторожно. К этой группе относят лиц с предшествующими эмболическими осложнениями, больных с изолированным тромбозом бедренно-подколенного сегмента справа, а также пациентов с илеофеморальным венозным тромбозом. Т 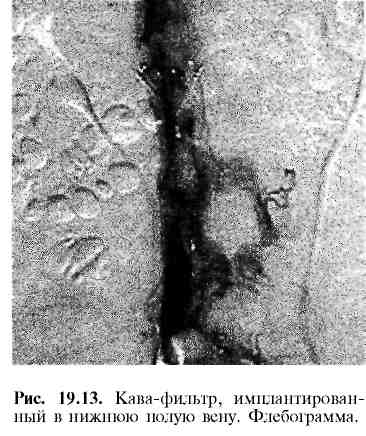 ромбэктомия из глубоких вен при помощи катетера Фогарти находит ограниченное применение в связи с большой частотой повторных тромбозов и тромбоэмболии. Применение ее возможно лишь в первые 4— 7 сут от момента возникновения тромбоза, пока не произошла плотная фиксация тромба к стенкам вены. Тромбоз магистральных вен чаще носит восходящий характер. Он берет начало в венах голени, из которых удалить тромб невозможно. Поэтому после тромбэктомии из крупных вен часто развиваются ранние послеоперационные ретромбозы. Шунтирующие операции не получили распространения в связи со сложностью их выполнения и частыми тромбозами шунтов. ромбэктомия из глубоких вен при помощи катетера Фогарти находит ограниченное применение в связи с большой частотой повторных тромбозов и тромбоэмболии. Применение ее возможно лишь в первые 4— 7 сут от момента возникновения тромбоза, пока не произошла плотная фиксация тромба к стенкам вены. Тромбоз магистральных вен чаще носит восходящий характер. Он берет начало в венах голени, из которых удалить тромб невозможно. Поэтому после тромбэктомии из крупных вен часто развиваются ранние послеоперационные ретромбозы. Шунтирующие операции не получили распространения в связи со сложностью их выполнения и частыми тромбозами шунтов.С целью профилактики тромбоэмболии легочной артерии ранее часто в нижней полой вене устанавливали самофиксирующиеся кава-фильтры, имеющие форму зонтика с отверстиями для прохождения крови (рис. 19.13). Фильтр устанавливали в инфрареналь-ном сегменте нижней полой вены путем чрескожного введения специального устройства, в котором кава-фильтр находится в свернутом состоянии. Проводник вместе с кава-фильтром может быть введен через яремную вену или бедренную вену контралатеральной стороны. Противоэмболическая функция фильтра может быть нарушена скоплением фрагментов тромба в отверстиях фильтра или вследствие отрыва верхушки тромба, способного вызвать окклюзию нижней полой вены ниже кава-фильтра. Разрастание тромба выше фильтра не наблюдается, вследствие того что мощный кровоток из почечных вен не дает образоваться тромбу над фильтром. При невозможности имплантации кава-фильтра, по показаниям, производили пликацию нижней полой вены. При этой процедуре ниже почечных вен стенка полой вены прошивается редко расположенными (через одну скрепку) металлическими скрепками или специальным устройством. Показания к установке кава-фильтра или пликации в настоящее время ограничены в связи с опасностью тромбоза полой вены ниже фильтра. Установка кава-фильтров более оправдана для профилактики повторных эмболии ветвей легочной артерии и при флотирующем тромбе, создающем реальную угрозу массивной тромбоэмболии легочной артерии. Включение в лекарственную терапию тромболитических препаратов практически невозможно в связи с большим числом ограничений и крайне высокой опасностью кровотечения в ближайшем послеоперационном периоде. Менее 10% больных с тяжелым илеофеморальным тромбозом могли бы быть кандидатами на тромболитическую терапию. Сравнительное рандомизированное исследование показало, что частота развития хронической венозной недостаточности у больных, леченных гепарином, не отличается от таковой у леченных тромболитическими препаратами. Профилактика. Предупреждение тромбозов глубоких вен имеет большое значение, так как избавляет больных от таких грозных осложнений этого заболевания, как тромбоэмболия легочной артерии, посттромбофлебитический синдром. Необходимость проведения профилактики тромбозов особенно велика у пациентов с высоким риском: у лиц пожилого возраста, у больных с онкологическими и тяжелыми сердечно-сосудистыми заболеваниями; при ожирении, при тяжелых травматичных операциях. Профилактика флеботромбозов особенно показана у перечисленной категории больных при гинекологических, онкологических и травматологических операциях. Профилактические мероприятия должны быть направлены на предотвращение венозного стаза, ускорение кровотока в глубоких венах с помощью бинтования ног эластичными бинтами, устранение гиперкоагуляции, снижение агрегационной активности тромбоцитов соответствующими препаратами. Пассивная профилактика предусматривает бинтование нижних конечностей (до коленных суставов) специальными эластичными бинтами до оперативного вмешательства, сразу после поступления в стационар. Сдавление поверхностных вен бинтами ускоряет кровоток в глубоких венах, препятствует образованию мелких тромбов в суральных синусах икроножных мышц. Пациенту предлагается быть активным, возможно больше двигаться. Антикоагулянтные препараты до операции не применяют. Эластичные бинты сохраняются на ногах во время операции ив течение 3—4 нед после операции. Пассивная профилактика показана при низкой степени риска. В некоторых учреждениях во время операции или сразу после нее применяют интермиттирующую волнообразную пневматическую компрессию голеней и бедер с помощью специальных аппаратов с надувными манжетками, которые надевают на ноги. Поочередное сокращение манжеток сначала на голени, затем на бедре ускоряет кровоток в глубоких венах, препятствует застою крови в венах голени, предупреждает тромбообразо-вание. Активная профилактика основана на применении антикоагулянтов прямого действия в сочетании с методом пассивной профилактики. Во всех группах риска профилактику следует начинать до операции, так как тромбоз глубоких вен более чем в 50% начинается уже на операционном столе. Первую дозу обычного нефракционного гепарина или низкомолекулярного фракционированного гепарина рекомендуется вводить за 2 ч до начала операции и продолжать после операции под контролем определения величины частичного тромбопластинового времени. При умеренном риске флеботромбоза больным вводят один раз в день 20 мг фракционированного низкомолекулярного гепарина (фраксипарин, фрагмин и др.) или 5000 ЕД обычного гепарина 2—3 раза в сутки. При высоком риске дозу препаратов увеличивают в два раза. Гепаринотерапию продолжают в течение 7—10 дней, затем переходят на непрямые антикоагулянты. Наряду с гепарином во время операции и в течение нескольких дней после нее вводят препараты, улучшающие реологические свойства крови и микроциркуляцию (реополиглюкин, полиглюкин), антиагреганты (куран-тил, трентал и другие). Устранение венозного стаза после операции достигается не только наложением эластичных бинтов, но и ранними физическими упражнениями, ранним вставанием с постели, переводом больного на общий режим. Эластическую компрессию голеней и стоп с помощью эластичных бинтов или чулок необходимо продолжать в течение 2—3 нед после операции. Комбинированный способ профилактики позволяет свести до минимума риск эмболии легочной артерии. |
