КНИГА Хирургические методы лечения заболеваний пародонта. А.И. Грудянов, А.И. Ерохин 2006. КНИГА Хирургические методы лечения заболеваний пародонта. А.И. Медицинское информационное агентство
 Скачать 1.95 Mb. Скачать 1.95 Mb.
|
|
Рис. 33. 30-е сутки после операции 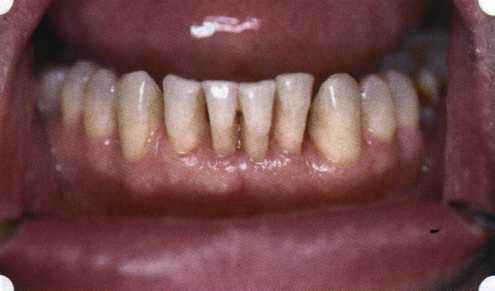 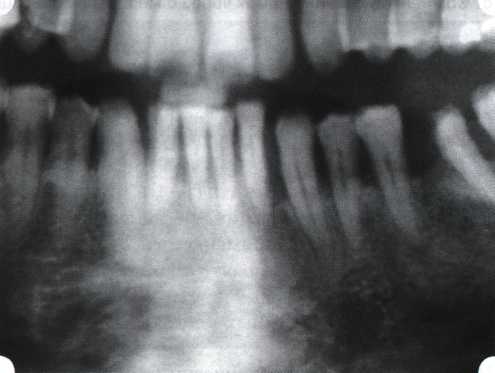 Рис. 34. Рентгеновский снимок до операции В связи с этим логично применение остеопластиче-ских подсадок в сочетании с техникой направленной регенерации тканей — для воздействия на механизмы тканевой репарации и регенерации. Рис. 35. Рентгеновский снимок через 6 мес. после операции 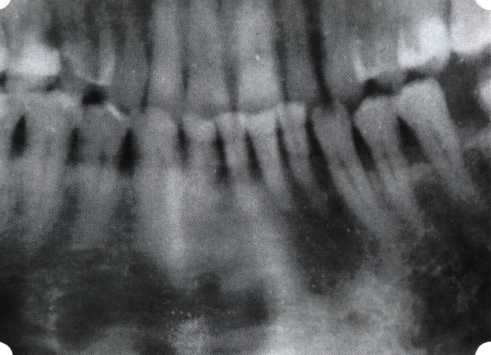 Среди множества остеопластических материалов предпочтительными, согласно имеющемуся у нас опыту, являются два класса остеопластиков, а именно: препараты синтетического гидроксиапатита (ГА), в том числе колла-генсодержащие, и натуральный ГА — депротеинизирован-ная кость. ГА — широко применяемый в хирургической практике материал. Известно, что он образует достаточно прочную химическую связь с костью (bone-bonding) за счет активизации остеогенных клеток, в частности остеобластов. Искусственный ГА практически безупречен, так как его негативные свойства минимальны. Комбинация ГА с коллагеном позволяет восполнить дефицит не только минерального вещества в костном дефекте, но и коллагена. Консистенция материала дает возможность использовать его дополнительно в качестве пролонгированного носителя антибактериальных препаратов, подложки для клеточных культур, применяемых с целью тканевого стро- 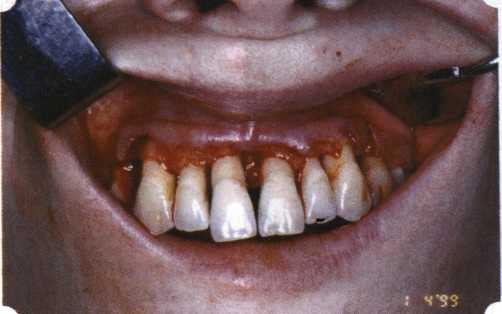 Рис. 36. В ходе лоскутной операции во фронтальном отделе верхней челюсти выявлен горизонтальный костный дефект 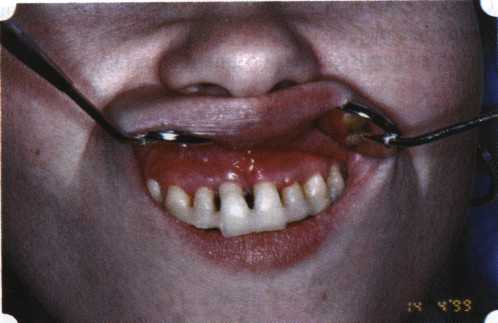 Рис. 37. Послеоперационная ретракция десны на 14-е сутки после вмешательства. Зубы зашинированы ительства. Еще одним плюсом этой группы материалов является их невысокая стоимость. В отделении пародонтологии ЦНИИС была изучена цитотоксичность 11 остеопластических препаратов отечественного производства по отношению к клеточной культуре человеческих фибробластов М-22. Изучались материалы фирм «Полистом» и «Интермедапатит»:
Эксперименты проводили на базе Института полиомиелита и вирусного энцефалита им. М. П. Чумакова РАМН под руководством проф. Л. Л. Мироновой. Суть эксперимента состояла в том, что каждый из испытуемых материалов помещали в стерильную емкость (рис. 38), затем туда вносили суспензию диплоидных клеток человека, Рис. 38. Изучение воздействия остеопластических материалов на культуру человеческих эмбриональных фибробластов М-22  а о действии испытуемых образцов материалов на фибробласты судили по динамике формирования монослоя фибробластов (рис. 39), количеству клеточных элементов в популяции растущей культуры, развитию дегенеративных изменений в клетках и возможности проведения последующих пассажей. Оказалось, что через рис 39. Вид монослоя фибро-4 сут тонкий монослои был бластов под микроскопом (х40) сформирован только с КоллапАн-Г и -М (рис. 40). В остальных пробирках образовалась лишь сеть фибробластов разной плотности, что свидетельствовало о цитоток-сичности изучаемых материалов в отношении культуры фибробластов. На этом основании и определена возможность применения КоллапАн-Г и -М в качестве носителя клеточной культуры, содержащей щелочной фактор роста фибробластов, стимулирующий остеоре-генерацию (рис. 41). При рассмотрении второго класса используемых нами остеопла-стических материалов, а именно натуральных ГА, безальтернативным материалом оказывается Bio-Oss spongiosa фирмы Ge- istlich, а также мембрана HPT Bio-Gide, наиболее Рис. 40. Пакет с КоллапАн-Г приспособленная для со-  Рис. 41. Поверхность материала под электронным микроскопом вместного применения с этим остеопластическим материалом (рис. 42-44). 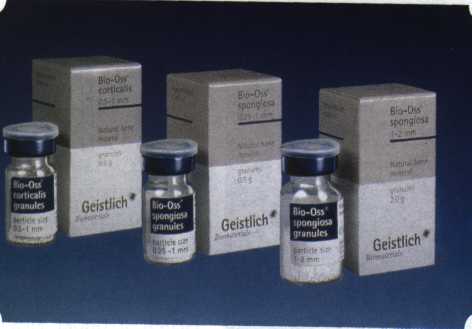 Рис. 42. Различные расфасовки Bio-Oss spongiosa по размеру частиц и объему материала Рис. 43. Структура Bio-Oss spongiosa под микроскопом   Рис. 44. Резорбируемая мембрана HPT Bio-Gide Принято, что принцип работы тканевых трансплантатов основан на остеокондукции или остеоиндукции. Остеокондукция — это свойство материала служить каркасом для вновь образующейся костной ткани [Reddiet et al, 1987]. Остеоиндукция — это способность материала трансформировать недифференцированные мезенхимальные клетки в остеобласты [Reddi, 1981; Reddi et al, 1987]. Мы придерживаемся того мнения, что все же проявляющаяся остеоиндукция оказывается не первичной, а вторичной — не более чем результат успешного противовоспалительного лечения в совокупности с лоскутной операцией, в силу чего использованный материал полностью выполняет свою кондуктивную функцию и обеспечивает возможность реализации регенеративного потенциала многочисленных зон роста, исходящих из длительно сохраняющихся сгустков собственной крови. В частности, это относится и к такому материалу, как Bio-Oss. Результаты, полученные [Schwarts Z., Weesner Т., 2000] при исследовании белковых фракций, оставшихся после деминерализации материала, обнаружили наличие в материале таких факторов роста, как bTGF и ВМР-2. На этом основании авторы предложили рассматривать его как остеоиндуктор. Мы все же не склонны разделять это мнение: хотя бы потому, что факторы роста имеют многочисленные источники, они в обязательном порядке находятся в составе кровяного сгустка и при желании всегда могут быть там обнаружены. Препарат Bio-Oss является неорганической матрицей из бычьей кости, из которой удалены практически все органические компоненты. Его система взаимосвязанных макро- и микропор формирует структуру, напоминающую губчатое вещество кости. Это способствует реваску-ляризации материала: через 6 мес. в микропространствах определяются мелкие капилляры, мезенхимальные клетки. Остеобласты проникают в гаверсовы каналы и через 18 мес. заполняют их костью (рис. 45). Костеобразование начинается на его поверхности и приводит к включению материала в плотную костную ткань. После завершения формирования кости Bio-Oss подвергается медленной резорбции, которая может длиться от 20 [Wallace S. S., Fro-um S. J., 1996] до 44 мес. [Avera S. P., 1997]. Прежде чем перейти к реконструктивным вариантам хирургического лечения заболеваний пародонта, а именно   А Б Рис. 45. Преобразование Bio-Oss spongiosa в костную ткань реципиента: А — имплантация материала в костный дефект; Б — прорастание имплантированного материала кровеносными сосудами; В — замещение Bio-Oss spongiosa собственной костной тканью  В 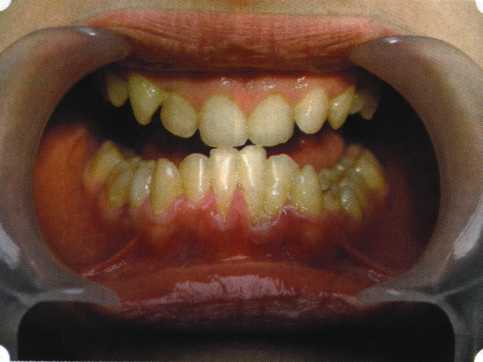 Рис. 46. Пациент с дефицитом жевательной нагрузки, скученностью зубов во фронтальном отделе обеих челюстей, множественными супраконтактами, недоразвитием вестибулярной костной пластинки (симптом «стиральной доски»), мелким преддверием полости рта 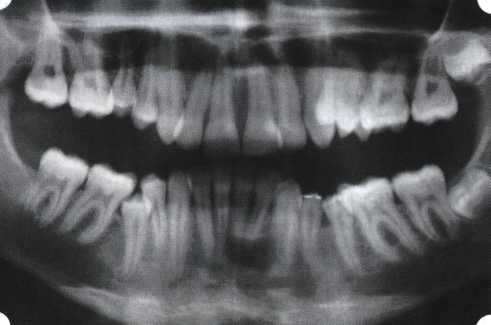 Рис. 47. Ортопантомограмма того же пациента. Отмечается тесное положение зубов, дистопированные и ретинированные 28 и 38 зубы 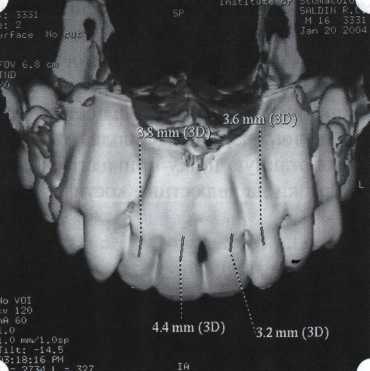 Рис. 48. Компьютерная томограмма верхней челюсти. При сохранении костного субстрата во фронтальном отделе отсутствует вестибулярная костная пластинка в жевательных отделах 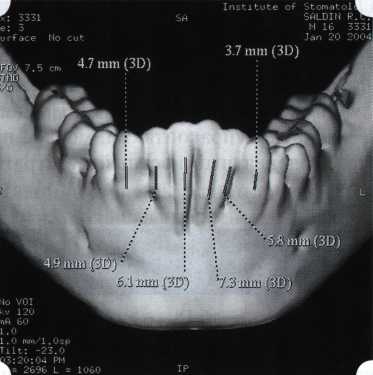 Рис. 49. Компьютерная томограмма нижней челюсти. Отсутствует вестибулярная костная пластинка, визуализированы костные дефекты. HPT, хотелось бы обратить внимание на появившееся поколение пациентов с дефицитом жевательной нагрузки. Ни для кого не является секретом, что именно жевательная нагрузка в период сменного прикуса является фактором, стимулирующим ростковые зоны челюстей. Урбанизация, изменение пищевого рациона на более мягкую, технологически переработанную пищу приводят к значительному снижению нагрузки на челюстные кости, и следовательно, на уменьшение челюстных костей как в размерах, так и по соотношению таких составляющих, как компактная пластинка — губчатое вещество (в сторону уменьшения количества и качества компактной пластинки). Клинически такие пациенты имеют скученность зубов (в силу несоответствия размера челюстей и размера зубов). При недоразвитии вестибулярных замыкательных пластинок у них может отмечаться симптом «стиральной доски», когда корни зубов пальпируются через слизистую оболочку полости рта. При недоразвитии компактных пластинок с вестибулярных поверхностей челюстей зона прикрепленной кератинизированной десны, как правило, не выполняет своей функциональной роли. В таких случаях у одного и того же пациента налицо сразу несколько пародонто-патогенных этиологических факторов: скученность зубов, неудовлетворительная гигиена полости рта, множественные супраконтакты, мелкое преддверие полости рта, неадекватный костный субстрат челюстей (рис. 46-49). В 1989 г. на Международном конгрессе клинической па-родонтологии термином «направленная тканевая регенерация» было решено обозначать операцию, направленную на достижение регенерации с разобщением отдельных тканей. Одновременно было указано, что НРТ уже сама по себе является вполне обоснованной клинической методикой, эффективной в целях формирования нового соединительнотканного прикрепления при наличии не только внутрикостных дефектов, но, что самое главное, и дефектов с вовлечением фуркаций I и II класса. Основной принцип, на котором построена методика НРТ, — это использование клеточного фильтра (или мембраны), разобщающего различные клеточные популяции, которые заполняют костный пародонтальный дефект. Мембраны делятся на два основных класса по признаку резорбируемости — рассасывающиеся и нерассасываю-щиеся. Более подробное описание видов мембран будет представлено в отдельной главе. В представленном клиническом случае продемонстрировано устранение костного дефекта в области 26 зуба с помощью резорбируемой мембраны Bio-Gide (рис. 62-75). 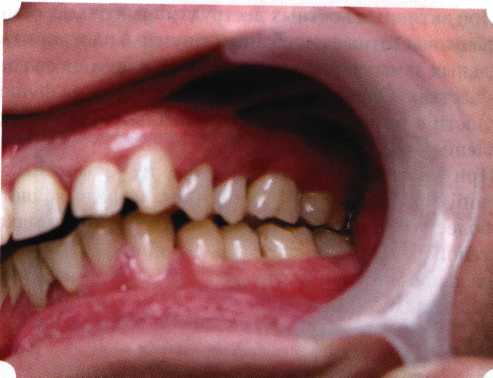 Рис. 62. Клиническое состояние перед операцией 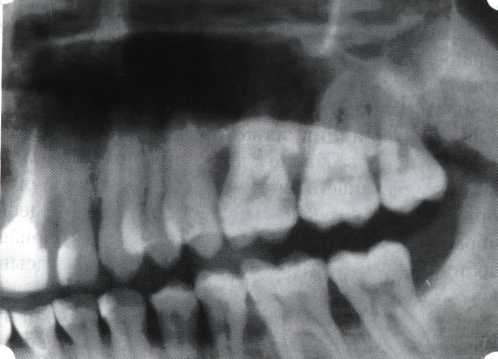 Рис. 63. Рентгенологическая картина в области 26 зуба 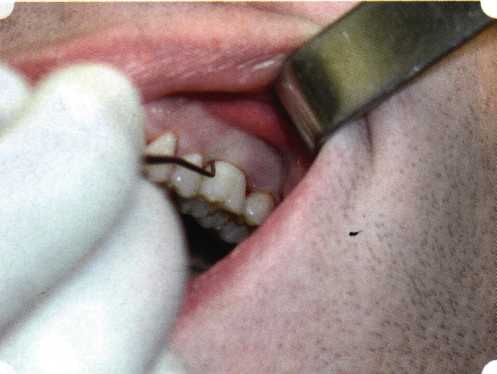 Рис. 64. Измерение глубины ПК с помощью зонда (глубина 10 мм) 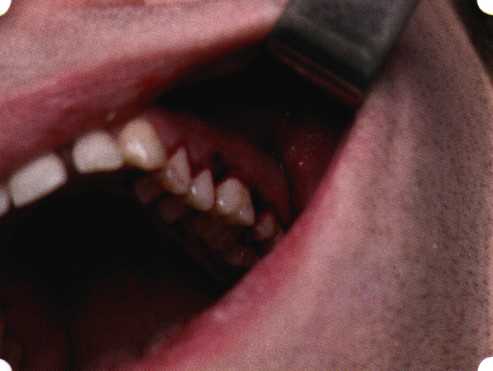 Рис. 65. Проведение околобороздкового разреза (отслоение лоскутов по методике Рамфьорда) 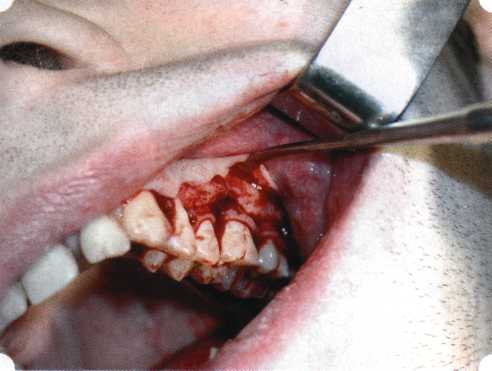 Рис. 66. Отслоен первичный лоскут. На шейках зубов — вторичный лоскут, или «тканевой воротник» 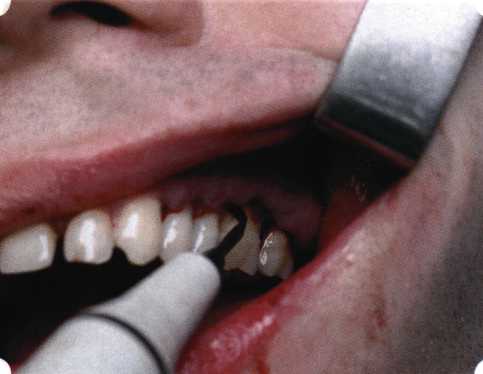 Рис. 67. Обработка корневых поверхностей ультразвуковым скейлером 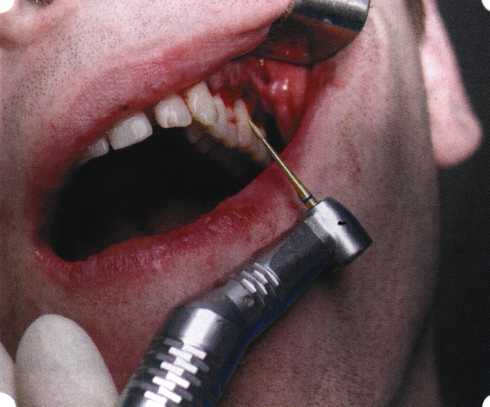 Рис. 68. Полирование корней зубов специальными пародонтальными борами  Рис. 69. Выкроена мембрана Bio-Gide под конкретный пародонтальный дефект 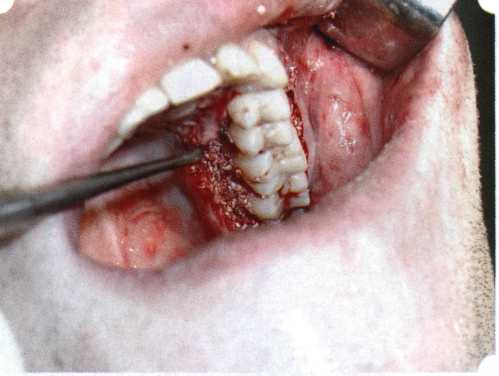 Рис. 70. После биомодификации костный дефект заполнен Bio-Oss spongiosa 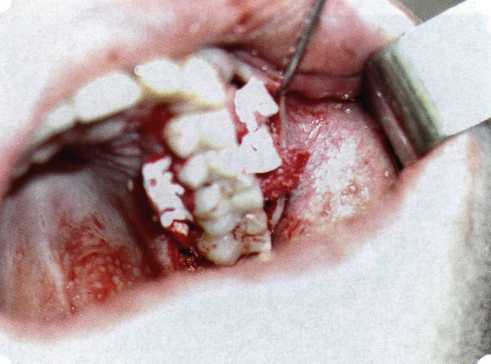 Рис. 71. Поверх Bio-Oss spongiosa наложена мембрана Bio-Gide 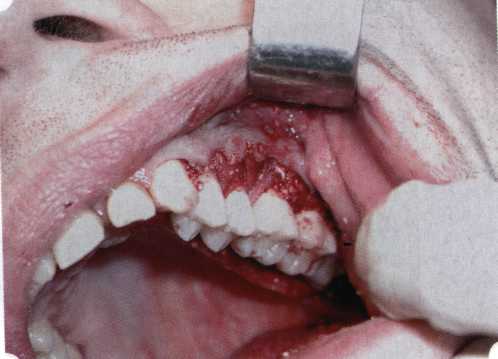 Рис. 72. Мембрана полностью перекрывает имплантированный костный материал 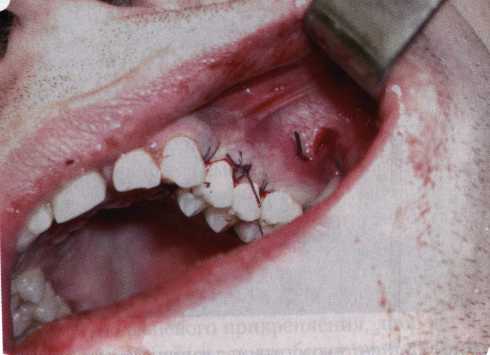 Рис. 73. Раневой дефект ушит узловыми швами из викрила. Проведено рассечение тянущего тяжа 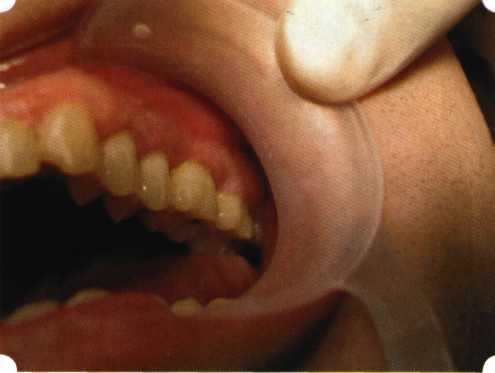 Рис. 74. Состояние через 6 мес. после операции 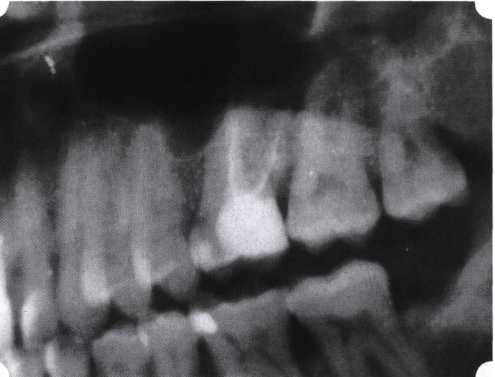 Рис. 75. Рентгенологическая картина через 6 мес. после операции  Методики второй группы — это вмешательства, на-правленные на устранение мукогингивальных проблем, которые возникают вследствие нарушения формирования преддверия полости рта и, в свою очередь, оказывают негативное влияние на состояние пародонта:
До принятия решения о необходимости проведения перечисленных вмешательств следует еще раз повторить определение понятия анаболической и косметической нормы мукогингивальных соотношений и на этом основании уточнить состояние мягких тканей преддверия полости рта, которые требуют хирургической коррекции. Уточнение параметров нормы тканевых структур необходимо не только для их восстановления в ходе операции, но и для выбора методик проведения самих операций. В первую очередь это касается формирования лоскутов, проведения разрезов, имеющихся объемов тканевых структур, так как именно перечисленные параметры позволяют не только оценить реально клиническое состояние, но и определить границы возможностей (либо даже невозможностей) их коррекции. Последний факт в ряде случаев особенно значим. Одними из первых серьезное внимание этой проблеме стали уделять Н. М. Goldman и D. W. Cohen [1979], в первую очередь с точки зрения того, каковы должны быть параметры, т. е. ширина зоны прикрепленной десны, при которой она сможет активно противостоять перечисленным видам механических воздействий и предупредить рецессии (одиночные или множественные) десны. Собственно, в связи с этим и последовали различные градации (в основном ширины) зоны кератинизированной десны с определением ее функциональных качеств: достаточная, удовлетворительная, недостаточная. Разброс указанных характеристик оказался колоссальным — от 10 до 1 мм. Такое разнообразие взглядов и аргументов, с одной стороны, объяснимо, а с другой — достаточно бессмысленно: в каждом случае следует принимать во внимание не только ширину прикрепленной десны, но и ее толщину и состояние надкостницы (рис. 76, 77). Кроме того, необходимо учитывать архитектонику костных структур челюстей, морфологию корней зубов, толщину костных структур над ними, анатомическую форму зубов, наличие на их коронковой части патогенных формирований (эмалевых капель, бороздок). И, конечно же, без учета индивидуальных мышечных структур, их силы и формы взаимодействия с этой защитной кератинизированной зоны едва ли следует пытаться сформировать единые для всех случаев критерии. 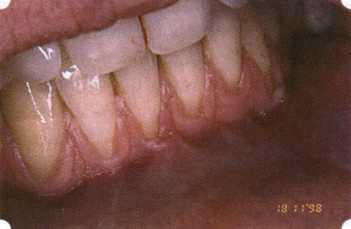 Рис. 76. Отсутствие прикрепленной десны привело к формированию генерализованных рецессии 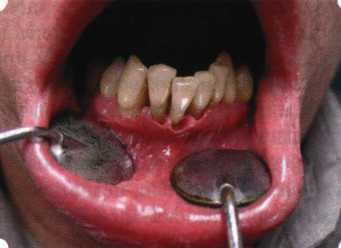 Рис. 77. Дно ПК располагается ниже зоны слизисто-десневого прикрепления. При оттягивании губы десна отходит от зубов Поэтому мы в своей практике убедились, что главным критерием состоятельности зоны прикрепленной десны является отсутствие ее ишемизации при внешних воздействиях — отведение губ, языка (не говоря уже о смещении десневого края) — независимо от ширины. Основной задачей мукопластических манипуляций является создание достаточной ширины зоны прикрепленной (кератинизированной) десны в целях последующего устранения рецессии и карманов, выходящих за границу слизисто-десневого соединения, а также устранения натяжения десневого края под действием мышц языка, губ, щек, уздечек. Френулопластика проводится в целях устранения патологического механического воздействия неадекватно прикрепленных уздечек губ и языка на краевой пародонт. Чрезмерное, или патологическое, натяжение уздечки приводит к следующим изменениям:
Рис. 78. Формирование рецессии у ребенка 7 лет из-за неправильного прикрепления уздечки нижней губы 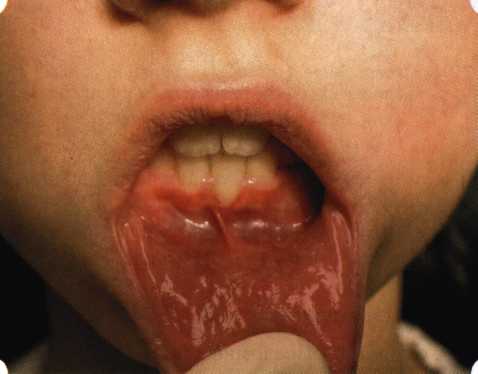 Вследствие этого там также усиленно накапливается налет (рис. 79). Поскольку постоянная ише-мизация способствует снижению метаболических процессов, то в зоне натяжения максимально проявляется очаговый повреждающий микробный потенциал на ткани. 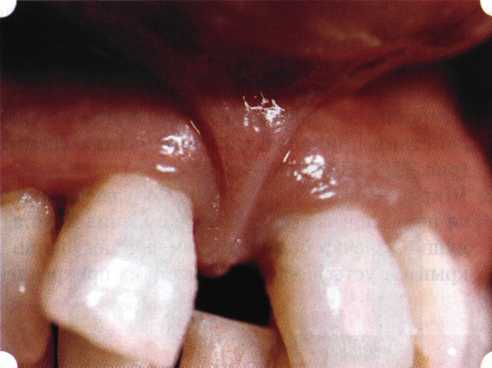 Рис. 79. Формирование диастемы и создание условий для усиленного скопления микробной бляшки из-за низкого прикрепления уздечки верхней губы Иногда иссечение уздечки нужно проводить перед ортодонтическим лечением. Широко известны две методики пластики уздечек — Y-образная и по Лимбергу (Z-образная). |
