Методическая разработка теоретического занятия
 Скачать 1.3 Mb. Скачать 1.3 Mb.
|
|
Тема: «Терминальные состояния. Оказание доврачебной медицинской помощи при острой сердечно-сосудистой и дыхательной недостаточности» Смерть, приходящая к человеку, более живучая штука, чем он сам. Томас Манн План:
Терминальные состояния– этапы жизни человека, граничащие со смертью и характеризующиеся крайней степенью угнетения жизненных функций организма. Терминальные состояния возникают в результате воздействия на организм человека сильных патологических факторов: травматический шок 3-4 степени, массивная кровопотеря, все виды асфиксий, последствия электротравм, острые отравления, утопление, нарушение ритма сердца и другие патологические факторы. Оживление возможно на всех стадиях умирания. Фазы терминальных состояний
Терминальная пауза – характеризуется полной потерей сознания (кома), остановкой дыхания (апноэ), цианоз кожных покровов и видимых слизистых, АДс не определяется, пульс только на магистральных артериях. Продолжительность состояния до 90 сек.
Продолжительность клинической смерти в среднем 4-6 мин. В течение данного времени человека можно вернуть к жизни. Признаки клинической смерти: - отсутствие дыхания, пульса, сердцебиения, реакция зрачка на свет отрицательная. Признаки остановки кровообращения и время их появления
* Источник: http://be.uawsi.com/standart-slmr.html Первыми после остановки сердечной деятельности и дыхания погибают клетки мозга. Декортикация – гибель коры головного мозга. Ее еще называют социальной (мозговой, гражданской) смертью – это период начинающийся с гибели клеток коры головного мозга и продолжающийся до тех пор, пока сохраняется возможность восстановления дыхания и кровообращения. Восстановление функций коры головного мозга не наступает. Формируется безучастие к происходящему и полная утрата познавательной деятельности. Смерть мозга – состояние, когда происходит полная и необратимая утрата всех функций головного мозга и прекращение внутримозгового кровотока, при этом с помощью реанимационных мероприятий искусственно поддерживается функция сердца, кровообращение и дыхательная деятельность, создающие видимость жизни. Весь комплекс экстренной реанимационной помощи должен быть оказан в течение 5 минут после начала клинической смерти. Если в течение этого времени не приступают к СЛР наступает биологическая смерть. Биологическая смерть (истинная, клеточная, окончательная) – это последний этап умирания, характеризующийся развитием необратимых изменений во всех органах и тканях организма. Р 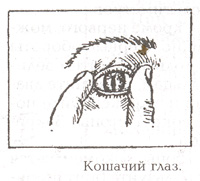 анние признаки биологической смерти: анние признаки биологической смерти:1. Отсутствие реакции глаза на раздражение (при надавливании). 2. Появление симптома «кошачьего глаза»: при боковом сдавлении глазного яблока зрачок трансформируется в вертикальную веретенообразную щель, похожую на кошачий зрачок. 3. Снижение температуры тела (примерно 10 в час). К более поздним признакам биологической смерти относятся: 1. Трупные пятна (через 2 часа) 2. Помутнение роговицы (через 2-3 часа) 3. Трупное окоченение (через 2-4 часа после остановки кровообращения, достигает максимума к концу первых суток и самопроизвольно проходит на 3-4 сутки) 4. Треугольники высыхания белочной оболочки глаза – пятна Лярше (6-12 часов). Показания_и_противопоказания_к_проведению_сердечно-легочной_реанимации._СЛР'>2. Сердечно-легочная и церебральная реанимация. Этапы реанимации. Показания и противопоказания к проведению сердечно-легочной реанимации. СЛР – комплекс мероприятий медицинского характера, направленных на восстановление жизненно важных функций органов и систем у пострадавшего, находящегося в состоянии клинической смерти. НИИ общей реаниматологии РАМН выделяет 5 этапов реанимации:
Показания: клиническая смерть. Противопоказания:
Продолжительность проведения СЛР: 30 минут. 3. Остановка кровообращения ОК – это внезапное прекращение сердечной деятельности. Остановка кровообращения является непосредственной причиной внезапной сердечной смерти вследствие кардиальных причин в течение 1ч от развития симптомов у человека, возможной на фоне уже имеющихся заболеваний сердца. По патогенезу выделяют три варианта ОК: Фибрилляция желудочков (ФЖ) – хаотическое асинхронное возбуждение отдельных мышечных волокон или небольших групп волокон с остановкой сердца и прекращением кровообращения. На ЭКГ ФЖ выглядит как непрерывные волны различной формы и амплитуды с частотой 400-600/мин (мелковолновая ФЖ) или более крупные и редкие волны с частотой 150-300/мин (крупноволновая ФЖ). Также ОК развивается при желудочковой тахикардии (ЖТ) без пульса, которая имеет склонность перерождаться в ФЖ. Асистолия – вариант ОК, при котором отсутствуют деполяризация желудочков и сердечный выброс. Первичная асистолияразвивается в результате ишемии или дегенерации синоатриального или атриовентрикулярного узла, и ей часто предшествуют различные брадиаритмии. Рефлекторная асистолияразвивается вследствие стимуляции n. vagus во время операций в глазной и челюстно-лицевой хирургии, при травме глаза и др. Вторичная асистолияразвивается вследствие экстракардиальных причин (тяжелая тканевая гипоксия). Электромеханическая диссоциация (ЭМД) - вариант ОК при наличии организованной электрической активности сердца. На ЭКГ могут выявляться любые ритмы, кроме ФЖ и ЖТ без пульса. ЭМД развивается вследствие неспособности миокарда сократиться в ответ на электрическую деполяризацию. В определенных ситуациях отмечаются сокращения миокарда, но слишком слабые для обеспечения эффективного кровообращения. При отсутствии своевременного лечения описанные механизмы ОК часто последовательно сменяют друг друга: Ж    Т без пульса ФЖ ЭМД асистолия. Т без пульса ФЖ ЭМД асистолия.Исходы при ОК по механизму асистолии или ЭМД значительно хуже, чем при ФЖ.
Последовательность реанимационных мероприятий (освобождение дыхательных путей, ИВЛ, НМС) заменена последовательностью (НМС, освобождение дыхательных путей, ИВЛ). Основания: остановка сердца и наибольший уровень выживаемости после остановки сердца чаще происходит за счет фибрилляции желудочков. Наиболее важным начальными мероприятиями по поддержанию жизнедеятельности являются компрессионные сжатия грудной клетки и своевременная дефибриляция. При использовании первой последовательности компрессионные сжатия зачастую выполняются с задержкой (пока лицо, оказывающее помощь, освобождает дыхательные пути, достает и монтирует устройство для проведения ИВЛ). При использовании второй последовательности компрессионные сжатия будут выполняться с минимальной задержкой. Компрессионные сжатия обеспечивают жизненно важный приток крови и доставку кислорода к сердцу и мозгу, стимулируют кровоток за счет повышения внутригрудного давления и непосредственного сжатия сердца, спонтанно могут восстановить дыхание. Непрямой массаж сердца: C (circulation of blood) Цель: создание искусственного кровотока. После остановки кровообращения в течение 20-30 минут в сердце сохранены функции автоматизма и проводимости, что позволяет его «запустить». Сердечный выброс и кровоток, создаваемый закрытым массажем сердца, составляет не более 30% от нормы и только 5% нормального мозгового кровотока. Этого бывает достаточно для поддержания жизнеспособности ЦНС во время СЛР при условии достаточной оксигенации организма на протяжении нескольких десятков минут. В основе НМС лежит сдавление сердца между грудиной и позвоночником, в результате чего кровь из полостей сердца поступает в сосуды организма. Но во время проведения НМС происходит и сжатие легких, которые содержат значительное количество крови и легко сдавливаются. Этот механизм называют грудным насосом. 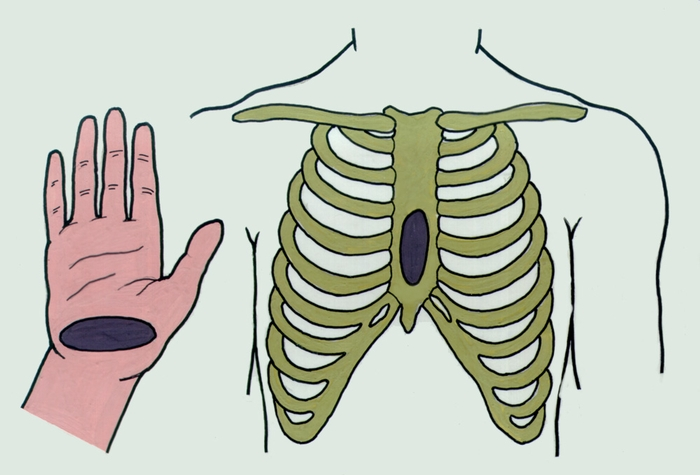 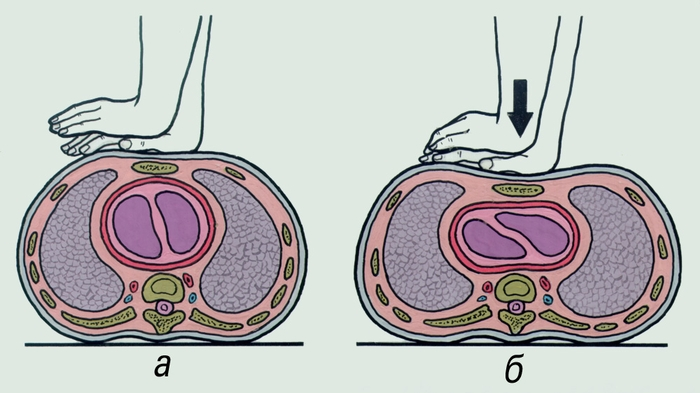 Техника проведения НМС:
Восстановление проходимости дыхательных путей: A (air open the way) - обеспечение и поддержание проходимости верхних дыхательных путей. Проходимость дыхательный путей часто нарушена из-за западения языка, аспирации и закупорки дыхательных путей инородными телами и рвотными массами. Д 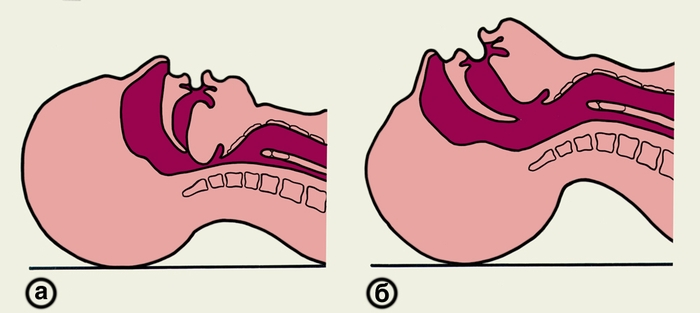 ля восстановления проходимости дыхательных путей применяют «тройной прием Сафара»: ля восстановления проходимости дыхательных путей применяют «тройной прием Сафара»:- пострадавшего укладывают горизонтально на спину, голову максимально запрокидывают, для этого необходимо подложить одну руку под шею, другую помещают на лоб пострадавшего; - для предупреждения и устранения западения языка, следует вывести вперед нижнюю челюсть; - открывание рта. При обструкции дыхательных путей инородным телом пострадавшему следует придать положение лежа на боку и в межлопаточной области произвести 3-5 резких ударов нижней частью ладони. Пальцем очищают ротоглотку, пытаясь удалить инородное тело, затем делают попытку искусственного дыхания. Искусственная вентиляция легких: B (breath of victim). Это вдувание воздуха или обогащенной кислородом смеси в легкие пациента, выполняемое с применением или без специальных устройств. Выдыхаемый человеком воздух содержит от 16 до 18% О2, что позволяет его использовать для ИВЛ. Каждое вдувание должно занимать 1 сек., грудная клетка при этом должна подниматься. Выдох у пострадавшего происходит пассивно, благодаря эластичности легких и массе грудной клетки. Объем вдоха взрослому человеку составляет 500-700 мл с частотой 12 раз/мин. ИВЛ осуществляют через марлю или носовой платок, чтобы предупредить взаимное заражение реаниматора и пострадавшего. Проведение ИВЛ методом «рот в рот» - оказывающий помощь становится справа от пострадавшего, а если пострадавший лежит на земле, то опускается на колени; - правую руку подводит под шею, левую кладет на лоб и максимально запрокидывает голову назад, 1 и 2 пальцами зажимает крылья носа; - 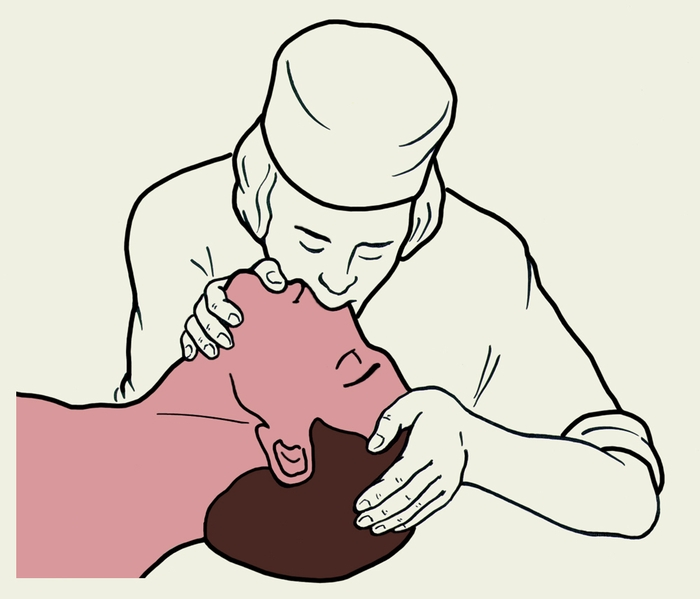 свой рот плотно прижимает ко рту пострадавшего, делает выдох (для пострадавшего вдох); свой рот плотно прижимает ко рту пострадавшего, делает выдох (для пострадавшего вдох);- затем отстраняется для совершения пострадавшим пассивного выдоха. Проведение ИВЛ методом «рот в нос» (при травматических повреждениях нижней челюсти или в случае, когда челюсти плотно стиснуты): - положив руку на лоб, запрокинуть голову назад; - другой рукой захватить нижнюю челюсть, прижать ее к верхней, закрывая рот; - губами захватить нос пострадавшего и произвести выдох. Проведение ИВЛ у детей до 1 года: смешанное «изо рта в рот и нос». ИВЛ с применением лицевой маски с мешком «Амбу»: - маску накладывают на лицо пострадавшего, закрывая нос и рот; - узкую часть маски фиксируют на переносице, широкую – прижимают у подбородка, нижнюю челюсть приподнимают вверх тремя пальцами (3,4,5) до фиксации головы в запрокинутом положении; - сжатием мешка «АМБУ» свободной рукой производят вдох, пассивный выдох осуществляется через особый клапан в атмосферу. К мешку можно подвести кислород. Соотношение числа компрессий к частоте дыхания с протекцией дыхательных путей (интубация трахеи) – компрессия грудной клетки должна проводиться с частотой 100 раз/мин, вентиляция – с частотой 10-12 раз/мин (в случае использования мешка Амбу – 1 вдох каждые 5 секунд) без паузы при проведении ИВЛ (т.к. компрессия грудной клетки с одновременным раздуванием легких увеличивает коронарное перфузионное давление). Взрослым 30:2, детям и грудным детям 15:2. Обязательным условием проведения массажа сердца является постоянный контроль его эффективности. Критериями эффективности непрямого массажа следует считать: 1. Изменение цвета кожи: она становится менее бледной, серой, цианотичной. 2. Сужение зрачков, если они были расширены, с появлением реакции на свет. 3. Появление пульсового толчка на сонной и бедренной артериях, а иногда и на лучевой артерии. 4. Определение артериального давления на уровне 60–70 мм рт. ст. при измерении на плече. 5. Появление самостоятельных дыхательных движений. Если появилась ритмичная активность сердца на ЭКГ, отчетливая пульсация на артериях, то компрессию грудной клетки прекращают, а ИВЛ и медикаментозное воздействие продолжают до нормализации сознания и самостоятельного дыхания. При отсутствии тенденции к сохранению самостоятельной сердечной деятельности массаж сердца проводят либо до восстановления кровотока, либо до стойкого исчезновения признаков жизни. При отсутствии же признаков восстановления кровотока в течение 30 мин, больного следует признать умирающим и реанимационные мероприятия можно прекратить. |

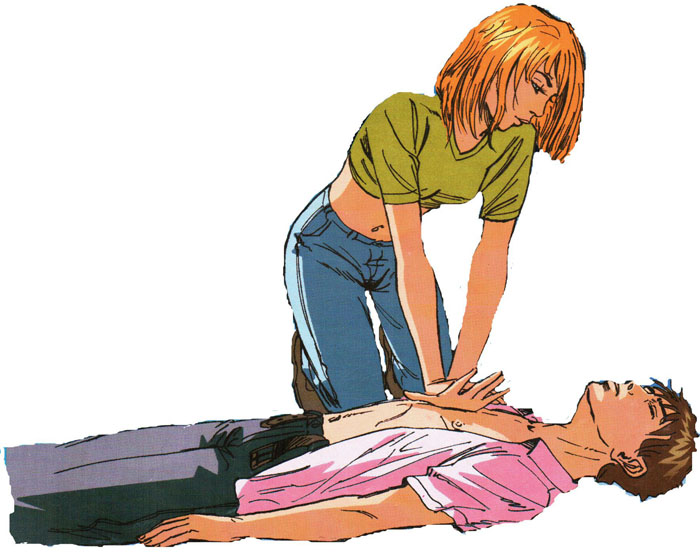 ложить пострадавшего на твердую ровную поверхность, освободить грудную клетку от одежды.
ложить пострадавшего на твердую ровную поверхность, освободить грудную клетку от одежды.