Методические рекомендации для самостоятельной внеаудиторной подготовки студентов
 Скачать 238.22 Kb. Скачать 238.22 Kb.
|
|
ГАПОУ «БАРАБИНСКИЙ МЕДИЦИНСКИЙ КОЛЛЕДЖ» МЕТОДИЧЕСКИЕ РЕКОМЕНДАЦИИ ДЛЯ САМОСТОЯТЕЛЬНОЙ ВНЕАУДИТОРНОЙ ПОДГОТОВКИ СТУДЕНТОВ Специальность 31.02.01 Лечебное дело Профессиональный модуль 02. «Лечебная деятельность» Раздел 1. Планирование программы лечения, тактики ведения, выполнение лечебных вмешательств, специализированного сестринского ухода за пациентом в терапии. Тема 1.26. Принципы лечения и ухода при бронхиальной астме 2016 БРОНХИАЛЬНАЯ АСТМА По МКБ Х: J 45 – Астма, J 45.0 – Преимущественно атопическая бронхиальной астма, J 45.1 – Неаллергическая бронхиальной астма: включаются эндогенная (внутренняя, идиопатическая), медикаментозная неаллергическая (например, аспириновая) бронхиальной астма, J 45.2 – Неаллергическая астма, J 45.3 – Смешанная астма, J 45.4 – Неуточненная астма, J 45.8 – Смешанная бронхиальной астма (комбинация J 45.0 и J 45.1), J 46 – Острая тяжелая астма – астматический статус. Определение. Бронхиальная астма – это хроническое воспалительное заболевание дыхательных путей, в котором принимают участие многие клетки и клеточные элементы. Хроническое воспаление обусловливает развитие бронхиальной гиперреактивности, которая приводит к повторяющимся эпизодам свистящих хрипов, одышки, чувства заложенности в груди и кашля, особенно по ночам или ранним утром. Эти эпизоды обычно связаны с распространенной, но изменяющейся по своей выраженности обструкцией дыхательных путей в легких, которая часто бывает обратимой либо спонтанно, либо под действием лечения (Глобальная стратегия лечения и профилактики бронхиальной астмы (GINA – GlobalInitiativeforAsthma), пересмотр 2006 г.) Классификация бронхиальной астмы (по А.Д. Адо и П.К. Булатову (1969), расширенная и дополненная Г.Б. Федосеевым (1982)) 1. Этапы развития БА 1.1. Биологические дефекты у практически здоровых людей. 1.2. Состояние предастмы. 1.3. Клинически выраженная бронхиальная астма (иммунологическая, неиммунологическая формы) 2. Тяжесть течения БА 2.1. легкое течение; 2.2. течение средней тяжести; 2. 3. тяжелое течение. 3. Фазы течения БА 3.1. Обострение. 3.2. Нестабильная ремиссия. 3.3. Ремиссия. 3.4. Стойкая ремиссия (более 2 лет). 4. Клинико-патогенетические варианты БА: 4.1. Атопический. 4.2. Инфекционно-зависимый. 4.3. Дисгормональный. 4.4. Первично-измененная реактивность бронхов. 4.6. Выраженный адренергический дисбаланс. 4.7. Холинергический дисбаланс. 4.8. Нервно-психический. 4.9. Аспириновая. 4.10. Аутоиммунная. 5. Осложнения 5.1. Легочные: эмфизема легких, легочная недостаточность, ателектаз, пневмоторакс и т. д. 5.2. Внелегочные: дистрофия миокарда, легочное сердце, сердечная недостаточность и т. д. Классификация бронхиальной астмы по степени тяжести (GINA, 2006)
Классификация бронхиальной астмы по степени контроля над заболеванием (GINA, 2006)
Исследования последних десятилетий позволили изменить взгляды на БА, охарактеризовать ее как самостоятельную нозологическую форму – хроническое аллергическое заболевание с наследственным предрасположением. У большинства больных имеет место аллергическая форма БА. Вопрос о неаллергической форме заболевания остается предметом научных дискуссий. Выделяют клинические варианты БА. Аспириновая БА. В этом случае формируется так называемая «аспириновая триада», включающая БА, полипоз носа (околоносовых пазух), непереносимость ацетилсалициловой кислоты и других НПВС. Профессиональная БА, развившаяся на рабочем месте в ответ на воздействие агента на рабочем месте. Это заболевание следует заподозрить в случае появления симптомов ринита, кашля и/или свистящих хрипов, особенно у некурящих пациентов. Для установления диагноза ПБА необходимо иметь подробную информацию о рабочем анамнезе и факторах среды на рабочем месте. Кашлевой вариант БА. Основным, а иногда единственным проявлением заболевания является кашель. Кашлевая БА особенно распространена у детей, наиболее выраженные симптомы обычно отмечаются в ночное время; днем проявления заболевания могут отсутствовать. БА физического усилия. У пациентов важной (иногда единственной) причиной появления симптомов является физическая активность. Бронхоспазм вследствие физической нагрузки обычно развивается через 5–10 мин. после прекращения нагрузки (редко во время нагрузки). Пациенты отмечают типичные симптомы БА или иногда длительный кашель, который самостоятельно проходит в течение 30-45 мин. Примеры формулировки диагноза 1. Бронхиальная астма, аллергическая, интермиттирующее течение. Соп. Сенсибилизация к пыльцевым аллергенам. Аллергический ринит, конъюнктивит, ремиссия. 2. Бронхиальная астма, аллергическая, средней степени тяжести, обострение. Соп. Сенсибилизация к бытовым, эпидермальным, пыльцевым, пищевым аллергенам. Аллергический ринит, обострение. 3. Бронхиальная астма, смешанного генеза (аллергическая, инфекционно-зависимая), тяжелое течение, обострение. ХОБЛ, преимущественно бронхитический тип, тяжелое течение (стадия III), обострение. ДН 2 ст. Хроническое легочное сердце, декомпенсированное. ХСН 2Б ст. ФК III. Соп. Сенсибилизация к бытовым, эпидермальным, пыльцевым, пищевым аллергенам, лекарственная сенсибилизация. Обследование Обязательные лабораторные исследования Общий анализ крови, мочи Анализ мокроты Биохимический анализ крови (глюкоза, билирубин, АЛТ, АСТ, СРБ, общий белок, протеинограмма, электролиты) Бактериологическое исследование мокроты с определением чувствительности микрофлоры к антибиотикам Определение концентрации общего IgE Определение концентрации специфических АТ класса IgE Дополнительные лабораторные исследования Определение кортизола, АКТГ (для больных, получающих системные ГКС) Иммунограмма Обязательные инструментальные исследования ЭКГ Рентгенография органов грудной полости Исследование функции внешнего дыхания: спирометрия, пикфлуометрия Тесты с бронхолитиками (бета2-адреномиметиками – сальбутамолом, фенотеролом; холинолитиками – ипратропия бромидом) на обратимость бронхиальной обструкции Кожные пробы с аллергенами Дополнительные инструментальные исследования Рентгенография придаточных пазух носа Бронхоскопия Ингаляционные пробы с метахолином, гистамином, маннитолом Проба с физической нагрузкой Провокационные ингаляционные тесты с аллергенами Тесты на наличие лекарственной непереносимости Консультации специалистов: аллерголога-иммунолога, пульмонолога, по показаниям – оториноларинголога В ходе обследования необходимо исключить: ХОБЛ, ХБ, ХСН, бронхиолит, хронический риносинусит, аллергический бронхолегочный аспергиллез, экзогенный аллергический альвеолит, гипервентиляционный синдром, инородное тело, опухоли, туберкулез, рецидивирующие тромбоэмболии мелких ветвей легочной артерии, гастроэзофагеальный рефлюкс и др. Характеристика лечебных мероприятий 1. Диета – гипоаллергенная 2. Исключить контакт с причинными аллергенами 3. При атопической форме БА применяется аллерген-специфическая иммунотерапия. 4. Препараты для оказания неотложной помощи: - бета2-адреномиметики короткого действия (сальбутамол, фенотерол – по 2 дозы не более 4 раз в сутки), - антихолинергические препараты (ипратропия бромид – по 2 дозы 3–4 раза в сутки), - комбинированные бронхолитики (беродуал – по 1–2 дозы 3 раза в сутки), - метилксантины (в/в эуфиллин, аминофиллин), - системные ГКС (в/в преднизолон, дексаметазон). 5. Препараты для постоянного контроля БА: - ингаляционные ГКС – ИГКС (беклометазон, будесонид, флутиказон); - бета2-адреномиметики длительного действия - БАДД (формотерол - по 1–2 дозы 1–2 раза в сутки, сальметерол – по 2 дозы 2 раза в сутки); - комбинированные препараты: ИГКС + БАДД (серетид, симбикорт – по 1–2 дозы 2 раза в сутки и более); - системные ГКС (преднизолон – 0,02–0,04 г/сут., метилпреднизолон - 0,012–0,08 г/сут., дексаметазон 0,002–0,006 г/сут.) - кромоны (интал – 2–10 мг 4раза в сутки, тайлед – по 2 дозы (4 мг) 2–4 раза в сутки); - моноклональные антитела (омализумаб – п/к 1 раз в нед.) - антагонисты лейкотриенов - АЛ (зафирлукаст – 20 мг 2 раза в сутки, монтелукаст – 10 мг 1–2–4 раза в сутки); - пролонгированные теофиллины (теопэк, теодур – по 1 таб. 2 раза в сутки). 6. Лечение обострений БА Под обострением БА (приступы БА, или острая БА) понимают эпизоды нарастающей одышки, кашля, свистящих хрипов, чувства стеснения в груди или любого сочетания перечисленных симптомов. При всех степенях тяжести БА может развиваться астматический статус (statusasthmaticus) – тяжёлое и опасное для жизни состояние – затянувшийся приступ экспираторного удушья, не купирующийся обычными противоастматическими ЛС в течение нескольких часов. Различают анафилактическую (стремительное развитие) и метаболическую (постепенное развитие) формы астматического статуса. Характерны: значительная степень обструктивных нарушений вплоть до полного отсутствия бронхиальной проводимости; непродуктивный кашель; выраженные проявления гипоксии; нарастающая резистентность к бронхорасширяющим средствам; в ряде случаев — признаки передозировки бета2-адреномиметиков и метилксантинов. Первоочередными терапевтическими мерами в отношении обострений БА являются повторные ингаляции быстродействующих бронхолитиков короткого действия, раннее назначение системных ГКС, кислородотерапии. Большинство пациентов с тяжелыми обострениями БА нуждаются в госпитализации в отделения интенсивной терапии. При тяжёлых состояниях (астматический статус) показанаоксигенация. При угрозе острой дыхательной недостаточности – интубация. Целью лечения БА является достижение и поддержание клинического контроля над заболеванием. Лекарственные средства для лечения БА подразделяют на контролирующие (базисные) и препараты неотложной помощи (для облегчения симптомов). К контролирующим препаратам относятся: ингаляционные и системные ГКС, антилейкотриеновые препараты (зафирлукаст, монтелукаст), пролонгированные ингаляционные бета2-адреномиметики в комбинации с ИГКС, теофиллины с замедленным высвобождением, кромоны и анти-IgE-препараты (омализумаб). При этом ИГКС являются наиболее эффективными контролирующими ЛС. Рекомендуется «ступенчатый» подход к медикаментозному лечению БА, который заключается в увеличении или уменьшении объема терапии в зависимости от достигаемого эффекта, контроля симптомов заболевания. Через 3 мес. лечения, после достижения клинико-функциональной ремиссии объем терапии может быть на ступень уменьшен, при недостаточном контроле - объем терапии увеличивается на ступень. Так, пациентам с персистирующей БА, ранее не получавшим противовоспалительную терапию, следует начинать лечение с объема терапии, соответствующего 2 ступени или, если симптомы значительно выражены - со ступени 3. В ходе лечения необходимо непрерывно проводить оценку и коррекцию терапии у каждого конкретного пациента для контроля над заболеванием. Режим гибкого дозирования перспективен в отношении контроля над БА. В РФ зарегистрирован метод SMART (SymbicortMaintenanceandRelieverTherapy – симбикорт для длительной терапии и терапии обострений). При первых симптомах ухудшения состояния доза симбикорта (будесонид + формотерол) увеличивается до 4 и более ингаляций в сутки, что позволяет эффективно контролировать обострение на начальном этапе. В то же время при стабильном состоянии больного доза препарата уменьшается вплоть до минимальной эффективной. Гибкое дозирование в наибольшей степени обеспечивает больному БА соответствие объема получаемой терапии клинической ситуации, так как позволяет обеспечить «нужную дозу препарата в нужное время». Требования к результатам лечения Купирование обострения БА. Достижение и поддержание контроля над симптомами. Предупреждение и предотвращение нежелательных эффектов противоастматических препаратов. Предотвращение связанной с БА инвалидности и смертности. Реабилитация и обучение пациентов. Ступени терапии, направленной на достижение контроля БА (GINA, 2006)
Изучите материал опорного конспекта и выполните предложенные задания: Ответьте на контрольные вопросы: В чем сущность заболевания БА? Назовите стадии патогенеза БА. Какие морфологические изменения происходят в бронхах и почему? Определите нормальные бронхиолы и измененные при БА 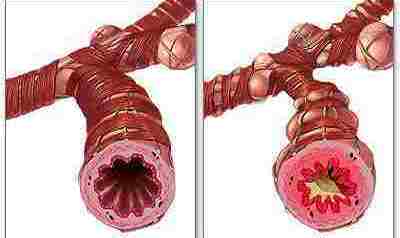 Что такое триггеры, что к ним относят 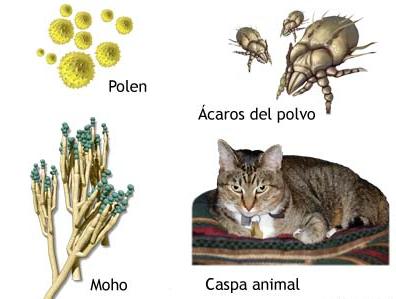 Назовите клинические проявления приступа БА? Дайте классификацию обострений БА по степени тяжести? Что такое астматический статус, какие стадии он имеет? Каковы принципы лечения БА в зависимости от стадии? Назовите основные принципы оказания неотложной помощи при астматическом статусе на догоспитальном этапе. Выполните тестовое задания: Выберите правильный вариант ответа. 1. Наиболее частая причина БА: а) интоксикация; б) аллергия; в) травмы грудной клетки; г) атеросклероз 2. Основное клиническое проявление БА: а) приступы экспираторного удушья; б) приступообразная одышка; в) свистящее дыхание; г) приступообразный кашель; д) все перечисленное 3. Фактор, не участвующий в развитии механизма удушья при БА: а) альвеолярный отек; б) отек слизистой оболочки бронхов; в) бронхоспазм; г) повышение секреции слизи; д) нарушение выделения мокроты 4. Вынужденное положение больного при приступе БА: а) с приподнятым ножным концом кровати; б) на животе; в) на боку; г) полусидя; д) сидя, опираясь руками 5. Во время приступа БА аускультативно определяются: а) влажные разнокалиберные хрипы; б) шум трения плевры; в) крепитация; г) сухие свистящие хрипы 6. Мокрота при БА: а) пенистая; б) жидкая; в) вязкая, стекловидная 7. Укажите, какой из элементов мокроты, взятой у больного после приступа БА, свидетельствует об аллергическом процессе в бронхиальном дереве: а)спирали Куршмана; б) кристаллы Шарко-Лейдена; в) эозинофилы; г) ни один из приведенных; д) все перечисленные 8. Какой из препаратов наиболее показан для начального лечения приступа БА: а) гидрокортизон; б) β2-адреномиметики; в) эуфиллин; г) интал; д) беклометазон 9. При приступе БА эуфиллин♠ следует вводить: а) внутримышечно; б) внутривенно медленно; в) внутривенно быстро 10. Для лечения БА с успехом применяют следующие препараты, кроме: а) кромогликата натрия♠; б) глюкокортикоидных гормонов; в) β2-адреномиметиков; г) бронхолитиков; д) наркотических анальгетиков 11. Следующие утверждения справедливы для БА, кроме: а) приступ купируется ингаляцией сальбутамола; б) в мокроте могут быть кристаллы Шарко-Лейдена; в) при затянувшемся приступе выслушиваются влажные хрипы; г) болезнь развивается в любом возрасте 12. Астматическим статусом называется: а) комплекс признаков, выявляемых при физикальном обследовании больного БА в фазе обострения; б) тяжелый затяжной приступ БА, не купирующийся бронхорасширяющими препаратами и сопровождающийся острой дыхательной недостаточностью, гипоксемией и гиперкапнией; в) приступ БА, не прекращающийся после ингаляций β-адреномиметиков; г) серия следующих один за другим приступов БА; д) затяжной приступ удушья, потребовавший применения кортикостероидов, но не сопровождающийся изменением газового состава крови Выполните следующие задания: Задание 2 Дополните следующие утверждения: Нарастающий приступ удушья, характеризующийся снижением активности бронхолитиков, называется ______________ Выделяют следующие формы астматического статуса: а)... б)... По степени тяжести различают __________ стадии астматического статуса. При обострении БА в качестве неотложной помощи используют группы лекарственных препаратов: _________ 5. Седативные и антигистаминные препараты противопоказаны при астматическом статусе вследствие __________ Задание 3 Распределите признаки обострения БА в зависимости от степени тяжести. A. Легкое течение. Б. Течение средней тяжести. B.Тяжелое течение. Г. Астматический статус. Резкое учащение пульса. Частота дыхания в норме. Симптомы астмы реже 1 раза в неделю. Симптомы астмы от 1 раза в неделю до 1 в день. Ежедневные, но непостоянные симптомы астмы. Постоянные симптомы астмы. Ночные симптомы астмы менее 2 раз в месяц. Ночные симптомы астмы более 2 раз в месяц. Ночные симптомы более 1 раза в неделю. Частые (практически каждую ночь) ночные симптомы. Спутанность сознания. Возбуждение, испуг. Выраженное свистящее дыхание на вдохе и на выдохе. Речь затруднена. Тахи- или брадипноэ. Выражено участие вспомогательных мышц. Терапия бронхолитиков неэффективна. Пиковая объемная скорость выдоха (ПСВ) >80% от должного. ПСВ=60-80% от должного. ПСВ <60% от должного. Задание 4 Найдите правильные ответы (А-Е), соответствующие вопросам (1-6): Причина БА. Одно из звеньев патогенеза БА. Один из основных симптомов БА. Ингаляционные препараты, применяемые для лечения БА. Признаки астматического статуса. Средства, применяемые для неотложной помощи при астматическом статусе. A. Одышка с затрудненным выдохом. Б. Воздействие аллергенов. B. Преднизолон,гидрокортизон. Г. Спазм бронхиол, острое нарушение бронхиальной проходимости. Д. Сальбутамол, беродуал♠. Е. Нарастающий приступ удушья, снижение эффективности обычных бронхорасширяющих препаратов. Задание 5 Учитывая положение больного, состояние, сознание, дыхание, данные аускультации легких, изменения со стороны сердечно-сосудистой системы, опишите клинические проявления астматического статуса в зависимости от стадии. первая стадия — ... вторая стадия — ... третья стадия — ... 4. Решите предложенные динамические задачи: Задача 1 У женщины 40 лет, страдающей хроническим синуситом, развилась острая форма артрита. Врач назначил лечение ацетилсалициловой кислотой. Внезапно у больной развился приступ удушья. Выберите вариант правильного ответа. 1. Наиболее вероятная причина: а) развитие аллергической астмы; б) синдром смешанного расстройства соединительной ткани; в) аллергическая реакция на ацетилсалициловую кислоту; г) аспирация инородного тела. 2. Какой части объективного обследования необходимо уделить наибольшее внимание: а) ЛОР-органам; б) сердечно-сосудистой системе; в) желудочно-кишечному тракту (ЖКТ); г) конечностям. Задача 2 Вас вызвали к больному 32 лет. БА он страдает уже 10 лет. В данный момент у него наблюдается выраженная одышка, межреберные промежутки втянуты. Подкожно введенный адреналин не вызвал заметного улучшения. Выберите вариант правильного ответа. 1.Анализ газового состава артериальной крови больного показал р02 = 60%. В связи с этим должны быть предприняты следующие меры: а) интубация и искусственная вентиляция легких; б) ингаляция кислорода; в) введение антибиотиков; г) введение атропина. 2. Все из нижеперечисленных мер при срочном назначении будут полезны, кроме: а) введения кортикостероидов; б) внутривенного введения жидкости; в) муколитических препаратов; г) введения эуфиллина. 3. После интенсивного лечения больной пошел на поправку и был выписан из стационара, но через 4 дня снова пришел на прием. К этому времени показатели ФВД: а) хуже, чем перед обострением; б) лучше, чем перед обострением; в) без изменения по сравнению с обычными показателями. Задача 3 Пациентка К., 50 лет, обратилась в здравпункт с симптомами, похожими на приступ БА. Подобные приступы возникают у К. периодически в течение последних 3 лет после контакта с некоторыми парфюмерными запахами (изделиями). Выберите правильный ответ (укажите цифру). 1. Для приступа БА характерны: а) приступообразные боли в области сердца -1; б) приступообразные боли в эпигастральной области, тошнота, рвота - 2; в) одышка с затрудненным выдохом, кашель, удушье - 3; г) сильные головные боли, головокружение, тошнота, рвота - 4. 2. Для оказания неотложной помощи фельдшер должен применить: а) сальбутамолингаляционно - 5; б) кордиамин подкожно - 6; в) нитроглицерин под язык - 7; г) анальгин внутримышечно - 8. Несмотря на оказанную помощь, женщина отмечает усиление одышки, слабость 3. В подобной ситуации необходимо ввести: а) сердечные гликозиды, диуретики - 9; б) бронхолитики, кортикостероиды - 10; в) наркотические анальгетики -11; г) гипотензивные средства - 12. Самочувствие больной значительно улучшилось. С кашлем отходит слизистая мокрота, одышка уменьшилась. 4. Дальнейшая тактика фельдшера в отношении пациентки: а) освободить от работы и отпустить домой - 13; б) вызвать скорую помощь для госпитализации - 14; в) рекомендовать в ближайшие дни посетить участкового врача -15; г) дать направление на плановую госпитализацию - 16. Задача 4 Больной, 35 лет, жалуется на приступы экспираторного удушья, возникающие раз в неделю или реже, легко купируемые ингаляцией β2-адреномиметиков короткого действия. Во время приступов в легких выслушиваются сухие свистящие хрипы, в промежутке между приступами ПСВ >80% от должного. Выберите правильный ответ (укажите цифру). 1.У данного больного: а) интермиттирующая астма - 1; б) легкая персистирующая астма - 2; в) персистирующая астма средней тяжести - 3; г) тяжелая персистирующая астма - 4; д) имеющейся информации недостаточно для определения тяжести БА - 5. 2. Какое лечение необходимо назначить пациенту: а) регулярное применение ингаляционных β2-адреномиметиков короткого действия - 6; б) регулярное применение ингаляционных кортикостероидов в средних дозах - 7; в) регулярное применение кромоглициевой кислоты (интал) - 8; г) регулярное применение препаратов теофиллина внутрь -9; д) применение β2-адреномиметиков короткого действия по необходимости, регулярная медикаментозная терапия не показана - 10. Задача 5 Пациентка, 36 лет, обратилась с жалобами на приступообразный малопродуктивный кашель. Приступы кашля чаще возникают по ночам, рано утром, днем при выходе на холод и в сырую погоду. Больна в течение полутора месяцев, когда после перенесенной пневмонии, неадекватно леченной антибиотиками, сохранился малопродуктивный кашель. Принимала средства от кашля и отхаркивающие препараты без видимого результата. Не курит, с детства страдает атопическим дерматитом. При осмотре: в легких дыхание жесткое, с обеих сторон выслушиваются сухие свистящие хрипы. При рентгенологическом исследовании легкие без новых изменений. В анализе крови - эозинофилия, в мокроте - скопления эозинофилов, бактериальная флора в умеренном количестве. Выберите цифру правильного ответа. 1. Наиболее вероятный диагноз: а) пневмония затяжного течения - 1; б) хронический обструктивный бронхит - 2; в) БА-3; г) туберкулез легких - 4. 2. Какие дополнительные обследования необходимы для подтверждения диагноза у этой больной: а) исследование ФВД - 5; б) определение концентрации натрия и хлора в поте - 6; в) пробы с ингаляционными β2-адреномиметиками - 7; г) бактериологическое исследование мокроты с определением чувствительности микрофлоры к антибиотикам - 8. 3. Пациентке следует назначить: а) антибиотики в соответствии с чувствительностью микрофлоры - 9; б) ингаляционные кортикостероиды -10; в) отхаркивающие препараты - 11; г) бронхолитические препараты -12. 4. В случае положительного эффекта от лечения и прекращения симптомов болезни следует: а) прекратить медикаментозную терапию - 13; б) продолжить применение ингаляционных кортикостероидов с постепенным снижением дозы доподдерживающей - 14; в) продолжить применение бронхолитиков, подобранных в ходе лекарственного теста, - 15; г) продолжить противорецидивную терапию антибактериальными препаратами, подобранными в соответствии с чувствительностью микрофлоры, - 16. Решите предложенные клинические задачи: Задача 1 У пациента К., 49 лет, страдающего хроническим бронхитом, возник приступ удушья. Объективно: больной бледен, в глазах испуг, дышит всей грудью, ртом хватает воздух, мечется в постели. Грудная клетка расширена, выслушиваются сухие рассеянные хрипы. Какое заболевание можно заподозрить? Назовите основные принципы оказания помощи на догоспитальном этапе? Как проводится дальнейшее лечение заболевания? Опишите механизм действия препаратов, применяемых для лечения. Задача 2 Больная, 39 лет. Приступы удушья с затрудненным выдохом начались у пациентки в 30 лет и провоцируются запахом бензина, холодным воздухом, сопровождаются шумными хрипами, которые можно услышать даже на расстоянии, пароксизмы заканчиваются выделением небольшого количества вязкой мокроты. Трижды болела пневмонией. Последний приступ был продолжительнее, чем обычно, понадобилась помощь скорой. В последние два года у женщины периодически повышается АД до 180/100 мм рт.ст. Больная работает бухгалтером, живет в теплой и сухой квартире. У матери и сестры пациентки часто появлялась крапивница. При объективном обследовании на следующий день после приступа: состояние больной удовлетворительное, температура тела нормальная. При перкуссии грудной клетки - коробочный звук, границы легких опущены; при аускультации - дыхание ослабленное, рассеянные сухие хрипы над всей поверхностью легких. Тоны сердца приглушены, акцент 2 тона во втором межреберье слева, пульс 84 в минуту, АД 140/80 мм рт.ст. В связи с усилением и учащением приступов женщина госпитализирована в пульмонологическое отделение. Какие предполагаемые изменения вы обнаружите в анализах крови и мокроты? Назовите один из методов диагностики заболевания, в чем его суть? Каким прибором проводят исследование (рис. 10)? Какие из перечисленных препаратов нужно применить для купирования приступов удушья у пациентки: а) эуфиллин; б) сальбутамол; в) ипратропия бромид; г) адреналин. Задача 3 Больной А., 40 лет, доставлен в больницу бригадой скорой помощи с жалобами на чувство стеснения в груди, затрудненное дыхание, особенно на выдохе, мучительный кашель. Болен 3 года: первый приступ произошел после перенесенного острого бронхита. Приступы удушья предваряет короткий эпизод мучительного кашля, который усиливается к концу приступа, и выделяется небольшое количество тягучей слизистой мокроты. При осмотре кожные покровы больного бледные с синюшным оттенком, тело покрыто испариной. Мужчина сидит, наклонившись вперед, разговаривает отдельными словами, возбужден. Грудная клетка находится в положении глубокого вдоха, мышцы брюшного пресса участвуют в акте дыхания. Дыхание шумное, свистящее, ЧДД 32 в минуту. Перкуторно над легкими коробочный звук по всем легочным полям, особенно в нижних отделах. При аускультации легких выслушиваются рассеянные громкие свистящие сухие хрипы. Тоны сердца чистые, приглушены, пульс > 120 в минуту, ритмичный, АД 100/70 мм рт.ст. Ваш предварительный диагноз. Какие дополнительные обследования необходимы этому пациенту? В какое отделение клиники нужно госпитализировать пациента? Опишите изменения, происходящие в дыхательных путях во время приступа БА (рис. 11), и назовите препараты, необходимые для купирования данного состояния? Какие бронхолитические препараты следует назначить в первую очередь (укажите предпочтительный метод введения)?  Оформите лист назначений в рецептах. Задача 4 Больной Т., 45 лет, страдает БА 13 лет. Приступы наступают без видимой причины. Обострение БА наступило на фоне острого респираторного заболевания. Мужчина постоянно принимает глюкокор-тикостероиды внутрь (преднизолон 3-4 таблетки в сутки), а также использует теофедрин-Н*. Во время приступов пользуется сальбутамолом в ингаляциях. Несмотря на лечение, практически ежедневно ощущает заложенность в грудной клетке, приступы удушья достигают 4-5 раз в сутки и преимущественно в ночное время. В течение последних двух лет поправился на 7 кг, наблюдается синдром Иценко- Кушинга. Объективно: ЧДД 21 в минуту Грудная клетка увеличена в поперечнике. В легких при аускультации - жесткое дыхание, рассеянные сухие свистящие хрипы на выдохе. При перкуссии грудной клетки над областью легких - легочный звуке коробочным оттенком. Пульс 78 в минуту, ритмичен, АД 130/80 мм рт.ст. При спирографии: объем форсированного воздуха за первую секунду (ОФВ1) <60%, колебание ОФВ1 >30%. Сформулируйте диагноз в соответствии с современной классификацией и обоснуйте его. Какие обследования необходимо провести для подтверждения диагноза? Какая ступень длительной терапии соответствует степени тяжести БА данного пациента? Скорректируйте терапию согласно этой ступени. Какие побочные эффекты ингаляционных стероидов вам известны, как их предотвратить? Какие приборы применяют для проведения ингаляционной терапии (рис. 12)?  Задача 5 Больная Е., 26 лет. Женщина в течение 8 лет страдает бронхиальной астмой. Приступы возникают 1-2 раза в неделю при вдыхании сильных запахов, контакте с домашними животными, 2-3 раза в месяц просыпается от ночного удушья. Обострения приходятся на осенне-весенний период во время цветения растений. Из анамнеза: бабушка по линии отца страдала БА. Спирография: ОФВ1 и ПСВ >80%; колебания ПСВ - 20-30% от должного. Во время приступов женщина пользуется сальбутамолом. Объективно: грудная клетка обычной формы, при аускультации - жесткое дыхание, при пробе с форсированным выдохом выслушиваются единичные сухие хрипы по передней поверхности грудной клетки. Поставьте диагноз в соответствии с классификацией. Составьте план обследования. Какие изменения в анализах мокроты характерны для БА (рис. 13)? 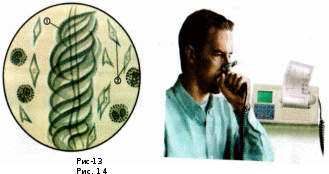 Как называется этот метод исследования? Какие характерные для заболевания изменения можно выявить при помощи этого метода? Основные принципы лечения пациентки. СПИСОК ИСПОЛЬЗОВАННЫХ ИСТОЧНИКОВ Пропедевтика клинических дисциплин: учеб. пособие [Текст]/ Э.В. Смолева [и др.]; под ред. Э.М. Аванесъянца, Б.В. Кабарухина. – Изд. 3–е. – Ростов- н /Д: Феникс, 2005. – 445,[1] c.: ил. – (Среднее профессиональное образование) Пропедевтика клинических дисциплин: учеб. для студ. П 817 учреждений сред. мед. проф. образование[Текст] / Под ред. А.Н. Шишкина.- 2–е изд., перераб. и доп.- М.: Издательский центр «Академия», 2012. – 464 с. Мухин, Н.А. Пропедевтика внутренних болезней: учебник [Текст]/ Н.А.Мухин, В.С.Моисеев. – Изд. 2-е, доп. и перераб. – Москва: ГЭОТАР - Медиа,2012.-848 с.: ил. Смолева, Э.В. Терапевтический практикум фельдшера: диагностика, лечение, профилактика[Текст]/ Э.В. Смолева, Е.Л. Аподиакос. – Ростов н/Д : Феникс, 2012. – 507, [1] с. : ил., [8] л. Ил. – (Медицина). Отвагина,Т.В. Терапия: учебное пособие [Текст]/ Т.В. Отвагина. – Изд. 4-е. – Ростов н/Д : Феникс, 2012. – 367 с. – (СПО). Померанцев, В.П. Руководство по диагностике и лечению внутренних болезней [Текст]/ В.П. Померанцев. – Изд. 3-е, перераб. и доп. – Москва: ГОУ ВУНМЦ МЗ РФ, 2001. – 528 с. Смолева,Э.В. Терапия с курсом первичной медико-санитарной помощи[Текст]/ Э.В. Смолева, Е.Л. Аподиакос. – Изд. 8-е. – Ростов н /Д : Феникс, 2009. – 652.[1 ] с.: ил.- (Среднее профессиональное образование). Фролькис, Л.С. Терапия с курсом первичной медико-санитарной помощи. Сборник заданий: учеб.пособие [Текст]/ Л.С. Фролькис. – Москва: ГЭОТАР-Медиа, 2010. – 448 с.: ил. Смолева,Э.В. Рецептурный справочник фельдшера [Текст]/ Э.В. Смолева, Е.Л. Аподиакос. – Изд. 2-е. – Ростов н/Д: Феникс, 2008. – 311, [1]с.- (Медицина) Кузнецова, Н.В. Клиническая фармакология: учебник[Текст] /Н.В. Кузнецова – 2-е изд., перераб. И доп. – Москва: ГЭОТАР – Медиа, 2011. – 272 с. Практическое руководство по пропедевтике внутренних болезней: учебное пособие[Текст] /Т.В. Рябчикова и [др.]. - Москва: ГОУ ВУНМЦ, 2004. - 192 с. Отвагина, Т.В. Неотложная медицинская помощь: учебник[Текст] /Т.В. Отвагина. – Изд. 10-е. – Ростов н/Д: Феникс, 2012.- 251, [1] с.: ил. – (Среднее профессиональное образование). Наглядная гематология [Текст]/Перевод с анг. Под ред. В.И. Ершова. Изд. 2-е.- Москва.: ГЭОТАР- Медиа, 2008.-116 с.: ил. Рубан Э.Д. Терапия: лечение пациента терапевтического профиля [Текст]/Э.Д.Рубан. – Ростов н /Д: Феникс, 2011. – 667 с. – Медицина Крюков, Н.Н. Настольная книга терапевта [Текст]/Н.Н.Крюков[и др.]. –М.Астрель: Полиграфиздат. 2012.- 672 с. Мышкина, А.К. Новый справочник терапевта[Текст] /А.К.Мышкина. -Ростов н /Д: Феникс, 2006. – 476. [ 1] с. – (Справочник). | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
