Тема №18 студ укр. Методичні вказівки для самостійної роботи студентів при підготовці до практичного (семінарського) заняття
 Скачать 139.5 Kb. Скачать 139.5 Kb.
|
|
МІНІСТЕРСТВО ОХОРОНИ ЗДОРОВ’Я УКРАЇНИ ВІННИЦЬКИЙ НАЦІОНАЛЬНИЙ МЕДИЧНИЙ УНІВЕРСИТЕТ ім. М.І.Пирогова “Затверджено”на методичній нарадікафедри педіатрії№2 завідувач кафедрипрофесор Дудник В.М.______________________ “__”___________2014р. МЕТОДИЧНІ ВКАЗІВКИДЛЯ САМОСТІЙНОЇ РОБОТИ СТУДЕНТІВПРИ ПІДГОТОВЦІ ДО ПРАКТИЧНОГО (СЕМІНАРСЬКОГО) ЗАНЯТТЯ
Вінниця 2014
Інтегроване Ведення Хвороб Дитячого Віку (ІВХДВ) – це стратегія зниження смертності та захворюваності, пов’язаних з основними причинами захворювань дитячого віку. ІВХДВ – це інтегрований підхід до охорони здоров’я дітей, спрямований на досягнення задовільного стану здоров’я дитини в цілому. Мета – зниження смертності, захворюваності та інвалідизації, а також покращення фізичного та психічного розвитку дітей віком до 5 років. Стратегія ІВХДВ включає профілактичний та лікувальний елементи, що застосовуються сім’ями, медичними закладами. Стратегія ІВХДВ сприяє точному визначенню захворювань дітей, забезпечує належне інтегроване ведення захворювань, а також визначає потребу направлення важкохворих дітей в стаціонар. Крім того, сприяє навчанню батьків поведінці з питань правильного харчування дітей, догляду, виконання призначень медиків, профілактичних щеплень. Стратегія ІВХДВ включає також покращення навичок медперсоналу щодо ведення хворих дітей. З метою забезпечення ведення захворювання ІВХДВ визначає ряд кроків: Крок 1. Оцініть. Крок 2. Класифікуйте захворювання. Крок 3. Визначте лікування. Крок 4. Лікуйте дитину. Крок 5. Консультуйте матір. Крок 6. Проведіть наступний огляд. Отже лікар має чітко дотримуватись стратегії та тактики ведення здорових та хворих дітей, визначених правилами Інтегрованого Ведення Хвороб Дитячого Віку. 2. Конкретні цілі:
3. Базові знання, вміння, навички, необхідні для вивчення теми (міждисциплінарна інтеграція).
4.Завдання для самостійної праці під час підготовки до занять. 4.1.Перелік основних термінів, параметрів, характеристик, які повинен засвоїти студент при підготовці до заняття:
4.2. Теоретичні питання до заняття.
Зміст теми: ВООЗ та Дитячий фонд UNICEF почали розробку Стратегії Інтегрованого Ведення Хвороб Дитячого Віку (ІВХДВ). На сьогодні нею користуються більше 100 країн світу. Мета ІВХДВ – зниження захворюваності, смертності та інвалідизації, а також поліпшення фізичного та психічного розвитку дітей до 5 років. Стратегія ІВХДВ сприяє точному визначенню захворювань дитячого віку, забезпечує інтегроване ведення всіх значних захворювань, сприяє посиленню консультативних навичок медперсоналу, а також визначає потребу в направленні важкохворої дитини до стаціонару. Більшість хворих дітей мають ознаки та симптоми декількох захворювань, отже єдиний діагноз часом буває неможливим або не є правильним, а лікування потребують одразу декілька хвороб. Тому і потрібен інтегрований підхід до ведення хворих дітей. Медпрацівник повинен оцінювати не окреме захворювання, а здоров’я дитини в цілому. Стратегія ІВХДВ також сприяє профілактиці захворювань (імунізація, покращення вигодовування грудних дітей та після року тощо). Стратегія ІВХДВ передбачає ефективне ведення наступних станів: гострі респіраторні інфекції, пневмонії, анемії, діареї, інфекції вуха, горла, ВІЛ/СНІД, місцеві бактеріальні інфекції, сепсис, менінгіт, порушення живлення, жовтяниці новонароджених. Крім того підтримка грудного вигодовування, імунізація, консультування щодо харчування. Стратегія ІВХДВ підходить медичним закладам першого рівня допомоги, наприклад, амбулаторіям, поліклінікам. Процес інтегрованого ведення складається з кроків, які повинен виконувати медичний працівник для забезпечення ефективного ведення захворювання. Крок 1. Оцініть. Під час прийому дитини в амбулаторії лікар оцінює стан її. Запитує у матері про стани, які шкодять здоров’ю дитини, після цього оглядає дитину. Крок 2. Класифікуйте захворювання. Після огляду та оцінки стану, лікар з’ясовує, яке із захворювань (якщо їх декілька у дитини) вимагає негайної допомоги до направлення в стаціонар, направлення в стаціонар чи лікування вдома після консультації. Крок 3. Визначте лікування. Після класифікації всіх станів дитини лікар визначає специфічне лікування в стаціонарі, амбулаторно чи вдома, якщо немає серйозного захворювання. Мати отримає консультацію по лікуванню та догляду за хворою дитиною. Крок 4. Лікуйте дитину. Після огляду лікар чи медсестра виконує певні процедури відповідно до стану; навчає матір давати пероральні препарати, радить дієту, питний режим, догляд, просить матір прийти в амбулаторію з метою повторного огляду в певний день. Крок 5. Консультуйте матір. Якщо дитину необхідно оглянути повторно, медпрацівник пояснює матері, коли вона має прийти повторно, навчає маму розпізнавати симптоми, які вимагають звернення до лікаря. Крок 6. Проведіть наступний огляд. Процес інтегрованого ведення хворих допомагає виявити дітей, які потребують повторного огляду лікаря. При цьому оцінюється повторно стан хворого, виникнення нових проблем, проводиться корекція лікування тощо. Гіпертермічний синдром Причини: Неінфенкційні: діти до трьох місяців: -вододефіцитне зневоднення -гіпернатрійемія діти з 6міс до 3 років: -кропив’янка -медикаментозна алергія -сироваткова хвороба шкільний вік: -хвороби сполучної тканини -ендокринні захворювання -діабет -імунокомпетентні захворювання -ужалення комах -гострі отруєння (атропін, саліцилати) Інфекціїні: -ГРВІ -бронхіти, пневмонії -ангіни тощо В залежності від величини підйому температуру ділять на: -субфебрильну ( 37-38 град.) -фебрильну (38,5-39 град.) -високу (гіпертермія > 38,5-41 град.) Диференційна діагностика лихоманок
Алгоритм надання допомоги дітям з гіпертермічним синдромом на амбулаторному етапі Батьки дитини: -вимірюють температуру тіла; -при тепературі > 38,5 град. дають парацетамол (10мг/кг) або нурофен (5-10мг/кг), Ібупрофен (5-10мг/кг); -вимірюють температуру тіла дитини кожні 30-60хв; -   якщо температура протягом 2-4год не падае або зростає – викликають дільнічного педіатра або бригаду ШМД. якщо температура протягом 2-4год не падае або зростає – викликають дільнічного педіатра або бригаду ШМД.Дільнічний педіатр (сімейний лікар) -визначае температуру тіла дитини;  оглядае дитину     Рожевий тип оцінює тип гіпертермії блідий тип Рожевий тип оцінює тип гіпертермії блідий тип температура тіла спиртово-оцтове розтирання,   в/м анальгін 50% - 0,1мл/рік в/м анальгін 50% - 0,1мл/рік<38,5 >38,5 життя + папверин 2% -0,1-0,2    мл/рік життя в/м мл/рік життя в/м фактори ризику   нема є  спиртово-оцтове розтирання, спиртово-оцтове розтирання,жарознижувальні препарати усередину,анальгін 50%-0,1мл/рік життя в/м   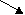 ефект ефект Є нема викликае бригаду ШМД для Є нема викликае бригаду ШМД для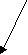 направлення до стаціонару направлення до стаціонару з’ясовує можливу причину гіпертермії 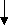 призначае лікування основного захворювання Лікар ШМД вимірює температуру тіла дитини 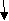 Р   ожевий тип оцінює тип лихоманки Блідий тип ожевий тип оцінює тип лихоманки Блідий тип  повторює в/м геморагічні петехії і   н’єкцію анальгіну н’єкцію анальгіну 50%-0,1мл/рік життя нема Є    Спиртово-оцтове виключити менін- розтирання, розкрити гококову інфекцію дитину, Анальгін 50% 0,1мл/рік в/м    ефект ефект   Є нема судомний синдром Є нема судомний синдром  забезпечити прохід- ність ВДШ, седуксен 0,5%-0,1мл/кг в/м  викликати реанімаційну бригаду Транспорувати хвору дитину до стаціонару при знижені температури тіла до 38 град. в положенні лежачи Приклад інтегрованого ведення хворої дитини з ГРВІ, гіпертермічним та ацетонимічним синдромами в умовах поліклініки У дитини 4 років з нервово-артретичною аномалією конституції на фоні ГРВІ виникло повторне блювання, запах ацитону у повітрі, підвищення температури тіла до 38,8 град. Присутні явища ринофаригніту. Тактика лікаря згідно з методикою інтегрованого ведення хвороб дитячого віку:
Під час огляду лікар оцінює стан дитини, запитує у матері про стани, які шкодять здоров’ю дитини, оглядає її.
Після огляду та оцінки стану лікар з’ясовує, який із станів вимагає невідкладної допомоги до направлення у стаціонар. В даній ситуації є необхідність зниження температури , регидратації. Мати не погоджується на лікування в стацонарі.
Лікар оцінює складніть стану, визначає план лікування основного захворювання, його ускладнень, супутніх станів. Формулює діагноз: ГРВІ, ринофарингіт, гіпертермічний та ацетонимічний синдроми. Радить матері які чим випоювати дитину, визначає об”єм рідини (не менше 1-1,5л за добу), дає пораду по догляду за дитиною.
Лікар призначає противірусні препарати (напр. Арбідол чи Анаферон), навчає матір правилам прийому жарознижувальних препаратів ( Парацетамол 10 мл/кг), випоювати розчинами для оральної регидратації ( Регідрон, вода «Боржомі», чай з лимоном тощо) по 15-20мл кожні 10-15 хв; Хофітол в капсулах(по 1-2 капсули 3-4 рази на день), радить дієту без жиру, молочних продуктів, екстрактивних речовин тощо. Просить матір прийти на прийом в поліклініку при покращені стану дитини або планує оглянути дитину вдома.
Якщо дитину необхідно оглянути повторно, лікар пояснює матері, коли вона має прийти в поліклініку, навчає маму розпізнавати симптоми, які вимагають звернення до лікаря.
Оцінюється ще раз стан хворої дитини, виникнення нових проблем, проводиться корекція лікування (при необхідності), дієти. Вирішується питання відносно потреби диспансерного нагляду за дитиною. Матеріали для самоконтролю:
Тести
А. Бронхіоліт. Б. ГРВІ, ринофарингіт. В. Бронхіальна астма. Г. Епіглотит. Д. Дифтерія. 2. У хворого 2 років зі стафілококовою пневмонією раптово виникла задишка, дитина зблідла, вкрилась холодним потом. Можливий діагноз, який вимагає невідкладних заходів: А. Абсцедування. Б. Клапанний пневмоторакс. В. Плевральний ексудат. Г. Прогресування пневмонії. Д. Бронхіоліт. 3. У 10 місячної дитини в ночі на тлі ГРВІ виник гавкаючий кашель, утруднене дихання (вдих), втяжіння яремної ямки, міжреберних проміжків. Ваш діагноз: А. Бронхіоліт. Б. Обструктивний бронхіт. В. Бронхіальна астма. Г. Стенозуючий ларингіт. Д. Стороннє тіло дихальних шляхів. 4. У дитини 9 місяців діагностована залізодефіцитна анемія II ст. важкості. Призначте лікування: А. Препарат заліза у середину в дозі 5мг/кг/добу. Б. Препарат заліза у середину в дозі 2мг/кг/добу. В. Препарат заліза парентерально в дозі 25мг/добу. Г. Переливання еритромаси. Д. Тільки дієтотерапія. 5. У дитини 2 місяців блювання 2-3 рази на добу, блювотні маси без домішок жовчі, кількість більша за об’єм одного годування. Втрата маси прогресує. Можливий діагноз: А. Пілороспазм. Б. Хвороба Гіршпрунга. В. Пілоростеноз. Г. Інвагінація. Д. Кишкова непрохідність. 6. У 6 місячної дитини діагностовано кишковий варіант муковісцидозу, гіпотрофію II ст., ЗДА II ст. Яке приймете рішення відносно інтегрованого ведення захворювання у дитини: А. Лікуватиму в амбулаторних умовах. Б. Госпіталізую в обласну дитячу лікарню. В. Направлю на санаторне лікування. Г. Призначу лікування в денному стаціонарі. Д. Призначу стаціонар вдома. 7. Дитині 11 місяців, протягом 2 діб спостерігається блювання діарея, від їжі, п’є жадібно. Втратила біля 6 % маси тіла. Тактика інтегрованого ведення захворювання дитини: А. Оральна регідратація вдома. Б. Направлення в соматичний стаціонар. В. Направлення в дитячу інфекційну лікарню. Г. Інфузійна терапія в інфекційному стаціонарі. Д. Дозована оральна регідратація в стаціонарі матір’ю дитини. 8. Диспансерне спостереження першого року життя із залізодефіцитною анемією передбачає: А. Контрольні аналізи крові в динаміці. Б. Курс лікування не менше 6 місяців. В. Курс лікування не менше 2 місяців. Г. Повторний курс через 6 місяців. Д. Курс лікування не менше 1 місяця. 9. Дитині 7 місяців. Скарги матері на наявність жовтяниці у дитини, яка з’явилася місяць тому. З анамнезу з’ясовано, що дитина випивала щодня по 100 мл. морквяного соку, протягом останнього місяця. Палькується дещо болісна печінка, шкіра жовта, суха. Яка, на вашу думку, причина жовтяниці: А. Вірусний гепатит А. Б. Гостра печінкова недостатність. В. Каротинова жовтяниця. Г. Вірусний гепатит В. Д. Гемолітична анемія. 10. Дитина 3 років скаржиться на часте блювання, підвищення температури тіла. Захворювання пов’язують з ГРВІ, високою температурою (38,8С). Подобні епізоди повторюються після стресів, зловживання солодощами. Ваш попередній діагноз: А. Гострий гастроентерит. Б. Гостра харчова токсикоінфекція. В. Ацетонемічний синдром. Г. Цукровий діабет. Д. Печінкова кома. 11. Лікування дитини зі СНІДом включає в себе все, крім: А. Трансфузії крові. Б. Інфузійна терапія. В. Антибіотикотерапія. Г. Трансплантація кісткового мозку. Д. Дотація енергоресурсів. 12. У дитини 3 років на фоні ГРВІ з підвищенням температури тіла до 40,0С виникло посмикування м’язів обличчя, клонічні судоми м’язів кінцівок, ригідність потиличних м’язів. Свідомість збережена. Першочерговість заходів з надання невідкладної допомоги лікарем швидкої допомоги: А. Введення жарознижуючих засобів в/м. Б. Протисудомні препарати в/м. В. Жарознижуючі всередину. Г. Глюкоза в/в. Д. Доставка до лікарні. 2. Задачі для самоконтролю: №1. Дівчинка 2 р. на 2 день ГРВІ розвинулась шумна інспіраторна задишка, гавкаючий кашель, значне втягування яремної ямки, міжреберних проміжків, ціаноз носо-губного трикутника. В легенях жорстке дихання. 1. Найбільш вірогідний діагноз. 2. Послідовність дій з метою визначення надання інтегрованого підходу до лікування дитини. 3. Проведіть диференційну діагностику. 4. Консультування батьків після виписки із стаціонару. 5. Випишіть рецепт на преднізолон для в/венного ведення дитині з вагою 15 років. №2. Дитині 1 рік. 2 дні тому з’явились нежить і кашель після контакту з хворою матір’ю. Декілька годин тому кашель посилився. Об’єктивно: Утруднене дихання з подовженим видихом, свистячими дискантними хрипами. Перкуторний звук над легенями з коробковим відтінком, вислуховуються сухі свистячі хрипи над усією поверхнею легень. 1. Ваш попередній діагноз. 2. Проведіть диференційну діагностику. 3. В яких обстеженнях є необхідність. 4. Яку стратегію інтегрованого ведення даного пацієнта оберете? 5. Випишіть рецепт на аскорбінову кислоту для в/в введення дитині 10 років. №3. Вас викликали до дитини 3 років, у якої на місці подряпини на нижній третині лівої гомілки виникло почервоніння, нагноєння, підвищилась температура тіла до 39,4 С. У дитини є медикаментозна алергія на антибіотики пеніцилінового ряду. 1. Ваш попередній діагноз. 2. Ваші негайні дії. 3. Проведіть диференційну діагностику. 4. Які кроки інтегрованого ведення хворого треба здійснити? 5. Випишіть рецепт на цефуроксим дитині з масою тіла 30 кг (для ін’єкцій). № 4. При відвідуванні вдома 2-тижневої дитини лікар з’ясував, що вона сонлива, млява, шкіра жовта, голос хриплий. Об’єктивно: шкіра прохолодна, температура тіла 36,0 С, брадикардія, печінка +2 см, селезінка не пальпується. Живіт дещо здутий. Закрепи по 2-3 доби. 1. Ваш попередній діагноз. 2. Кроки з інтегрованого підходу до діагностики та лікування дитини. 3. Проведіть диференційну діагностику. 4. Наступне спостереження. 5. Випишіть рецепт на адреналін дитині з масою тіла 20 кг. №5. Мати дитини 1,5 років скаржиться на млявість, блідість шкіри дитини. Аналіз крові: Hb- 68 г/л, Еr- 2,3 x 1012, КП- 0,7, сироваткове залізо- 5 мкг/л. 1. Ваш попередній діагноз. 2. Проведіть диференційну діагностику з гемолітичною вітамінодефіцитною анемією. 3. Призначте інтегроване ведення захворювання дитини. 4. Наступне спостереження в поліклініці. 5. Випишіть рецепт на L-тироксин №6. У 6 місячного хлопчика на грудному вигодовуванні відсутнє збільшення маси тіла, дефіцит становить 22%. Живіт здутий, печінка +2 см, селезінка не пальпується. Випорожнення жирні, сірого кольору, смердючі. З анамнезу відомо, що попередня дитина померла у віці 1,5 року, маючи аналогічну клініку. 1. Ваш попередній діагноз. 2. Проведіть диференційну діагностику. 3. Застосуйте принципи інтегрованого ведення дитини. 4. Призначте наступне спостереження. 5. Випишіть рецепт на Лоратадин дитині 14 років. №7. В приймальне відділення дитячої лікарні привезли хлопчика 4 тижнів з блюванням, яке почалося 10 днів тому, частішає, збільшується об’єм блювотних мас, вони не містять домішок жовчі. Закрепи. Втрата маси тіла становить 19%. 1. Ваш попередній діагноз. 2. Проведіть диференційну діагностику. 3. Необхідні обстеження. 4. Ваші дії за планом інтегрованого ведення хворого. 5. Випишіть рецепт на папаверин дитині з масою тіла 11 кг для в/м введення. №8. 6 місячна дитина протягом останніх 5 місяців вигодовувалась розведеним на половину коров’ячим молоком, манною кашею. При огляді: шкіра та слизові оболонки бліді, тургор тканин знижений, підшкірна основа на животі 0,6 см. Дефіцит маси тіла 32%. На стопах набряки у вигляді «подушечок». Загальний аналіз крові: Hb- 66 г/л, Er- 2,2 x 1012, КП- 0,68, загальний білок крові 42 г/л, сироваткове залізо 5,2 мкг/л. 1. Ваш попередній діагноз. 2. Проведіть диференційну діагностику. 3. Визначте тактику інтегрованого ведення дитини. 4. Консультування батьків. Диспансерний нагляд після виписки. 5. Випишіть рецепт на кордіамін дитині 16 років. №9. У грудної дитини на тлі блювання та діареї за 2 дні зменшилась маса тіла на 7 %. Батьки звернулись до приймального відділення дитячої лікарні. 1. Ваш попередній діагноз. 2. Проведіть диференційну діагностику. 3. Тактика інтегрованого послідовного ведення дитини. 4. Консультування матері з питань догляду за хворою дитиною та вигодовування, оральної регідратації. 5. Випишіть рецепт на Корглікон дитині 10 місяців. №10. У дитини 4 років клініка вогнищевої пневмонії, анемія І ст., токсичне ураження нирок. Стан важкий. 1. Сформулюйте попередній діагноз. 2. Призначте обстеження. 3. Призначте основне лікування, керуючись тактикою інтегрованого ведення хворого. 4. Поради батькам після виписки із стаціонару. 5. Випишіть рецепт на оксибутират натрію дитині з масою тіла 10 кг. №11. 15 місячна дитина транспортована машиною швидкою допомоги до приймального відділення лікарні з приводу лихоманки (t тіла 39,5оС), висипки на шкірі. Дві годин тому в поліклініці була оглянута ЛОР-лікарем, діагностовано ГРВІ, ринофарингіт, отит, призначений ампіцилін, після прийому якого з’явилась висипка на обличчі, тулубі, кінцівках, підвищилась температура. 1. Ваш попередній діагноз. 2. Перший найважливіший крок та подальша тактика інтегрованого ведення хворої дитини. 3. Необхідні обстеження. 4. Консультування батьків. 5. Випишіть рецепт на анальгін для в/м введення дитині 5 років. №12. У 3 річної дитини на фоні ГРВІ (ринофарингіт, трахеобронхіт) підвищилась температура тіла до 39,9о С, виникли клоніко-тонічні судоми, ригідність потиличних м’язів, одноразове блювання. Свідомість збережена. Який протисудомний препарат найкраще призначати для невідкладної допомоги? 1. Сформулюйте попередній діагноз та проведіть диференційний діагноз судом у хворого. 2. Яку тактику ведення пацієнта виберете? 3. Який проти судомний препарат найкраще призначити для невідкладної допомоги до лікарняному етапі? 4. Які обстеження слід призначити в першу чергу? 5. Випишіть рецепт на преднізолон для парентерального введення дитині з масою тіла 30 кг. Алгоритм інтегрованого ведення дітей «з кашлем». Алгоритм диференційної діагностики кашлю у дітей. Процес диференційної діагностика при кашлі проходить у 3 етапи: 1) анамнез; 2) клінічне обстеження; 3) додаткові обстеження. Анамнез. З метою з’ясування причини кашлю задаються запитання:
При клінічному обстеженні:
Додаткові обстеження:
Лабораторні обстеження:
Література Основна:
Додаткова:
– 2002. – 1125 с. 3. Педиатрия: Национальное руководство: в 2т.- М.: ГЭОТАР – Медиа, 2009.- Т.2.-1024С. 4. Nelson Textbook of Pediatrics, 18/E, 2008, Vol.2, 3147p. |
