3 и 4 занятие. Название на руслат и классификация
 Скачать 353.58 Kb. Скачать 353.58 Kb.
|
|
Занятие 3 1 вопрос Возбудители туберкулеза 1. Название на рус/лат и классификация : Возбудители туберкулеза – Mycobacterium tuberculosis Возбудители тубер-за относятся к семейству Mycobacteriaceae , роду – Mycobacterium . Родовой признак – кислото-,спирто- и щелочеустойчивость. Заболевание вызывается 3 видами микобактерий -Mycobacterium tuberculosis – Человеч-ий вид (в 92 процентах случаев) -Mycobact. Bovis – бычий вид ( в 5 проц) -Mycobact africanum – промежуточный вид ( в 3 проц) 2. Свойства : Морфология -Возбудители тубер-за характеризуются выраженным полиморфизмом . -Имеют форму длинных , тонких ( tuberculosis , africanum) или более коротких и толстых (bovis) прямых или слегха изогнутых палочек с гомогенной или зернистой цитоплазмой от 2 до 12 зерен различной величины , к-ые состоят из липидов и метафосфатов , участвующих в метаболизме бактерий. -Грамположительны , неподвижны , спор не образуют -Имеют микрокапсулу -Из-за большого содержания липидов в клет-ой стенке , содержащих миколовую кислоту , они плохо воспринимают анилиновые красители , для их выявления применяют окраску кислото- спирто- щелочеустойчивых бактерий по Цилю-Нельсону , в основу которого положен принцип термокислотного протравливания . -В препаратах обнаруживаются в виде ЯРКО-КРАСНЫХ КИСЛОТУСТОЙЧИВЫХ ПАЛОЧЕК , расположенных по одиночке или небольшими скоплениями из 2-3 клеток , образуюших римскую V -Полиморфизм возбудителей тубер-за проявляется в образовании различных морфоваров : фильтрующихся и ультрамелких , зернистых и кокковидных , нитевидных и ветвистых , колбовидных , «синих» некислотустойчивых , а также L-форм бактерий . Образование марфоваров надо учитывать при лабораторной диагностике , так как возможна их реверсия в вирулентную бациллярную форму и тем самым способствую хроническому воспалению .L-формы , фильтрующиеся и ультрамелкие могут проникать через плаценту 3. Условия культивирования: Из лекции: - Международная элективная среда = среда Левенштейна-Йенсена (включает картофельный экстракт, различные соли, яйца, глицерин и малахитовый зеленый как агент, ингибирующий рост контаминирующей микрофлоры -Оптимальная температура – 37 градусов M.tuberculsis- аэроб , а m.bovis – микроаэрофил -Растет очень медленно (одно деление клетки происходит за 14-18 часов), поэтому вывод об отрицательном результате при выделении туберкулезной палочки из питательного материала можно сделать лишь после трехмесячного культивирования -на жидких средах вырастают за 5 - 7 дней – морщинистая пленка -на плотных - в течение 14 - 40 суток - R-формы колоний (похожие на бородавки или цветную капусту) с желтым пигментом Из книги: M.tuberculosis ( Человеческий вид) более важный -Относится к аэробам , характеризуется медленным ростом , так как входящие в состав клеточной стенки бактерий липиды замедляют обмен веществ с окружающей средой -Они требовательны к питательным средам , глицеринзависимые -Им нужным факторы роста : витамины группы В , аспаргиновая и глютаминовая аминокислоты , глицерин и глюкоза -Стимулятором их роста является лецитин -Для подавления токсического действия образуемых в процессе метаболизма жирных кислот к средам добавляют активированный уголь , сыворотки животных и альбумин , а для подавления роста сопутствующей микрофлоры – красители и антибиотики , не действующие на микобактерии -Оптимальная температура культивирования – 37-38 градусов -Наилучший рост отмечается при рН 6,8-7,2 -Рост и размножение происходят происходят в основном путем простого деления или сложного – почкования -Характерный рост вильчатый на подобие нитей мицелия -На жидких средах через 5-7 дней дает рост в виде толстой твердой и сухой морщинистой пленки кремового цвета , а на плотных на 15-20-й день в видео светло-кремового чешуйчатого налета с неровным краями , наибольшей чувствительностью обладают морские свинки M.bovis -микроаэрофилы -растут на средах медленнее , чем tuberculosis и пируватзависимые - при культивировании на жидких средах растут сначала в глубине , образуя в последующем тонкую , влажную пленку на поверхности , а при росте на плотных средах на 21-60-й день образуют мелкие шаровидные влажные и почти прозрачные серовато-белового цвета колонии . Патогенны для кроликов M.africanum Это длинные , медленнорастущие бактерии , образующие видимые колонии в течение 31-42 дней при 37 градусах на яичных и агаровых средах с бычьей сывороткой , патогенны для морских свинок . Подытожить условия культивирования по возбудителям тубер-за: -Растут только при 37 градусах , образуют бесцетные колонии и не растут на среде , содержащей салициловый натрий -При внутриклеточном размножении , а также при росте на жидких питательных средах через 28-72 ч у вирулентных штаммов выделяется КОРД-ФАКТОР , благодаря которому микобактерии склеиваются и растут в виде переплетенных «девичьих кос» . КОРД ФАКТОР – это гликолипид , который относится к факторам патогенности микобактерий , Авирулентные штаммы и условно-патогенные микобактерии не образуют корд фактора и растут беспорядочно . -Вегетатирующая в макроорганзиме популяция возбудителей неоднородна 1-ая часть популяции расположенна внеклеточно 2-ая разможнается интермиттирующим способом ( прерывисто) 3-я немногочисленна и внутриклеточно 4. Биохимические свойства Из лекции: -основной биохимический тест, используемый для идентификации – ниациновая проба M. tuberculosis –синтезирует ниацин (никотиновую кислоту) , m.bovis - нет Из книги: -Обнаружены ферменты – аминотрансферазы , эстеразы , трегеллазы и ферменты типа амидаз -Внутриклеточно дыхание осуществляют оксидоредуктазы , из которых особый интерес представляют каталаза и пероксидаза , так как с ними связана вирулентность (степень способности вызвать заболевание) -У возбудителей туберкулеза каталаза термолабильна . -В отличие от условно-патогенных микобактерий m.bovis , m.tuberculosis в большом количестве образует никотиновую кислоту , которая накапливается в жидкой питательной среде и дает с раствором цианида калия и хлорамином Б ярко-желтое окрашивание . 5. Антигенные свойства и хим. Состав Из лекции: -Туберкулин (белок) -Полисахариды -Фосфатиды -Корд-фактор Антигены всех видов микобактерий схожи между собой, вследствие чего серологический метод их идентификации практически не используется Факторы патогенности: -Сульфатиды (серосодержащие гликопротеиды -Корд-фактор (гликолипид, располагающийся на поверхности и в толще клеточной стенки) -Липиды -Белки Основные хим.компоненты микобактерий белки (туберкулопротеины) , углеводы и липиды. К ним образуются антифосфатидные , антипротеиновые и антиполисахаридные , антипротеиновые и антиполисахаридные антитела , Туберкулопротеины составляют 56% сухой массы вещества микробной клетки и являются основными носителями АГ- свойств , высокотоксичны и вызывают р-ию гиперчу-сти 4-го типа 6. Эпидемиология , пути передачи Эпидемиология туберкулеза Основной путь передачи – аэрогенный (основной) , а также Источник инфекции: алиментарный (рот и жкт) Больной человек Реже - животное 7.Устойчивость в окружающей среде Устойчивы во внешней среде При кипячении погибают через 5 минут Прямой солнечный свет убивает их в течение часа Химические дезинфектанты по отношению к микобактериям малоэффективны 5% раствор фенола убивает их только через 5 - 6 часов 0,05% раствор бензилхлорфенола убивает микобактерии через 15 минут Туберкулезная палочка способна вырабатывать устойчивость ко многим антибактериальным средствам 8.Факторы патогенности Факторы патогенности: -Сульфатиды (серосодержащие гликопротеиды -Корд-фактор (гликолипид, располагающийся на поверхности и в толще клеточной стенки) -Липиды -Белки 9.Патогенез Туберкулез - первично-хроническое инфекционное заболевание человека и животных, сопровождающееся поражением органов и систем Что для него характерно: -наклонность к хроническому течению -образование специфических воспалительных изменений, имеющих вид маленьких бугорков (гранулем) с преимущественной локализацией в легких и лимфатических узлах -туберк.палочка может поражать любой орган и любую ткань с развитием клинич-ой симптоматики 3 клинические формы туберкулеза: 1. Первичная туберкулезная интоксикация у детей и подростков 2. Туберкулез органов дыхания 3. Туберкулез других органов и систем (кожи, костей, почек, суставов Первичный туберкулез либо вовсе не сопровождается выраженной симптоматикой, либо напоминает собой гриппоподобный синдром. При реактивации инфекции – вторичный туберкулез – наблюдаются (при туберкулезе легких): кашель (часто с кровохарканием), снижение массы тела, обильное ночное потоотделение, хронический субфебрилитет. Многообразие симптоматики туберкулеза делает его клиническую классификацию достаточно сложной (разбирается на курсе фтизиатрии) Патогенез с лекции Входные ворота инфекции: дыхательные пути - чаще всего любые слизистые оболочки любой поврежденный участок кожи Фагоцитами доставляется в региональные лимфатические узлы Формируется первичный туберкулезный комплекс: гранулема в месте внедрения возбудителя воспалительный процесс в региональных лимфатических узлах сенсибилизация организма А. Доброкачественное течение - гранулемы кальцифицируются и рубцуются (у человека формируется противотуберкулезный иммунитет, но в гранулеме сохраняется возбудитель). Б. При действии неблагоприятных факторов, снижающих антиинфекционную резистентность организма человека - гематогенная генерализация процесса с образованием множественных очагов, склонных к распаду Инфекционная гранулема (бугорок) Образуется в месте внедрения возбудителя = защитная реакция организма, направленная на локализацию возбудителя в месте внедрения Состав: -в центре - гигантские клетки с множеством ядер, в них обнаруживаются туберкулезные палочки , -центр бугорка окружен эпителиоидными клетками, которые составляют главную массу бугорка , -по периферии - лимфоидные клетки При неблагоприятном течении (при снижении общей резистентности) может увеличиваться и подвергаться творожистому (казеозному) распаду - как результат -действия токсических продуктов туберк.палочки -отсутствия в бугорках кровеносных сосудов При благоприятном течении (при наличии достаточно высокой естественной резистентности организма : - окружается соединительнотканной капсулой - сморщивается - пропитывается солями кальция - туберкулезная палочка сохраняется = формирование нестерильного иммунитета к туберкулезу Иммунитет -Организм человека обладает высокой естественной резистентностью к туберкулезной палочке - Ведущая роль – Т-клетки антитела к корд-фактору и другим факторам вирулентности играют вспомогательную роль - ГЗТ -> локализация возбудителя путем образования гранулем Инфекционная аллергия при туберкулезе - Всегда сопутствует инфицированию туберкулезной палочкой - Выявляется туберкулиновыми пробами (в большинстве стран предпочтение отдается внутрикожному тесту – проба Манту) - В качестве аллергена используется – туберкулин - фильтрат автоклавированной бульонной культуры M. Tuberculosis - очищенный туберкулин (ППД) — purifiedproteinderivative (PPD) = смесь убитых нагреванием фильтратов культур МБТ человеческого и бычьего видов, очищенных ультрафильтрацией 10. Лечение Антибиотикотерапия — это основной метод лечения больных туберкулезом. В настоящее время по степени эффективности противотуберкулезные препараты делятся на 3 группы; группа А — изониазид и рифампицин, а также их производные; г/)у/!«й б - стрептомицин, канамицин, этионамид (прогионамид), этамбутол, пиразинамид, флоримиции, циклосерин, производные фторхииолонов; группа С — ПАС К итиоацетозоп (тибон). Последняя группа препаратов в экономически развитых странах и в России не применяется. Получены препараты, превосходящие рифампицин по лечебным свойствам (рифапентин и рифабутин), а также комбинированные препараты (рифатер, рифанг и т. д.). Лечение должно быть комплексным и контролироваться медицинским персоналом. Период лечения состоит из 2 этапов. Цель первого этапа — подавить репликацию активно размножающейся бактериальной популяции, располагающейся в основном внеклеточно, добиться снижения ее численности. Цель второго этапа — долечивание в результате воздействия на оставщуюся бактериальную популяцию, в большинстве своем находящуюся внугриклеточно в виде персистирующих форм микобактерий, для чего применяют препараты, хорошо проникающие внутриклеточно и подавляющие медленно размножающиеся микобактерии. При наличии сопутствующей микрофлоры, а также множественной лекарственной устойчивости к антибиотикам у микобактерий применяют фторхинолоны (офлоксацин, максаквин и др.), а также канамицин, амикацин, протионамид, этамбутол. Помимо антибиотикотерапии, у больных проводят специфическую туберкулине- или вакцинотерапию, а также неспецифическую иммунотерапию. 11. Профилактика Из лекции: Неспецифическая выявление больных = флюорография один раз в год, санитарно-гигиенические мероприятия, нормализация условий труда и быта, полноценное питание, здоровый образ жизни Специфическая Вакцина БЦЖ = BCG - живой ослабленный штамм, полученный Кальметтом и Гереном из M. вovis, - вводится внутрикожно. Вакцинируются дети в возрасте 5 - 7 дней (при ранней выписке из роддома - на 3 день) жизни. Ревакцинацию проводят лицам с отрицательной туберкулиновой пробой. NB: у новорожденных со сниженной резистентностью применяют менее реактогенную вакцину BCG-M (с меньшим содержанием антигена) Международный союз борьбы с туберкулезом противотуберкулезные препараты по степени эффективности разделил на 3 группы: А – изониазид, - рифампицин (аналоги: рифапентин, рифабутин, рифатер, рифанг); В – стрептомицин, канамицин, этионамид (пропионамид), этамбутол, пиразинамид, циклосерин, флоримицин, производные фторхинолонов; С – ПАСК (парааминосалициловая кислота), - тиоацетозон (тибон) – в России не применяются. Препараты первого ряда: изониазид, этамбутол, стрептомицин, пиразинамид, рифампицин. Альтернативные средства: канамицин, циклосерин, ПАСК (парааминосалициловая кислота), этионамид, виомицин, капреомицин, тиоацетазон. При активной форме туберкулеза назначают до 6 антибиотиков одновременно. Из книги: Препараты для специфической профилактики. Специфическую профилактику осуществляют гтутем введения живой вакцины BCG (BaciHe Calmette—Guerin), полученной А. Кальметтом и К. Гереном путем длительного культивирования М. bovis на картофельно-глицериновом агаре с добавлением бычьей желчи (щтамм BCG-1). Вакцинацию проводят у новорожденных на 3 -7 -й день жизни внутрикожно с последующей ревакцинацией в соответствии с утвержденным календарем прививок. Ревакцинации подлежат только не инфицированные туберкулезом лица, у которых туберкулиновая проба отрицательная, поэтому перед ее проведением ставится проба Манту с 2ТЕ. У новорожденных со сниженной резистентностью и в регионах, благополучных по туберкулезу, применяется менее реактогенная вакцина BCG-M, содержащая в 2 раза меньшее количество микробов 12. Диагностика Микробиологическая диагностика является логическим завершением всех мероприятий по выявлению больных туберкулезом. Материалом дм исследования служат мокрота, промывные воды бронхов и промывные воды желудка, плевральная и цереброспинальная жидкости, моча, менструальная кровь, асцитическая жидкость, а также кусочки тканей и органов, взятые на исследование во время операции или биопсии, Чаще всего исследуют мокроту. Основными или обязательными методами микробиологической диагностики туберну-теза ЯШ1 ЯЮТСЯ бактериоскопическое и бактериологическое исследование, биологическая проба, а также туберкулинодиагмостжа в виде внут-| рикожного теста с 2ТЕ очищенного туберку-^ лина в стандартном разведении или в виде градуированной кожной пробы с различными разведениями Ty6epK\viHHa. Обнаружение в патологическом материале возбудителей туберкулеза является прямым доказательс-' твом активности инфекционного процесса Бактериоскопическое исследование заключается в многократном проведении прямой микроскопии мазков из исследуемого материала, окрашенных по Цилю—Нельсену. В препаратах можно обнаружить единичные микроорганизмы, если в 1 мл мокроты их содержится не менее 10000—100000 бактериальных клеток (предел метода). Метод прямой микроскопии прост, экономичен Бактериоскопический метод 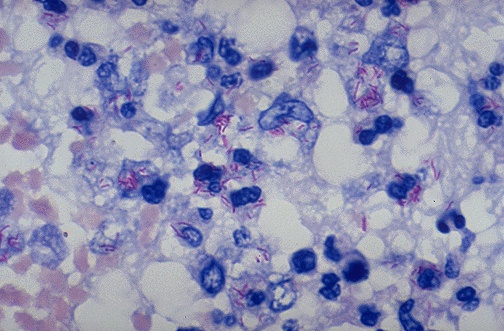 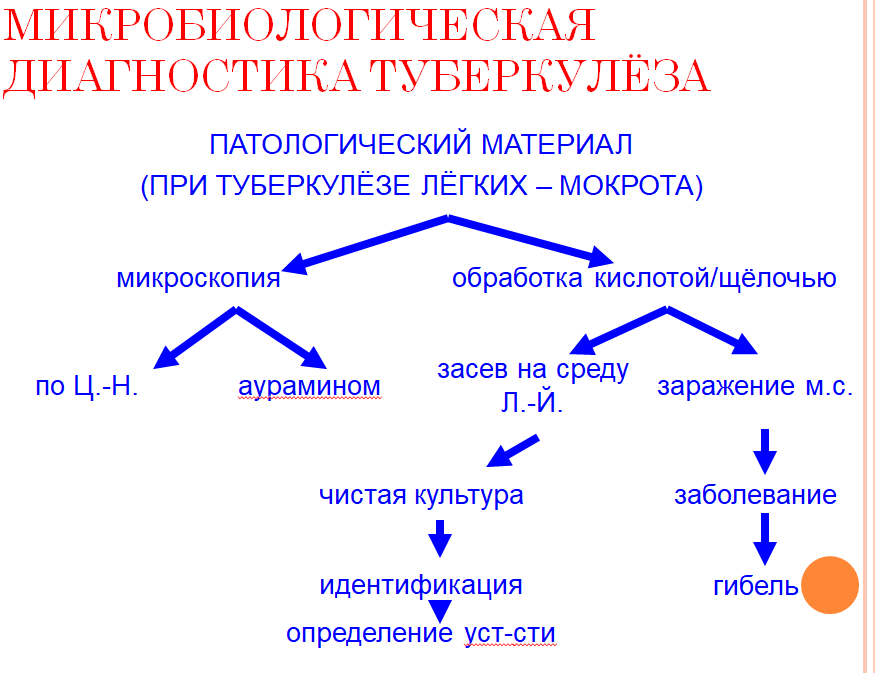 При получении отрицательных результатов прибегают к методам обогащения материала: флотации и гомогенизации (седиментации). Чаще применяют метод флотации. Для этого мокроту гомогенизируют, затем добавляют углевод (ксилол, толуол или бензин) и встряхивают в течение 10—15 мин. Добавляют дистиллированную воду и оставляют стоять на 1-2 ч при комнатной температуре. Капельки ревода адсорбируют микобактерии и всплывают, образуя кольцо на поверхности. Кольцо снимают и готовят микропрепараты, окрашенные по Цилю—Нельсену  Культуральный метод патологический материал среда Левенштейна-Йенсена культивирование – от 2 до 12 недель идентификация: ниациновая проба биопроба определение чувствительности к туберкулостатическим препаратам |
