иммунология. Новосибирская государственная медицинская академия кафедра патофизиологии
 Скачать 320.5 Kb. Скачать 320.5 Kb.
|
|
1-я стадия. Литическая активность эффекторых Т-клеток начинается с взаимодействия между киллерной клеткой и клеткой-мишенью и образования тесного контакта между ними. Это происходит в присутствии ионов Mg++ и Ca++. Причем адгезия зависит от Mg, программирование лизиса от ионов Ca, а сам лизис должен происходить в отсутствии катионов. 2-я стадия. Активирование аденилатциклазной системы (например, простагландинами Е1 и Е2) ингибирует клеточный лизис. И напротив, простагландины класса F не вызывают повышение содержания цАМФ и практически не препятствуют лизису клеток-мишеней. 3-я стадия. Считается, что разрушение клетки-мишени происходит под действием растворимого медиатора, секретируемого лимфоцитом в ответ на взаимодействие с антигеном – лимфотоксином. Возможно лизис клетки-мишени связан со специальными ферментными системами на мембране эффекторной клетки, например фосфолипазы. Первичное повреждение мембраны приводит к быстрому обмену между клеткой и средой неорганическими ионами и небольшими молекулами, но не макромолекулами. Обмен последними становится возможным только после вторичных эффектов, вызванных нарушением осмотической регуляции клетки. Гибель клетки наступает, по-видимому, в результате действия сил коллоидного осмоса из-за входа в клетку воды. Д. РЕАКЦИИ ТИПА Y (СТИМУЛИРОВАННЫЕ РЕАКЦИИ) Функциональная активность многих клеток зависит от воздействия гормонов, которые связываются со специфическими рецепторами клеточной поверхности. В результате конфигурация рецептора или соседних молекул подвергается аллостерическим изменениям, что сопровождается их активацией и передачей гормонального сигнала внутрь клетки. Например, тиреостимулирующий гормон (ТСГ) гипофиза, связываясь с рецепторами клеток щитовидной железы и, тем самым стимулирует активность тиреоидной клетки. У больных тиреотоксикозом в сыворотке крови обнаруживаются антитела, стимулирующие клетки щитовидной железы, а именно аутоантитела, которые реагируют с поверхностным антигеном тиреоидных клеток. Аутоантитела, подобно ТСГ, активирует аденилциклазный механизм. Возможно, они взаимодействуют с самим рецептором ТСГ или какими-то соседними молекулами, вызывая в них те же изменения, которые необходимы для активации аденилциклазы.
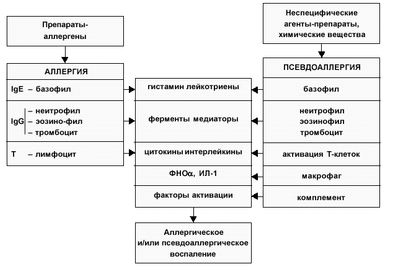
Псевдоаллергия (синонимы неспецифическая, неиммунологическая аллергическая реакция; неиммунологический эквивалент аллергической реакции; анафилактоидная реакция, если она протекает по типу анафилактического шока) – патологический процесс, клинически похожий на аллергию, но не имеющий иммунной стадии своего развития. Остальные две стадии – освобождения (образования) медиаторов (патохимическая) и патофизиологическая (стадия клинических проявлений) при псевдоаллергии и истинной аллергии совпадают.
Причиной псевдоаллергии является какое-либо вещество которое обозначают термином «псевдоаллерген». Он действует непосредственно на клетки-эффекторы (тучные клетки, базофилы и др.) или биологические жидкости и вызывают освобождение из клеток или образование в жидкостях медиаторов. Практически большинство аллергенов могут приводить к развитию как аллергических, так и псевдоаллергических реакций. Это зависит от природы вещества, его дозы, частоты введения в организм и реактивности самого организма, причем эти два типа реакций могут сосуществовать. Псевдоаллергические реакции встречаются наиболее часто при лекарственной и пищевой непереносимости. Очнь многие лекарственные препараты (ненаркотические анальгетики, рентгеноконтрастные вещества, плазмозамещающие растворы, плазма и др.) чаще приводят к развитию псевдоаллергии, чем аллергии. Самой частой реакцией является хроническая крапивница. В патогенезе псевдоаллергии принимают участие три группы механизмов:
В каждом конкретном случае ведущую роль обычно играет один из этих механизмов.
В развитии аллергии обычно выделяют три СТАДИИ:
3) "патофизиологическую" ( или собственно аллергическая реакция, стадия функциональных и структурных повреждений). I СТАДИЯ. Иммунологическая стадия начинается с момента первой встречи организма с аллергеном и заключается в формировании иммунного ответа. При этом развивается сенсибилизация организма, т.е. состояние повышенной чувствительности организма к антигену, характеризующееся образованием антител или сенсибилизированных (активированных) лимфоцитов к данному аллергену. II СТАДИЯ. После взаимодействия образовавшихся антител или сенсибилизированных лимфоцитов с антигеном начинается вторая - "патохимическая" - стадия аллергических реакций. Образование комплекса антиген-антитело в сенсибилизированном организме вызывает ряд изменений обмена веществ в тканях и его жидких средах. В самом общем виде эти изменения при развитии аллергических реакций немедленного типа заключаются в активации тканевых и сывороточных протеолитических и липолитических ферментов, физико-химических изменениях свойств плазмы крови, освобождении гистамина, серотонина, гепарина и других преобразованных медиаторов аллергии, а также в образовании ряда новых медиаторов - фактора активации тромбоцитов, хемотаксического фактора эозинофилов, тромбоксанов, лейкотриенов и др. При развитии аллергической реакции замедленного типа патохимическая стадия характеризуется образованием лимфокинов после взаимодействия Т-киллеров с антигеном. Различают два типа медиаторов ГНТ: 1. Первичные, которые высвобождаются как непосредственный результат реакции антиген-антитело. Они могут присутствовать уже в преформированном виде (гистамин, гепарин и др.) или синтезироваться под действием антигена (фактор активации тромбоцитов и др.). 2. Вторичные, которые высвобождаются в результате вторичных механизмов, таких как вовлечение в процесс других клеток, ферментов гранулоцитов и т.п. По химической структуре и биологической активности медиаторы подразделяются на: - действующие на сосуды и гладкую мускулатуру; - хемотаксические; - ферменты; - протеогликаны. В реакциях ГЗТ также можно выделить две группы медиаторов: 1. Влияющие на клетки фагоцитарной системы. 2. Действующие непосредственно на структуры или клетки-мишени (лимфотоксины, цитотоксические факторы). Если это тучная клетка соединительной ткани или ее аналог - базофил крови, то в результате происходит выделение биологически активных веществ (фактически 2-я стадия воспаления сосудистых реакций): гистамина, лейкотриенов, гепарина. Гистаминовые реакции доминируют. Инактивация БАВ осуществляется эозинофилами. При аллергической реакции с гиперпродукцией IgЕ всегда повышается количество эозинофилов (поглощение комплекса антиген-антитело, инактивация БАВ, цитотоксическое действие на паразитов). Псевдоаллергия - без 1-ой стадии иммунного конфликта. Дегрануляторы тучных клеток, активаторы комплемента (Ф.Шварцмана - капилляротоксикоз). Если это клетка специализированной ткани, то при этом происхоит разрыв мембран лизосом и выход в цитоплазму клетки гидролитических ферментов. Аутолиз клетки (уже 1-я стадия воспаления - альтерации). Следствием усиленного протеолиза под влиянием ферментов лизосом является образование еще более активных БАВ - кининов, в частности, брадикинина. Усиленный протеолиз приводит, кроме того, к расщеплению макромолекул на более мелкие, результатом этого является повышение онкотического давления в зоне воспаления. Другой вид нарушения метаболизма, характерный для воспаления, - результат циркуляторной гипоксии и возникающего дефицита АТФ: компенсаторно усиливаются анаэробное окисление глюкозы (гликолиз) и липолиз, что приводит к накоплению лактата и пирувата, ацетона и кетоновых тел. III. СТАДИЯ. Образующиеся при аллергизации организма гуморальные антитела и мононуклеары - киллеры, специфически взаимодействуют с антигеном, оказывая прямое или опосредованное (через соответствующие медиаторы аллергии) повреждающее влияние на различные клеточно-тканевые элементы. Для аллергических реакций немедленного типа характерным является достаточно быстрое развитие клинических проявлений преимущественно местного (вплоть до некроза тканей) или общего (включая развитие шока) характера. Патогенетическую основу таких расстройств составляют следующие механизмы, степень выраженности которых может варьировать в широком диапозоне в зависимости от конкретной формы аллергии: 1) вазомоторные реакции (местные и системные), приводящие к различным изменениям кровяного давления, регионарного кровообращения, микроциркуляции. 2) повышение проницаемости стенок сосудов, ведущее к развитию отеков, волдырей. 3) спастические сокращения гладкомышечных клеток бронхиол, кишечника и других органов, что может проявиться в развитии асфиксии, диспептических расстройств (рвота, диарея, боли в области живота) и др. 4) дисбаланс между свертывающей, противосвертывающей и фибринолитической системами крови, носящий местный или генерализованный характер (при аллергических реакциях возможно снижение свертываемости крови или развитие тромбоза). 5) раздражение нервных рецепторов (в основном биогенными аминами и кининами), приводящее к развитию чувства боли, зуда, жжения и др. Структурно-функциональные повреждения при аллергии замедленного типа, обусловленные в основном развитием воспалительной реакции, сопровождаются, как правило, резко выраженной эмиграцией лейкоцитов и клеточной инфильтрацией тканей. ОБЩИЕ НАРУШЕНИЯ (ПАТОЛОГИЯ СИСТЕМ): Система внешнего дыхания: если эти явления происходят в мелких бронхах (дыхательная система), то вследствие спазма их гладких мышц (под действием лейкотриенов) и отека (под действием гистамина) разовьется уменьшение просвета бронхов и дыхательная гипоксия. Компенсаторно, с целью сохранения гомеостаза газового состава и поставки кислорода, возникает одышка (тахипноэ). Сердечно-сосудистая система: следствием расширения капиллярного русла будет падение кровяного давления, коллаптоидное состояние (действие кининов). Гомеостатический механизм, поддерживающий кровяное давление, приведет к повышению частоты сердечных сокращений - т а х и к а р д и и. Накопление жидкой части крови в коже обусловит возникновение местных отеков при ГНТ - крапивницы, при отеке Квинке. Необходимо помнить, что это лишь видимые проявления, при этом могут развиваться и отеки тканей внутренних органов; при ГЗТ - многоформная экссудативная эритема (высыпания сине-коричневого цвета на коже и слизистой рта). Общим выражением патофизиологической фазы аллергической реакции является реакция организма в целом, то есть те или иные аллергические синдромы или аллергические заболевания. Центральная нервная система: об отсутствии решающей роли центральной нервной системы в пусковых механизмах развития реакций убедительно свидетельствует то, что аллергические реакции наблюдались и на изолированных органах. Так, еще в 1910 г., Шульц установил, что гладкая мускулатура подвздошной кишки, изолированная из организма сенсибилизированного животного, отвечает в условиях in vitro резкими сокращениями в ответ на контакт с изолированным антигеном. Принципиально важно, что эту реакцию можно воспроизвести и пассивной сенсибилизацией in vitro. Орган здорового животного, выдержанный в растворе с готовыми антителами, при добавлении специфического антигена отвечает той же реакцией сокращения (например, сердце, матка). 8. ПРИМЕРЫ АЛЛЕРГИЧЕСКИХ РЕАКЦИЙ А. АНАФИЛАКТИЧЕСКИЙ ШОК. Анафилактический шок – вид аллергической реакции немедленного типа, возникшей при повторном введении в организм аллергенов. Эту аллергическую реакцию немедленного типа у человека может вызвать практически все применяемые в настоящее время лекарственные препараты (особенно часто группы пенициллина, производные пиразолона, витамин В1 и др.), а также чужеродные сыворотки в минимальных дозах и полипептидные гормоны (АКТГ, инсулин и др.). Большинство лекарственных препаратов являются гаптенами и приобретают антигенные свойства после связывания с белками организма. Термин «анафилаксия» (греч. ana – обратный, phylaxis – защита) был введен для обозначения необычной, иногда смертельной реакции у собак на повторное введение им экстракта из щупалец актиний (P.Portier, C.Richet, 1902). В эксперименте, как правило, на морских свинках, анафилактический шок может развиться в ответ на парентеральное введение разрешающей дозы (примерно в 10 раз больше сенсибилизирующей) антигена спустя 5-10 дней после сенсибилизации животного сывороткой в дозе 10-6 мл. После повторного введения антигена шок развивается спустя нескольких секунд или минут. По патогенезу анафилактический шок можно отнести к сосудисто-периферическому шоку. Это самое тяжелое и грозное проявление аллергии, все чаще встречающееся в клинической практике. К наиболее типичным проявлениям анафилактического шока относятся следующие: - гемодинамические изменения: расширение артериол, капилляров и скопление крови на периферии, плазмопотеря, ведущие к уменьшению венозного возврата к сердцу, падению кровяного давления и сердечного выброса до опасного уровня; - чувство удушья в результате бронхоспазма, ведущее к аноксии (легкое - "шоковый" орган у человека); - рвота, непроизвольные дефикация и мочеиспускание вследствие спастического состояния гладкой мускулатуры; - потеря созания; Нарушения метаболизма при анафилактическом шоке не успевают развиться. Исход анафилактического шока часто летальный в результате остановки сердечной деятельности и дыхания. Б. БРОНХИАЛЬНАЯ АСТМА. Аллергическая реакция I типа-характеризуется приступом удушья с затруднением фазы выдоха (экспираторная отдышка). Патогенез состоит из все тех же 3-х стадий: иммунологической, патохимической и патофизиологической. Бронхиальная астма относиться к атопическим, т.е. системным проявлениям аллергии немедленного типа. В данном случае ГНТ развивается в дыхательной системе. Патологические изменения выражаются в диффузном нарушении проходимости в бронхиолах. К явлениям, вызываемым лейкотриенами и гистамином (бронхоспазмы, расстройства микроциркуляции), нарушениям водного-электролитного гомеостаза (отек слизистой), добавляется 3-й компонент - гиперсекреция желез слизистых бронхиол и закупорка просвета мелких бронхов вязким секретом. В. МЕСТНЫЕ ПРОЯВЛЕНИЯ АЛЛЕРГИЧЕСКИХ РЕАКЦИЙ I ТИПА. Такими проявлениями является крапивница, отек Квинке. Клинически он проявляется в виде отеков на коже и слизистых, выстилающих полость тела, а также в виде отеков внутренних органов. Этиология - развивается в ответ на действие химических веществ (пищевые антигены, лекарства) и физических факторов (холод, приводящий к образованию аутоантигенов). Различия: при крапивнице реакция антиген-антитело протекает в коже, поэтому часто сочетаются видимым отеком и зудом; при отеке Квинке реакция антител-антитело происходит в подкожно-жировой клетчатке, поэтому для этого заболевания характерно наличие отека без зуда, так как рецепторные окончания кожных чувствительных нервов локализуются, в основном, в коже. Г. РЕАКЦИИ ТИПА II. 1. Переливание крови. Среди многочисленных мембранных антигенов эритроцитов наиболее важны антигены системы АВО. Антитела к антигенам А и В образуются лишь в том случае, если этот антиген отсутствует на собственных эритроцитах, т.е., например, у индивидуума с группой крови А обнаруживаются антитела к антигену В и наоборот. Данные антитела - изогемагглютинины - обычно относятся к Ig M и, как полагают, образуются в результате латентной иммунизации антигенами микрофлоры кишечника, перекрестно реагирующими с групповыми веществами крови. Если индивидуум имеет группу крови А, он толерантен к антигенам, сходным с А, и у него образуются антитела, перекрестно реагирующие только с антигеном В и вызывающие агглютинацию соотвествующих эритроцитов. Если ему перелить кровь любой другой группы крови, то изогемагглютинины вызовут "склеивание" введенных эритроцитов, что приводит к тяжелым последствиям. Подобны механизм имеет место и при переливании одногруппной крови не совместимой по резус-фактору.
Это довольно сложное явление. Лекарства могут присоединятся к различным компонентам организма и из гаптена превращаться в полноценный антиген, способный сенсибилизировать отдельных людей. Если при этом образуются Ig E, то возникает анафилактические реакции. В некоторых случаях особенно при использовании мазей, может быть индуцирована гиперчувствительность, опосредованная клетками. Если же лекарственное вещество связывается с сывороточными белками, то вероятны реакции III типа. Если какой-то препарат образует антигенные комплексы на поверхности форменных элементов крови и вызывает продукцию соответствующих цитотоксических антител, то реакция идет по II типу. Например, гемолитическая анемия после приема хлорпромазина или фенацитина, агранулоцитоз после приема амидопирина или квиндина, тромбоцитопеническая пурпура после приема седормида. Д. СЫВОРОТОЧНАЯ БОЛЕЗНЬ. Сывороточная болезнь - аллергическая реация III типа. В отличие от анафилактического шока, который развивается после повторного введения антигена, сывороточная болезнь может развиваться и после первого его введения. Во время, предшествующее эре сульфаниламидов и антибиотиков, она занимала ведущее место, поскольку лечение многих инфекционных заболеваний проводилось с помощью животных сывороток. Отсюда и происхождение названия, хотя эту гиперергическую реакцию может вызвать и введение депо-пенициллина. Причиной возникновения сывороточной болезни является введение в организм человека гетерологичных или гомологичных белковых препаратов. Феномен был описан давно, но механизм стал понятен сейчас. Попытаемся понять, почему в данном случае уже после первого введения антигена возникает аллергическая реакция. При этом мы должны исходить из того фундаментального положения, что любое проявление гуморального иммунитета (следовательно, и ГНТ) возможно лишь при наличии антител. У некоторых людей начинается синтез антител, направленных к чужеродному белку, как правило лошадинному глобулину. Поскольку антиген присутствует в избытке, то образуются циркулирующие растворимые иммунные комплексы. Для того, чтобы оказать патогенный эффект, комплексы должны иметь определенные молекулярные параметры: слишком крупные молекулярные комплексы поглощаются макрофагами ретикулоэндотелиальной системы, а слишком мелкие не могут вызвать воспалительной реакции. Однако и комплексы соответствующей молекулярной массы остаются в сосудистом русле и не способны обусловить патологические реакции, пока не повысится проницаемость сосудов. Последнее может произойти либо в результате высвобождения серотонина из тромбоцитов после их взаимодействия с крупными комплексами, либо в результате индуцированной Ig Е или комплементом дегрануляции базофилов и тучных клеток, что сопровождается выделением гистамина, лейкотриенов и факторов активации тромбоцитов. При действии этих медиаторов на капилляры их эндотелиальные клетки отделяются друг от друга и обнажается базальная мембрана, к которой присоединяются иммунные комплексы соответствующего размера. При этом особенно поражаются кожа, суставы, почки и сердце. По мере продукции антител антиген постепенно элиминируется, и больной обычно выздоравливает. |