сестринское дело. ИНФормация и ЗАДАНИЕ к теме ОФС. Оценка функционального состояния пациента
 Скачать 1.72 Mb. Скачать 1.72 Mb.
|
|
Громова Елена Алексеевна 20В Информационный материал и задания к ПРАКТИЧЕСКОМУ ЗАНЯТИЮ ПО ТЕМЕ: «Оценка функционального состояния пациента» По ПМ 04 Выполнение работ по должности служащего Младшая медицинская сестра по уходу за больными МДК 04.03Технология оказания медицинских услуг Для специальности: 34.02.01 Сестринское дело ТЕОРЕТИЧЕСКОЕ ОБОСНОВАНИЕ ТЕМЫ Д 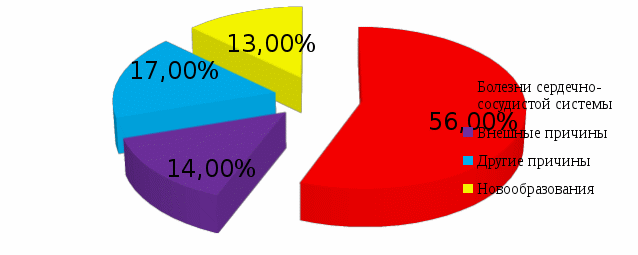 иаграмма. Причины смертности в России иаграмма. Причины смертности в России Данная ситуация не удивительно так как мы все находимся в группе риска по сердечно-сосудистым заболеваниям, основными факторами риска для ССС являются стресс, гиподинамия, неправильное питание, плохая экология. Все это чрезмерно нагружает нашу сердечно-сосудистую систему, что приводит к сбоям в ее работе. Основными показателями функционального состояния являются: частота дыхательных движений, пульс, артериальное давление и температура тела человека. Каждый из этих показателей имеет свои физиологические и возрастные нормы, а патологические отклонения приводят к определенной симптоматике. Нельзя оценить состояние человека, не зная всех физиологических и патологических показателей. Пульс Артериальный пульс — это ритмичные колебания стенки артерии, обусловленные выбросом крови в артериальную систему в течение одного сокращения сердца. Различают пульс: центральный (на аорте, сонных артериях); п 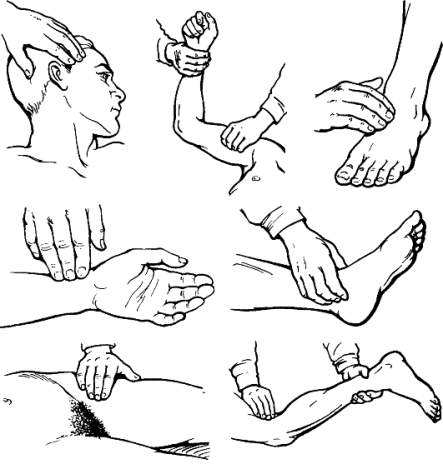 ериферический (на лучевой, тыльной артерии стопы и некоторых других артериях). ериферический (на лучевой, тыльной артерии стопы и некоторых других артериях). В диагностических целях пульс определяют и на височной, бедренной, плечевой, подколенной, задней большеберцовой и других артериях (см. Рисунок 1).  Рисунок 1 Места определения пульса Чаще пульс исследуют у взрослых на лучевой артерии, которая расположена поверхностно между шиловидным отростком лучевой кости и сухожилием внутренней лучевой мышцы. Виды пульса: артериальный пульс; венозный; капиллярный. Свойства пульса: Исследуя артериальный пульс, важно определить его частоту, ритм, наполнение, напряжение, величину и форму пульса. Характер пульса зависит и от эластичности стенки артерии. Частота — это количество пульсовых волн в 1 минуту. В норме у взрослого здорового человека пульс 60-80 ударов в минуту. Различают: Учащение пульса более 80 ударов в минуту называется тахикардией. Урежение пульса менее 60 ударов в минуту называется брадикардией. Дефицитный пульс или дефицит пульса (pulsus deficiens) - разность между числом сердечных сокращений, подсчитаны при аускультации и пульсовых волн, в течение минуты в норме равен нулю. Подсчет проводят два человека: один считает пульс, другой выслушивает тоны сердца. Отсутствие пульса называется асистолией. На частоту пульса у здоровых людей влияют следующие факторы: Пол у женщин частота пульса на 7-8 ударов в 1 минуту больше, чем у мужчин того же возраста. Норма ЧСС зависит от возраста: новорожденные – 130–140 ударов в минуту; дети до 1 года – 120–130 уд.; от 1 до 2 лет – 90–100 уд.; от 3 до 7 лет – 85–95 уд.; с 8 до 14 лет – 70–80 уд.; взрослые от 20 до 30 лет – 60–80 уд.; от 40 до 50 лет – 75–85 уд.; от 50 лет – 85–95 уд. Рост при одинаковом поле и возрасте у лиц высокого роста пульс несколько реже, чем у лиц низкого роста. При физической работе, особенно тяжелой, частота сердечных сокращений равна 120-140 ударов и более в 1 минуту. Эмоции всякое психическое возбуждение, например, волнение, страх, гнев, может вызвать учащение сердечных сокращений. При переходе исследуемого из лежачего положения в сидячее пульс учащается на 4-6 ударов в 1 минуту, а при дальнейшем переходе из сидячего в горизонтальное - еще на 6-8 ударов. При обратном переходе в лежачее положение пульс соответственно замедляется. Причина этих колебаний заключается в рефлекторном возбуждении того или другого отдела вегетативной нервной системы под влиянием изменяющегося вследствие перемены положения тела распределения крови. В период пищеварения в зависимости от количества введенной пищи происходит рефлекторное учащение деятельности сердца. При вдохе частота пульса увеличивается, при выдохе уменьшается. Причиной этого являются рефлекторные влияния, постоянно идущие из легких к центру блуждающего нерва: тормозящие при расширении легких и возбуждающие при спадании их. При повышении температуры тела на 1º с пульс увеличивается у взрослых на 8-10 ударов в 1 минуту. Ритм пульса - определяют по интервалам между пульсовыми волнами. Если пульсовые волны одинаковые - пульс ритмичный (правильный). При правильном ритме подсчитывают число пульсовых ударов за 30 секунд и умножают результат на 2. Аритмичный пульс или неправильный (pulsus irregularis) - величина, характеризующая неодинаковые интервалы между пульсовыми волнами; при аритмии число пульсовых ударов подсчитывают в течение одной минуты. Экстрасистолия — это преждевременное сокращение сердца. После нормальной пульсовой волны под пальцами проскакивает преждевременная малая пульсовая волна, иногда она настолько мала, что даже не воспринимается. За ней следует продолжительная пауза, после которой будет большая пульсовая волна, обусловленная большим ударным объемом. Далее снова идет чередование нормальных пульсовых волн. Мерцательная аритмия - характеризуется беспорядочностью пульса. Пульсовые волны определяются различной величины, следуют одна за другой с различными интервалами. При этом некоторые систолы настолько слабы, а пульсовая волна настолько мала, что не доходит до периферии и, соответственно, не прощупывается. Мерцательная аритмия возникает при пороках сердца. Пароксизмальная тахикардия — это внезапное сильное сердцебиение.  Рисунок 2 Определение симметричности пульса С  имметричность пульса – это одинаковое количество ударов на обеих руках за 1минуту (см. Рисунок 2). У здорового человека пульс на лучевых артериях одинаковый с обеих сторон. Различие возможно лишь при атипичном расположении лучевой артерии, в этом случае сосуд можно обнаружить в нетипичном месте — латеральнее или медиальнее. Если это не удается, то предполагается патология. имметричность пульса – это одинаковое количество ударов на обеих руках за 1минуту (см. Рисунок 2). У здорового человека пульс на лучевых артериях одинаковый с обеих сторон. Различие возможно лишь при атипичном расположении лучевой артерии, в этом случае сосуд можно обнаружить в нетипичном месте — латеральнее или медиальнее. Если это не удается, то предполагается патология. Патологические причины отсутствия пульса с одной стороны или разной симметричности следующие: аномалия развития сосуда; воспалительное или атеросклеротическое поражение сосуда; сдавление сосуда рубцом, опухоль. Наполнение пульса определяется по высоте пульсовой волны и зависит от систолического объема сердца. Если высота нормальна или увеличена, то прощупывается нормальный пульс (полный); если нет - то пульс пустой. Напряжение пульса зависит от величины артериального давления и определяется по той силе, которую необходимо приложить до исчезновения пульса. При нормальном давлении артерия сдавливается умеренным усилием, поэтому в норме пульс умеренного (удовлетворительного) напряжения. При высоком давлении артерия сдавливается сильным надавливанием - такой пульс называется напряженным. Важно не ошибиться, так как сама артерия может быть склерозирована. В таком случае необходимо измерить давление и убедиться в возникшем предположении. При низком давлении артерия сдавливается легко, пульс по напряжению называется мягким (ненапряженным). Пустой, ненапряженный пульс называется малым нитевидным. Величина пульса, то есть величина пульсового толчка, - понятие, объединяющее такие его свойства, как наполнение и напряжение. Она зависит от степени расширения артерии во время систолы и от ее спадения в момент диастолы. Это в свою очередь зависит от наполнения пульса, величины колебания артериального давления в систолу и диастолу и способности артериальной стенки к эластическому расширению. При увеличении ударного объема крови, большом колебании давления в артерии, а также при снижении тонуса артериальной стенки величина пульсовых волн возрастает. Такой пульс называется большим (pulsus magnus). На сфигмограмме большой пульс характеризуется высокой амплитудой пульсовых колебаний, поэтому его еще называют высоким пульсом (pulsus altus). Большой, высокий пульс наблюдается при недостаточности клапана аорты, при тиреотоксикозе, когда величина пульсовых волн возрастает за счет большой разницы между систолическим и диастолическим артериальным давлением; он может появляться при лихорадке в связи со снижением тонуса артериальной стенки. Уменьшение ударного объема, малая амплитуда колебания давления в систолу и диастолу, повышение тонуса стенки артерии приводят к уменьшению величины пульсовых волн - пульс становится малым (pulsus parvus). Малый пульс наблюдается при малом или медленном поступлении крови в артериальную систему; при сужении устья аорты или левого венозного отверстия, тахикардии, острой сердечной недостаточности. Иногда (при шоке, острой сердечной недостаточности, массивной кровопотере) величина пульсовых волн может быть настолько незначительной, что они едва определяются; такой пульс получил название нитевидного (pulsus filiformis). В нормальных условиях пульс ритмичен и высота пульсовых волн одинакова, пульс равномерный (pulsus alqualis). При расстройствах сердечного ритма, когда сокращения сердца следуют через неравные промежутки времени, величина пульсовых волн становится различной. Такой пульс называется неравномерным (pulsus inaequalis). В редких случаях при ритмичном пульсе определяется чередование больших и малых пульсовых волн. Это так называемый перемежающийся пульс (pulsus alternans). Механизм его до конца не ясен. Полагают, что он связан с чередованием различных по силе сердечных сокращений. Обычно перемежающийся пульс наблюдается при тяжелом поражении миокарда. Форма (скорость) пульса - зависит от скорости изменения давления в артериальной системе в течение систолы и диастолы. Различают: Скорый пульс возникает, когда из желудочков поступает много крови при высокой эластичности сосудов. Это вызывает резкое снижение давления во время диастолы. Он является признаком недостаточности аортального клапана, реже – тиреотоксикоза. Медленный характеризуется малыми перепадами давления. Он является признаком сужения стенки аорты или недостаточности митрального клапана. Дикротический наблюдается, если по сосудам помимо основной проходит дополнительная волна. Его причиной становится ухудшения тонуса периферических сосудов при нормальной работе миокарда. Данные исследования пульса фиксируются двумя способами: цифровым - в медицинской документации, журналах, и графическим - в температурном листе красным карандашом в графе «П» (пульс). Важно определить цену деления в температурном листе. Д  ля исследования пульса используют: ля исследования пульса используют: Рисунок 3 Сфигмограф С  фигмограф (Sphygmograph) — прибор для регистрации пульса на одном из кровеносных сосудов, позволяющий определить его интенсивность и частоту (см. Рисунок 3). фигмограф (Sphygmograph) — прибор для регистрации пульса на одном из кровеносных сосудов, позволяющий определить его интенсивность и частоту (см. Рисунок 3).  Рисунок 4 Пульсометр Пульсометр, или монитор сердечного ритма — устройство персонального мониторинга частоты сокращений сердца в реальном времени или записи его для последующего исследования (см. Рисунок 4). Артериальное давление Кровяное давление — давление, которое кровь оказывает на стенки кровеносных сосудов, или, по-другому говоря, превышение давления жидкости в кровеносной системе над атмосферным. Кровяное давление бывает: артериальным; капиллярным; венозным. Важным показателем состояния сердечно-сосудистой системы является артериальное давление. Кровь двигается по артериям с определённым давлением, что очень важно для обмена веществ между ней, клетками и тканями. Артериальное давление (АД) — это давление крови на стенки артерий. Оно зависит от деятельности сердца, эластичности стенок артерий, объема и вязкости крови. Каждый человек имеет артериальное давление и не может жить без него. Артериальное давление зависит от возраста, времени суток, эмоционального состояния, физической нагрузки, приема пищи, приема лекарственных препаратов, общения с врачом. В  иды артериального давления иды артериального давленияНаиболее частым нарушением регуляции артериального давления является гипертония (гипертензия) - стойкое повышенное давление крови в крупных артериях, для систолического (верхнего) давления более 140 мм рт. ст., для диастолического (нижнего) давления более 90 мм рт. ст. Если значения артериального давления выше нормальных и стойко держатся долгое время, можно говорить об артериальной гипертонии. Причины гипертонии: атеросклероз, отложение склеротических бляшек на стенках сосудов, что приводит к их сужению; избыточный вес; сахарный диабет; излишнее употребление в пищу соли; неумеренное употребление алкоголя; использование оральных контрацептивов для предупреждения нежелательной беременности; курение; малоподвижный образ жизни; частые и высокие психоэмоциональные нагрузки; резкие перепады атмосферного давления; другие заболевания. Гипотония (артериальная гипотензия) - низкое артериальное давление, развивается из-за снижения потока крови через артерии и вены к жизненно важным органам и характеризуется уровнем систолического давления ниже 90 мм рт. ст., а диастолического - ниже 60 мм рт. ст. Причины гипотонии: психическая травма; длительное психоэмоциональное напряжение; травма головного мозга; язвенная болезнь желудка и двенадцатиперстной кишки; заболевания эндокринной системы; заболевания органов дыхания; нарушение кровообращения; хронические интоксикации; передозировка гипотензивными препаратами; наследственная предрасположенность. Артериальное давление впервые было измерено в 1733 году английским естествоиспытателем St. Hales. Во введенной в артерию лошади стеклянной трубке он зафиксировал подъем крови на 8 футов и 3 дюйма выше уровня левого желудочка сердца. В дальнейшем St. Hales неоднократно повторял этот эксперимент на разных животных. Ему удалось измерить давления в периферических артериях и венах и, по-видимому, даже в легочной артерии, поскольку известно, что St. Hales впервые измерил температуру «крови в легких». Должно было пройти около 100 лет, чтобы эксперимент St. Hales нашел применение в практической медицине. J.L. Poiseuille в 1828 году для прямого измерения давления в артерии животного применил ртутный монометр, a C.Ludwig, соединив его с движущимся барабаном, впервые записал пульсирующую кривую артериального давления (сфигмограмму). Прибор был автором назван кимографом и в течение многих последующих лет служил основным средством для регистрации различных физиологических процессов. С этого времени берут начало сфигмографические методы регистрации гемодинамики. К. Vierordt использовал сфигмографию для непрямого измерения давления крови у человека. В течении последующих лет кимограф Людвига многократно усовершенствовался. На его базе E.J. Магеу в 1876 г. изготовил плетизмограф, который позволял непрямым методом определять систолическое и диастолическое артериальное давление. В последствии этот метод получил название осциллометрического. G. Gartner в 1899 году создал следующее поколение аппарата для неинвазивного измерения артериального давления и назвал его тонометром. Тремя годами раньше 15 декабря 1896 г. в Туринской газете «Gazzetta medica di Torino» была опубликована статья «Un nuovo sfigmomanometro», в которой автор S. Riva-Rocci описал оригинальный метод неинвазивного измерения артериального давления с помощью ртутного сфигмоманометра своей конструкции.  Рисунок 5 Коротков Н. С. Метод Рива-Роччи был предельно прост. В велосипедную шину, опоясывающую верхнюю треть плеча и соединенную с ртутным сфигмоманометром, резиновой грушей, нагнетался воздух. Фиксировалось давление, при котором прекращалась пульсация, что соответствовало систолическому давлению. Затем из шины давление постепенно стравливалось. Первые появления пульсации соответствовали диастолическому давлению. Узкая шина создавала много неудобств и нередко извращала результаты исследования. Метод Рива-Роччи в 1906 г. усовершенствовал F.D. Recklinghausen. Он заменил узкую шину на манжету шириной от 5 до 13 см, а ртутный манометр — на пружинный. В остальном методика Рива-Роччи о  сталась неизмененной. сталась неизмененной. Следующий весьма важный этап в развитии неинвазивных методов измерения артериального давления относится к 1905 году. Военный врач из С.-Петербурга Н.С.Коротков (см. Рисунок 5), используя сфигмоманометр Рива-Роччи, предложил аускультативный метод определения уровня систолического и диастолического давления. Метод основан на выслушивании шумов, возникающих при постепенном стравливании воздуха из раздутой манжеты. Давление в манжете, зафиксированное при появление первого шума, соответствовало систолическому давлению, давление, зафиксированное при прекращении шумов — диастолическому давлению. Метод Н.С. Короткова и в настоящее время, спустя 100 лет, является основным методом мониторинга артериального давления в клинической медицине, широко используемым во всех странах. На основе этого метода поводятся скрининговые исследования артериального давления различных контингентов здоровых и больных людей. Более того, он является эталоном, по которому тестируются другие приборы (протоколы AAMI/ANSI Американской ассоциация за Совершенствование Медицинской Аппаратуры и BHS Британского Общества Гипертензии). Виды тонометров Измерения артериального давления очень важны в диагностике и лечении многих патологий. Для того чтобы они были достоверными и объективными очень важно правильно выбрать модель тонометра. Все тонометры условно можно разделить на несколько групп: по месту наложения манжеты: плечевые, запястные и пальцевые; по способу нагнетания воздуха в манжету: механические, автоматические и полуавтоматические; по способу определения уровня артериального давления: цифровые (с выведением результата на экран), механические (с помощью стрелки манометра) и ртутные (по уровню ртутного столба). Все модели имеют как преимущества, так и недостатки, что необходимо учитывать при выборе тонометра. М 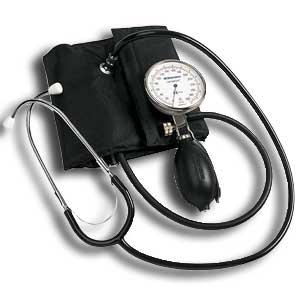 еханическая модель тонометра еханическая модель тонометра Рисунок 6 Механический тонометр Манжета в таких моделях накладывается на плечо, воздух нагнетается вручную, с помощью резиновой груши, давление определяется выслушиванием тонов сердца на артерии с помощью фонендоскопа, а результат определяется по стрелке манометра (см. Рисунок 6). Преимущества: признан официальным эталоном неинвазивного измерения артериального давления для диагностических целей; высокая устойчивость к движениям руки. Недостатки: зависит от индивидуальных особенностей человека, производящего измерение (хорошее зрение, слух, координация системы «руки - зрение - слух»); чувствителен к шумам в помещении, точности расположения основания фонендоскопа относительно артерии; требует непосредственного контакта манжеты с кожей пациента; технически сложен (повышается вероятность ошибочных показателей при измерении) и требует специального обучения. Автоматические модели тонометров Автоматические модели могут отличаться местом наложения манжеты. Манжета может фиксироваться на запястье, плече или пальце. Пальцевые тонометры (см. Рисунок 7) считаются наименее точными, поэтому их не рекомендуют использовать у больных с артериальной гипертензией, они могут применяться у здоровых людей, спортсменов. Запястные тонометры (см. Рисунок 8) предназначены для людей, ведущих активный образ жизни, с их помощью можно померить давление в поездке или на улице. Наименее подвержены внешним влияниям – плечевые тонометры (см. Рисунок 9), за счет более надежного крепления манжеты. Это категория самых прогрессивных моделей. Они максимально просты в эксплуатации - воздух в манжетку накачивается электродвигателем, шумы в артерии прослушиваются также автоматически, а результат выдается на экран. Все, что требуется от пользователя, надеть и затянуть манжетку на предплечье. Среди преимуществ - отсутствие необходимости производить силовые движения для накачивания манжетки, отсутствие необходимости выслушивать шумы стетоскопом, а значит, приспособление идеально подходит пожилым людям (даже с ослабленной слуховой функцией) и лицам, не владеющим практикой использования тонометров. Среди недостатков - недолговечны в эксплуатации (электронный механизм более склонен к выходу из пригодности в сравнении с механическим), дорогостоящие (особенно с учетом того, что склонны к поломкам), при измерении рука должна быть неподвижна. Полуавтоматические модели тонометров (см. Рисунок 10), отличаются от автоматических только тем, что воздух в манжету нагнетается с помощью груши, что требует физического усилия. В остальном имеют те же преимущества, что и автоматические. "Золотая середина" между автоматической и механической моделью, сочетающая в себе преимущества и той, и другой. Такой тонометр сочетает в себе электронный экран и замеряющий давление механизм от автоматического тонометра и помпу для накачивания воздуха в манжетку от механического тонометра. Таким образом, пользователь лишает себя необходимости выслушивать шумы через стетоскоп, но и не рискует расстроиться поломкой своего прибора, ведь накачивается воздух в манжетку вручную. Среди преимуществ - точность измерений, оптимальное соотношение цены и качества, долговечность эксплуатации (прибор годами будет справляться с автоматическими замерами давления, а столь подверженный поломкам механизм накачивания манжетки воздухом в этой модели отсутствует). Среди недостатков - такая модель их просто лишена, если не учитывать слегка большую стоимость в сравнении с механическими аналогами; при измерении рука должна быть неподвижна. 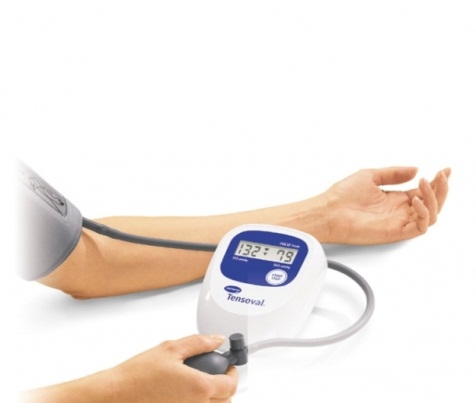    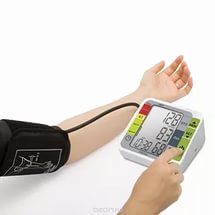  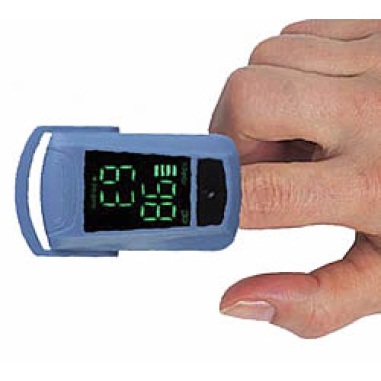  Рисунок 7 Пальцевой тонометр Рисунок 9 Плечевой тонометр Рисунок 8 Запястный тонометр Рисунок 10 Полуавтоматический тонометр Алгоритм измерения артериального давления автоматическим плечевым тонометром Цель: диагностическая. Показания: назначения врача, оценка функционального состояния пациента, профилактические осмотры. Противопоказания: врожденные уродства рук, парез, паралич, перелом руки, на стороне удаленной грудной железы (мастэктомия), ампутация конечности. Оснащение: проточная вода, жидкое мыло, полотенце, автоматическая модель тонометр, температурный лист; ручка, контейнеры для отходов А, Б с дезсредством. Подготовка к процедуре: Собрать информацию о пациенте. Доброжелательно и уважительно представиться ему. Уточнить, как к нему обращаться, если медсестра видит пациента впервые. Объяснить пациенту цель и ход процедуры, если он с ней незнаком. Получить согласие на процедуру. Предупредить пациента о процедуре за 15 мин до ее начала, если исследование проводится в плановом порядке. Подготовить необходимое оснащение. Вымыть и осушить руки. В  ыполнение процедуры: ыполнение процедуры:  Рисунок 12 Рисунок 11 п  ациент должен занять удобное положение сидя на стуле или кресле со спинкой, при этом ноги не должны быть скрещены. Любые разговоры и жестикуляция исключены во время процедуры измерения (см. Рисунок 11) ациент должен занять удобное положение сидя на стуле или кресле со спинкой, при этом ноги не должны быть скрещены. Любые разговоры и жестикуляция исключены во время процедуры измерения (см. Рисунок 11) Полностью освободить одну руку от одежды, и положить её таким образом, чтобы надетый манжет соответствовал уровню расположения сердца (см. Рисунок 12).  Рисунок 13 Н   ижний край манжета должен быть расположен на пару сантиметров выше локтевого сгиба, таким образом, чтобы манжетная трубка проходила через середину руки. Накладываться манжет должен довольно плотно, но не туго (см. Рисунок 13). ижний край манжета должен быть расположен на пару сантиметров выше локтевого сгиба, таким образом, чтобы манжетная трубка проходила через середину руки. Накладываться манжет должен довольно плотно, но не туго (см. Рисунок 13).  Рисунок 14 Нажмите кнопку старт, все остальное за вас сделает тонометр самостоятельно (см. Рисунок 14).  Рисунок 15 П 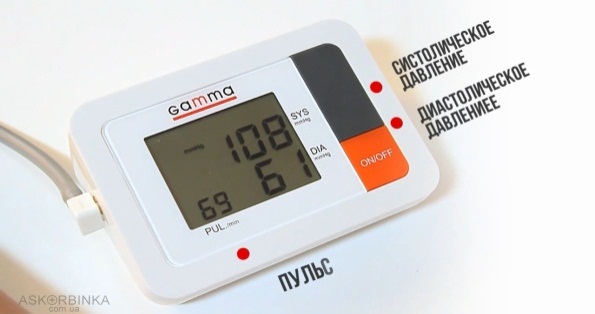 осле измерения на дисплее отобразятся значения систолического и диастолического давления и показатели пульса (см. Рисунок 15). осле измерения на дисплее отобразятся значения систолического и диастолического давления и показатели пульса (см. Рисунок 15). Снять манжет с руки. Придать пациенту удобное положение и сообщить результат. Окончание процедуры: Если есть отклонения от нормы сообщить врачу. Обработать манжет тонометра. Вымыть руки. Сделать записи в медицинской документации. Алгоритм измерения артериального давления полуавтоматическим плечевым тонометром Цель: диагностическая. Показания: назначения врача, оценка функционального состояния пациента, профилактические осмотры. Противопоказания: врожденные уродства рук, парез, паралич, перелом руки, на стороне удаленной грудной железы (мастэктомия), ампутация конечности. Оснащение: проточная вода, жидкое мыло, полотенце, полуавтоматическая модель тонометр, температурный лист; ручка, контейнеры для отходов А, Б с дезсредством. Подготовка к процедуре: Собрать информацию о пациенте. Доброжелательно и уважительно представиться ему. Уточнить, как к нему обращаться, если медсестра видит пациента впервые. Объяснить пациенту цель и ход процедуры, если он с ней незнаком. Получить согласие на процедуру. Предупредить пациента о процедуре за 15 мин до ее начала, если исследование проводится в плановом порядке. Подготовить необходимое оснащение. Вымыть и осушить руки. Выполнение процедуры:  Рисунок 16 П  ациент должен занять удобное положение сидя на стуле или кресле со спинкой, при этом ноги не должны быть скрещены. Любые разговоры и жестикуляция исключены во время процедуры измерения (см. Рисунок 16). ациент должен занять удобное положение сидя на стуле или кресле со спинкой, при этом ноги не должны быть скрещены. Любые разговоры и жестикуляция исключены во время процедуры измерения (см. Рисунок 16). Полностью освободить одну руку от одежды, и положить её таким образом, чтобы надетый манжет соответствовал уровню расположения сердца.  Рисунок 17 Н 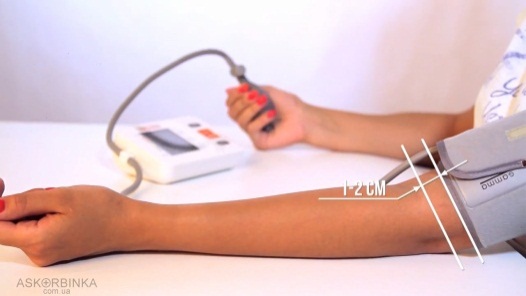  ижний край манжета должен быть расположен на пару сантиметров выше локтевого сгиба, таким образом, чтобы манжетная трубка проходила через середину руки. Накладываться манжет должен довольно плотно, но не туго (см. Рисунок 17). ижний край манжета должен быть расположен на пару сантиметров выше локтевого сгиба, таким образом, чтобы манжетная трубка проходила через середину руки. Накладываться манжет должен довольно плотно, но не туго (см. Рисунок 17).  Рисунок 18 Включить прибор, нажав кнопку старт. На дисплее появятся нули (см. Рисунок 18).  Рисунок 19 Н 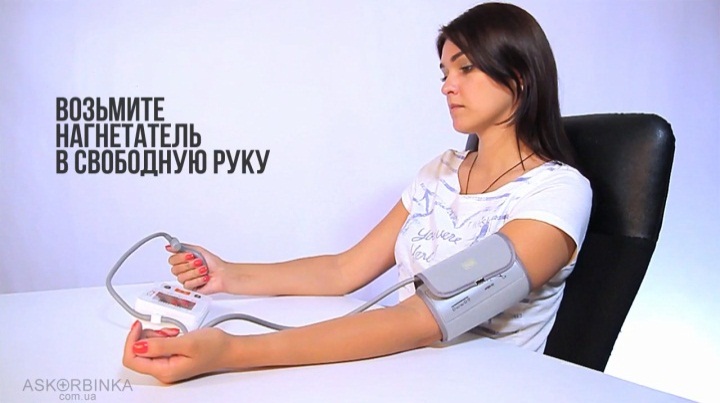 ачать нагнетать воздух в манжет, рукой на которой не проводится измерение. Наблюдать за индикатором давления на дисплее (см. Рисунок 19). ачать нагнетать воздух в манжет, рукой на которой не проводится измерение. Наблюдать за индикатором давления на дисплее (см. Рисунок 19).  Рисунок 20 П  осле накачивание измерения происходит автоматически. По завершению на дисплее отобразятся значения систолического и диастолического давления и показатели пульса (см. Рисунок 20). осле накачивание измерения происходит автоматически. По завершению на дисплее отобразятся значения систолического и диастолического давления и показатели пульса (см. Рисунок 20).  Рисунок 21 П  о завершению, нажмите на быстродействующий клапан для, того чтобы выпустить из манжета оставшийся воздух (см. Рисунок 21). о завершению, нажмите на быстродействующий клапан для, того чтобы выпустить из манжета оставшийся воздух (см. Рисунок 21). Снять манжет с руки. Придать пациенту удобное положение и сообщить результат. Окончание процедуры: Если есть отклонения от нормы сообщить врачу. Обработать манжет тонометра. Вымыть руки. Сделать записи в медицинской документации. Алгоритм измерения артериального давления запястный тонометр Цель: диагностическая. Показания: назначения врача, оценка функционального состояния пациента, профилактические осмотры. Противопоказания: врожденные уродства рук, парез, паралич, перелом руки, на стороне удаленной грудной железы (мастэктомия), ампутация конечности. Оснащение: проточная вода, жидкое мыло, полотенце, запястная модель тонометр, температурный лист; ручка, контейнеры для отходов А, Б с дезсредством. Подготовка к процедуре: Собрать информацию о пациенте. Доброжелательно и уважительно представиться ему. Уточнить, как к нему обращаться, если медсестра видит пациента впервые. Объяснить пациенту цель и ход процедуры, если он с ней незнаком. Получить согласие на процедуру. Предупредить пациента о процедуре за 15 мин до ее начала, если исследование проводится в плановом порядке. Подготовить необходимое оснащение. Вымыть и осушить руки. Выполнение процедуры:  Рисунок 22 П   ациент должен занять удобное положение сидя на стуле или кресле со спинкой, при этом ноги не должны быть скрещены. Любые разговоры и жестикуляция исключены во время процедуры измерения (см. Рисунок 22). ациент должен занять удобное положение сидя на стуле или кресле со спинкой, при этом ноги не должны быть скрещены. Любые разговоры и жестикуляция исключены во время процедуры измерения (см. Рисунок 22).Манжет прибора накладывается на запястье, таким образом, чтобы положение руки было большим пальцем вверх.  Рисунок 23 Руку необходимо согнуть до того уровня соответствия расположения тонометра и сердца (см. Рисунок 23). Нажмите кнопку старт, все остальное за вас сделает тонометр самостоятельно. После измерения на дисплее отобразятся значения систолического и диастолического давления и показатели пульса. Снять манжет с руки. Придать пациенту удобное положение и сообщить результат. Окончание процедуры: Если есть отклонения от нормы сообщить врачу. Обработать манжет тонометра. Вымыть руки. Сделать записи в медицинской документации. Алгоритм исследование пульса на лучевой артерии Цель: диагностическая. Показания: назначения врача, оценка функционального состояния пациента, профилактические осмотры. Оснащение: проточная вода, жидкое мыло, полотенце, часы или секундомер; температурный лист, ручка.
Примечание: для определения пульса можно использовать височную, сонную, подключичную, бедренную артерии, тыльную артерию стопы. Алгоритм измерение артериального давления механическим тонометром Цель: диагностическая. Показания: назначения врача, оценка функционального состояния пациента, профилактические осмотры. Противопоказания: врожденные уродства рук, парез, паралич, перелом руки, на стороне удаленной грудной железы (мастэктомия), ампутация конечности. Оснащение: проточная вода, жидкое мыло, полотенце, тонометр, фонендоскоп, этиловый спирт, ватные шарики или марлевые салфетки, температурный лист; ручка, контейнеры для отходов А, Б с дезсредством.
При первом визите следует измерять давление на обеих руках. В дальнейшем только на одной, отмечая на какой именно. При выявлении устойчивой значительной асимметрии все последующие измерения проводить на руке с более высокими показателями. В противном случае измерения проводят, как правило, на «нерабочей руке». |
