Травматология лекции ДонНМУ. (1)травматическая болезнь. Од понятием
 Скачать 271.8 Kb. Скачать 271.8 Kb.
|
|
Неврологический осмотр (D – Disability). Когда состояние пациента стабилизировано внутривенной инфузией, ингаляцией кислорода, нее существует угрозы нарушения проходимости дыхательных путей, или они надёжно интубированы, следующим шагом оказания помощи травмированному больному является этап «D» установления неврологических нарушений или сокращённое неврологическое обследование. Сокращённое неврологическое обследование включает определение степени нарушения сознания, выявление симптомов спинального шока (гипотония, брадикардия, периферическая вазодилятация, приапизм), контроль размера зрачков и их реакции (зрачковый и роговичный рефлексы), проверка речевой и моторной функций. Врач уже получил определённую неврологическую информацию при общей быстрой оценке. Например, уже известен общий уровень сознания. Целью сокращённого неврологического обследования является получение информации о причине нарушения сознания. Отметьте, разговаривает ли пациент и оглядывается ли по сторонам? Понимает ли он, где находится? Может ли шевелить всеми конечностями? Чувствует ли ваши прикосновения? Важным инструментом мониторинга состояния сознания больного является определение лучшего вербального ответа; лучшего двигательного ответа; открытия глаз. Триада из «открытия глаз», «вербального ответа» и «моторного ответа» составляет шкалу комы Глазго «Glascow Coma Scale». 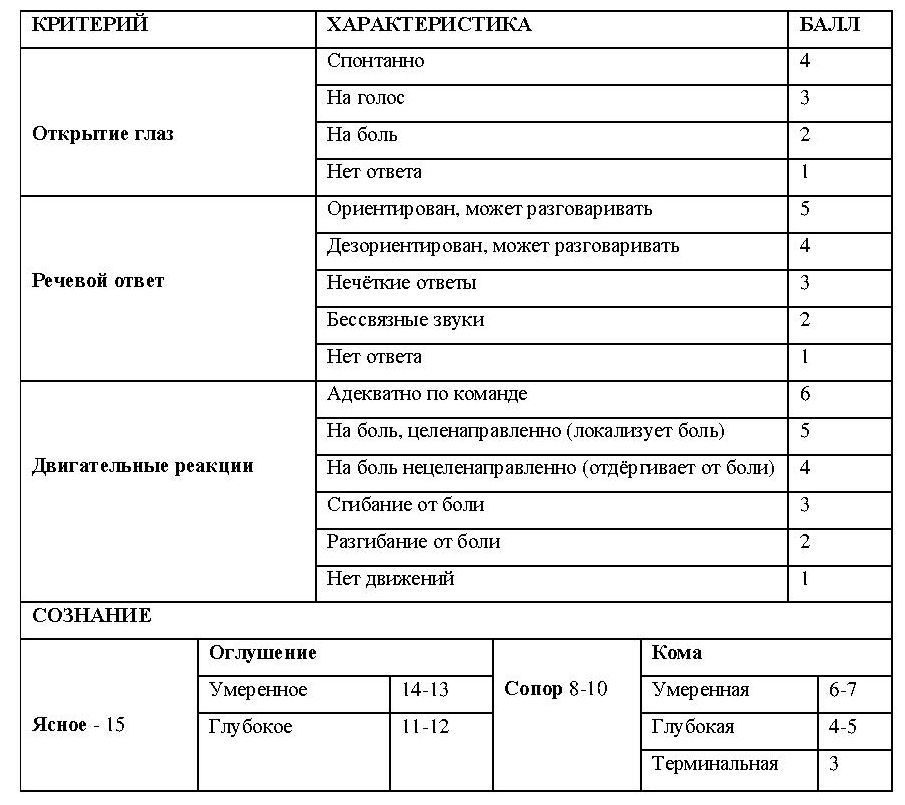 После выполнения действий по позициям ABCD пациент с наложенным шейным воротником укладывается на спинальную доску с боковыми фиксаторами головы (вариант - с валиками из полотенец по обе стороны головы и лентой-скотчем через лоб и доску). На раны накладываются асептические повязки. Сломанные конечности иммобилизуются реечными или лестничными (Крамера) шинами или тракционными шинами (переломы бедренной кости), и пациент транспортируется в госпиталь. Обезболивание у пациентов с политравмой на догоспитальном этапе достигается, как правило, внутривенным введением наркотических анальгетиков.\ Вторичный осмотр. Вторичный осмотр проводится на госпитальном этапе в санпропускнике больницы. Он включает повторное обследование пациента согласно алгоритму ABCD+Е, - осмотр «с головы до пальцев». Буква «Е», что расшифровывается как «Evaluation – Оценка» или «Exposure – Обнажение». Врач уточняет и детализирует анамнез и назначает необходимые рентгенологические и лабораторные обследования. На этом этапе следует повторно определить все витальные показатели пострадавшего: артериальное давление, частоту пульса, частоту дыхания, ректальную температуру, пульсовое давление. Повторная регистрация (каждые пять минут) величины артериального давления, частоты пульса и частоты дыхания позволяет контролировать эффект продолжающейся реанимации. Назначаются лабораторные обследования и обязательное рентгенологическое обследование при политравме: рентгенограмма шейного отдела в боковой проекции, переднезадняя рентгенограмма грудной клетки, переднезадняя рентгенограмма таза. Дальнейшее рентгенологическое обследование лучше назначить после вторичного осмотра. Анамнез. Период между начальной стабилизацией витальных функций пострадавшего и вторичным обследованием обычно является оптимальным временем для уточнения и детализации анамнеза. Расспросите врачей бригады «скорой медицинской помощи» (парамедиков, спасателей или просто лиц, доставивших пострадавшего), о механизме несчастного случая (как например, разбитая рулевая колонна), что может быть ключом к происхождению и серьёзной травмы груди повреждений у пациента. Сбор анамнеза у пострадавшего с травмой должен включать описание произошедшего события (включая механизм) травмы, медицинский анамнез (включая возможный приём медикаментов), аллергический анамнез и последний приём пищи. Когда эта информация не может быть предоставлена непосредственно пациентом, она должна быть получена от свидетелей происшествия, парамедиков, друзей и родственников. Получите информацию о наличии хирургических рубцов на теле пациента: сведения о спленэктомии или пневмонэктомии могут в значительной степени изменить ваш подход к пациенту. Физикальное обследование.Физикальное обследование с головы до пальцев ног является частью вторичного осмотра. Прерывайте осмотр, если необходимо, чтобы устранить какие-либо потенциально угрожающие жизни проблемы, обнаруженные у пациента. Так же как и при первичном обследовании, физикальное обследование при вторичном осмотре нацелено на обнаружение специфической информации. Вследствие того, что многочисленные находки при осмотре пациента с политравмой могут действовать на врача «ошеломляюще», врач должен в определённой степени упростить процедуру осмотра. Например, вместо «осмотра ног» врач должен подойти к осмотру конечностей как к ответам на серию вопросов. Есть ли очевидные повреждения (например, открытый перелом)? Если да, опишите тип и локализацию каждого. Есть ли где-либо болезненность? Положительная информация служит основанием для рентгенологического обследования. Определяется ли пульсация на артериях стопы? Этот тест «сортирует» сосудистые повреждения. Сохранена ли кожная чувствительность? Это обследование позволяет заподозрить сосудистые и/или неврологические повреждения. Имеется ли ограничение движений в суставах? Наличие таковых позволяет предположить внутри- или околосуставные повреждения. Имеется ли аномальная подвижность (нестабильность) в коленном суставе, сопровождающаяся болезненностью? Положительная находка наводить на мысль о повреждения связочного аппарата. Осмотрите скальп на наличие ссадин, гематом и болезненности. Проверьте кости лицевого скелета на крепитацию и нестабильность. Проверьте глаза на наличие инородных тел и очевидных повреждений. Наличие периорбитальных кровоподтёков (симптом «очков» или симптом «енота») свидетельствует о переломе основания черепа. Осмотрите области наружных слуховых проходов и барабанные перепонки на наличие крови и разрывов. Отметьте наличие кровоподтёков в заушных областях, что свидетельствует о переломе основания черепа. Проверьте область шеи на наличие отёка, гематом и выстояния остистых отростков шейных позвонков. Осмотри гортань на наличие деформации и девиации, пальпируй её на наличие крепитации и нестабильности. Проведи повторный осмотр грудной клетки на наличие крепитации, болезненности, анормальных звуков, симметричности дыхательных звуков и симметричности движений стенки грудной клетки. Обследование сердца должно включать выявление шумов и приглушенных сердечных тонов. Сердечные тоны могут быть приглушены и точка максимального импульса сердца (верхушечного толчка) отсутствовать или смещаться при напряжённом пневмотораксе. Обследуйте область живота на наличие вздутия, присутствия кишечных шумов и болезненности. Помните, что в период одного – двух часов после серьёзной травмы живота защитное напряжение мышц передней брюшной стенки и отражённая чувствительность (симптом Блюмберга – Щёткина) обычно будут ОТСУТСТВОВАТЬ. Врач должен ориентироваться на первоначальную локализацию болезненности для дифференциальной диагностики различных интраабдоминальных органных повреждений. Введите назогастральный зонд и проверьте содержимое желудка на наличие крови. Пальпируйте и перкутируйте фланки живота для определения их болезненности и наполненности (забрюшинная гематома или внутрибрюшинное кровотечение). Осторожно выполните компрессию таза (встречная мануальная нагрузка на таз на уровне крыльев подвздошных костей – приём Ларрея) для выявления подвижности, болезненности или крепитации, указывающих на сложный перелом тазовых костей. Проверьте пальпацией целостность и болезненность лобкового симфиза, обследуйте мошонку и для наличия гематом и отёков. Выполните ректальное обследование, отметьте стабильность простаты. Проверьте устье уретры на наличие крови (уретроррагия). Если обнаружена гематома мошонки или кровь в устье уретры (симптомы разрыва уретры), установите катетер Foley. Если установка катетера невозможна или противопоказана по причине уретрального повреждения, тогда при переполнении мочевого пузыря показана надлобковая цистостомия. Уретрограмма может быть выполнена в ближайшее время. Осмотрите и пальпируйте все конечности на наличие деформации, опухания/отёка и кожных повреждений. Проверьте периферический пульс на всех артериях, отметь его ручкой для следующих врачей. Проверьте двигательную функцию и кожную чувствительность, если позволяет уровень сознания пациента. Поверните пациента так, чтобы можно было осмотреть его спину. Каждый дюйм тела пациента осматривается и пальпируется. Лабораторные исследования.Как минимум, жертве политравмы необходим общий анализ крови (эритроциты, лейкоциты, тромбоциты, гемоглобин, гематокрит) и общий анализ мочи. Тяжелым пациентам с политравмой необходимо провести развёрнутый анализ крови, развёрнутый анализ мочи, электролиты и газы крови, коагулограмму, определить группу крови и резус-принадлежность. В практическом отношении, в лаборатории госпиталя должен существовать «набор анализов при травме», позволяющий быть уверенным, что не забыто что-то важное. Не лишним будет отметить, что в платных лечебных заведениях дополнительная стоимость «ненужных» лабораторных исследований обычно сопоставима с общей суммой стоимости лечения травмированного пациента. Затраты на позднюю диагностику, связанные с игнорированием рутинных лабораторных тестов, могут быть весьма значительными. Забор крови для лабораторных тестов может осуществляться через второй внутривенный катетер. Это позволяет быть уверенным в отсутствии задержки инфузионной терапии через первый внутривенный катетер. Лучше не рисковать первым (и единственным) внутривенным катетером, который может извлечься из вены при внезапном движении пациента в то время, когда катетер соединён со шприцем. Идеальным вариантом является ознакомление с большинством лабораторных исследований непосредственно после завершения вторичного осмотра. Рентгенологические исследования у травмированного пациента.Для пациента с травмой является правилом «обследуй рентгенологически всё что болит». В этих обстоятельствах, концепция затратной стоимости рентгенологического контроля должна соотноситься со степенью злоупотребления врача доверием пациента. Единственной гарантией является то, что несущественные рентгенологические обследования не имеют приоритета над лечением жизнеугрожающих состояний. Например, нельзя откладывать вмешательство при эпидуральной гематоме для выполнения рентгенографии кисти. Если рентгенологическое исследование задерживается, основания для задержки должны быть записаны в медицинскую карту вместе с чётким списком назначенных рентгенобследований. Снимки могут быть получены позже. Проведите иммобилизацию конечности с возможным переломом, если рентгенография откладывается. Почти каждому пациенту с политравмой необходимо выполнить латеральный снимок (боковая проекция) шейного отдела позвоночника, обзорную рентгенограмму грудной клетки, обзорную рентгенограмму таза. ВАЖНО: Боль в шее у пациента с массивной политравмой может быть не замечена, и цена пропуска перелома шейного отдела велика. Грудь может иметь значительные внутренние повреждения без проявлений наружной болезненности. Переломы таза не редко присутствуют у пациентов с травмой туловища и часто пропускаются. Назначайте важные рентгенологические обследования до того, как пациент покинет отделение неотложной помощи для дальнейшего лечения. Специальные исследования (процедуры).Общими специальными исследованиями при политравме являются 1) компьютерная томография (КТ) черепа и головного мозга, 2) КТ живота и таза, 3) аортография. Эти исследования требуют перемещения пациента из отделения неотложной помощи. Пациент не должен переводиться до тех пор, пока считается потенциально нестабильным. Специальные исследования должны назначаться, когда: 1)пациент является достаточно стабильным, так что существует небольшая вероятность ухудшения состояния в течение периода исследования; 2)желаемая информация от процедуры не может быть получена другим способом; 3)процедура необходима для определения следующей соответствующей стадии терапии. Например, пациент в состоянии шока с выраженными положительными результатами перитонеального лаважа не нуждается в абдоминальном КТ исследовании Ему необходимо хирургическое вмешательство. Но пациент без гиповолемии может подвергнуться КТ исследованию для оценки тяжести повреждения и выявления иных повреждений. Подобным образом, пациент с переломом височной кости черепа, светлым интервалом в анамнезе и быстрым началом симптомов, указывающим на внутричерепную гематому и мозговую грыжу, должен подвергнуться трепанации черепа. КТ черепа и головного мозга применяются, когда диагноз и, следовательно, надлежащее лечение под сомнением. Роль парацентеза у пациента с политравмой. Парацентез (или лапарацентез) является быстрым методом определения показаний к абдоминальному хирургическому вмешательству. Парацентез (перитонеальный лаваж) не показан пациентам, которые 1)имеют достоверные, нормальные результаты обследования живота; 2)находятся в стабильном состоянии в ожидании КТ исследования; 3)ургентно нуждаются в полостной абдоминальной операции на основании других находок. При условии отсутствия противопоказаний, парацентез выполняется потенциально нестабильному травмированному пациенту с возможным абдоминальным повреждением, который на момент осмотра не имеет прямых показаний к абдоминальному хирургическому вмешательству. Если пациент полностью доступен контакту, не в состоянии шока и не имеет абдоминальной болезненности, абдоминальное повреждение исключается – до следующего осмотра. Многие доктора имеют опыт «повреждения левого ребра» пациента, заключающийся в отсутствии признаков разрыва селезёнки в течении нескольких часов. Предполагайте, что любой травмированный пациент со сниженным уровнем сознания имеет абдоминальное повреждение до тех пор, пока оно не исключено путём парацентеза или КТ сканирования. Если позволяют обстоятельства, перед парацентезом можно выполнить рентгенснимок живота в боковой проекции. Если на снимке определяется свободный воздух, - пациенту показано хирургическое вмешательство. В этом случае в парацентезе нет необходимости. Любой пациент с огнестрельной раной живота нуждается в эксплоративной (диагностической) лапаратомии, так что парацентез в этом случае не показан. Однако, перитонеальный лаваж может быть полезен у пациента с ножевым ранением для исключения перфорации кишечника. Если позволяет оснащение больницы, диагностика внутрибрюшного кровотечения (а также забрюшинной гематомы, гемоперикарда и пневмоторакса) может быть выполнена с помощью специальной ультразвуковой диагностической аппаратуры «FAST scan» (Focused Аssessment with Sonography for Trauma – фокусированная оценка сонографией при травме). Мониторинг реанимации.В течение - и после - вторичного осмотра врач отслеживает и оценивает эффекты предыдущих реанимационных мероприятий и интенсивной терапии. Это проводится, прежде всего, по цвету кожных покровов пациента, кожной температуре, психическому состоянию, артериальному и венозному давлению, частоте дыхания и частоте пульса. Если пациент не реагирует на инфузию жидкости, может быть установлен катетер для мониторинга центрального венозного давления (ЦВД). Низкое ЦВД (менее 6) указывает на необходимость дальнейшей инфузии, в то время как высокое ЦВД, склонное к возрастанию, может указывать на обструктивный шок, вызванный тампонадой сердца или не диагностированным напряжённым пневмотораксом. Комбинация не выраженной тахикардии с систолическим давлением около 80 мм рт.ст., тёплыми конечностями и нормальным ЦВД расценивается как типичный спинальный шок. Пульсовая оксиметрия обеспечивает ценный и быстрый мониторинг оксигенации у пациента с тяжёлым повреждением лёгких. Прогрессирующий респираторный дистресс или гипоксемия, несмотря на поддерживающую оксигенотерапию, делает необходимой эндотрахеальную интубацию. Если измерение артериального давления манжеточным методом трудно выполнимо, или представляется не надёжным, вводится артериальный катетер для измерения давления. Консультации специалистов и перевод в отделение.Врач любой специальности, чьё физическое присутствие может потребоваться, должен приглашаться, как только появляется необходимость в его консультации. В целом, первый врач, которого необходимо пригласить, это хирург - травматолог, зона ответственности которого заключается в координации всех аспектов лечения. Врач ургентного (приёмного) отделения может доверить хирургу вызвать ортопедического хирурга, офтальмолога, пластического хирурга, нейрохирурга, уролога или реаниматолога, если необходимость в этих специалистах становится очевидной. В случаях, когда границы повреждения чётко очерчены, как например, при изолированной черепно-мозговой травме, в первую очередь вызывается соответствующий «узкий» специалист. Пациент не переводится из ургентного отделения для окончательного лечения (за исключением операционной, реанимации или отделения специализированного вида помощи) до завершения вторичного осмотра и устранения критических нарушений. Травматическая болезньявляется патогенетической категорией, включающей комплекс системных патологических реакций организма в ответ на политравму, которая может приводить к дисфункции или недостаточности отдалённых органов и жизненных систем, непосредственно не затронутых травмирующим фактором. Системная реакция на травму вызывает общее воспаление в организме, называемое «синдром системного воспалительного ответа» (Systemic inflammatory response syndrome – SIRS). SIRS связан с синдромом общей слабости капиллярного русла, коагулопатией потребления и повышенной потребностью кислорода тканями. Если адекватная и своевременная неотложная помощь при политравме не может быть оказана ввиду тяжести травмы или отсутствия качественного медицинского сервиса, высокоэнергетические затраты приводят к истощению и «выгоранию» ресурсов организма. Процесс развивается от истощения иммуно-компетентных клеток и протеинов к критической иммуносупрессии и сепсису, далее прогрессируя через возрастающее поражение клеток к синдрому мультиорганной дисфункции (Multiple Organ Dysfuntion Syndrome – MODS) и, в конце, к летальной мультиорганной недостаточности (Multiple Organ Failure – MOF). Для улучшения исходов лечения наиболее тяжелых политравм Ганноверской школой политравмы в 1990 г. была предложена система так называемого «damage control» (контроль повреждений), согласно которой оперативное лечение повреждений, как внутренних органов, так и опорно-двигательного аппарата, расчленяется на два этапа: в первые сутки выполняются минимальные жизнеспасающие непродолжительные операции типа декомпрессивной трифинации или мини-трепанации черепа по поводу эпи- и субдуральных гематом, лапаротомии с наложением зажимов на ножку селезенки и тампонадой разрыва печени, пункционной эпицистомии и т.п., а переломы крупных костей, прежде всего бедра, иммобилизируются аппаратами наружной фиксации. Затем пострадавшему проводится интенсивная терапия до полной стабилизации гемодинамических и других показателей гомеостаза и через 1-2 сут. выполняются восстановительные операции на внутренних органах, а через 5-7 сут. и позже - малоинвазивный остеосинтез переломов длинных костей. Такая тактика значительно улучшила исходы тяжелых политравм и позволила сохранять жизнь и здоровье пострадавшим, ранее считавшимся безнадежными. Были выделены отдельные протоколы «контроля повреждений» для абдоминальной, торакальной, черепно-мозговой, спинальной и ортопедической травм, получившие соответствующие аббревиатур- ные обозначения - например, DCS (damage control surgery - «контроль повреждений» брюшной и грудной полости, DCO (damage control orthopedics - «контроль повреждений» опорно-двигательного аппарата. Термин «damage control» пока мало известен большинству отечественных травматологов, и до сих пор существуют рекомендации оперировать пострадавших с политравмой двумя и тремя бригадами хирургов, выполнять ампутации при низком артериальном давлении, производить открытый остеосинтез бедра при крайне тяжелой травме головного мозга и т.п. Заблуждением следует считать мнение, что хирургические вмешательства представляют собой противошоковые мероприятия, несмотря на наносимую дополнительную травму. На самом деле любая операция является агрессией и в той или иной степени ухудшает состояние пациента. У обескровленного пострадавшего с политравмой даже малая операционная кровопотеря может оказаться фатальной. Согласно оценке тяжести повреждений по AIS (Abbreviated Injury Scale), принятой в настоящее время в большинстве стран, критическими считаются те травмы, которые дают летальность 25% и более. К таковым относят, например, внутричерепные гематомы объемом более 80 см3, двусторонний большой гемоторакс, множественные разрывы печени с гемоперитонеумом более 1500 мл, множественные нестабильные переломы таза с разрывом сочленений и аналогичные повреждения в каждой из шести анатомических областей (структур) человеческого тела. Основанием для введения системы «damage control» послужили иммунологические исследования, проведенные у пострадавших с политравмой в 80-90-е годы XX века. Согласно результатам этих исследований, повреждение, т.е. разрушение тканей, вызывает местный воспалительный ответ (МВО) с повышением общей концентрации провоспалительных цитокинов. Уровень цитокинов коррелирует со степенью повреждения мягких тканей и костей. МВО активирует полиморфноядерные лейкоциты, которые прикрепляются к капиллярным эндотелиальным клеткам и стимулируют высвобождение свободных кислородных радикалов и протеаз, результатом чего является повреждение стенки сосуда, что ведет к интерстициальному отеку. Все эти процессы известны за рубежом как синдром множественной органной дисфункции (MODS), а в нашей стране как синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром). Высвобождение провоспалительных цитокинов и продуктов поврежденных клеток формирует системные воспалительные изменения, чему способствует наличие ишемизированных. мертвых и инфицированных тканей. Этим объясняется высокая частота инфекционных осложнений (прежде всего пневмоний) у пострадавших с политравмой и специфических осложнений типа респираторного дистресс-синдрома взрослых, ранней полиорганной недостаточности и т.п. Для того чтобы применять «damage control» на практике, необходимо тщательно оценивать три фактора: 1) тяжесть исходной травмы («первый удар» - the first hit); 2) биологическую конституцию пациента (возраст, масса тела, сопутствующие заболевания); 3) число необходимых травматологических операций, их ожидаемую продолжительность и травматичность (кровопотеря). Эти операции являются «вторым ударом» (second hit) для тяжело пострадавшего. Глубинные механизмы фатального действия «второго удара» до конца не исследованы, но ясно, что они характеризуются системным воспалением в сочетании с микроваскулярными повреждениями, нарастающим интерстициальным отеком, прежде всего легких, и полиорганной недостаточностью. Этим можно объяснить случаи, когда у тяжело пострадавших, которым выполнено несколько операций, кровопотеря формально восполнена переливанием донорской крови, восстановлен кислотно-щелочной и электролитный баланс, тем не менее, через 1-2 сут. развиваются тяжелые осложнения со смертельным исходом. С прогрессом лабораторных технологий становится возможным количественно оценить воспалительный ответ на травму и оперативные процедуры. Маркерами воспаления являются цитокины (интерлейкины). Наиболее надежным маркером оказался интерлейкин-6, который может быть использован для прогнозирования развития ДВС-синдрома. Концепция «damage control» в ортопедии применяется только при переломах бедра, таза с повреждением переднего и заднего полукольца, множественных переломах длинных костей нижних конечностей, отрывах бедра, голени. Большое значение имеет то, с повреждением каких областей сочетается травма опорно-двигательного аппарата. Более всего на исход травмы и развитие осложнений влияют закрытая травма груди и черепно-мозговая травма. Тяжелая закрытая травма груди всегда сопровождается повреждениями паренхимы легких, которые далеко не во всех случаях могут быть выявлены при рентгенологическом исследовании. Переломы бедра и голени сопровождаются жировой эмболией малого круга кровообращения, что усугубляет легочные расстройства. Внутрикостный остеосинтез бедра с рассверливанием костномозгового канала, выполненный в первые сутки после травмы, резко усиливает жировую эмболизацию, поэтому респираторный дистресс-синдром взрослых и пневмония развиваются у таких пострадавших чаще, чем у не оперированных больных. Если у пациента наряду с переломами бедра и голени имеется тяжелая черепно-мозговая травма, то при раннем остеосинтезе снижается церебральная перфузия и возможен добавочный инсульт поврежденного мозга. Этим можно объяснить случаи, когда пациента после остеосинтеза бедра не удается перевести на спонтанное дыхание, тога как до операции он дышал самостоятельно. Для эффективного применения «damage control» необходимо определить соответствующую группу пострадавших. Клинический опыт подсказывает, что придерживаться тактики контроля тяжести повреждения целесообразно в следующих так называемых «пограничных» случаях, когда неясен прогноз и имеются затруднения в выборе оптимальной лечебной тактики. Конкретные действия травматолога при применении тактики «damage control» заключаются в следующем. При поступлении тяжело пострадавшего приоритет по-прежнему отдается операциям на внутренних органах живота, малого таза, груди, головном мозге. Однако выполнение этих операций также разбивается на две и в исключительных случаях - на три фазы. В первую фазу при минимальной стабилизации состояния пострадавшего (артериальное давление на уровне 90 мм рт. ст., пульс 120 в минуту) производят дренирование плевральной полости для устранения пневмо- или гемоторакса, затем лапаротомию с пережатием кровоточащих сосудов (ножки селезенки, почки) временными зажимами (клипсами), разрывы печени тампонируют, поврежденную кишку выводят и изолируют от свободной брюшной полости. В ране зашивают только кожу непрерывным швом. После этого продолжают реанимационные мероприятия. Если удается стабилизировать состояние пациента, через 24-36 ч. его вновь берут в операционную, раскрывают лапаротомную рану и выполняют вторую фазу оперативного лечения - спленэктомию, ушивание ран печени, ран кишечника с полным ушиванием лапаротомной раны. Повреждения опорно-двигательного аппарата в первую фазу фиксируют гипсовыми лонгетами, переломы бедра и голени - стержневыми аппаратами наружной фиксации. Раны и открытые переломы у крайне тяжелых больных не подвергают хирургической обработке, а только промывают антисептиками, удаляют видимые инородные тела, края обкалывают антибиотиками и закрывают повязками с антисептиками. При травматических отрывах конечностей накладывают зажимы на магистральные сосуды, обрабатывают раны перекисью водорода и антисептиками, обкалывают антибиотиками и накладывают повязки с антисептиками. После этого продолжают интенсивную терапию. Хирургическую обработку открытых переломов, ампутации производят также через 24-36ч. после выполнения второй фазы операций по поводу повреждений живота, сделав перерыв между этими операциями на 2-3ч., особенно если во время лапаротомии отмечалось падение давления. Проведение каких-либо одномоментных операций двумя и тремя бригадами хирургов исключается. Травматичный погружной остеосинтез по поводу закрытых переломов откладывается на 6-8-е сутки, но допускается малоинвазивный интрамедуллярный остеосинтез бедра и голени на 3-5-е сутки с целью облегчения ухода за пострадавшим и придания ему большей мобильности. Применение такого гибкого подхода к лечению «больших переломов» у пострадавших с политравмой позволило существенно снизить частоту общих осложнений. Так, частота респираторного дистресс-синдрома взрослых уменьшилась с 40 до 15-20%, пневмонии и сепсиса - более чем в 2 раза. Соответственно снизилась и летальность. Следует сказать, что «контроль ортопедических повреждений» не является принципиально новым положением. Индивидуальный подход к лечению пострадавших отечественными учеными пропагандируется в течение последних 15-20 лет. Заслугой представителей Ганноверской школы политравмы, выдвинувших в 1990 г. понятие «damage control», является то, что они обосновали эту тактику, исходя не только из клинического опыта, но и из глубокого изучения изменений в иммунной системе, биохимических сдвигов, морфологических изменений в легких, что позволило объективизировать выбор тактики лечения в зависимости от различных сочетаний повреждений и тяжести состояния пациента. Таким образом,«Damage control» - тактика лечения жизнеопасных и критических политравм, согласно которой в зависимости от тяжести состояния пострадавшего, оцененной по объективным показателям, в раннем периоде применяются только те методы, которые не вызывают серьезного ухудшения состояния пациента.«Контролю ортопедических повреждений» подлежат пострадавшие при наличии серьезных травм груди, черепа, органов живота и забрюшинного пространства.«Damage control» в травматологии опорно-двигательного аппарата состоит из двух фаз. В первую фазу в течение 24 ч с момента травмы у пострадавших, находящихся в критическом состоянии, выполняется минимум травматологических пособий (они выполняются во вторую очередь после операций на головном мозге и внутренних органах живота) с иммобилизацией переломов гипсовыми повязками и аппаратами наружной фиксации, после чего продолжается интенсивная терапия. Погружной остеосинтез производится на 6-8-й день после травмы при полной стабилизации состояния пациента (вторая фаза).У крайне тяжелых больных на раннем этапе исключено выполнение операций двумя и тремя бригадами хирургов; если во время даже минимальной операции состояние пациента ухудшается, делается перерыв между операциями для продолжения интенсивной терапии. |
