Забрюшнное пространство и малый таз. Операции на органах забрюшинного пространства и таза
 Скачать 9.25 Mb. Скачать 9.25 Mb.
|
ОПЕРАЦИИ НА ЖЕНСКИХ ПОЛОВЫХ ОРГАНАХПункция брюшной полости через задний свод влагалища. Показания: необходимость определения характера содержимого прямокишечно-маточного углубление. Эвакуация экссудата, гноя, введение жидкости или газа в брюшную полость. Положение больной: на спине. Конечности фиксированы в «гинекологической» позе. Обезболивание: местная анестезия, наркоз. Пункция свода при фиксации шейки матки. Во влагалище вводят зеркала. Заднюю губу шейки матки фиксируют пулевыми щипцами и оттягивают к лобковому симфизу. Обнажается задний свод. Длинной иглой на сухом шприце производят прокол заднего свода у шейки матки (рис. 34). Иглу продвигают на 10–20 мм параллельно оси таза. Поршнем шприца отсасывают содержимое. Иглу смещают в зависимости от наличия и объема содержимого в полости таза. Вскрытие абсцесса прямокишечно-маточного пространства. Ограниченные абсцессы могут быть следствием перитонита или операции на органах малого таза. Вскрытие абсцесса нередко является продолжением пункции заднего свода влагалища (см. выше). После получения гноя производят разрез по ходу пунктирующей иглы. В полость гнойника вводят дренаж, который подшивают и фиксируют к краю раны. Во влагалище рыхло вводят тампон, снимают щипцы с шейки матки, удаляют зеркала. Если абсцесс образовался после предшествующей операции около культи влагалища, то его дренируют, сняв швы и раздвинув края раны. Операции при апоплексии яичника. Показания: кровотечение из разрыва фолликула в кистозно- или рубцово-измененном яичнике. Кровотечение иногда бывает значительным. Положение больной: на спине; иногда используют положение Тренделенбурга. Вскрытие абсцесса прямокишечно-маточного пространства. Ограниченные абсцессы могут быть следствием перитонита или операции на органах малого таза. Вскрытие абсцесса нередко является продолжением пункции заднего свода влагалища (см. выше). После получения гноя производят разрез по ходу пунктирующей иглы. В полость гнойника вводят дренаж, который подшивают и фиксируют к краю раны. Во влагалище рыхло вводят тампон, снимают щипцы с шейки матки, удаляют зеркала. Если абсцесс образовался после предшествующей операции около культи влагалища, то его дренируют, сняв швы и раздвинув края раны. 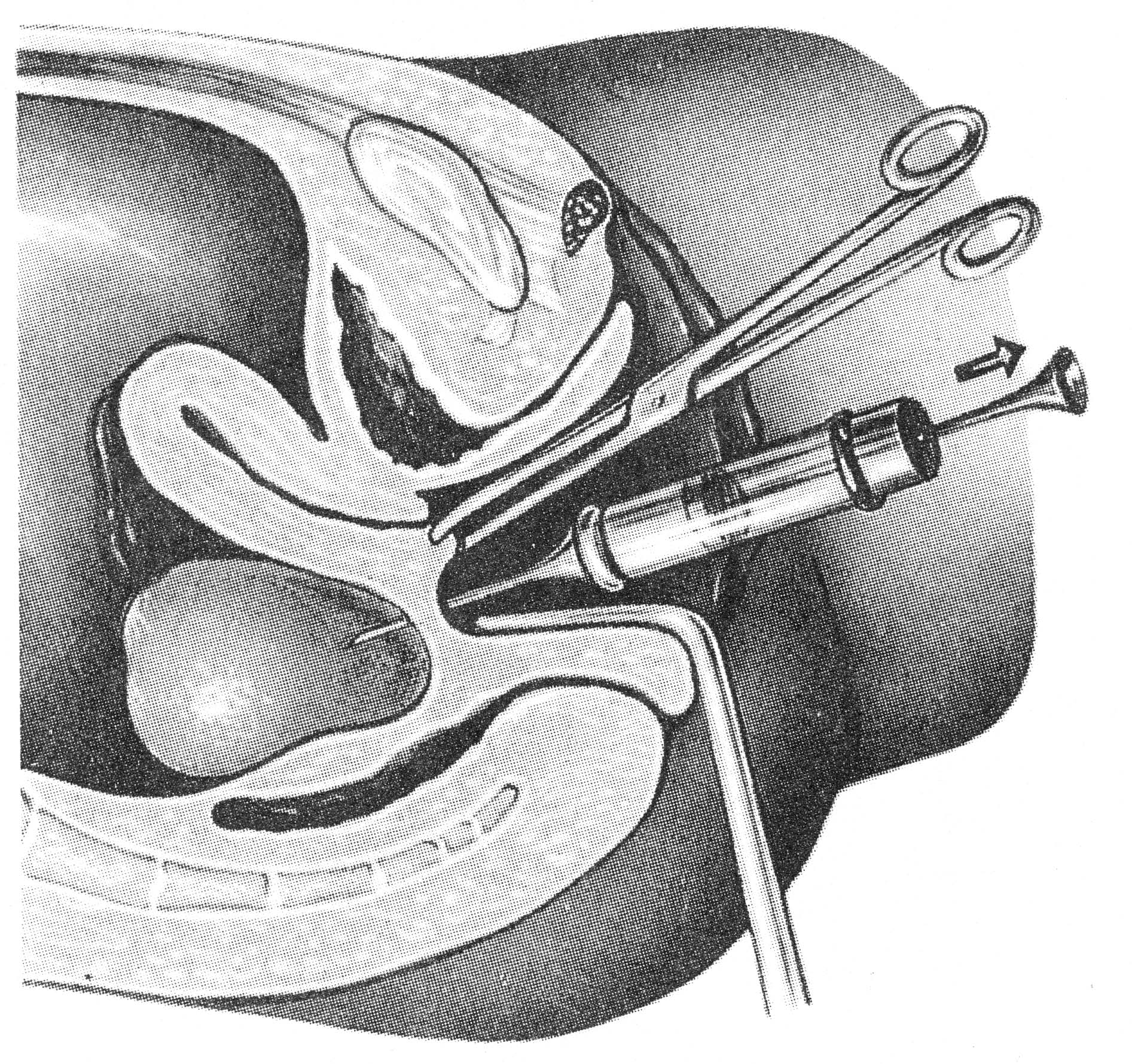 Рис. 34. Пункция брюшной полости через задний свод влагалища. Операции при апоплексии яичника. Показания: кровотечение из разрыва фолликула в кистозно- или рубцово-измененном яичнике. Кровотечение иногда бывает значительным. Положение больной: на спине; иногда используют положение Тренделенбурга. Доступ. Нижняя срединная или поперечная лапаротомия. Послойно вскрывают брюшную полость. Расширяют рану при помощи ранорасши-рителя и зеркал. Если мешает кишечник, то больному придают положение Тренделенбурга. В лапаротомную рану вводят большую влажную салфетку, и с ее помощью оттесняют кверху петли кишечника брюшным зеркалом. Зеркало удерживает ассистент. Хирург левой рукой охватывает кровоточащий яичник, располагая его между II и III пальцами, и осторожно подтягивает его в рану. Яичник можно приблизить к ране марлевой петлей из длинной салфетки; при этом марлевой салфеткой обертывают ножку яичника и подтягивают его в рану. Марлевая петля одновременно пережимает сосуды и способствует уменьшению кровотечения. «Хватающие» инструменты накладывать на яичник нельзя. В зависимости от величины разрыва и характера изменений в яичнике производят прошивание 8-образным сдавливающим швом места разрыва круглой иглой. В некоторых случаях производят клиновидное иссечение поврежденного участка с наложением швов рассасывающимися нитями (узловые или 8-образные швы). Разрез производят продольно или поперечно к длиннику яичника. Овариэктомию практически не производят. При резекции яичника, особенно кистозно-измененного, следует оставлять хоть часть ткани. Швы завязывают на весу, чтобы они не прорезали ткань яичника. Нити срезают осторожно, не натягивая их. Допускается осторожное вылущивание кисты или прокалывание иглой без рассечения здоровой ткани. Завершение операции. Перед завершением операции обследуют придатки противоположной стороны и другие органы малого таза. Тщательно осушают брюшную полость, особенно малый таз, и послойно зашивают рану брюшной стенки. Удаление опухоли яичника на ножке. Показания. В практике неотложной хирургии встречается перекрученная киста (опухоль) яичника. Доступ: нижняя срединная или поперечная лапаротомия. Оперативный прием. Опухоль необходимо отграничить от органов брюшной полости и вывести в рану. На ножку опухоли, состоящую из собственной и подвешивающей связок, брыжейки яичника, накладывают зажимы. Ножку не раскручивают из-за опасности ее разрыва. При опухоли с большой полостью производят ее пункцию и удаление содержимого, эта процедура может облегчить выведение опухоли в рану. Опухоль, имеющую признаки озлокачествления, пунктировать не рекомендуется. Далее между зажимами отсекают ножку опухоли и удаляют ее. Структурные образования остающейся части ножки последовательно лигируют рассасывающимися нитями. Часть нитей не срезают, а связывают между собой для укрытия культи ножки. Производят перитонизацию с использованием близлежащих участков брюшины и круглой связки. Завершение операции. Производят туалет брюшной полости. Послойно зашивают рану брюшной стенки. Ошибки и опасности: 1) разрушение яичника при захватывании его инструментами; 2) прорезание швов (следует накладывать швы круглой иглой и завязывать нити очень осторожно, на весу). Операции при нарушенной внематочной беременности. Показания: кровотечение в брюшную полость. Обезболивание: наркоз. Доступы: нижняя срединная лапаротомия; поперечный разрез по Пфанненштилю. Удаление маточной трубы. Операцию производят при трубной беременности или при воспалительных изменениях. Оперативный прием. После расширения раны брюшной стенки хирург вводит руку в малый таз и отыскивает измененную трубу, выводит ее в рану и осматривает (рис. 35, а). Если принимают решение об удалении трубы, то накладывают на ее брыжейку зажимы параллельно ходу трубы (рис. 35, б). Трубу отсекают. Брыжейку прошивают под зажимом и перевязывают рассасывающимися нитями начиная от воронки трубы; перешеек трубы пережимают и перевязывают у края рога матки. Осторожно! Необходимо сохранить яичниковую артерию. Иссечение интрамуральной части трубы сейчас не производят. Трубу удаляют, культю смазывают спиртовым раствором йода. Производят дополнительный гемостаз. Осуществляют перитонизацию остатков брыжейки окружающими тканями. Культю трубы перитонизируют подшиванием круглой связки матки (рис. 35, в, г). Если пациентка настаивает на сохранении трубы для будущей беременности, то производят сохраняющие операции. Через разрез трубы удаляют плодное яйцо, и зашивают рану. Если стенка трубы разрушена и технически зашить рану невозможно, то производят резекцию трубы. Для восстановления трубы целесообразнее использовать микрохирургическую технику (увеличительные линзы, атравматичный шовный материал, микроинструменты). Сшивание стенок пересеченной трубы лучше производить на полимерной трубке-протекторе, введенной в просвет трубы и удаляемой по завершении наложения швов. Завершение операции. Производят гемостаз, удаляют содержимое из полости таза и живота, включая плодное яйцо. Послойно зашивают рану брюшной стенки. Ошибки и опасности: 1) оставление плодного яйца в брюшной полости, что грозит последующей его имплантацией и развитием эктопической беременности; 2) при обработке брыжейки трубы существует опасность перевязки артерии, питающей яичник. Удаление маточной трубы и яичника. Показания: гнойное воспаление придатков с образованием тубоовариальной воспалительной «опухоли» (при ограниченном гнойном воспалении удаляют только пораженный орган). Положение больной: на спине. Обезболивание: наркоз. Доступ: нижняя срединная или поперечная лапаротомия. Оперативный прием. На основание трубы накладывают зажимы. Ассистент приподнимает на зажиме трубу и натягивает тазовую связку. При отграничении воспалительной опухоли зажимами необходимо остерегаться захватывания мочеточника. Отсекают воспалительную опухоль. Ткани под зажимами прошивают и перевязывают рассасывающимися нитями. Трубу перевязывают и отсекают у основания. Собственную связку яичника пережимают, пересекают и перевязывают отдельно. Производят перитонизацию ложа придатков матки. 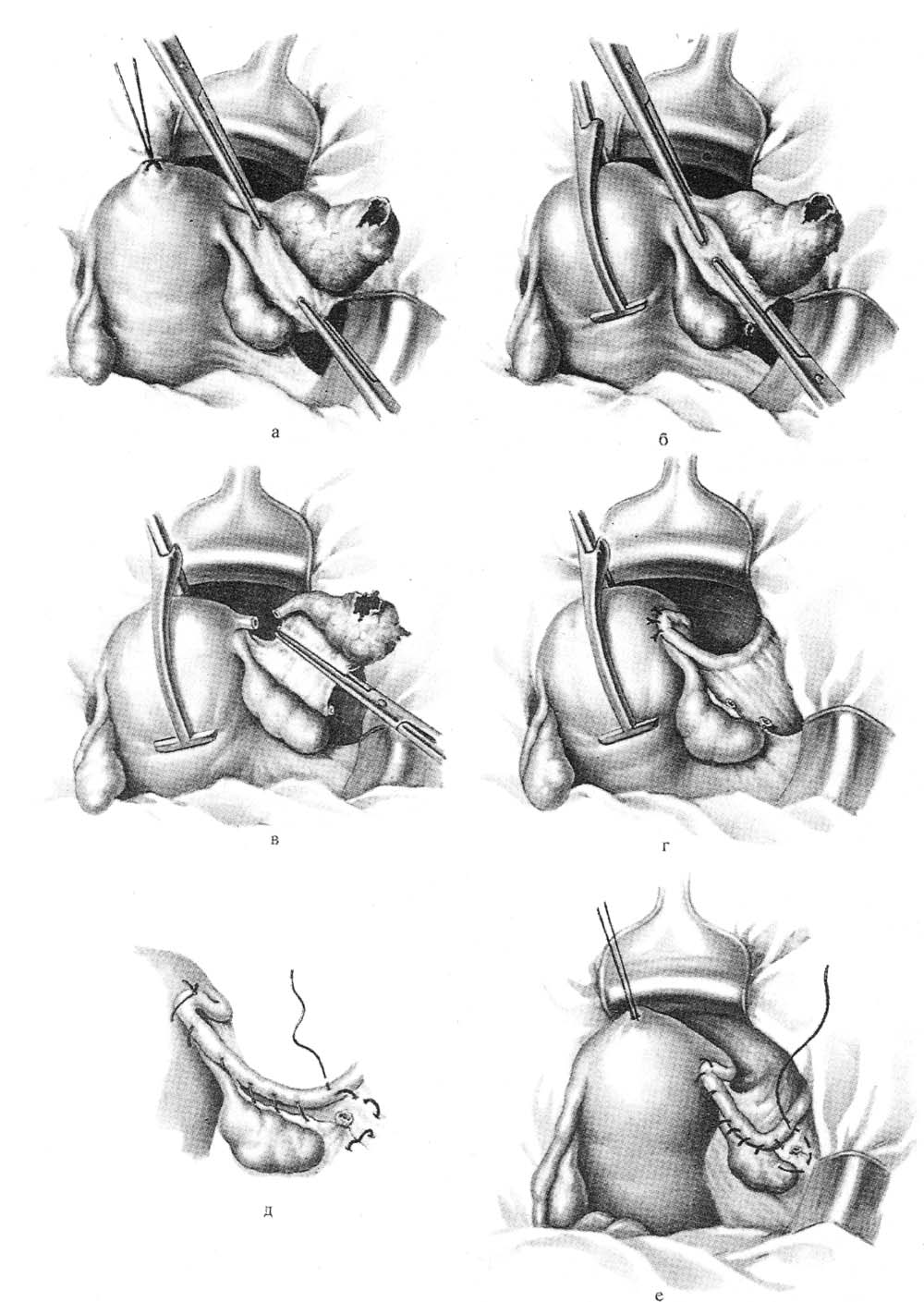 Рис. 35. Операция при трубной беременности. а – наложение на маточный конец трубы и ее брыжейку двух зажимов; б – постепенный захват зажимами полностью всей брыжейки трубы; в – наложение зажима на среднюю часть брыжейки, резекция маточной трубы; г – петля круглой связки подшита к углу матки и покрывает культю резецированной трубы; д – непрерывным кетгутовым швом подшивают круглую связку матки к оставшейся части брыжейки трубы и заканчивают шов полукисетом; е – круглую связку при недостаточной части брыжейки подшивают к яичнику, заканчивая шов полукисетом. ОПЕРАЦИИ НА ПРОМЕЖНОСТНОИ ЧАСТИ ПРЯМОЙ КИШКИ Операции при геморрое. Увеличенные геморроидальные узлы имеются примерно у 50% людей. Этому способствуют частые запоры и поносы, сильный и длительный кашель, рвота, перенапряжение мышц живота при подъеме тяжестей или при выполнении определенных физических упражнений, при опухолях органов таза и беременности, портальной гипертензии. По поводу геморроя производят геморроидэктомию. Показания: упорное кровотечение из геморроидальных узлов, а также выпадение и отсутствие самостоятельного вправления узлов после дефекации. Условия подготовки: отсутствие воспаления в области заднего прохода. Очистка кишечника приемом слабительных препаратов за 2 сут до операции. Вечером накануне перед операцией дважды ставят очистительную клизму и утром клизму за 2 – 3 ч до начала операции. Обезболивание: наркоз, спинномозговая или эпидуральная анестезия. Положение больного: на операционном столе, лежа на спине с приподнятыми ногами и слегка выступающим за край стола тазом. Сначала осматривают заднепроходный канал при помощи ректальных зеркал. Ректальными зеркалами хирург расширяет сфинктер заднего прохода. Захватывая слизистую оболочку на 3–7–11 часах условного циферблата зажимами Алисеа, латерально отводят геморроидальный комплекс (наружный и внутренний узлы – рис. 36, а, б). Вначале ассистент отводит кнаружи фиксированный на слизистой оболочке зажим Алисеа на 3 часах условного циферблата, а хирург на внутренний геморроидальный узел накладывает зажим Люэра и другой рукой ниже на основание узла накладывает зажим Бильрота (рис. 36, в). Убедившись в надежности наложенных зажимов, хирург скальпелем пересекает ткани между зажимами, тем самым удаляя внутренний узел; рассасывающейся нитью прошивает узловыми или обвивным швом слизистую оболочку прямой кишки под зажимом Бильрота. После этого зажим аккуратно снимают и нить завязывают. Убедившись в отсутствии кровотечения из ложа удаленного внутреннего узла, латеральное наружного узла делают разрез кожи, в этот разрез перенакладывают зажим Алисса, захватывая край отсеченной кожи, и с его помощью ассистент оттягивает кожу кнаружи (рис. 36, г). Хирург острым путем препарирует кожу в медиальном направлении, выкраивая кожный лоскут до слизистой оболочки, не повреждая при этом мышечные волокна сфинктера заднего прохода. Дойдя до слизистой оболочки заднепроходного канала, отсекают наружный геморроидальный узел вместе с выкроенным участком кожи. Образовавшийся канал зашивают наглухо (рис. 36, д). Таким же образом обрабатывают узлы на 7 и 11 часах условного циферблата (рис. 36, е). По другой модификации производят удаление геморроидальных образований с полным восстановлением целости слизистой оболочки (рис. 37). 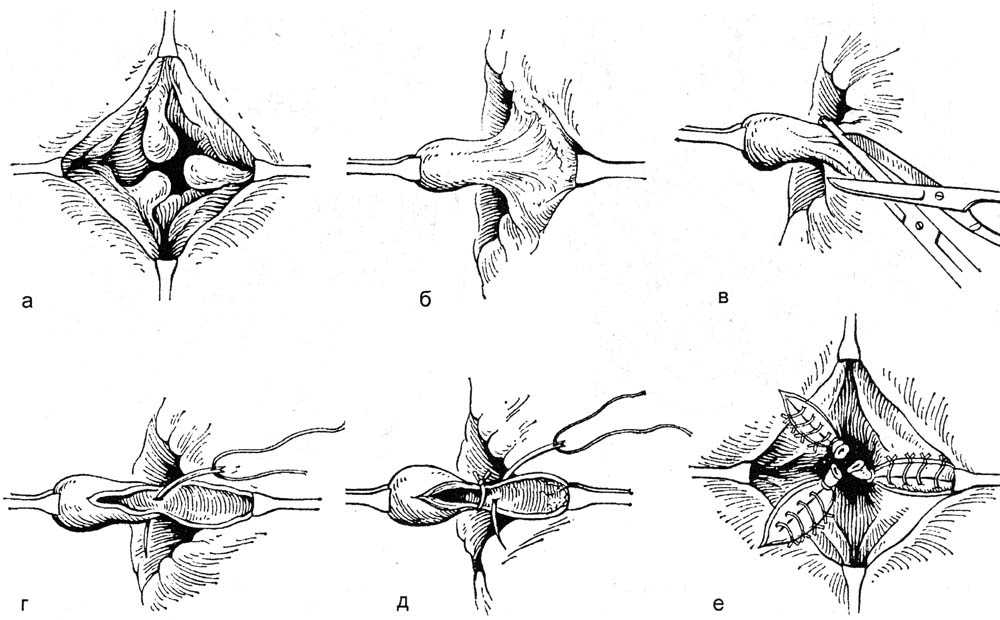 Рис. 36. Геморроидэктомия. 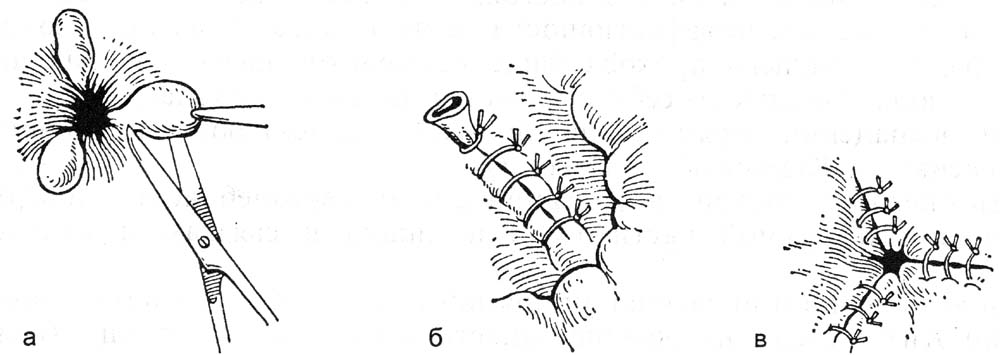 Рис. 37. Геморроидэктомия с полным восстановлением слизистой оболочки. Операции при выпадении прямой кишки. Выпадение прямой кишки – состояние, при котором кишка выворачивается наружу через задний проход. По характеру выпадающего участка различают три формы выпадения [Аминев A.M., 1938]: 1) выпадение заднего прохода; 2) выпадение прямой кишки; 3) выпадение с инвагинацией прямой и сигмовидной кишки. Существует несколько методов хирургического лечения этого сложного патологического состояния, и применяются они в зависимости от формы выпадения: 1) операции, суживающие задний проход; 2) пластические операции на тазовом дне; 3) резекция прямой или сигмовидной кишки; 4) внутрибрюшинные ректопексии. Многие хирургические приемы, описанные в различных руководствах по хирургии и проктологии, в настоящее время применяют редко в силу их травматичности и неэффективности. В настоящее время при изолированном выпадении заднего прохода чаще применяют операцию Миллигана – Моргана, включающую в себя суживание заднего прохода. При выпадении прямой кишки чаще выполняют внутрибрюшную ректопексию по Кюммелю – Зеренину. Суть операции состоит в фиксации швами переднебоковой поверхности сигмовидной и прямой части толстой кишки к связкам и надкостнице крестца. При выпадении и инвагинации прямой и сигмовидной кишки производят резекции этих частей с наложением анастомозов «конец в конец». Подобные операции производят внутрибрюшинным и брюшинно-промежностным доступами. Ректопексия по Кюммелю – Зеренину. Операция фиксации прямой кишки наиболее часто применяется в проктологической практике. Показание: выворачивание прямой кишки через задний проход наружу. Положение на операционном столе: лежа на спине с валиком под крестцом. Оперативный доступ: нижняя срединная лапаротомия. Оперативный прием. После вскрытия брюшной полости петли тонкой кишки отводят кверху, сигмовидную кишку – влево. Над крестцом, на 2 – 3 см ниже мыса, рассекают париетальный листок брюшины, обнажая продольную связку позвоночника. Далее к этой связке и надкостнице крестца фиксируют прямую кишку тремя-четырьмя швами. В швы захватывают серозно-мышечные слои кишки. Завершение операции. Париетальный листок брюшины подшивают к прямой кишке. Рану брюшной полости зашивают наглухо. Иссечение слизистой оболочки прямой кишки по Лонгу. При умеренной степени выпадения прямой кишки применяют способ циркулярного одномоментного иссечения слизистой оболочки с геморроидальными узлами при помощи степлера (способ предложил A.Long в 1993 г.– рис. 38, а). Техника вмешательства: 1) в прямую кишку вводят дилататор заднего прохода (рис. 38, б); 2) через дилататор вводят аноскоп для наложения на слизистую оболочку кисетного шва (рис. 38, в); кисетный шов накладывают на расстоянии 5 см и более от зубчатой линии, что определяется степенью выпадения прямой кишки; 3) вводят степлер, головку его располагают над кисетным швом; при помощи умеренного натяжения кисета подвижную часть слизистой оболочки затягивают в аппарат (рис. 38, г); при нажатии ручки происходит автоматическое отсечение и одновременное прошивание скобками слизистой оболочки (рис. 38, д); в некоторых случаях накладывают дополнительные отдельные швы. Завершение операции. Производят туалет слизистой оболочки и удаление инструментов. Операции при трещинах заднего прохода. Показания: наличие грубого дефекта слизистой оболочки заднепроходного канала, крайне болезненного и не заживающего при ранее примененных консервативных методах лечения. Оперативный прием: расширение сфинктера заднего прохода ректальным зеркалом, иссечение дефекта слизистой оболочки и перианаль-ного участка кожи в пределах здоровой ткани (рис. 39). Низведение слизистой оболочки прямой кишки и подшивание ее к образовавшемуся дефекту. Завершение операции. Производят туалет слизистой оболочки, вводят тампоны с водорастворимой мазью. 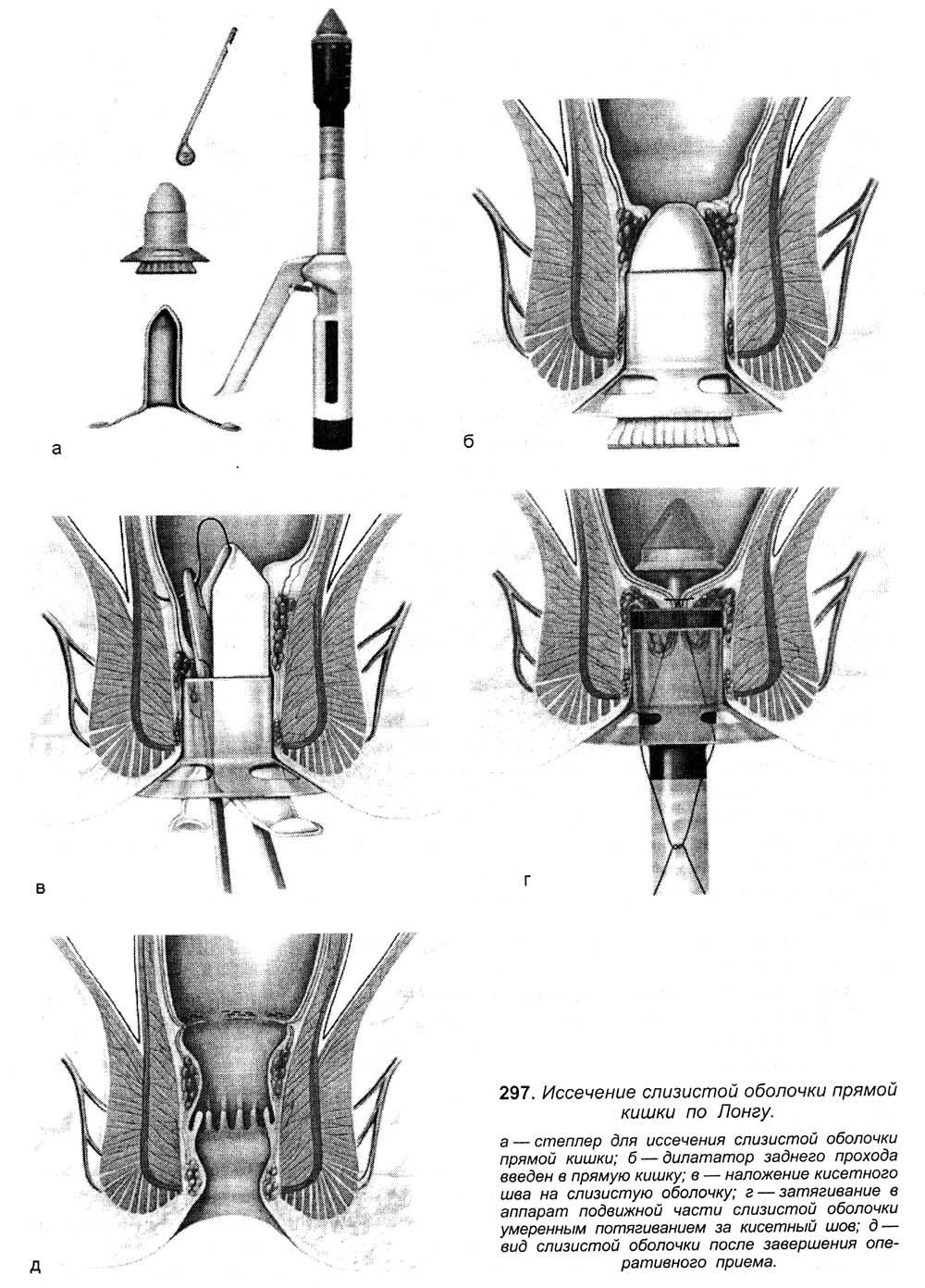 Рис. 38. Иссечение слизистой оболочки прямой кишки по Лонгу 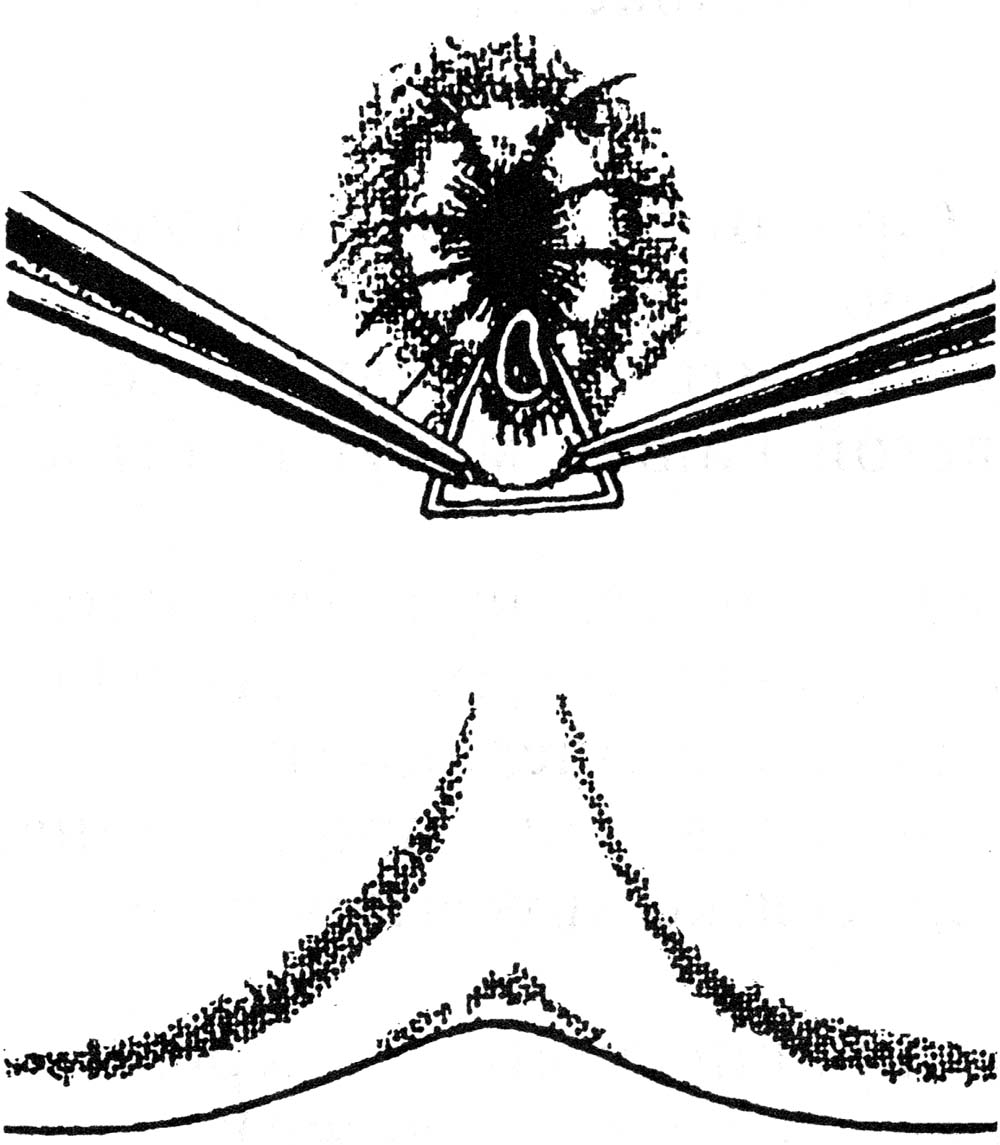 Рис. 39. Иссечение трещины с треугольным лоскутом кожи по Габриэлю. Хирургическое лечение острых парапроктитов. Согласно классификации А.М. Аминева, выделяют следующие виды острых парапроктитов: подслизистый, подкожный, седалищно-прямокишечный, тазово-прямокишечный, позадипрямокишечный (рис. 40).  Рис. 40. Схема расположения гнойников при остром парапроктите. а – фронтальный разрез таза; б – сагиттальный разрез таза; 1 – пельвиоректальный абсцесс; 2 – седалищно-прямокишечный абсцесс; 3 – подкожный (перинеальный) абсцесс; 4 – позадипрямокишечный (ретроректальный) абсцесс. Показание: наличие очага острого гнойного воспаления в перианаль-ной подкожной жировой клетчатке. Обезболивание: наркоз. Положение больного на операционном столе: лежа на спине с приподнятыми ногами в «гинекологическом» положении. Оперативный прием. Гнойник вскрывают в месте его наибольшего выпячивания. Разрез кожи полулунный, на расстоянии не менее 2 см от заднего прохода. После отхождения гноя необходимо выполнить ревизию раны для устранения затеков. При гнойниках, расположенных выше мышечной диафрагмы таза, разрезы и ревизию раны нужно выполнять под контролем пальца, введенного в прямую кишку. Завершение операции: все кровоточащие участки раны обязательно прошивают рассасывающейся нитью, выполняют туалет, и рану рыхло заполняют тампоном с водорастворимой мазью. Оперативное лечение свищей прямой кишки. Выделяют три вида свищей (рис. 41): 1) полные свищи (открываются на коже и слизистой оболочке); 2) неполные наружные свищи (отверстие на коже); 3) неполные внутренние свищи (выход только на слизистой оболочке кишки). Показание: наличие свищевого хода, расположенного параректально. Во время операции свищевой ход исследуют зондом для определения характера сообщения его с просветом прямой кишки и отношения его к сфинктеру заднего прохода. Оперативный прием. В прямую кишку вводят сухой тампон на зажиме, а в свищевой ход – краситель (метиленовый синий), после чего тампон на зажиме из прямой кишки извлекают и при наличии на нем красителя делают заключение о наличии связи свища с просветом прямой кишки. 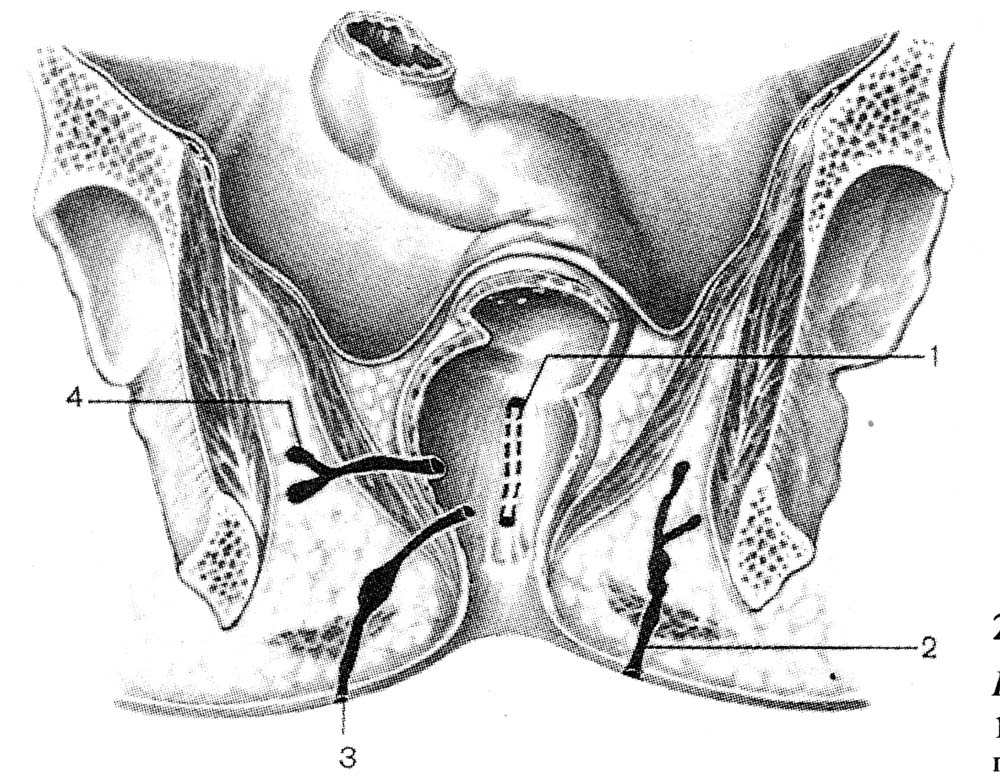 Рис. 41. Ректальные свищи. 1 – полный внутренний; 2 – неполный наружный; 3 – полный наружный; 4 – неполный внутренний. Далее в свищевой ход вводят зонд, а в прямую кишку – ректальное зеркало. При помощи последнего сфинктер расширяют, а свищевой ход иссекают, ориентируясь на введенный в него зонд и следы красителя в окружающих тканях. После иссечения всех оставшихся окрашенных красителем тканей производят тщательный гемостаз. Завершение операции: вводят тампон с водорастворимой мазью в просвет прямой кишки. Рану не зашивают. Ошибки и опасности: 1) излитие содержимого из прямой кишки (при операциях на прямой кишке следует накануне производить тщательную очистку кишечника; однако в день операции утром очистительную клизму ставить не следует; после растяжения сфинктера остатки содержимого толстой кишки могут излиться в зону операционного поля); 2) длительный спазм наружного сфинктера заднего прохода после операции (для предупреждения рекомендуется производить инструментальное или пальцевое его растяжение в начале или в процессе операции); 3) возможность ранения сосудов, расположенных в зоне прошивания, иглой при фиксации прямой кишки к передней связке позвоночника по способу Кюммеля – Зеренина; 4) длительные боли после операции при прошивании и перевязке геморроидальных узлов (в шов не должны попадать участки кожи). |
