|
|
Основы реанимации. Асфиксия. Основы сердечнолегочной реанимации. Асфиксия, утопление, электротравма
УТВЕРЖДАЮ
Начальник 72 ПСЧ ФГКУ «19 отряд
ФПС по Ленинградской области»
майор внутренней службы
А.А. Яковлев
«____» ____________________ 2018
Методический план
проведения занятий с дежурным караулом
по предмету: «Оказание первой помощи»
Тема: Основы сердечно-легочной реанимации. Асфиксия, утопление, электротравма
Вид занятия: лекция и практическое занятие Отводимое время: 135 (мин)
Цель занятия: обучить личный состав караулов оказанию доврачебной помощи
Литература, используемая при проведении занятия:
- «Учебник спасателя» С.К. Шойгу.Основы доврачебной помощи М.-89 Величко Н.В.;
- «Подготовка пожарных и спасателей. Медицинская подготовка» Учебное пособие;
- «Медицинская подготовка» В.В.Трушников;
- Первая медицинская помощь при ДПП.
Развернутый план занятия:
№ п/п
|
Учебные вопросы (включая контроль занятий)
|
Время (мин)
|
Содержание учебного вопроса, метод обработки и материальное обеспечение (в т.ч. технические средства обучения) учебного вопроса
|
1
|
2
|
3
|
4
|
1.
|
Подготовительная часть
|
10
|
Сбор личного состава в учебном классе. Проверка готовности личного состава к занятию. Руководитель занятия излагает задачи и цель занятия.
|
2.
|
Основная часть
|
110
|
Понятие о реанимации. Терминальные состояния, определение признаков клинической и биологической смерти. Определение объёма и последовательности реанимационных мероприятий.
Проведение искусственного дыхания методами «рот – в рот», и «рот – в нос», с помощью воздуховода. Методы элементарной сердечно – лёгочной реанимации одним и двумя спасателями.
Для нормальной жизнедеятельности организма необходима постоянная доставка кислорода к клеткам, осуществляемая одновременной и неразрывной работой органов дыхания и кровообращения; поэтому остановка дыхания и (или) кровообращения приводит к быстро нарастающему кислородному голоданию тканей всего организма, в конечном счете, к биологической (окончательной) смерти организма. Однако, чаще всего, остановке дыхания и кровообращения предшествует «подготовительный» период - так называемые терминальные состояния. При этих состояниях в организме происходят столь тяжёлые острые нарушения функций жизненно важных органов и систем, при которых организм сам не в состоянии справится с возникшими нарушениями. Терминальные состояния включают преагональный период и агонию, а также (после остановки дыхания и кровообращения) - клиническую смерть.
Преагональный период - начальный этап умирания, при котором происходят тяжёлые нарушения функций всех жизненно важных систем организма.
Нарушения функций центральной нервной системы проявляются различной степенью расстройствами сознания больного или пострадавшего от лёгкой заторможенности до глубокой комы - и могут сопровождаться двигательным и психическим возбуждением, судорогами.
Нарушения дыхания в этот период носят различный характер. Дыхание может быть частым поверхностным или редким. Может быть неритмичным. В любом случае эти нарушения дыхания сопровождаются тяжёлым кислородным голоданием тканей, одним из признаков которого является изменение цвета кожных покровов, которые могут быть бледными, синими, серыми и иметь другие оттенки.
Нарушения кровообращения характеризуются падением артериального давления, резким учащением пульса (становится нитевидным), тяжёлым нарушением тканевого кровообращения (положительный симптом ногтевого ложа), резким изменением цвета кожных покровов и видимых слизистых оболочек.
Преагональное состояние, развиваясь, заканчивается глубокой комой, при которой артериальное давление падает до нуля, пульс резко учащается и становится нитевидным, дыхание неравномерное поверхностное, затрудненное, кожные покровы бледные, холодный липкий пот. При дальнейшем углублении комы зрачки расширяются, реакция их на свет исчезает. В конце преагонального периода иногда наблюдается терминальная пауза - кратковременная остановка дыхания при сохранении ослабленной сердечной деятельности. В дальнейшем дыхание возобновляется, и пострадавший переходит в состояние агонии.
Агония. В этой стадии терминального состояния пульс и артериальное давление не определяются; реакция зрачков на свет отсутствует. Дыхание низкой амплитуды или судорожное, иногда с участием скелетных мышц.
Смерть не наступает непосредственно в момент прекращения дыхания и (или) кровообращения, и между этим моментом и собственно смертью (биологической) существует ещё одно «своеобразное переходное состояние, которое еще не является смертью, но уже не может быть названо жизнью» (В. А. Неговский). Такое состояние называется клинической смертью. В этот период, наступающий немедленно после остановки дыхания и сердца, полностью исчезают все проявления жизнедеятельности, но необратимые повреждения клеток, прежде всего ЦНС, пока еще отсутствуют.
Длительность периода клинической смерти ограничивается устойчивостью к глубокому кислородному голоданию и дефициту питательных веществ именно клеток коры головного мозга. Разрушение их начинается с первых минут умирания, однако еще и через 5—6 минут (а иногда и в более поздние сроки) изменения в большей части клеток еще обратимы. Следует запомнить, что длительность периода клинической смерти при нормальной температуре пострадавшего, оставляющая надежду на полное или почти полное восстановление функции головного мозга, не превышает 5—7 минут.
В состоянии клинической смерти дыхание и сердечная деятельность у пострадавшего отсутствуют, зрачки расширены (но при проведении эффективной сердечно – лёгочной реанимации, как правило, отмечается их сужение), кожные покровы холодные, бледные, рефлексов нет. В этот короткий период еще возможно восстановление жизненных функций при помощи реанимации. В более поздние сроки наступают необратимые изменения в тканях, и клиническая смерть переходит в смерть биологическую, истинную.
Биологическая смерть — необратимое прекращение физиологических процессов в клетках и тканях организма (умирание), при которых реанимационные мероприятия становятся безуспешными. Констатировать биологическую смерть можно на основании следующих признаков:
- наличие симптома «кошачий глаз», когда при боковом сдавливании глазного яблока зрачок трансформируется в вертикальную веретенообразную щель (появляется этот симптом через 15 минут после наступления смерти);
- помутнение и высыхание роговицы глаза;
- появление трупных пятен чаще в отлогих местах;
- трупное окоченение (возникает через 2—4 часа после смерти).
Реанимация – в широком понимании это совокупность методов лечения терминальных состояний.
Сердечно-лёгочная реанимация (СЛР) – это последовательность действий (обеспечение проходимости дыхательных путей, искусственное дыхание и непрямой массаж сердца), направленные на поддержание дыхания и кровообращения при их остановке и, в итоге, на их полное восстановление.
Простейшие методы сердечно-легочной реанимации применимы в любой обстановке, не требуют специальной аппаратуры и практически доступны даже лицам, не имеющим медицинского образования. Сердечно-легочная реанимация включает следующие действия:
— восстановление проходимости дыхательных путей;
— создание адекватной вентиляции легких;
— поддержание кровообращения путем наружного массажа сердца.
Конечной целью СЛР является восстановление самостоятельного кровообращения и дыхания.
Как бы то ни было, мероприятия по оживлению необходимо начинать по возможности немедленно при возникновении критической ситуации. По мере увеличения времени неоказания помощи процент успешных результатов падает с 80—90 (сердечно – лёгочная реанимация начата немедленно) до 10—20 (сердечно – лёгочная реанимация начата через 5 минут после остановки кровообращения). Необходимо помнить - фактор времени имеет решающее значение в достижении положительного результата сердечно – лёгочной реанимации. Это требует максимально быстрой и достоверной диагностики остановки кровообращения, моментального принятия правильного решения относительно особенностей проведения СЛР в конкретной обстановке, правильной расстановки и распределения обязанностей среди лиц выполняющих реанимационные мероприятия.
Без свободной проходимости дыхательных путей реанимация будет неэффективной.
Ниже представлены наиболее часто встречающиеся причины нарушения проходимости верхних дыхательных путей (носовой и ротовой полостей, гортани, трахеи):
- переломы лицевого скелета, которые приводят к закрытию носовых проходов, а переломы основания черепа затёку крови в дыхательные пути;
- западение языка у лиц в бессознательном состоянии (ослабление мышечного тонуса приводит к тому, что челюсть отвисает и тянет за собой язык, который своим основанием закрывает вход в гортань);
- инородные тела (Рис. 73);
- аспирация крови и рвотных масс довольно часто встречается при черепно-мозговой травме (Рис. 74).
Рис. 73. Инородное тело верхних дыхательных путей. Рис. 74. Затёк крови в верхние дыхательные пути.
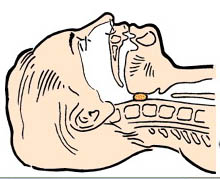
Признаки полной непроходимости дыхательных путей:
- не определяется поток воздуха изо рта и носа, и нет дыхательного шума;
- при вдохе наблюдается западение межрёберных промежутков надключичных и подключичных пространств грудной клетки и мышц шеи.
Признаки частичной непроходимости дыхательных путей:
- шумное затруднённое дыхание, западение межреберных промежутков и надключичной области при дыхании.
Для освобождения дыхательных путей от инородных тел голову пострадавшего следует слегка отвести назад (максимальное отведение головы может привести к сужению дыхательных путей), выдвинуть нижнюю челюсть, очистить рот и глотку салфеткой или носовым платком, обёрнутые вокруг пальца.
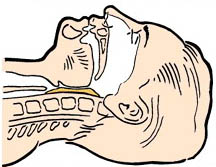
Оптимальные условия для обеспечения проходимости верхних дыхательных путей создаются при одновременном запрокидывании головы, предельном выдвижении нижней челюсти и раскрытии рта больного (тройной приём Сафара).
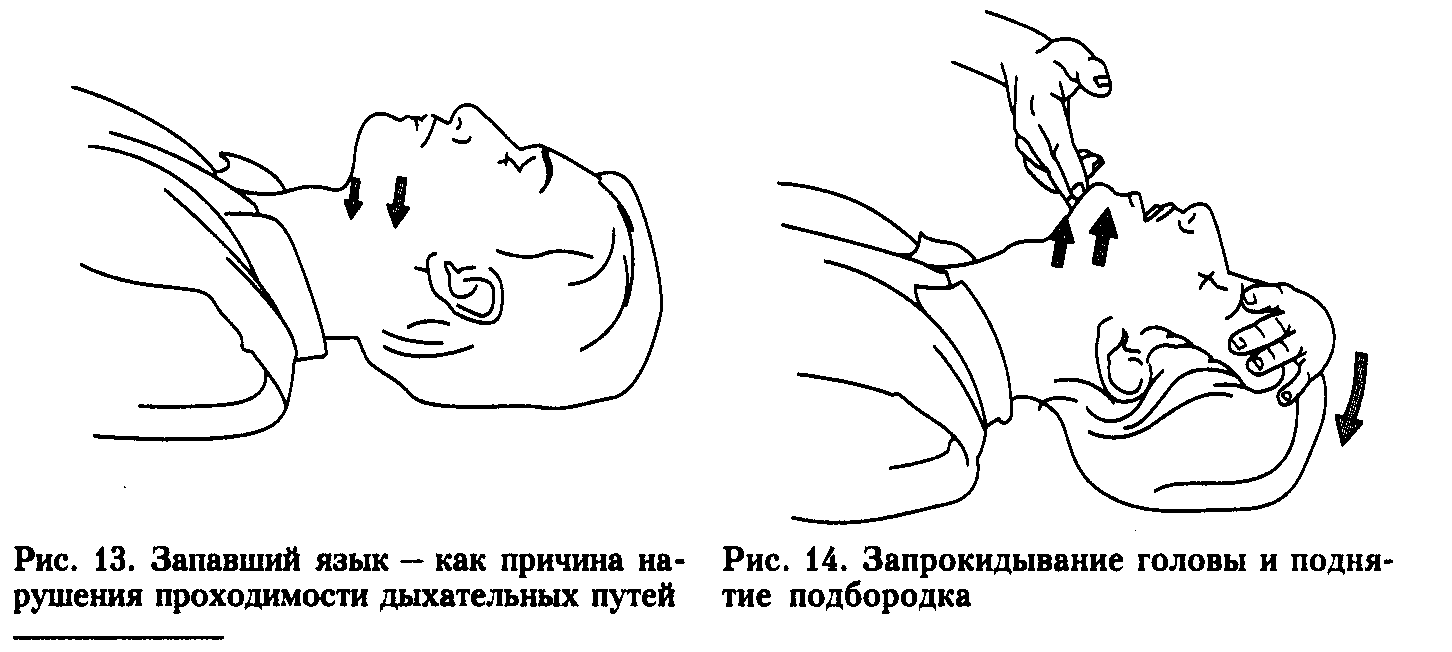
Рис. 75. Запрокидывание головы
и поднятие подбородка.
Однако при повреждении шейного отдела позвоночника этот приём не применяют (нельзя запрокидывать голову). В таких случаях ограничиваются предельным выдвижением нижней челюсти с открыванием рта и фиксацией шейного отдела позвоночника (шиной Шанца) или применяют воздуховод. Экстренное восстановление проходимости верхних дыхательных путей производят так:
- больного укладывают горизонтально на спину;
- голову разгибают (для этого оказывающий помощь спасатель подкладывает одну руку под шею, другую помещает на лоб пострадавшего); удаляют имеющиеся инородные тела, после чего делают пробный вдох методом «рот в рот»;
- в случае неэффективности пробного вдоха дополнительно применяют максимальное выдвижение нижней челюсти вперёд и вверх. Для этого либо поднимают подбородок одной рукой, помещая 1й палец в рот больного, либо захватывают нижнюю челюсть двумя руками у основания; зубы нижней челюсти должны располагаться впереди линии зубов верхней челюсти. Затем в целях немедленного обеспечения лёгких пострадавшего воздухом следует приступить к искусственному дыханию.
ИСКУССТВЕННОЕ ДЫХАНИЕ
Если пострадавший не дышит или дышит неадекватно (меньше 10 и больше 30 дыхательных движений в минуту) и имеет синюшную окраску кожного покрова, необходимо взять дыхание под свой контроль. Для обеспечения вашей безопасности следует использовать маску или другие простейшие приспособления для защиты спасателя (такой клапан вы можете найти в автомобильной аптечке). В крайнем случае, используйте салфетку или носовой платок или целлофановый пакет, проделав в нём небольшое сквозное отверстие, которое накладывают на рот пострадавшему и через него вдувают воздух.
В экстренных случаях искусственную вентиляцию легких (ИВЛ) осуществляют методами «изо рта в рот» или «изо рта в нос». Необходимое условие для их выполнения - строгое соблюдение герметичности при прохождении воздуха и должны быть свободно проходимы дыхательные пути
Метод «изо рта в рот». Пострадавшего укладывают на твердую поверхность. Оказывающий помощь спасатель одну руку подкладывает под шею, другую кладёт на лоб пострадавшего и запрокидывает ему голову.
Таким образом, создаются условия для свободного поступления воздуха в дыхательные пути. Пальцами, расположенными на лбу, закрывают нос, чтобы не было утечки воздуха. Оказывающий помощь плотно охватывает своим ртом рот пострадавшего и производит активный выдох в его легкие, одновременно контролируя экскурсию грудной клетки. (Рис. 76) Затем следит за состоявшимся пассивным выдохом больного. При проведении ИВЛ необходимо все время наблюдать за экскурсиями грудной клетки: при вдохе грудная клетка должна расширяться, при выдохе — сжиматься. При хороших экскурсиях для достижения эффекта достаточно 16 раздуваний легких в минуту. В процессе ИВЛ воздух может попадать в желудок, что мешает полноценному раздуванию легких и способствует попаданию содержимого желудка в дыхательные пути. Для удаления воздуха из желудка следует во время выдоха осторожно надавливать ладонью на область левого подреберья. Во избежание аспирации содержимого желудка голову пострадавшего нужно повернуть набок.
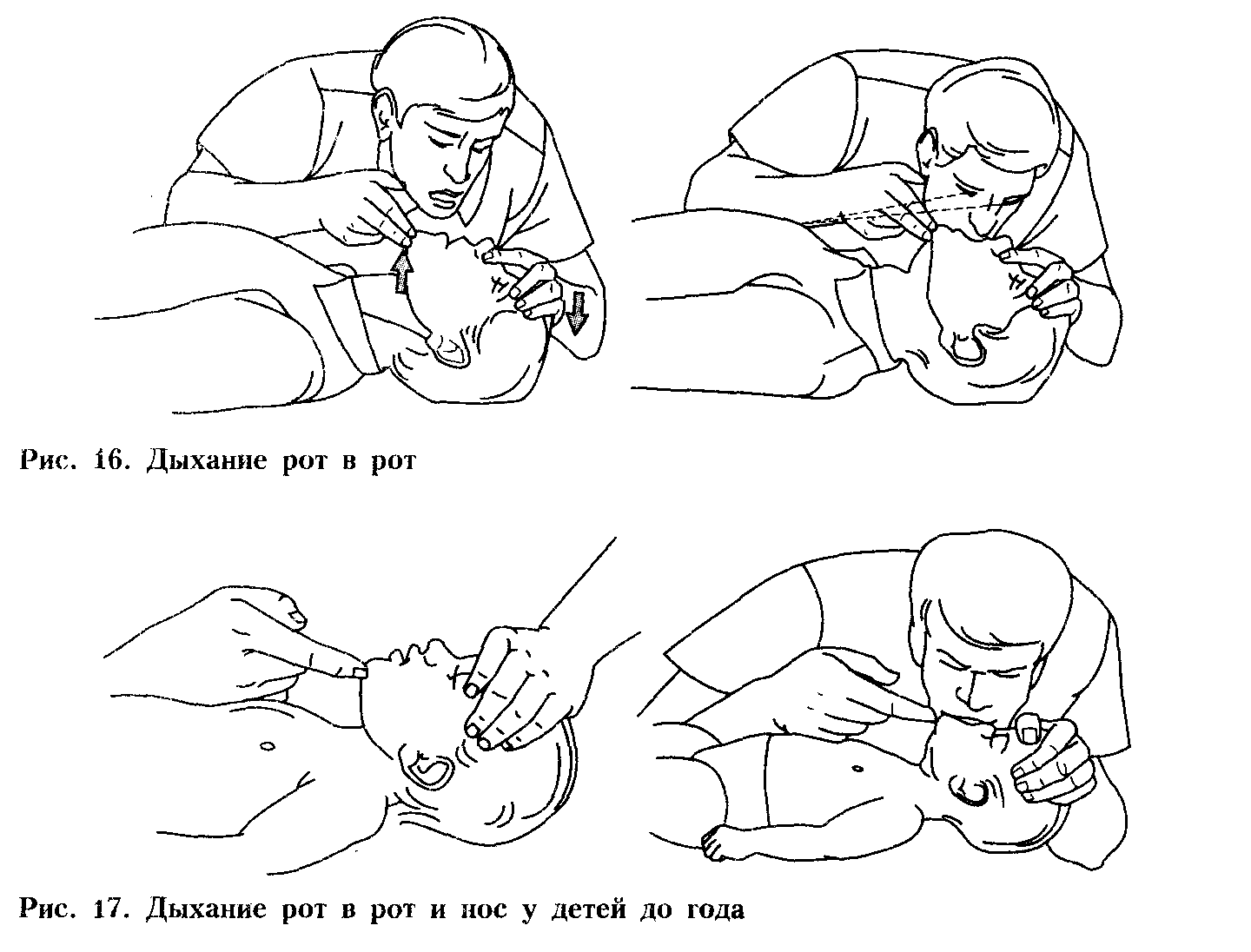 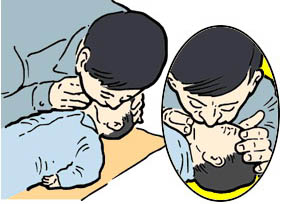
Рис. 76. Дыхание методом "рот в рот". Рис. 77. Дыхание одновременно через нос и рот у детей до года.
Метод «изо рта в нос». Этот вид ИВЛ показан в тех случаях, когда не удается разжать челюсти пострадавшего или имеются повреждения полости рта. Он проще, чем вышеописанный. При этом способе рукой, находящейся на лбу пациента, запрокидывают голову назад, а другой, подтягивая за подбородок, выдвигают нижнюю челюсть вперед. Пальцы этой руки служат для поддержания головы в разогнутом положении и приведения нижней челюсти к верхней. Их надо располагать только на костной части нижней челюсти, чтобы избежать давления на мягкие диафрагмы рта и, соответственно, закрытия входа в гортань сдвинутым языком. Рот пострадавшего следует максимально закрыть. Спасатель ртом охватывают нос пострадавшего и вдувают в него «свой» воздух. В процессе ИВЛ наблюдают за экскурсиями грудной клетки.
Для проведения ИВЛ целесообразно использовать S-образные трубки (воздуховод). Воздуховод отодвигает корень языка вперед, обеспечивая свободный доступ воздуха к дыхательным путям. Необходимо помнить, что введение воздуховода не гарантирует проходимости дыхательных путей, поэтому всегда требуется разгибание головы. В реанимационном наборе необходимо иметь воздуховоды разных размеров. Воздуховод вводят в рот пострадавшего выпуклой поверхностью, скользя по языку, заводят за корень и одновременно делают поворот на 180 градусов для предотвращения западения последнего и обеспечения проходимости дыхательных путей. Щиток — ограничитель прижимается к губам пострадавшего, создавая герметичность ротовой полости, необходимую в момент вдувания воздуха. При этом нос пострадавшего следует зажать пальцами.
Искусственное дыхание может быть произведено мешком «Амбу». Маска плотно фиксируется левой рукой к нижней челюсти пострадавшего. Мешок сжимается правой рукой с опорой на собственную грудь или бок с частотой 20 раз в мин (1 раз/3 сек). Критерием правильности проведения ИВЛ будут движения грудной клетки, исчезновение синевы кожных покровов и слизистых оболочек пострадавшего, сужение зрачков (если они расширялись), появление самостоятельного дыхания. Если, несмотря ни на что, вы всё - таки не достигаете цели, у пострадавшего, скорее всего, заблокированы дыхательные пути.
НАРУЖНЫЙ МАССАЖ СЕРДЦА является наиболее простым и оперативным способом экстренного искусственного поддержания кровообращения. К наружному (закрытому) массажу сердца следует приступать немедленно, как только поставлен диагноз острой остановки кровообращения, без выяснения ее причин и механизмов. Поэтому массаж сердца должен немедленно начинать тот, кто первым оказался вблизи умирающего и зафиксировал остановку кровообращения.
Заключается он в ритмичном сдавливании сердца между передней стенкой грудной клетки и позвоночником.
Сердце занимает большую часть пространства между грудиной и позвоночником в нижней части грудной клетки. В момент сдавливания кровь из правого желудочка поступает по легочным сосудам в легкие, а из левого желудочка в аорту и к головному мозгу. По мере прекращения сдавливания полости сердца наполняются кровью за счёт эластичности грудной клетки.
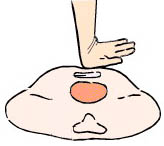
Рис. 78. Сжатие сердца при выполнении
наружного массажа между грудиной
и позвоночником.
Следует соблюдать следующие правила наружного массажа сердца:
1. Поражённый должен лежать на твердой поверхности, иначе давление на грудину приведет к смещению всего тела, сердце останется не сдавленным и кровь не попадет в сосуды.
2. Поражённый должен находиться на уровне колен делающего реанимацию спасателя (осевая линия, проходящая по плечевым суставам поражённого должна проходить через продольную середину туловища спасателя). Плечи реанимирующего располагаются параллельно грудине больного. Следует оказывать давление на грудную клетку прямыми руками, за счет усилия спины, руки располагают перпендикулярно поверхности грудной клетки. Это увеличивает усилия реанимирующего в целом, сохраняет его силы, позволяет использовать тяжесть собственного тела.
3. Точка приложения давления должна соответствовать проекции желудочков сердца на переднюю стенку грудной клетки. Такой областью является нижняя треть грудины (на два поперечных пальца выше мечевидного отростка).
4. Сдавливание грудины производят прилегающей к запястью частью ладони, положив одну ладонь на другую. Пальцы обеих рук следует при этом приподнять. Это позволяет сконцентрировать усилие в ограниченной области и избежать переломов ребер. У детей массаж проводят одной рукой, а у новорождённых кончиками двух пальцев (ребенка можно положить на ладонь другой руки).
5. Сила давления на грудину должна быть достаточной для полноценного опорожнения полостей желудочков от крови. Грудину смещают по направлению к позвоночнику на 4—5 см. у взрослых, на 2—4 см. у детей и 1—2 см. у новорожденных. 50% времени цикла затрачивают на компрессию грудной клетки, 50%—на заполнение сердца кровью. Частота сдавливания грудной клетки для взрослых составляет 60—80 раз в минуту, для детей и младенцев — 100—120 раз.
Для проведения наружного массажа сердца поражённого укладывают на спину.
Оказывающий помощь спасатель становится сбоку (с любой стороны) от пострадавшего, который должен находится на уровне колен и нащупывает грудину. Руки располагает на 2 см выше мечевидного отростка: одну кисть — перпендикулярно к грудине, другую — сверху параллельно грудине. Выпрямленные в локтевых суставах руки массирующего располагаются таким образом, чтобы давление производилось всей тяжестью плечевого пояса на запястье. Реаниматор толчками нажимает на грудину по направлению к позвоночнику. После каждого толчка быстро расслабляют руки, не отрывая их от грудины. Таких движений должно быть не менее 60 в 1 минуту, продолжительность одной компрессии грудной клетки — 0,5 с, интервал между отдельными компрессиями — 0,5—1 с. пальцы остаются приподнятыми, руки полностью выпрямлены в локтевых суставах.
Наружный массаж сердца необходимо сочетать с искусственной вентиляцией легких. Эти реанимационные мероприятия целесообразно проводить вдвоем: один проводит массаж сердца, а другой — искусственное дыхание.(Рис. 79). Делают одно раздувание легких, а затем 5 массажных движений. Проводящий искусственное дыхание спасатель контролирует его эффективность, определяет пульсацию на крупных сосудах и следит за размерами зрачков. Через каждые 2—3 минуты на несколько секунд прекращают массаж и прослушивают сердцебиение. При восстановлении сердечной деятельности, появлении пульсации на сонных артериях и сужении зрачков массаж сердца прекращают. ИВЛ продолжают до появления самостоятельного дыхания. В тех случаях, когда помощь оказывает один спасатель, он должен сначала сделать два вдоха в лёгкие пострадавшему, а затем 15 надавливаний на грудную клетку. Далее в том же режиме, продолжая сердечно – лёгочную реанимацию он контролирует её эффективность и продолжительность.
Критериями эффективности наружного массажа сердца следует считать:
- изменение цвета кожных покровов, они становятся менее бледными, серыми, исчезает синева;
- сужение зрачков, если они были расширены, с появлением реакции зрачков на свет;
- по ходу проведения массажа сердца его эффективность контролируется помещением двух пальцев на область проекции сонных артерий, при этом в момент сжатия сердца должна ощущаться пульсация сонной артерий.
- появление пульсации на сонных артериях после кратковременного (не более 3—5 секунд) прекращения массажа;
- определение артериального давления на уровне 60—70мм рт. ст. при измерении на плече;
- иногда — появление самостоятельных дыхательных движений.
Изложенный выше материал больше отражает теорию и технику проведения сердечно - лёгочной реанимации. Спасателю важно знать весь алгоритм действий при её выполнении на практике.
Обнаружив поражённого и убедившись, что подход к нему не опасен, а поражающий фактор устранён (электрический ток, газ, ядовитый дым и т.д.), спасатель должен:
- определить наличие или отсутствие сознания. С этой целью обращаются к поражённому с вопросом: "как себя чувствуете" или "что с вами" и т.п. Если ответа нет, выполняют болевую пробу, прижимая двумя пальцами трапецивидную мышцу. При отсутствии, на этот раз, какой - либо ответной реакции убеждаются в отсутствии у поражённого сознания;
- далее следует быстро занять правильное положение около поражённого;
- выполнить необходимые мероприятия по восстановлению проходимости верхних дыхательных путей;
- определить наличие или отсутствие дыхания (выполнить приём "вижу - слышу - чувствую": спасатель наклоняет свою голову к дыхательным путям пациента, смотрит экскурсию грудной клетки, слушает дыхательные шумы, ощущает ухом и щекой поток воздуха);
- при отсутствии самостоятельного дыхания выполнить два инициальных вдоха под контролем подъёма грудной клетки;
- определить наличие пульса на общей сонной артерии, у детей можно на плечевой;
- при отсутствии пульса, предварительно выполнив ещё два вдоха, приступают к непрямому массажу сердца с соблюдением всех правил;
- в зависимости от количества реанимирующих спасателей выбрать правильное чередование искусственной вентиляции лёгких и непрямого массажа сердца (1 вдох и 5 надавливаний двумя спасателями, и 2 вдоха и 15 надавливаний при одном реанимирующем спасателе)
- через каждые 1 - 2 минуты выполнять контроль пульса на общей сонной артерии.
Если через 30—40 минут от начала реанимации сердечная деятельность не восстанавливается, зрачки остаются широкими, без реакции на свет, массаж сердца и ИВЛ следует прекратить, т. к. в организме уже наступили необратимые изменения. При появлении явных признаков смерти (симптом «кошачий глаз») реанимация может быть прекращена раньше.
Рис 79. Выполнение сердечно - лёгочной реанимации двумя спасателями.
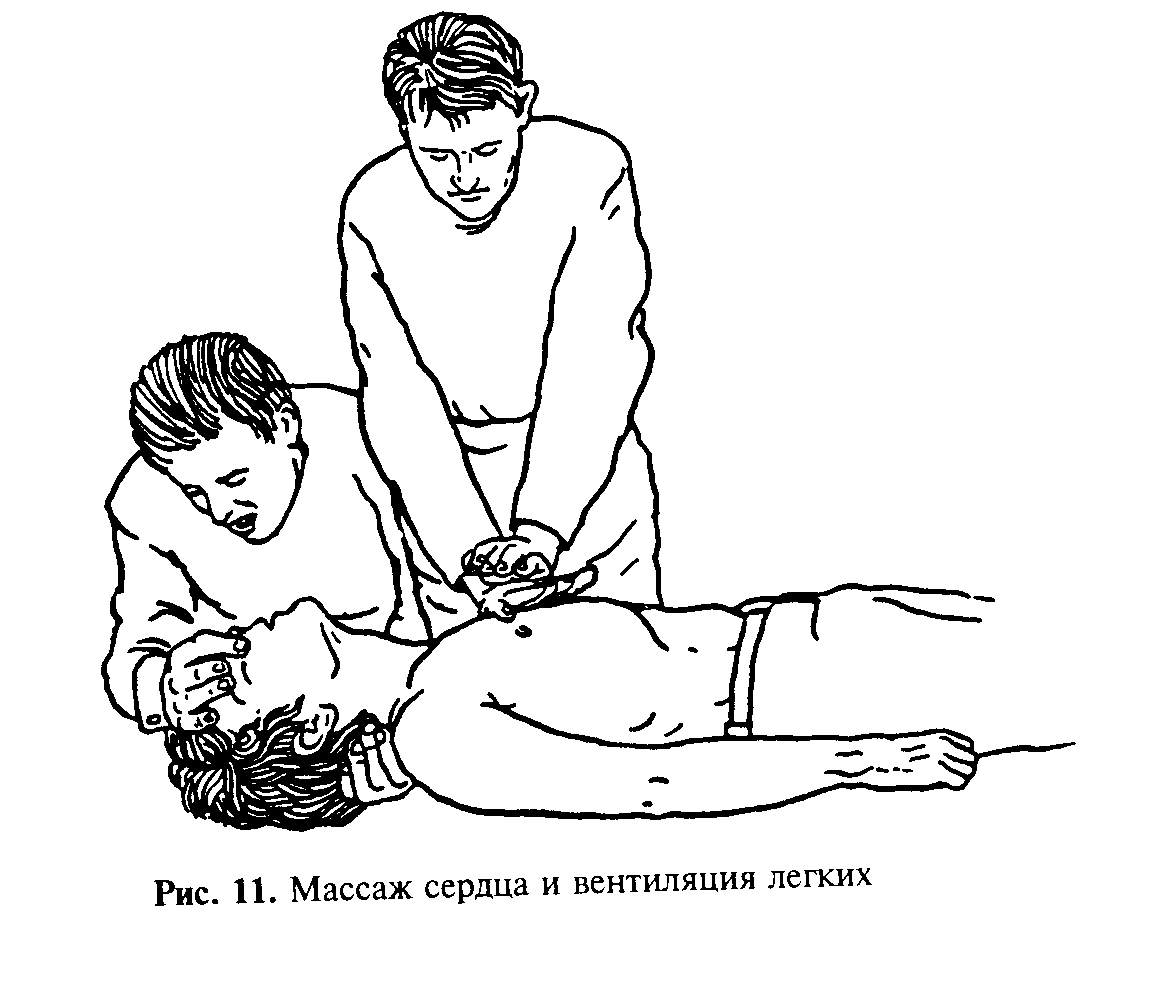
В случаях неэффективности сердечных сокращений (отсутствие сознания, отсутствие отчётливой пульсации на сонных артериях, изменение цвета кожных покровов характерные для тяжёлого состояния), не следует ждать полной остановки сердца или же самостоятельного восстановления адекватной сердечной деятельности, а следует начинать наружный массаж сердца.
Следует подчеркнуть, что сроки прекращения реанимационных мероприятий зависят от причины скоропостижной смерти, длительности полной остановки кровообращения и дыхания, а также эффективности реанимационного пособия. С появлением отчетливой пульсации на артериях массаж сердца прекращают, а продолжают только ИВЛ до восстановления спонтанного, адекватного дыхания.
Неэффективность закрытого массажа сердца обусловлена рядом ошибок, нередко встречающихся при выполнении приемов сердечно-легочной реанимации:
1) проведение массажа сердца больному, который лежит на мягкой, пружинящей поверхности;
2) неправильное расположение рук реаниматора, что приводит к перелому ребер или неэффективному массажу;
3) слишком малая или чрезмерная сила нажатия на грудину; в первом случае массаж будет неэффективен, во втором — возможна травма грудной клетки (перелом грудины и ребер) и ее органов;
4) длительный, более 5 — 10' с, перерыв в массаже, который способствует постепенному нарастанию кислородного голодания мозга и миокарда и уменьшает возможность достижения окончательного успеха реанимации;
5) проведение массажа без искусственной вентиляции лёгких. В этом случае массаж бесполезен, так как кровь не насыщается кислородом.
Действия при асфиксии, утоплении, электротравме,
а также после восстановления сердечной деятельности и дыхания у пострадавшего
Утопление – одна из форм асфиксии, развивающаяся в результате закрытия дыхательных путей жидкой средой.
Для утопления совершенно необязательно, чтобы тело или голова погружались в жидкую среду полностью. Наиболее часто процесс утопления происходит очень быстро (в течение 3 – 5 минут).
Прекращение газообмена с воздушной средой возникает в результате:
- попадания жидкости в дыхательные пути (истинное утопление);
- ларингоспазма (асфиксическое утопление);
- рефлекторной остановки сердца («синкопальное» утопление).
Истинное утопление. Наблюдается в 75 – 95% несчастных случаев на воде. При таком виде утопления вода в легкие попадает не сразу, а после непродолжительной задержки дыхания. В результате страха смерти, возникает психическое возбуждение, что приводит к резкому учащению и углублению дыхания, появляются непроизвольные вдохи под водой и вода в большом количестве поступает в легкие. Когда пострадавший окончательно погружается в воду, происходит быстрая потеря сознания и вскоре остановка дыхания. После прекращения дыхания сердечная деятельность продолжается еще несколько минут, благодаря чему утопленники, извлеченные вскоре после погружения из воды, могут быть достаточно быстро оживлены. Пострадавший при истинном утоплении – фиолетово-синего цвета («фиолетово-синяя» смерть), с резко выраженным нарушением ритма дыхания, изо рта и носа выделяется бело-серая или кровянистая пена, вены шеи и конечностей набухшие. Патогенез: при утоплении в пресной воде вода быстро проникает из альвеол в кровь, вызывает гемолиз эритроцитов, увеличение объема циркулирующей крови и другие изменения, приводящие к острой почечной недостаточности. Морская вода, которая по отношению к крови является гиперосмолярной жидкостью, способствует поступлению в альвеолы жидкой части крови. Развивается отек легких, сопровождающийся гиповолемией, сгущением крови и другими изменениями.
Асфиксическое утопление встречается в 5 – 20% случаев. В ответ на первичное попадание воды в верхние дыхательные пути происходит рефлекторный спазм голосовой щели (ларингоспазм) и ложные вдохи, при которых вода не поступает в легкие. Этот тип утопления развивается у людей, у которых перед погружением в воду имеется выраженное торможение ЦНС, например при алкогольном опьянении, черепно-мозговой травме, стрессе, ударе головой при нырянии о воду, у лиц страдающих эпилепсией, с нарушением мозгового кровообращения. Патогенез: при закрытой голосовой щели ложные вдохи приводят к образованию из белков плазмы крови стойкой пушистой пены, заполняющей сначала нижние воздухоносные пути, а затем, после размыкания голосовой щели, выходит в глотку и полость рта. В это время вода в больших количествах может заглатываться в желудок. Пострадавшие при этом виде утопления выглядят синими и из верхних дыхательных путей выделяется белая или слабо-розовая мелкопузырчатая («пушистая») пена. Клиническая смерть при асфиксическом утоплении наступает несколько позже по сравнению с истинным утоплением (через 4 – 6 мин), особенно при низкой температуре воды.
Синкопальное утопление наблюдается в 10 – 15% случаев. Возникает при рефлекторной остановке сердца и дыхания (при эмоциональном стрессе, погружении в холодную воду – «ледяном» шоке, попадании холодной воды в ухо и верхние отделы дыхательных путей). Клиническая смерть наступает быстро и легкие не успевают заполниться водой, из дыхательных путей не выделяется жидкость, кожные покровы резко бледные из-за выраженного спазма периферических сосудов («белые утонувшие»), зрачки расширены, сердцебиение отсутствует. При утоплении в холодной воде продолжительность клинической смерти до 30 минут.
Первая помощь. При спасении утопающего необходимо подплыть к нему сзади и, схватив за волосы или под мышки, перевернуть его вверх лицом.
Спасатель немедленно, после извлечения головы из воды, проводит искусственную вентиляцию легких методом «изо рта в рот» или «изо рта в нос». Следует отметить, что искусственную вентиляцию известными способами следует начинать как можно скорее – еще на воде, на мелководье. Несколько вдохов на воде и на мелководье могут существенно повысить шансы на успех оживления. Реанимационные мероприятии продолжают и при транспортировке пострадавшего на плав средствах. При истинном утоплении не следует тратить время на освобождение всех дыхательных путей от попавшей в них жидкости. Достаточно освободить от постороннего содержимого (песок, ил, и т.п.) верхние дыхательные пути и приступать к сердечно-легочной реанимации.
Характер нарушений и степень их выраженности зависит от количества воды, попавший в дыхательные пути, а также от ее особенностей (пресная, морская, хлорированная) и загрязненности.
При утоплении в пресной воде, при картине «белой» смерти, необходимо быстро провести туалет полости рта и незамедлительно – искусственную вентиляцию легких и закрытый массаж сердца. Попытки «вылить воду» из легких бессмысленны и связаны с потерей драгоценных секунд.
У утонувшего в морской воде необходимо освободить дыхательные пути от воды и пены с помощью марли или носового платка. С целью удаления жидкости из воздухоносных путей необходимо положить утопленника животом вниз на бедро спасателя и опустить его голову и резкими толчками давят ладонями на поддиафрагмальную область. Этот прием позволяет изменить положение диафрагмы, благодаря чему вода «выталкивается» из дыхательных путей наружу. Затем утопленника осторожно снять с бедра, перевернуть и незамедлительно начать искусственную вентиляцию и наружный массаж сердца.
Необходимо помнить, что имеется опасность преждевременного прекращения искусственной вентиляции легких у тех, кого удалось оживить после утопления. Появление у них самостоятельного дыхания еще не означает, что восстановлен нормальный газообмен в легких, особенно в условиях развития их отека.
При истинном и асфиксическом механизмах утопления время, в течение которого можно провести оживление, составляет 3 – 6 мин., при синкопальном - 10-12 мин. Если пострадавший пришел в сознание, следует принять меры, чтобы согреть и успокоить его, снять мокрую одежду, интенсивно обтереть его (массаж), переодеть в сухое белье, укутать. Дать крепкий горячий чай или кофе, алкоголь 50 г или 25-30 капель валерианы, кордеамин или кофеин. Все оживленные после утопления подлежат дальнейшему стационарному лечению, как бы мало времени они не находились под водой.
Широкое применение электричества ведет к увеличению несчастных случаев, вызванных электротоком – электротравм, которые составляют 2 – 2,5% производственного травматизма, из них 25% заканчиваются смертью пострадавшего. Иногда причиной электротравмы является бытовое или атмосферное электричество.
Механизм действия электротока на организм зависит не только от физических показателей (напряжение, частота, сила) электрического тока, но и от длительности его воздействия на организм, условий, в которых происходит контакт с электричеством, от локализации этого контакта и от индивидуальных особенностей организма пострадавшего. Известно, что сырой бетон, мокрый пол, потливость тела, влага в помещении и др. увеличивают опасность прохождения и воздействие тока на организм.
Особенностями поражений электротоком являются:
1. Развитие нарушений по всему пути прохождения тока в организме пострадавшего.
2. Появление ожога, механических повреждений.
3. Поражение человека на расстоянии.
Действие тока.
Поражение электротоком выше 50 В вызывает тепловой и электролитический эффект. Все патологические нарушения, связанные с электротравмой, можно объяснить:
· Непосредственным воздействием электротока при прохождении через организм;
· Побочными явлениями, вызываемыми при прохождении тока в окружающей среде (вне организма);
При прохождении тока через пострадавшего могут возникнуть осложнения, опасные для его жизни:
· фибрилляция (некоординированные сокращения миокарда) желудочков сердца с последующей его остановкой;
· остановка дыхания и (или) сердечной деятельности (при прохождении тока через голову и сердце);
· асфиксия вследствие длительного спазма дыхательных мышц (диафрагмы, сжимателей голосовой щели) с последующей остановкой дыхания и сердечной деятельности.
Под влиянием тепла, а также химического воздействия электротока, возникают ожоги, т.н. «знаки тока» у места его входа и выхода.
Механическое воздействие тока заключается в разрывах, расслоении тканей.
Побочные явления, сопровождающие электроток, такие как тепло, свет, звук могут вызвать своеобразные изменения в организме – ослепление и ожоги вольтовой дугой, повреждение органов слуха и др.
Действие атмосферного электричества (молнии), представляющего собой ток высокой частоты с напряжением в миллионы вольт и силой тока в несколько тысяч ампер, оказывается не всегда смертельным. Поражение молнией может быть непосредственным или же опосредованным, когда человек поражается через телефонную или радиосвязь.
Особой разновидностью электротравмы является поражение от так называемого шагового электричества. Шаговое напряжение возникает при падении на землю высоковольтного провода, заземлении неисправного электрооборудования, при разряде молнии на землю. При этом ноги человека касаются двух точек земли, имеющих различные электрические потенциалы. Считается опасным входить на расстояние 10 м в зону упавшего провода высоковольтной сети. При этом, чем шире шаг, тем значительнее разность потенциалов, и тем под большее напряжение попадает человек.
При электротравме может возникнуть состояние мнимой смерти, которое характеризуется резким нарушением и ослаблением функций жизненно важных органов и почти полным отсутствием признаков жизни у пострадавшего.
Прохождение электрического тока через организм приводит к механическим, термическим повреждениям, вызывает химические изменения в тканях (ионизация, электролиз) и другие реакции. Эти повреждения тканей организма наблюдается по всему пути прохождения тока. Различают местные и общие симптомы электротравмы.
Местные симптомы заключаются в следующем. Под влиянием теплоты, а также ионизации, элетролиза у мест входа и выхода тока возникают характерные изменения тканей, сходные с термическими ожогами. В этих «знаках тока» на коже образуются желтовато-бурые или белесоватые пятна с валикообразной инфильтрацией краев и вдавлением в центре. Иногда эти пятна плотные на ощупь, приподняты над поверхностью кожи, часто представляют собой обычный струп. «Знаки тока» малоболезненны и не сопровождаются сосудистыми реакциями. В более тяжелых случаях пораженные участки тела обугливаются, иногда имеют вид препарированных участков. Кости в таких случаях плавятся.
Общие симптомы зависят от действия электрического тока на ЦНС, сердечно-сосудистую и дыхательную системы. При легких поражениях отмечаются сильные судорожные сокращения скелетной мускулатуры, боль в груди, головная боль, общая слабость, быстрая утомляемость, снижение памяти, слуха, зрения, обоняния, одышка, превышение количества лейкоцитов. Часто эти нарушения развиваются не сразу, а спустя некоторое время. В тяжелых случаях, помимо указанных симптомов, у пострадавших возможны помрачение или потеря сознания, моторные возбуждения, ретроградная амнезия, повышенная раздражительность, светобоязнь, чувство страха, появление патологических рефлексов, замедление пульса, аритмия, отек легких, энтерит, расширение границ сердца, развитие острой почечной недостаточности. В более тяжелых случаях вследствие действия электротока на блуждающие нервы и их центры останавливается сердечная деятельность. При непосредственном действии электрического тока на дыхательный центр и дыхательную мускулатуру возможны остановка дыхания и удушье. Существенное значение имеет то, через какие органы проходит ток, что ориентировочно можно представить, мысленно соединив места входа и выхода тока. Особенно опасно прохождение тока через сердце, головной мозг. Действие электротока на мозг вызывает потерю сознания. Электроток может вызвать также гиперемию и кровоизлияние во внутренних органах, разрывы и скручивание мышечных волокон, глубокие изменения стенок сосудов, отек, кровоизлияние в сердечную мышцу.
При воздействии электрического тока высокого напряжения возникают глубокие поражения тканей, ожоги. Они имеют ряд отличительных признаков: глубокое повреждение тканей, отсутствие пузырей на коже; реже развиваются нагноения; заживление протекает с образованием мягких рубцов.
При поражении молнией на теле пострадавшего возникает древовидный рисунок синюшного цвета из-за паралича подкожных сосудов.
Выделяют несколько вариантов реакции на электротравму в виде судорожного сокращения мышц:
- без потери сознания;
- с потерей сознания;
- с потерей сознания, нарушением ритма дыхания и сердечной деятельности;
- с потерей сознания и остановкой дыхания и сердечной деятельности.
Первая помощь пострадавшему от электротравмы заключается в освобождении его от контакта с электрическим током: отключают источник электропитания, а если это невозможно, то обрывают или отбрасывают провод деревянной сухой палкой. Если оказывающий помощь одет в резиновые сапоги и резиновые перчатки, то можно оттащить пострадавшего от электро- провода руками. При остановке дыхания и сердечной деятельности проводят реанимационные мероприятия. На электроожоговую рану накладывают асептическую повязку.
Клиническая смерть при электротравмах имеет две особенности:
- первая заключается в том, что период клинической смерти длится 8 – 10 мин;
- вторая – развитие тяжелых осложнений, что связано с аноксией (при отсутствии своевременной помощи).
|
3.
|
Заключительная часть
|
15
|
Разбор занятия, подведение итогов, выставление оценок, выдача задания на самостоятельную подготовку.
|
Пособия и оборудование, используемые на занятии:конспект, литература, подготовленные слайды по данной тематике, компьютер, экран, мультимедийный проектор.
_______________________________ _________
(должность, звание, Ф.И.О. лица, (подпись)
составившего методический план)
«____» ________________ 20___ г.
Контрольный лист
Тестовое задание
по предмету: «Оказание первой помощи»
Тема: Основы сердечно-легочной реанимации. Асфиксия, утопление, электротравма.
ФИО _________________________________________________________________________________________________________________________________________________
Должность ____________________________________________________________________________________________________________________________________________
Подразделение ________________________________________________________________________________________________________________________________________
№ вопроса
|
1.
|
2.
|
3.
|
4.
|
5.
|
Ответ
|
А
|
Г
|
В
|
Б
|
Б
|
1. Как называется этап состояния человека, при котором происходят тяжёлые нарушения функций всех жизненно важных систем организма?
А) преагональный;
Б) агония;
В) клиническая смерть.
2. Какие действия проводятся при сердечно-лёгочной реанимации?
А) обеспечение проходимости дыхательных путей;
Б) искусственное дыхание;
В) непрямой массаж сердца;
Г) все варианты верны.
3. Частота сдавливания грудной клетки для детей и младенцев?
А) 60-80 раз в минуту;
Б) 80-100 раз в минуту;
В) 100-120 раз в минуту.
4. Как называется утопление, которое возникает в результате ларингоспазма?
А) истинное;
Б) асфиксическое;
В) «синкопальное».
5. Сколько длится клиническая смерть при электротравмах?
А) 1-2 минуты;
Б) 8-10 минут;
В) 15-20 минут.
Раздаточный лист
Тестовое задание
по предмету: «Оказание первой помощи»
Тема: Основы сердечно-легочной реанимации. Асфиксия, утопление, электротравма.
ФИО _________________________________________________________________________________________________________________________________________________
Должность ____________________________________________________________________________________________________________________________________________
Подразделение ________________________________________________________________________________________________________________________________________
№ вопроса
|
1.
|
2.
|
3.
|
4.
|
5.
|
Ответ
|
|
|
|
|
|
1. Как называется этап состояния человека, при котором происходят тяжёлые нарушения функций всех жизненно важных систем организма?
А) преагональный;
Б) агония;
В) клиническая смерть.
2. Какие действия проводятся при сердечно-лёгочной реанимации?
А) обеспечение проходимости дыхательных путей;
Б) искусственное дыхание;
В) непрямой массаж сердца;
Г) все варианты верны.
3. Частота сдавливания грудной клетки для детей и младенцев?
А) 60-80 раз в минуту;
Б) 80-100 раз в минуту;
В) 100-120 раз в минуту.
4. Как называется утопление, которое возникает в результате ларингоспазма?
А) истинное;
Б) асфиксическое;
В) «синкопальное».
5. Сколько длится клиническая смерть при электротравмах?
А) 1-2 минуты;
Б) 8-10 минут;
В) 15-20 минут. |
|
|
 Скачать 410 Kb.
Скачать 410 Kb.






