проф болезни. билеты профболезни. Основная цель предварительных медицинских осмотров
 Скачать 0.95 Mb. Скачать 0.95 Mb.
|
|
Экзаменационный Билет №17 1.Трудовые рекомендации при профессиональных заболеваниях. Трудоспособность – это такое состояние человека, при котором совокупность физических и духовных способностей позволяет ему выполнять общественно полезный труд в условиях производства без ущерба для здоровья и с наибольшей эффективностью. Факторами, определяющими трудоспособность являются: Состояние здоровья. Знания и производственный опыт. Навыки к труду. Моральные качества человека. Трудовые рекомендации при профессиональных заболеваниях должны отвечать следующим требованиям: Должны исключать факторы, способствующие прогрессированию данного профессионального заболевания. Рекомендуемый труд должен соответствовать функциональным возможностям организма. Рекомендуемая работа должна соответствовать общей и специальной подготовке, навыкам и возрасту больного. Рекомендуемая работа должна обеспечивать возможность повышения квалификации, особенно молодых лиц. Трудовые рекомендации должны быть гигиенически, физиологически и социально обоснованы. Основные трудовые рекомендации Обеспечение безопасных условий труда и недопущение аварийных ситуаций. Применение СИЗ. Проведение мониторинга условий труда и здоровья работников. Минимизация воздействия повреждающего действия агента на работающих. Проведение проф. Отбора и проф. Экспертизы для пригодности к работе. Регулирование почасовой нормы труда в зависимости от тяжести труда и действия токсического фактора на здоровье работника. Необходимо учитывать, что для каждого проф.заболевания имеются индивидуальные трудовые рекомендации!!! Экзаменационный Билет №19. 1.Причины профессиональных поражений: 1 - вредный (опасный) фактор трудового процесса и/или производственной среды, 2 - факторы риска, 3 - медико-социальные условия и санитарно-гигиенические нарушения. 1 - вредный (опасный) фактор трудового процесса и/или производственной среды: Несовершенство технологических процессов; Конструктивные недостатки средств труда; Несовершенство рабочих мест; Несовершенство сантехустановок; Неприменение, отсутствие или несовершенство средств индивидуальной защиты; 2 - факторы риска: Виброакустические вредные факторы: Производственный шум, Вибрация, Инфразвук и Ультразвук Физиологические факторы : тяжесть и напряженность Монотонность труда Физические , эмоциональные перегрузки Перенапряжение анализаторов воздействие вредных аэрозолей — пыль различные химические факторы — свинец, ртуть ,радий , краски , мышьяк: газообразные и жидкие яды ( ацетилен,бензин, эфир). Раздражающие вещества вызывают раздражение дыхательного тракта и слизистых оболочек человеческого организма. К этим веществам относятся: хлор, аммиак, пары ацетона, оксиды азота, озон и ряд других веществ. Сенсибилизирующие вещества действуют как аллергены, т.е. приводят к возникновению аллергии у человека. Этим свойством обладают формальдегид, различные нитросоединения, никотинамид, гексахлоран и др. Канцерогенными являются оксиды хрома, бензпирен, бериллий и его соединения, асбест Мутагенные вещества при воздействии на организм вызывают изменение наследственной информации. Это радиоактивные вещества, марганец, свинец влияющих на репродуктивную функцию человеческого организма, следует в первую очередь назвать ртуть, свинец, стирол, марганец, ряд радиоактивных веществ. биологические факторы Радиация 3 - медико-социальные условия и санитарно-гигиенические нарушения. Нарушение правил техники безопасности и производственной санитарии; Профессиональный контакт с инфекционным агентом; Функция внешнего дыхания. Методы исследования: спирография, пневмотахометрия. Основные показатели. Степени дыхательной недостаточности Функции внешнего дыхания – метод исследования вентиляционной функции легких с помощью графической регистрации при выполнении различных дыхательных маневров и дальнейшей обработкой полученных данных на компьютере. Выполняются следующие виды спирометрических проб: спокойное дыхание; форсированный выдох; максимальная вентиляция лёгких; функциональные пробы (с бронходилататорами, провокационные и др.). Прибор, с помощью которого осуществляется спирометрическое исследование, называется спирометром. Спирометрия используется для диагностики таких заболеваний, как бронхиальная астма, ХОБЛ, а также для оценки состояния аппарата дыхания при других заболеваниях и во время различных медицинских мероприятий ЖЁЛ — жизненная ёмкость легких. Оценивается как разница между объёмами воздуха в лёгких при полном вдохе и полном выдохе. ДО — дыхательный объём — объём воздуха, проходящего через лёгкое во время спокойного вдоха и спокойного выдоха. ФЖЕЛ — форсированная жизненная ёмкость лёгких. Разница между объёмами воздуха в лёгких в точках начала и конца манёвра форсированного выдоха. РОвд — Резервный объем вдоха. Максимальный объем воздуха, который способен вдохнуть человек после спокойного вдоха. Величина РОвд составляет 1,5—1,8 л. РОвыд — Резервный объем выдоха. Максимальный объем воздуха, который человек дополнительно может выдохнуть с уровня спокойного выдоха. ОО — Остаточный объем. Объем воздуха, который остается в легких после максимального выдоха. Величина остаточного объема равна 1,0—1,5 л. ОЕЛ — Общая емкость легких. Объем воздуха в легких по окончании полного вдоха. Рассчитывают двумя способами: ОЕЛ = ОО + ЖЕЛ или ОЕЛ = ФОЕ + РОвд. ОФВ1 — Объём форсированного выдоха за первую секунду манёвра форсированного выдоха. Отношение ОФВ1/ЖЕЛ, выраженное в процентах — индекс Тиффно — является чувствительным индексом наличия или отсутствия ухудшения проходимости дыхательных путей. в норме 75-80 %. ПОС — Пиковая объёмная скорость. Максимальный поток, достигаемый в процессе выдоха. МОС — Мгновенные объёмные скорости. МОС — скорость воздушного потока в момент выдоха определённой доли ФЖЕЛ (чаще всего 25,50 и 75 % ФЖЕЛ). ФОЕ — Функциональная остаточная емкость. Объем воздуха в легких после спокойного выдоха. Рассчитывается по формуле: ФОЕ = РОвыд + ОО. Жизненная емкость легких (ЖЕЛ) — объем воздуха, который может выдохнуть человек при максимально глубоком медленном выдохе, сделанном после максимального вдоха. Величина жизненной емкости легких человека составляет 3-6 л. В последнее время в связи с внедрением пневмотахографической техники все чаще определяют так называемую форсированную жизненную емкость легких (ФЖЕЛ). При определении ФЖЕЛ испытуемый должен после максимально глубокого вдоха сделать максимально глубокий форсированный выдох. При этом выдох должен производиться с усилием, направленным на достижение максимальной объемной скорости выдыхаемого воздушного потока на протяжении всего выдоха. Компьютерный анализ такого форсированного выдоха позволяет рассчитать десятки показателей внешнего дыхания.… Резервный объем выдоха (РОвыд) — объем воздуха, который человек может выдохнуть при максимально глубоком выдохе, сделанном после спокойного выдоха. В норме величина РОвыд составляет 20-35% от ЖЕЛ (1-1,5 л). Остаточный объем легких (ООЛ) — воздух, остающийся в дыхательных путях и легких после максимального глубокого выдоха. Его величина составляет 1-1,5 л (20-30% от ОЕЛ). В пожилом возрасте величина ООЛ нарастает из-за уменьшения эластической тяги легких, проходимости бронхов, снижения силы дыхательных мышц и подвижности грудной клетки. В возрасте 60 лет он уже составляет около 45% от ОЕЛ. Функциональная остаточная емкость (ФОЕ) — воздух, остающийся в легких после спокойного выдоха. Эта емкость состоит из остаточного объема легких (ООЛ) и резервного объема выдоха (РОвыд). Не весь атмосферный воздух, поступающий в дыхательную систему при вдохе, принимает участие в газообмене, а лишь тот, который доходит до альвеол, имеющих достаточный уровень кровотока в окружающих их капиллярах. В связи с этим выделяют гак называемое мертвое пространство. Анатомическое мертвое пространство (АМП) — это объем воздуха, находящийся в дыхательных путях до уровня респираторных бронхиол (на этих бронхиолах уже имеются альвеолы и возможен газообмен). Величина АМП составляет 140-260 мл и зависит от особенностей конституции человека (при решении задач, в которых необходимо учитывать АМП, а величина его не указана, объем АМП принимают равным 150 мл). Физиологическое мертвое пространство (ФМП) — объем воздуха, поступающий в дыхательные пути и легкие и не принимающий участия в газообмене. ФМП больше анатомического мертвого пространства, так как включает его как составную часть. Кроме воздуха, находящегося в дыхательных путях, в состав ФМП входит воздух, поступающий в легочные альвеолы, но не обменивающийся газами с кровью из-за отсутствия или снижения кровотока в этих альвеолах (для этого воздуха иногда применяется название альвеолярное мертвое пространство). В норме величина функционального мертвого пространства составляет 20-35% от величины дыхательного объема. Возрастание этой величины свыше 35% может свидетельствовать о наличии некоторых заболеваний. 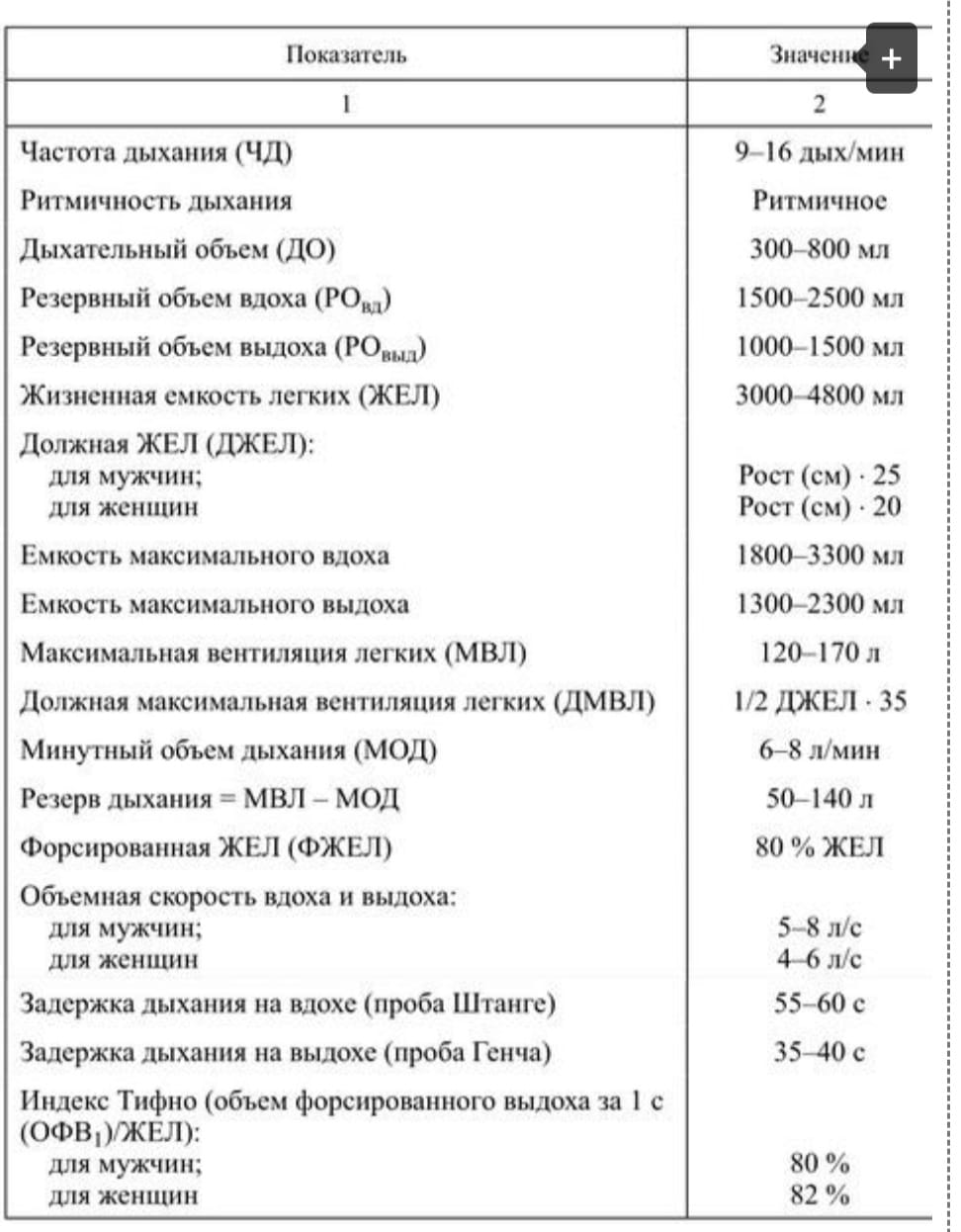 С помощью тахометрии определяется максимальная объёмная скорость воздушного потока (в о/с) при вдохе: МОСвд и МОСвыд при форсированном, “рывковом” дыхании, что косвенно характеризует мощность вдоха и выдоха и бронхиальную проходимость. Измерения производятся на пневмотахометрах ПТ-1 или ПТ-2 конструкции Вотчала. Методика: Испытуемый совершает несколько форсированных вдохов и выдохов через трубку прибора. При определении МОС необходимо проинструктировать испытуемого сделать глубокий вдох и через небольшую паузу максимально быстро вдохнуть. Фиксируется самый большой показатель в л/с. При исследовании детей берется трубка с диаметром датчика не 20, а 10 мм, и показания снимают с внешней шкалы. Средние показатели МОС на вдохе у мужчин находятся в пределах 4,7-7,0, у женщин – 3,5 – 5 л/c; средние величины МОСвыд для мужчин составляют 4,3-6,4 и 3,3-4,2 л/с – для женщин. У спортсменов, особенно тренирующихся на выносливость, эти показатели выше. Так, у пловцов показатель МОСвд до 10 л/с и более. Фактические величины следует сравнивать с должными. Должные величины вычисляются пот формулам: Муж (3,95-возраст0,015)рост(см)/60; Жен (2,93-возраст0,007)рост(см)/60. Дыхательная недостаточность по типам делится на: обструктивный тип рестриктивный тип диффузный (смешанный) тип В зависимости от характера течения болезни различают следующие типы ДН: острая дыхательная недостаточность; хроническая дыхательная недостаточность. В зависимости от этиопатогенетических факторов (с учётом причины дыхательных расстройств), различают следующие типы ДН: бронхолёгочная ДН, которая подразделяется на обструктивную, рестриктивную и диффузионную ДН. нервно-мышечная ДН, центрогенная ДН, торакодиафрагмальная ДН, васкулярная ДН (ТЭЛА) В зависимости от патогенеза также различают следующие типы ДН: вентиляционная ДН, диффузионная ДН, ДН, возникшая в результате нарушения вентиляционно-перфузийных отношений в лёгких. В зависимости от степени тяжести различают следующие типы хронической ДН: I степень — появление одышки при повышенной нагрузке, II степень — появление одышки при обычной нагрузке, III степень — появление одышки в состоянии покоя. По характеру расстройств газообмена: гипоксемическая гиперкапническая 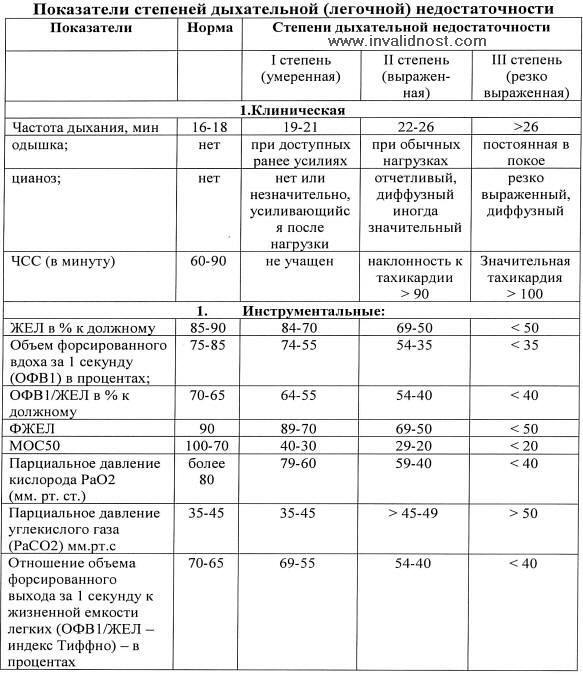 Вибрационная болезнь. Определение понятия. Потенциально опасные производства и профессии. Этиология. Патогенез Вибрационная болезнь – профессиональное заболевание, обусловленное воздействием вибрации на организм человека. Чаще всего встречается у рабочих машиностроительной, металлургической, строительной, авиа- и судостроительной, металлообрабатывающей, горнодобывающей промышленности. Выделяют локальную вибрацию, которая действует непосредственно на руки работающего, соприкасающиеся с вибрирующим инструментом, и общую вибрацию, которая воздействует на весь организм (от станков, оборудования, движущихся машин). Развитие вибрационной болезни от локальной вибрации наблюдается в таких профессиональных группах, как бурильщики, забойщики, обрубщики, выбивщики, шлифовщики и др. Вибрационная болезнь, обусловленная воздействием общей вибрации, развивается у шоферов тяжелых и гоночных машин, трактористов, водителей бульдозеров, рабочих производства сборных железобетонных конструкций. Патогенез. Вибрация вызывает хроническую микротравматизацию периферических вегетативных образований, периваскулярных сплетений с последующим нарушением кровоснабжения, микроциркуляции, биохимизма и трофики тканей. Клиническая картина. Характеризуется сочетанием вегетососудистых, чувствительных и трофических расстройств. Заболевание развивается медленно, через 10-15 лет от начала работы, связанной с вибрацией. Признаки болезни нарастают, а после прекращения - отмечается медленное, иногда неполное, выздоровление. Клинически вибрационная болезнь может проявляться в виде следующих синдромов: ангиодистонического, ангиоспастического, вегетосенсорной полиневропатии. Периферический ангиодистонический синдром. Больные жалуются на боли и парестезии в руках, зябкость пальцев. Нерезко выраженные гипотермия, цианоз и гипергидроз кистей, спазм и атония капилляров ногтевого ложа, умеренное повышение порога вибрационной и болевой чувствительности, снижение кожной температуры кистей, замедленное восстановление ее после холодовой пробы. Сила, выносливость мышц не изменены. Периферический ангиоспастический синдром. Характеризуется приступами акроспазма и является патогномоничным для воздействия вибрации. Он может быть с редкими и частыми ангиоспазмами. Беспокоят приступы побеления пальцев, парестезии. По мере прогрессирования заболевания побеление распространяется на пальцы обеих рук. Синдром вегетосенсорной полиневропатии. Характеризуется болями и парестезиями в руках, реже ногах. Вибрационная, температурная, тактильная чувствительность снижены по полиневритическому типу. Снижена сила и выносливость мышц. В дальнейшем вегетососудистые и чувствительные расстройства определяются и на ногах. Учащаются приступы побеления пальцев, они становятся более продолжительными. Развиваются дистрофические изменения верхних конечностей и плечевого пояса. Нарушается структура электромиограммы, замедляется скорость проведения возбуждения по двигательным волокнам локтевого нерва. При продолжающемся контакте с виброинструментами к синдрому сенсомоторной полиневропатии верхних конечностей с генерализацией вегетососудистых и трофических нарушений присоединяется синдром энцефалоневропатии. При вибрационной болезни от локальной вибрации характерны жалобы на боли, парестезии, зябкость конечностей, приступы побеления или синюшности пальцев рук при охлаждении, снижение силы в руках, иногда присоединяются головная боль, утомляемость, нарушение сна. Объективные признаки заболевания: гипотермия, гипергидроз и отечность кистей, цианоз или бледность пальцев, приступы «белых» пальцев, возникающие при охлаждении, реже во время работы. Сосудистые нарушения проявляются в гипотермии кистей и стоп, спазме или атонии капилляров ногтевого ложа, снижении артериального притока крови к конечностям. Могут быть кардиалгии. Важным признаком является повышение порогов вибрационной, болевой, температурной, а также тактильной чувствительности. Нарушение чувствительности носит полиневритический характер. В дальнейшем выявляется сегментарная гипалгезия, гипалгезия нижних конечностей. Отмечается болезненность, уплотнение отдельных участков мышц конечностей. На рентгенограммах кистей часто выявляются кистевидные просветления, мелкие островки уплотнения или остеопороз. Выделяют три степени тяжести заболевания: начальные проявления (I степень), умеренно выраженные (II степень) и выраженные (III степень). I степень, начальная, проявляется: 1) периферическим ангиодистоническим синдром верхних конечностей, в том числе с редкими ангиоспазмами; 2) синдромом сенсорной (вегетативно-сенсорной) полиневропатии верхних конечностей II степень, умеренно выраженная, проявляется: 1) периферическим ангиодистоническим синдромом верхних конечностей с частыми ангиоспазмами пальцев; 2) синдромом вегетативно-сенсорной полиневропатии верхних конечностей: а) с частыми ангиоспазмами пальцев рук; б) со стойкими вегетативно-трофическими нарушениями на кистях; в) с дистрофическими нарушениями верхних конечностей и плечевого пояса (миофиброз, периартроз, артроз); г) с шейноплечевой плексопатией; д) с церебральным ангиодистоническим синдромом; III степень, выраженная, проявляется: 1) синдромом сенсомоторной полиневропатии верхних конечностей; 2) синдромом энцефалоневропатии; 3) синдромом полиневропатии с генерализованными акроангиоспазмами. Под влиянием общей вибрации преобладают жалобы на боль и парестезии в ногах, пояснице, головную боль, головокружение (вестибулярный синдром). В начальной, I степени заболевания, обусловленного воздействием общей вибрации, определяются признаки ангиодистонического синдрома (центрального или периферического), синдрома вегетативно-сенсорной полиневропатии. При II, умеренно выраженной степени заболевания, выявляются умеренно выраженные признаки вегетативно-сенсорной полиневропатии нижних конечностей. Иногда развивается поясничнокрестцовый синдром вследствие остеохондроза поясничного отдела позвоночника. При выраженной, III степени, выявляются признаки сенсомоторной полиневропатии и энцефалополиневропатии. Лечение. На фоне временного или постоянного прекращения контакта с вибрацией показано назначение ганглиоблокаторов, сосудорасширяющих средств, препаратов никотиновой кислоты, симпатолитиков, антагонистов кальция, препаратов, улучшающих трофику и систему микроциркуляции (АТФ, фосфаден, компламин, трентал, курантил, витамины группы В). Эффективны камерные гальванические ванны, электрофорез новокаина или гепарина на кисти, диатермия, УВЧ или УФО на область шейных симпатических узлов, диадинамические токи, ультразвук с гидрокортизоном, массаж, ЛФК. Показана гипербарическая оксигенация, лазерное облучение. Широко используют минеральные воды (радоновые, сероводородные, йодобромные), лечебные грязи. Профилактика. Необходимо соблюдать оптимальные условия труда, использовать так называемые вибробезопасные инструменты. Во время перерывов рекомендуется самомассаж и обогрев рук (суховоздушные тепловые ванны). Показаны курсы профилактического лечения (1-2 раза в год). Вопросы ВТЭ. Трудоспособность больных вибрационной болезнью I степени длительно не нарушается. Проводится лечение (1 раз в год) с временным переводом (на 1-2 мес.) на работу вне воздействия вибрации. Больных вибрационной болезнью II и в особенности - III степени необходимо переводить на работу вне воздействия вибрации, охлаждения и перенапряжения рук. Им назначают повторные курсы лечения. При III степени профессиональная и общая трудоспособность больных стойко снижается. |
