Ответы на экзамен по офтальмологии. Строение, иннервация и функции век
 Скачать 0.71 Mb. Скачать 0.71 Mb.
|
|
32. Определение понятие слепоты, теоретическая и практическая слепота. Слепота – значительное снижение зрения вплоть до его отсутствия; бывает врожденной и приобретенной, может быть обусловлена не только поражением органа зрения, но и повреждением зрительного центра в затылочной доле (кортикальная слепота). а) практическая (частичная, неполная, обратимая) слепота - сохранено остаточное зрение от светоощущения (Visus = 1/∞) до 0,05. Причины практической слепоты: помутнение хрусталика, бельмо роговицы, заболевания стекловидного тела (травматические, измененения при АГ, СД) и т.д. б) теоретическая (абсолютная, необратимая, полная, медицинская) слепота - зрение равно нулю (Visus=0) и утрачено даже восприятие света. Причины теоретической слепоты: неврит зрительного нерва, открытоугольная глаукома и др. заболевания, сопровождающиеся атрофией волокон зрительного нерва. Слабовидение - нарушение зрения, когда минимальный показатель остроты зрения (с коррекцией) равен или более 0,05, а максимальный менее 0,3. 33. Центральное зрение (острота зрения). Методы исследования остроты зрения. Центральное зрение – центральный участок видимого пространства. Основное назначение этой функции – восприятие мелких предметов или их деталей. Это зрение является наиболее высоким и характеризуется понятием «острота зрения». Центральное зрение обеспечивается колбочками сетчатки, занимающими центральную ямку в области желтого пятна. По мере удаления от центра острота зрения резко снижается. Это объясняется изменением плотности расположения нейроэлементов и особенностями передачи импульса. Импульс от каждой колбочки центральной ямки проходит по отдельным нервным волокнам через все отделы зрительного пути. О 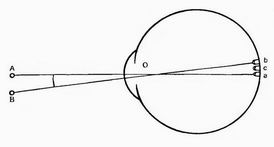 строта зрения (Visus) – способность глаза различать две точки раздельно при минимальном расстоянии между ними, которое зависит от особенностей строения оптической системы и световоспринимающего аппарата глаза. строта зрения (Visus) – способность глаза различать две точки раздельно при минимальном расстоянии между ними, которое зависит от особенностей строения оптической системы и световоспринимающего аппарата глаза. Точка А и В будут восприниматься раздельно, если их изображение на сетчатке b и a будут разделены одной невозбужденной колбочкой с. Это создает минимальный световой промежуток между двумя отдельно лежащими колбочками. Диаметр колбочки с определяет величину максимальной остроты зрения. Чем меньше диаметр колбочек, тем выше острота зрения. Изображение двух точек, если они попадут на две соседние колбочки, сольются и будут восприниматься в виде короткой линии. Угол зрения – угол, образованный крайними точками рассматриваемого объекта (А и В) и узловой точкой глаза (О). Узловая точка - точкая оптической системы, через которую лучи проходят не преломляясь (находятся у заднего полюса хрусталика). Глаз только в том случае видит раздельно две точки, если их изображение на сетчатки не меньше дуги в 1’, т.е. угол зрения должен быть не меньше одной минуты. Методы исследования центрального зрения: 1) использование специальных таблиц Головина-Сивцева – оптотипов – содержат 12 рядов специально подобранных знаков (цифр, букв, незамкнутых колец, картинок) разной величины. В основу создания оптотипов положено международное соглашение о величине их деталей, различаемых под углом зрения 1 минута, тогда как весь оптотип соответствует углу зрения 5 минут. Таблица рассчитана на исследование остроты зрения с расстояния 5 м. На этом расстоянии детали оптотипов десятого ряда видны под углом зрения 1’, следовательно острота зрения различающего оптотипы этого ряда будет равна 1. Если острота зрения иная, то определяют в каком ряду таблицы обследуемый различает знаки. При этом остроту зрения вычисляют по формуле Снеллена: Visus = d / D, где d – расстояние, с которого производится исследование, D – расстояние, с которого нормальный глаз различает знаки этого ряда (проставлено в каждом ряду слева от оптотипов). Например, обследуемый с расстояния 5 м читает первый ряд, нормальный глаз различает знаки этого ряда с 50 м, значит Visus = 5/50 = 0,1. В построении таблицы использована десятичная система: при прочтении каждой последующей строчки острота зрения увеличивается на 0,1 (кроме последних двух строчек). Если острота зрения обследуемого меньше 0,1, то определяют расстояние, с которого он разливает оптотипы первого ряда, а затем рассчитывают остроту зрения по формуле Снеллена. Если острота зрения обследуемого ниже 0,005, то для ее характеристики указывают, с какого расстояния он считаем пальцы. Например, Visus = счет пальцев на 10 см. Когда же зрение так мало, что глаз не различает предметов, а воспринимает только свет, остроту зрения считают равной светоощущению: Visus = 1/ с правильной (proectia lucis certa) или с неправильной (proectia lucis incerta) светопроекцией. Светопроекцию определяют путем направления в глаз с разных сторон луча света от офтальмоскопа. При отсутствии светоощущения острота зрения равна нулю (Visus = 0) и глаз считается слепым. 2) объективный способ определения остроты зрения, основанный на оптокинетическом нистагме – с помощью специальных аппаратов обследуемому демонстрируют движущиеся объекты в виде полос или шахматной доски. Наименьшая величина объекта, вызвавшая непроизвольный нистагм и соответствует остроте зрения исследуемого глаза. У грудных детей остроту зрения определяют ориентировочно путем определения фиксации глазом ребенка крупных и ярких предметов или используют объективные методы. 34. Проверка зеркальности роговицы (флюоресцентная проба). Методы исследования роговицы. Флуоресцентная проба проводится при необходимости подтвердить наличие изъязвлений на роговице (при инстилляции в конъюнктивальный мешок 1% раствора флюресцеина зона изъязвления окрашивается в зеленый цвет). Методы исследования роговицы: 1) наружный осмотр глаза 2) биомикроскопия глаза - позволяет точно определить размеры и характер поражения, а также обнаружить признаки кератита стадиях заболевания 3) бокового (фокального) освещения 4) бактериологическое и цитологическое исследование эпителии конъюнктивы и роговицы 5) иммунологические методы исследования, аллергические диагностические пробы с различными антигенами (противогерпетической вакциной, туберкулином, бруцеллином и др.) при кератитах 35. Методы исследования хрусталика и стекловидного тела. а) исследование в проходящем свете. Проводится в темной комнате; источник света сзади и слева от больного на уровне его глаз. Врач напротив больного держит в правой руке офтальмоскоп, приставляет его к своему правому глазу и зеркальцем направляет пучок света в глаз обследуемому, у которого лучше предварительно расширить зрачок. Пучок света, пройдя через прозрачные среды глаза, отразится от глазного дна. Часть отраженных лучей через отверстие офтальмоскопа попадет в глаз врача. Зрачок больного при этом загорается красным светом (красный цвет обуславливают сосудистая оболочка, наполненная кровью, и пигментный слой сетчатки). Если на пути светового пучка, отраженного от глаза обследуемого, встретятся помутнения, то в зависимости от формы и плотности они задержат часть лучей и на красном фоне зрачка появятся либо темные пятны, либо полосы и диффузные затемнения. Помутнения в хрусталике неподвижны, при движении глазного яблока они смещаются вместе с ним, а помутнения в стекловидном теле не фиксированы, при движении глазного яблока они плывут на фоне красного свечения зрачка то появляясь, то исчезая. б) световая биомикроскопия. Проводится с использованием щелевой лампы, представляющей комбинацию осветительной системы и бинокулярного микроскопа. Проходящий через щель пучок света образует световой срез оптических структур глазного яблока, который рассматривают через микроскоп щелевой лампы. Голова пациента устанавливается на специальную подставку щелевой лампы с упором подбородка и лба. При этом осветитель и микроскоп перемещают на уровень глаз глаз пациента. Световую щель поочередно фокусируют на той ткани глазного яблока, которая подлежит осмотру. Направляемый на полупрозрачные ткани световой пучок суживают и увеличивают силу света, чтобы получить тонкий световой срез. При биомикроскопии удается отчетливо рассмотреть различные зоны хрусталика (передний и задний полюсы, корковое вещество, ядро), а при нарушении его прозрачности определить локализацию патологических изменений. За хрусталиком видны передние отделы стекловидного тела. Также применяется ультразвуковая биомикроскопия, позволяющая исследовать боковые отделы хрусталика, скрытые при обычной световой биомикроскопии за непрозрачной радужкой. в) метод бокового (фокального) освещения. Исследование проводят в затемненной комнате. Источник света устанавливают на уровне глаз пациента слева и несколько спереди от него на расстоянии 40-60 см. При помощи двояковыпуклой линзы 13,0 и 20,0 дптр собирают падающий на исследуемый глаз лучи в конический пучок, вершину которого направляют в подлежащую исследованию часть глаза. Осматривают переднюю поверхность хрусталика, которая лежит в пределах зрачка (в норме не видна, визуализируется лишь наличие помутнений в поверхностных слоях хрусталика). г) ультразвуковые методы исследования (эхоофтальмография) 36. Прямая и обратная офтальмоскопия. Офтальмоскопия – метод исследования сетчатки, зрительного нерва и сосудистой оболочки в лучах света, отраженного от глазного дна. Офтальмоскопию удобнее проводить при широком зрачке (кроме случаев с подозрением на глаукому – можно спровоцировать приступ или атрофию сфинктера зрачка – т.к. зрачок навсегда останется широким). Правила осмотра глазного дна при офтальмоскопии: сначала осматривают диск зрительного нерва, затем область желтого пятна и периферические отделы сетчатки. В норме диск зрительного нерва круглый или слегка овальной формы, цвет его желтовато-розовый, границы четкие, внутренняя половина диска имеет более насыщенную окраску из-за более обильного кровоснабжения, в центре диска – углубление – место перегиба волокон зрительного нерва от сетчатки к решетчатой пластинке (физиологическая экскавация). Несколько ниже и темпоральнее диска зрительного нерва расположено желтое пятно, которое имеет вид темного горизонтально расположенного овала. Глазное дно разных людей имеет различный цвет и рисунок, что зависит от насыщенности пигментом пигментного эпителия сетчатки и мелансодержащих клеток хориоидеи. А. Офтальмоскопия в обратном виде – предназначена для быстрого осмотра всех отделов глазного дна. Источник света в затемненной комнате устанавливают слева и несколько сзади от пациента. Врач располагается напротив пациента, держа в правой руке офтальмоскоп, приставленный к его правому глазу, и посылает световой пучок в исследуемый глаз. Офтальмологическую линзу силой +13,0 дптр или +20,0 дптр, которую врач держит большим и указательным пальцами левой руки, он устанавливает перед исследуемым глазом на расстоянии, равном фокусному расстоянию линзы (соответственно 7-8 см или 5 см). Второй глаз пациента при этом остается открытым и смотрит в направлении мимо правого глаза врача. Лучи, отраженные от глазного дна пациента, попадают на линзу, преломляются на ее поверхности и образуют со стороны врача перед линзой, на ее фокусном расстоянии, висящее в воздухе, действительное, но увеличенное в 4-6 раз и перевернутое изображение исследуемых участков глазного дна. Все, что кажется лежащим вверху, на самом деле соответствует нижней части исследуемого участка, а то, что находится снаружи, соответствует внутренним участкам глазного дна. В последние годы при офтальмоскопии используют асферические линзы, что позволяет получить практически равномерное и высокоосвещенное изображение по всему полю обзора. В. Офтальмоскопия в прямом виде – позволяет непосредственно рассмотреть детали глазного дна, выявленные при офтальмоскопии в обратном виде. Этот метод можно сравнить с рассматриванием предметов через увеличительное стекло, его заменяют в глазу преломляющие среды – роговица и хрусталик. Чаще проводится с помощью ручного электроофтальмоскопа, в ручке которого в качестве источника света помещается маленькая лампочка. Обследующий передвигается с офтальмоскопом как можно ближе к глазу больного и смотрит через зрачок. Правый глаз больного рассматривает правым глазом, а левый – левым. Офтальмоскоп снабжен револьверным диском с положительными и отрицательными стеклами разной силы для устранения несоответствия между рефракцией глаза больного и врача. При офтальмоскопии в прямом виде получается увеличение изображения примерно в 13-16 раз. Прямая офтальмоскопия может также проводится с фундус-линзой с большим офтальмоскопом Гульштранда. В. Офтальмохромоскопия – метод, позволяющий изучать изменения глазного дна с помощью света различного спектрального состава. Осуществляется с помощью специального офтальмоскопа, в который помещены светофильтры, позволяющие осматривать глазное дно в пурпурном, синем, зеленом и оранжевом свете. Исследование сходно с офтальмоскопией в прямом виде. 37. Возможности метода исследования глаза в проходящем свете. См. вопрос 35. Метод позволяет исследовать прозрачные среды глаза (роговицу, влагу передней камеры, хрусталик, стекловидное тело), обнаружить их помутнения и др. изменения. 38. Исследование офтальмотонуса (пальпаторно и тонометрами). Суточные колебания внутриглазного давления. Истинное ВГД находится в пределах от 9 до 22 мм рт.ст., в среднем 16 мм рт.ст. У каждого человека ВГД имеет свой суточный ритм, обычно оно несколько выше (на 2-3 мм) в утренние и дневные часы и имеет минимальную величину в вечерние часы. Иногда наблюдается инвертный суточный ритм офтальмотонуса. При измерении тонометрами офтальмотонус повышается, поэтому тонометрическое давление всегда выше. Уровень внутриглазного давления (ВГД, офтальмотонус) может быть определен: 1) ориентировочно (пальпаторно): больного просят посмотреть вниз, указательные пальцы обеих рук помещают на глазные яблока и через веко поочередно надавлювают на них; при этом ощущается флюктуация различной степени. О высоте ВГД судят по плотности и податливости склеры. Различают четыре степени плотности глаза: а) Тн – нормальное давление б) Т+1 – глаз умеренно плотный в) Т+2 – глаз очень плотный г) Т+3 – глаз тверд, как камень При понижении ВГД различают три степени гипотонии: а) Т-1 – глаз мягче нормы б) Т-2 – глаз мягкий в) Т-3 – глаз очень мягкий, палец почти не встречает сопротивление 2) с помощью тонометров аппланационного или импрессионного типа А. Аппланационная тонометрия по методике Маклакова. Тонометр Маклакова – полый металлический цилиндр высотой 4 см, основания которого расширены и снабжены площадками из молочно-белого стекла диаметром 1 см. Масса цилиндра 10 г. Перед измерением на площадки наносят тонкий слой специально приготовленной краски (смесь колларгола и глицерина). Больного укладывают на кушетку лицом вверх, проводят капельную анестезию, предлагают смотреть на фиксированнуют точку, левой рукой исследователь придерживает веки, а правой устанавливает тонометр на центр роговицы. Груз оказывает давление на глаз, роговица сплющивается. На месте соприкосновения площадки груза с роговицей краска снимается. Отпечаток переносят на слегка смоченную спиртом бумагу. По диаметре диска судят о величине ВГД. Чем меньше диск, тем выше давление. Оценка диаметра диска проводится по таблицам Головина или линейке Поляка. В норме ВГД находится в пределах 18-26 мм рт.ст. с суточными колебаниями не более 5 мм рт.ст. Также используется эластотонометрия – последовательное измерение ВГД с грузиками массой 5; 7,5; 10; 15 г с последующим вычерчиванием эластотонометрической кривой и ее анализом (характер кривой отражает индивидуальную реакцию глаза на воздействия грузов различной массы, при этом учитывается не только размах кривой, но и ее излом). В норме ВГД находится в пределах 21-30 мм рт.ст. В. Импрессионная тонометрия Шиотца. Метод основан на принципе вдавления роговицы стержнем постоянного сечения под воздействием грузика различной массы (5,5; 7,5; 10 г). Величину получаемого вдавления роговицы определяют в линейных величинах, она зависит от массы грузика и уровня ВГД. Для перевода показаний в мм рт.ст. используют прилагаемые номограммы. Импрессионная тонометрия менее точна, чем аппланационная, но незаменима при неровностях роговицы. 3) бесконтактно: с определенного расстояния в центр роговицы исследуемого глаза посылают дозированную по давлению и объему порцию сжатого воздуха. В результате его воздействия на роговицу возникает ее деформация и меняется интерференционная картина. По характеру этих изменений с высокой точностью определяют ВГД. 39. Формы блефаритов, этиология и патогенез, лечение. Блефарит – двустороннее воспаление краев век, почти всегда имеющее хроническое течение. Этиология блефаритов: а) инфекционная: чаще бактерии (Staphylococcus aureus, Str. epidermidis, Haemophilus influenzae и др.), реже вирусы (вирус простого герпеса, опоясывающего лишая), патогенными грибами (рода Pityrosporum) и т.д. б) неинфекционная: при себорее, розовых угрях, экземе, полипозе носа, тонзиллите. К развитию блефарита предрасполагают: некорригированные аномалии рефракции, нейроэндокринные сдвиги в период полового созревания, запыленность, длительное пребывание в атмосфере раздражающих соединений и т.д. Патогенез блефаритов: микрофлора конъюктивальной полости внедряется в сальные, мейбомиевы железы и волосяные мешочки ресниц и на фоне аутоиммунной сенсибилизации приводит к их воспалению. Классификация блефаритов: а) по характеру течения: острые и хронические б) по локализации процесса: патология передней пластины и задней пластины век. в) клинические формы: 1) простой блефарит – умеренно выраженное покраснение краев век; жалобы на зуд, ощущение засоренности в глазах, учащенное мигание с появлением едкого пенистого отделяемого в углах глазной щели, утомляемость глаз при зрительной нагрузке (особенно в ночное время)раженное покраснение краев век; жалобы на зуд, ощущение засоренности в глазах, учащенное мигание с появлением едкого пенистого 2) чешуйчатый (себорейный) блефарит – появление большого количества мелких чешуек на коже края века и ресницах (наподобие перхоти); жалобы на зуд, жжение, тяжесть век, быструю утомляемость глаз; края век гиперемированы, утолщены; при прогрессировании процесса – сглаженность переднего и заднего ребер свободного края века и нарушение адаптации нижнего века к глазному яблоку. 3) язвенный (стафилококковый) блефарит – образование гнойных корок, склеивание ресниц, изъязвление кожи краев век; при вовлечении фолликулов – укорочение и ломкость ресниц, рубцевание края века, неправильный рост, поседение или потеря ресниц. 4) демодекозный блефарит – покраснение и утолщение краев век, наличие чешуек, корочек, белых муфт на ресницах; жалоба на зуд в области век; клещ поселяется в просветах мейбомиевых желез и ресничных фолликулах; при подозрении на демодекозный блефарит с диагностической целью удаляют пять ресниц и укладывают на предметное стекло, диагноз подтверждается при обнаружении личинок вокруг корня ресниц и шести или более подвижных клещей (меньшее количество особей – носительство, у 80% здоровых). 5) задний (краевой) блефарит (дисфункция мейбомиевых желез) – покраснение и утолщение краев век, образование телеангиэктазий у закупоренных отверстий мейбомиевых желез, их гипо- или гиперсекреция, скопление желтовато-серого пенистого секрета в наружных уголках глазной щели и у заднего ребра свободного края век, гиперемия пальпебральной конъюнктивы, нарушение прекорнеальной пленки. |
