ОТВЕТЫ ПО ОПЕРАТИВНОЙ ХИРУРГИИ. Ответы по оперативной хирургии
 Скачать 1.5 Mb. Скачать 1.5 Mb.
|
|
Остановка кровотечения при ранениях печени: а) перевязка кровоточащего сосуда в ране: если рана небольшая отдельные сосуды захватывают зажимом и перевязывают кетгутом; если наложить лигатуру на изолированный сосуд не удается, его обкалывают и прошивают. б) наложение гемостатических швов печени (Кузнецова-Пенского, Оппеля, Джордано и др.). Для предупреждения прорезывания печеночной ткани используют в качестве прокладок сальник, глиссонову капсулу с удаляемого участка печени, серповидную связку, синтетические материалы в) тампонирование ран печени марлей (опасно из-за некроза и вторичного кровотечения при удалении тампона) г) способ обработки раневой поверхности печени акриловым клеем под давлением д) резекция поврежденной части печени (применяется при обширных ранениях) Резекция печени. Показания: первичный рак, прорастания рака желудка в печень, краевое расположение эхинококкового пузыря и обширные ранения. Резекция печени: а. типичная (анатомическая) б. атипичная (краевая, клиновидная, поперечная) а) клиновидная резекция печени:  1. Резекцию производят у края печени либо на ее диафрагмальной поверхности 2. Предварительно накладывают П-образные швы по линии, намеченной для резекции 3. Отступив на 0,5 см от наложенных швов отсекают клиновидно участок печени. 4. П-образные швы подтягивают друг к другу б) краевая резекция печени (применяется при краевом расположении процесса) – принципиально не отличается от вышеописанной; для удобства закрытия раневой поверхности оставшемуся дефекту придают корытообразную форму  в) типичная резекция печени (европейский способ): 1. В области ворот печени препарируют и перевязывают билиоваскулярные образования соответстующей доли печени 2. По линии изменения цвета гильотинным способом отсекают часть органа с последующим дополнительным гемостазом в ране печени. 70. Билиодигестивные анастомозы. Показания для наложения билиодигестивных анастомозов: 1. нарушения проходимости терминального отдела холедоха при доброкачественной патологии (стенозы и стриктуры холедоха) 2. опухоли большого дуоденального сосочка, рак терминального отдела холедоха, рак головки поджелудочной железы Виды билиодигестивных анастомозов: а. холедоходуоденоанастомоз – анастомоз между общим желчным протоком и 12-перстной кишкой по типу бок в бок с помощью двухрядного кишечного шва; просвет общего желчного протока вскрывают при этом продольно, а 12-перстной кишки – поперечно. Формирование холедоходуоденоанастомоза по Юрашу. 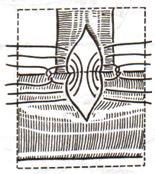 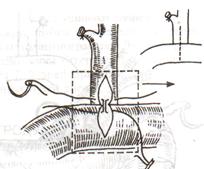 1. Обнажают супрадуоденальный отдел общего желчного протока. Рассекают холедох продольно на 2,0-2,5 см. 2. 12-перстную кишку рассекают поперечно так, чтобы линии разреза протока и кишки совпадали по оси 3. Не завязывая, накладывают узловые швы, прошивая насквозь стенки протока и кишки. После наложения анастомоза все швы завязывают одновременно с двух сторон, предупреждая деформацию анастомоза. 4. К месту анастомоза подводят дренажи. Рану брюшной стенки ушивают до дренажей. Способ Юраша – наиболее физиологичен, т.к. поперечный разрез кишки не повреждает циркулярной мускулатуры, не нарушает работу перистальтики в зоне анастомоза, снижается вероятность рефлюкс-холангита. б. гепатикодуоденоанастомоз и гепатикоеюноанастомоз – накладывают при невозможности использовать для отведения желчи супрадуоденальный отдел холедоха; накладывается соустье между общим печеночным протоком и 12-перстной кишкой или тощей кишкой. Во избежание забрасывания кишечного содержимого в желчные пути приводящий и отводящий отделы тощей кишки соединяют межкишечным соустьем. 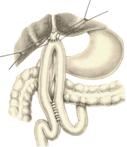 в. холецистогастроанастомоз – накладывают соустье между желудком и желчным пузырем: 1. Стенку желудка и желчного пузыря сближают до соприкосновения, накладывают держалки на стенки органов и между ними – ряд узловых серозно-мышечных швов 2. Вскрывают просвет желудка и желчного пузыря, предварительно удалив содержимое из этих органов 3. Формируют анастомоз (непрерывный кетгутовый шов на задние губы анастомоза, этой же нитью непрерывный шов на передние губы анастомоза, второй ряд узловых серозно-мышечных швов на передние губы анастомоза) 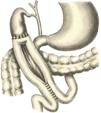 г. холецистоеюноанастомоз – накладывают соустье между тощей кишкой и желчным пузырем: чаще всего производят впередиободочную холецистоеюностомию с обязательным наложением межкишечного соустья. При этой операции длина приводящей петли кишки должна быть не менее 30 см. Межкишечное соустье накладывают на расстоянии 10—15 см от анастомоза желчного пузыря с кишкой 71. Удаление желчного пузыря. Холецистэктомия - удаление желчного пузыря. Виды холецистэктомии: а) традиционная (открытая): 1. от дна 2. от шейки б) лапароскопическая Открытая холецистэктомия от шейки (ретроградная). Показания: ЖКТ с большим числом мелких камней. Техника операции: 1. Доступ: верхняя срединная лапаротомия или по Курвуазье-Кохеру 2. Печень отводим кверху, 12-перстную кишку смещаем книзу, в результате чего натягивается печеночно-двенадцатиперстная связка. 3. Накладываем зажим на дно желчного пузыря. 4. Рассекаем передний листок печеночно-двенадцатиперстной связки в зоне треугольника Кало (сверху – печень, по бокам – печеночный и пузырный протоки). 5. Раздвигаем диссектором листки брюшины, выделяем пузырный проток до места соединения с печеночным протоком. 6. Перевязываем пузырный проток, отступя 1 см от печеночного протока, вторую лигатуру накладываем проксимальнее первой, отступя 0,5 см. 7. Выделяем пузырную артерию в треугольнике Кало. В области треугольника Кало она отходит от правой печеночной артерии и проходит в сторону желчного пузыря. Накладываем две лигатуры на пузырную артерию и пересекаем ее между ними. 8. Начинаем субсерозное выделение желчного пузыря из ложа. Для этого рассекаем брюшину желчного пузыря, отступя 1 см от печени, отслаиваем брюшину желчного пузыря по периметру, накладываем зажим на пузырный проток для фиксации, отделяем стенку желчного пузыря от печени (следует следить за тем, чтобы не вскрыть желчный пузырь). Пузырь выделяют из ложа и удаляют от шейки к дну. 9. После удаления желчного пузыря производят ревизию ложа на гемостаз. Листки брюшины ушивают над ложем желчного пузыря непрерывным или узловым кетгутовым швом. 10. К месту культи пузырного протока подводят дренаж, который вводят через контрапертуру. Преимущества холецистэктомии от шейки: 1) сразу приступают к выделению пузырного протока и пузырной артерии, обследованию общего желчного протока на предмет выявления его закупорки камнями 2) обеспечивается ревизия печеночных протоков и пузырной артерии почти в сухой ране (т.к. выделение пузыря от дна сопровождается кровотечением из паренхимы печени в ложе ЖП) Открытая холецистэктомия от дна (антероградная). Показания: недостаточная опытность хирурга; отсутствие мелких конкрементов; наличие воспалительного процесса в печеночно-двенадцатиперстной связке 1. Доступ: верхняя срединная лапаротомия или по Курвуазье-Кохеру 2. Печень отводим кверху, 12-перстную кишку смещаем книзу, в результате чего натягивается печеночно-двенадцатиперстная связка. 3. Производим пункцию желчного пузыря, если последний напряжен. Накладываем зажим на дно желчного пузыря. 4. Начинаем выделение желчного пузыря из ложа. Рассекаем брюшину желчного пузыря, отступя 1 см от печени, отслаиваем брюшину желчного пузыря по периметру. Накладываем зажим на пузырный проток. Отделяем острым и тупым путем стенку желчного пузыря от печени. Выделяем пузырь, шейку желчного пузыря и желчный проток до места его впадения в печеночный проток, в результате чего желчный пузырь остается на ножке из пузырного протоке и пузырной артерии. 5. Выделяют пузырную артерию и пересекают ее между двумя лигатурами. Перевязывают пузырным проток двумя лигатура, отступя на 0,5 см от печеночного протока. Пересекают пузырный проток. 6. После удаления желчного пузыря производят ревизию ложа на гемостаз. Листки брюшины ушивают над ложем желчного пузыря непрерывным или узловым инвагинирующим кетгутовым швом. 7. К месту культи пузырного протока подводят дренаж, который вводят через контрапертуру. Преимущества холецистэктомии от дна: хирург подходит к воротам пузыря, имея возможность надежно идентифицировать его элементы. Лапароскопическая холецистэктомия. Показания: а. неосложненный хронический калькулезный холецистит б. острый холецистит в. холестероз желчного пузыря г. полипоз желчного пузыря Противопоказания: а. рак желчного пузыря б. плотный инфильтрат в зоне шейки желчного пузыря в. поздние сроки беременности г. общие противопоказания к проведению операции (типа инфаркта миокарда и т.д.) Преимущества: а. снижает травматичность хирургического пособия б. снижает продолжительность хирургического вмешательства в. обеспечивает большой косметический эффект г. сокращает продолжительность стационарного и амбулаторного лечения Ход операции: 1. Доступ - 4 троакара: лапароскопический (по белой линии живота ниже пупка), инструментальный (как можно ближе к мечевидному отростку), вспомогательные (по среднеключичной линии на 4-5 см ниже края реберной дуги и по передней подмышечной линии на уровне пупка) 2. Тракция: приподнять ЖП, обнажить ворота печени и зону треугольника Кало для последующей препаровки 3. Рассечение брюшины (L-образным электродом по переходной складке на уровне средней трети медиальной поверхности желчного пузыря) 4. Препаровка треугольника Кало 5. Выделение элементов шейки желчного пузыря, пересечение артерии, пересечение пузырного протока 6. Мобилизация желчного пузыря 7. Аспирация жидкости и дренирование брюшной полости 8. Извлечение желчного пузыря 9. Окончание операции (швы только в месте введения главных троакаров) 72. Операции на общем желчном протоке. I. Холедохотомия: 1. супрадуоденальная 2. ретродуоденальная 3. трансдуоденальная Показания к холедохотомии: а. интраоперационная холангиография б. наличие длительной желтухи в. расширение общего желчного протока г. холангит д. множественные камни желчного пузыря Техника супрадуоденальной холедохотомии: 1. Верхне-срединная лапаротомия. 2. Вскрываем передний листок печеночно-двенадцатиперстной связки, по характерной синеве находим общий желчный проток 3. Находим место впадения холедоха в 12-перстную кишку, проксимальнее него обнажаем супрадуоденальный отдел общего желчного протока 4. Вначале продольно надрезаем стенку холедоха скальпелем, затем расширяем разрез ножницами до 1-2 см. 5. Электроотсосом удаляем стекающую желчь и конкременты. Проводим исследование протоков пуговчатым зондом (вначале правые и левые печеночные протока, затем терминальную часть общего желчного протока и большой сосочек 12-перстной кишки). Извлекаем конкременты, промываем желчные пути новокаином. 6. Очень редко зашивают отверстие холедоха непрерывным швом наглухо. Чаще выполняют дренирование: 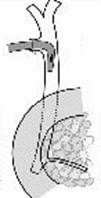 а) дренирование по Керу: в холедох вводят Т-образную трубку, оба колена которой состоят из полной трубки (недостаток: при извлечении такого дренажа возможно травмирование протока в связи с жесткой конструкцией Т-образного колена) 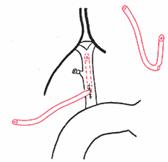 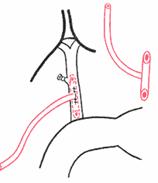 б) дренирование по Вишневскому: вырезаем овальное отверстие на боковой стенке дренажной трубки; трубку вводим по направлению к печеночному протоку так, чтобы боковое отверстие располагалось в нижележащем отделе холедоха на изгибе дренажной трубки. в) дренирование по Холстеду-Пиковскому: однотрубчатый дренаж через культю пузырного протока после холецистэктомии. Ретродуоденальная холедохотомия применяется при наличии неподвижного камня в ретродуоденальном отделе холедоха: 1. Вскрываем брюшную полость, мобилизуем 12-перстную кишку по Кохеру. 2. Отслаиваем 12-перстную кишку с головкой поджелудочной железы до тех пор, пока не станет доступной ретродуоденальная часть холедоха. По ходу протока прощупывают камень и стараются протолкнуть в супрадуоденальный отдел холедоха. Если это не удается – проток вскрывают небольшим разрезом, а камень удаляют. Если удается – удаляют камень супрадуоденальным путем. 3. После удаления камня проверяют проходимость желчного протока и разрез его стенки ушивают узловатыми швами. 4. В забрюшинной клетчатке оставляют дренаж, проток дренируют в супрадуоденальном отделе. Рану брюшной стенки ушивают послойно до дренажей. Трансдуоденальная супрапапиллярная холедохотомия (холедоходуоденостомия): Показания: а. застрявшие неподвижные камни надсфинктерной части холедоха б. неустранимые сужения конечного отдела холедоха Суть операции: стенку холедоха рассекают вне зоны большого сосочка 12-перстной кишки; рассеченную стенку холедоха подшивают к слизистой 12-перстной кишки, формируя трансдуоденальную папиллярную холедоходуоденостому. II. Трансдуоденальная папиллотомия. Показания к трансдуоденальной папиллотомии: а. низкорасположенные камни, вклинивающиеся в фатеров сосок б. стеноз устья фатерового соска Техника: 1. Вскрываем поперечным разрезом стенку 12-перстной кишки напротив фатерового соска. Уточняем положение камня. 2. Находим верхушку фатерова соска и рассекаем слизистую в этой области, после чего камень становится подвижным и легко удаляемым. 3. Удаляем камень, проверяем проходимость желчного протока, сшиваем слизистые 12-перстной и протока 4. В случае стеноза устья фатерового соска в отверстие вводим браншу лазных ножниц в отверстие соска и рассекаем его переднюю стенку в пределах сужения (но не больше чем на 0,6 см). III. Трансдуоденальная сфинктеротомия (сфинктеропластика). Показания: стенотический или склеротический папиллит; опухоль, сдавливающая фатеров сосок Сфинктеротомия: рассечение узкой интрамуральной части холедоха на протяжении, предусмотренном хирургом (разрез делается соответственно 11 часам на циферблате, чтобы не повредить панкреатический проток при наличии общего выводного протока) Сфинктеропластика: сшивание краев разреза холедоха и 12-перстной кишки между собой - операция сфинктеропластики. При доброкачественной патологии возможно рассечь сфинктер фатерового сосочка эндоскопически. 73. Операции при ранении органов брюшной полости. 1. Наиболее удобный доступ – верхняя срединная лапаротамия с возможным расширением раны. 2. Выпавшие в рану петли тонкой кишки или прядь сальника обмываются раствором антисептика. Неповрежденные кишку и сальник вправляют в брюшную полость путем расширения раны. На поврежденные органы накладывают кишечный жом или кровоостанавливающие зажимы и устраняют их дефекты (ушивание раны, резекция органа при массивным повреждениях). 3. При вскрытии брюшной полости последовательно осуществляют: а) выявление источника кровотечения и его остановка б) ревизия органов брюшной полости 1. при наличии в брюшной полости крови в первую очередь обследуют паренхиматозные органы (печень, селезенку, поджелудочную железу). 2. при наличии в брюшной полости содержимого желудка или кишечника в первую очередь обследуют полые органы (желудок, 12-перстную кишку, тонкую кишку от уровняflexura duodenojejunalis, толстую кишку от илеоцекального угла) в) вмешательства на поврежденных органах г) интубация тонкой кишки по показаниям д) санация и дренирования брюшной полости е) закрытие раны брюшной полости ж) хирургическая обработка входных и выходных ран |
