Первая помощь при ДТП. Первая помощь при дтп
 Скачать 1.91 Mb. Скачать 1.91 Mb.
|
|
ЕСЛИ РЕБЕНОК СТАРШЕ ГОДА Если ребенок не может кашлять выполняйте прием Геймлиха, как у взрослых пострадавших до выталкивания инородного тела либо до прибытия врача. ПЕРВАЯ ПОМОЩЬ ПРИ КРОВОТЕЧЕНИИ Кровотечение – это потеря крови из кровеносной системы. Кровотечения делятся на наружные и внутренние. Виды кровотечений: артериальное, венозное, капиллярное, паренхиматозное. Артериальная кровь, насыщенная кислородом, толчкообразно, под давлением течет от сердца к периферии. Венозная кровь забрав углекислый газ из клеток, притекает от периферии к сердцу. При работе сердце создает в артериях давление (артериальное давление) – в момент сокращения систолическое (в норме 120–130 мм.рт.ст. у здорового взрослого человека), в момент расслабления – диастолическое (в норме 80 мм.рт.ст.). При каждом сердечном сокращении артерии пульсируют, когда кровь проталкивается через них. Поэтому при артериальном кровотечении кровь вытекает пульсирующей струёй ярко-алого цвета. В венозной системе нет высокого перемежающеегося давления, поэтому при венозном кровотечении кровь вытекает равномерно и непрерывно. В венозной крови мало кислорода и много углекислого газа, поэтому цвет ее темно-вишневый (рис. 14 и15).  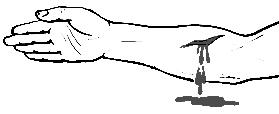 Рис. 14 Артериальное кровотечение Рис. 15 Венозное кровотечение На догоспитальном этапе применяются только временные способы остановки наружного кровотечения: пальцевое прижатие сосуда, наложение кровоостанавливающего жгута, наложение закрутки, максимальное сгибание конечности в суставе, возвышенное положение конечности, наложение давящей повязки. Метод пальцевого прижатия артерии (рис. 16):  Метод максимального сгибания конечности с подкладыванием валика (рис. 17):  Кровоостанавливающие жгуты (или закрутка) применяются только для остановки наружного артериального кровотечения. Правила наложения жгута: жгут накладывается там, где артерия может быть прижата к одной кости (бедро, плечо), но как можно ближе к ране; конечность находится в приподнятом положении; на оголенные участки тела подложить ткань; жгут растянуть, витки накладывать вплотную (уменьшая степень расстяжения жгута) до прекращения кровотечения и исчезновения пульса; концы жгута надежно закрепить; под жгут подложить записку с указанием времени наложения; при массовых поражениях, время наложения продублировать надписью на лбу пострадавшего; жгут ничем не закрывать; конечность зимой согревать, летом – охлаждать; время наложения жгута не более 1 часа (в Европе – 30–40 минут) ; произвести транспортную иммобилизацию; срочно транспортировать в лечебное учреждение. Наложение давящей повязки (применяется при венозном и капиллярном кровотече-нии): непосредственно на кровоточащую рану накладывают стерильный бинт, марлю или чистую ткань; если используют нестерильный перевязочный материал, на ткань рекомендуется накапать немного настойки йода, чтобы получилось пятно размером больше раны; поверх ткани накладывают плотный валик из бинта, ваты или чистого носового платка. Валик туго прибинтовывают и при необходимости продолжают надавливать на него рукой; если это возможно, кровоточащую конечность следует поднять выше тела, при правильном положении давящей повязки кровотечение прекращается и повязка не промокает. Паренхиматозное кровотечение наблюдается при ранении таких органов, как легкие, селезенка, почки, печень, поджелудочная железа. Первая помощь при паренхиматозном кровотечении предусматривает покой и охлаждение зоны травмирования. Окончательная остановка паренхиматозного кровотечения проводится во время хирургической операции. ОСНОВНЫЕ ПРАВИЛА ОКАЗАНИЯ ПЕРВОЙ ПОМОЩИ ПРИ РАНАХ И КРОВОТЕЧЕНИЯХ Инородное тело в ране: если предмет торчит – максимально его фиксируем; повязку накладываем вокруг торчащего предмета; никогда, ничего из раны не достаем! ничего в рану не вкладываем! Носовое кровотечение: успокоить больного; голову слегка наклонить вперед, попросить пострадавшего поддержать её руками; холод на переносицу; если через 10-15 минут кровотечение не останавливается – вызвать «скорую»; нельзя запрокидывать назад голову – возможно затекание крови по пищеводу в жедудок с последующей рвотой. Внутрибрюшное кровотечение Признаки: человек слабеет, боли может и не быть; бледность, холодный пот, озноб; «мушки перед глазами», головокружение; дыхание слабое, поверхностное; вздутый, твердый, болезненный при надавливании живот, «поза эмбриона»; возможен крупный синяк на животе. Первая помощь: вызвать «скорую»; холод на область живота; противошоковые меры; транспортировать в сидячем положении. Что нельзя делать: не обезболивать! не кормить; не поить; Проникающее ранение брюшной полости закрыть рану; относиться, как к внутреннему кровотечению; если выпали внутренние органы – аккуратно собрать в пакет, приклеить его скотчем, пластырем или прибинтовать, не пережимая. Проникающее ранение грудной клетки белая или кровавая пена изо рта; такая же на месте раны. Первая помощь закрыть отверстие – обертку от стерильного бинта наложить на рану внутренней (стерильной) поверхностью, приклеить скотчем или пластырем так, чтобы дальний от раны угол остался не проклеенным (выхлопной клапан, позволяющий воздуху выходить из груди при выдохе) либо положить сверху стерильную ватно-марлевую салфетку и прибинтовать (рис. 18); приложить холод; не разрешать говорить, глубоко дышать. 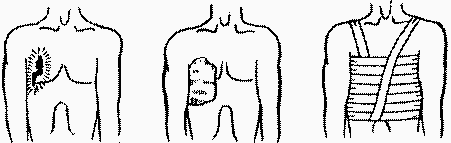 Рис.18 Повязка при проникающем ранении груди Рана на голове наложить давящую повязку; немедленно вызвать «скорую». Травматическая ампутация оторванную конечность положить в пакет, его во второй и охладить; контейнер отправить вместе с больным. Время – до 6 часов; срочно «скорую»! Обязательно говорим: «Ампутация!»; есть шанс пришить до локтя и до колена. ПЕРВАЯ ПОМОЩЬ ПРИ ШОКЕ Признаки шока 1 фаза – возбуждение (при кровопотере эта фаза отсутствует или смазана) лицо красное; больной мечется, кричит, матерится; пульс на запястье определяется (АД выше 80 мм рт.ст.); дыхание частое, глубокое. 2 фаза – торможение лицо резко бледное; носогубный треугольник синюшный; озноб; вялость, сонливость; отсутствие движений: кожа конечностей холодная; пульс на запястье не определяется (АД ниже 80 мм рт.ст.); положителен симптом белого пятна; дыхание поверхностное. Любое оказание первой помощи включает противошоковые меры: успокоить пострадавшего, если он в сознании; согреть – одеяло, теплая одежда (даже летом пострадавший с массивной кровопотерей и шоком мерзнет); уложить на спину и приподнять ноги (если в сознании и нет травм головы, шеи, позвоночника, перелома таза и бедер – при наличии этих травм понимать ноги не следует!); следить за состоянием; дать теплое сладкое питье. Не давать пить при: серьезной травме головы; болях в области сердца; проникающем ранении брюшной полости; подозрении на внутреннее кровотечение. ПЕРВАЯ ПОМОЩЬ ПРИ ТРАВМЕ В случае открытого перелома, его вначале следует рассматривать как рану, затем как травму. Т.к. у спасателей нет рентгеновского аппарата, то к перелому, вывиху, растяжению, ушибу и т.п. нужно относиться как к перелому. Признаки и симптомы боль, опухоль, неестественное положение конечности, кровь, нарушение подвижности. Иммобилизация правило буквы «Zю»: фиксировать надо в том положении, в котором находится деформированная конечность; шина накладывается так, чтобы зафиксировать сустав до и после перелома; из подручных материалов (картон) создаем подобие коробки, пустые места забиваем тряпками; фиксируем в плоскости перелома; вывих не вправляем, относимся, как к перелому; для уменьшения боли нужно приложить холод (актуально первые 6 часов после травмы) на 15 минут, снять на 5 минут, затем приложить еще на 15 мин.; на голое тело холод прикладывать нельзя – завернуть в полотенце, тряпку и т.п.; даже закрытый перелом крупных костей приводит к большой кровопотере (бедро – 1,5–2 л, таз – до 3 л), поэтому одновременно надо оказывать противошоковую помощь. Помните, что не усиливает боль только наложение пневматической или вакуумной шины! Что нельзя делать: не пытайтесь придать конечности естественное положение!!! Что делать дальше: обязательно доставить пострадавшего к врачу. ПОМОЩЬ ПРИ ТРАВМЕ ГОЛОВЫ Признаки: Сотрясение мозга – характерна кратковременная потеря сознания, бледность, общая слабость, сильная головная боль, головокружение, тош-нота, рвота. Пострадавший может быть в сознании, но не помнить обсто-ятельства травмы и события, предшествующие травме. Ушиб мозга – более тяжелое повреждение мозга, сопровождается длительной потерей сознания, тошнотой и рвотой, параличами. Переломы костей черепа могут сопровождаться выше приведен-ными симптомами, а, кроме того, следующими признаками: кровотечение из ушей, носа, рта, кровоподтеки вокруг глаз. Первая помощь: Пострадавшего в сознании уложить горизонтально на спину. При бессознательном состоянии пострадавшего уложить в «дренажное» положение (см. рис. 4), чтобы в случае возникновения рвоты рвотные массы не попали в дыхательные пути, а вытекали наружу. При укладывании пострадавшего рекомендуется предварительно наложить шейную шину (см. рис. 5). Если пострадавший без сознания: очистить полость рта от слизи, рвотных масс; на рану головы наложить асептическую или лечебную повязку; поверх повязки наложить гипотермический пакет; при судорогах бережно удерживать голову пострадавшего, во избе-жание ее травматизации; при остановке дыхания и кровообращения проводить сердечно-легочную реанимацию. Показания для наложения шейного воротника: все пострадавшие в ДТП! травма позвоночника; подозрение на травму позвоночника; любые тяжёлые состояния и состояния, сопровождающиеся потерей сознания, когда существует опасность вторичного повреждения шейногоотдела позвоночника; ПОВРЕЖДЕНИЯ ГРУДНОЙ КЛЕТКИ (ребер, грудины) и органов грудной полости (сердца, легких) часто наблюдаются при ударах о рулевое колесо у водителей. Особую опасность для жизни представляют травмы с нарушением герметичности грудной полости и повреждением сердца, крупных сосудов, легких. Признаки: боль в грудной клетке, связанная с дыханием и изменением положения пострадавшего, дыхательная недостаточность (одышка, бледность, синюшность), холодный пот, учащенное сердце-биение, асимметрия дыхательных движений грудной клетки, кашель с пенистой мокротой с примесью крови, движение воздуха через рану при дыхании (открытый пневмоторакс). Первая помощь: вызвать скорую медицинскую помощь; придать пострадавшему полусидячее положение; применить обезболивающее средство; наложить на рану стерильную или лечебную повязку; при открытом пневмотораксе наложить окклюзионную повязку. ПОВРЕЖДЕНИЯ ЖИВОТА относятся к числу опасных для жизни и часто требуют срочного хирургического лечения из-за возможного повреждения внутренних органов брюшной полости. Причины: удар в живот, проникающее ранение живота, падение. Признаки: постоянная острая боль по всему животу, рвота, доско-образное напряжение мышц живота, при наличии проникающего ранения – выпавшие петли кишечника, бледность, холодный пот, учащенное сердцебиение, внутреннее или наружное кровотечение. Первая помощь: вызвать скорую медицинскую помощь; на рану наложить стерильную или лечебную повязку; приложить холод на область живота (гипотермический пакет из автомобильной аптечки, пузырь со льдом); пострадавшему придать положение на спине или на боку с полусогнутыми ногами. Важно: При повреждении живота выпавшие петли кишечника нельзя вправлять, их необходимо прикрыть стерильной оберткой бинта, затем салфеткой, нетуго зафиксировать круговой повязкой. Не давать обезболивающее! Не поить! Не кормить! ПЕРВАЯ ПОМОЩЬ ПРИ ДЛИТЕЛЬНОМ СДАВЛИВАНИИ ТКАНЕЙ Длительное сдавливание тканей (более 6 часов) приводит к тяжелым осложнениям из-за поступления в кровяное русло продуктов распада после высвобождения. Признаки: сдавленные участки тела холодные на ощупь, бледные, синюшные, нарушена чувствительность, имеются пузыри на коже. Конечность резко увеличена в объеме, контуры мышц сглажены, отек приобретает такую степень плотности, что конечность становится похожа на деревянную при легком постукивании. Часто пульс на конечности не прощупывается, движения резко болезненны. Если конечность (участок тела) не освобождены от сдавления, то общее состояние пострадавшего может быть удовлетворительным. Освобождение от сдавления вызывает резкое ухудшение состояния пострадавшего, вялость, заторможенность, признаки шока из-за поступления токсинов в кровяное русло. Причины возникновения: давление на тело частями автотранспорта при его деформации или опрокидывании, а также сдавление конечностей весом собственного тела у пострадавших, длительное время находящихся без сознания (черепно-мозговая травма, отравление угарным газом и т.д.) Первая помощь: до освобождения от сдавления обложить доступные участки тканей гипотермическими пакетами, пузырями с холодной водой, льдом; дать обезболивающее средство, обильное теплое питье; с целью предотвращения поступления в кровь ядовитых продуктов распада поврежденных тканей необходимо перед освобождением от сдавления или тотчас же после него наложить жгут выше места сдавления, туго забинтовать поврежденные конечности (препятствует вымыванию токсинов из раздавленных тканей), продолжить использование холода и обильного питья. Важно:нельзя согревать сдавленную конечность! ПЕРВАЯ ПОМОЩЬ ПРИ ТЕРМИЧЕСКОЙ ТРАВМЕ ОЖОГИ ТЕРМИЧЕСКИЕ Признаки и симптомы Боль. Покраснение кожи; появились волдыри – поверхностный ожог. Рана – волдыри лопнули, отсутствие чувствительности; обугливание – глубокий ожог. Первая помощь Убрать поражающий фактор! Охладить место ожога. 1 и 2 степень - охлаждать проточной водой 10 - 15 мин. 3 и 4 - чистая повязка, потом охладить с повязкой в стоячей воде. покой и противошоковые меры. Что нельзя делать: смазывать маслом, кремом, мазью, белком и т.п., наносить пену (пантенол) на только что обожженное; отрывать прилипшую одежду; прокалывать пузыри; мочиться (писать) на ожог. Что делать дальше: снять все вещи с обожженного участка тела: одежду, пояс, часы, кольца и прочие вещи (прилипшую одежду обрезать вокруг, не отрывая от ожога); вызвать «скорую» если: площадь ожога больше 5 ладоней пострадавшего (взрослый), ожог у ребенка или пожилого человека, ожог 3-ей степени, обожжена паховая область, обожжен рот, нос, голова, дыхательные пути, обожжены две конечности. ОБМОРОЖЕНИЕ Обморожение – это повреждение тканей организма в результате действия холода. Чаще возникает отморожение нижних конечностей, реже – верхних конечностей, носа, ушных раковин и др. Иногда обморожение наступает при небольшом морозе (от -3о до -5о С) и даже при плюсовой температуре, что обычно связано с понижением сопротивляемости организма (потеря крови при ранении, голод, опьянение и т.п.). Возникновению обморожения способствуют ветреная погода и повышенная влажность воздуха. На холодовое воздействие организм реагирует рефлекторным спазмом периферических кровеносных сосудов. Кроме того, холод действует на ткани непосредственно, понижая их температуру и нарушая местный обмен веществ; развивающиеся изменения тканей зависят от длительности и интенсивности воздействия холода. Признаки обморожения потеря чувствительности; ощущение покалывания или пощипывания; побеление кожи. Первая помощь убрать с холода (на морозе греть бесполезно и опасно); закрыть сухой повязкой; медленное согревание в помещении; обильное теплое и сладкое питье (согреваем изнутри). Что нельзя делать: игнорировать; растирать (это приводит к омертвению кожи); пытаться быстро согреть; пить спиртное. Что делать дальше: отслеживать общее соcтояние пострадавшего и место обморожения в течении суток; доставить пострадавшего к врачу если: обморожение у ребенка или старика, обморожение больше ладони пострадавшего. при невозможности передвигаться самостоятельно – вызвать «скорую». ПЕРЕОХЛАЖДЕНИЕ Факторы риска температура ниже +15 С; ветер; усталость; голод; мокрая одежда; пожилой или ослабленный болезнью человек. Признаки переохлаждения интенсивная дрожь; нарушение координации; затруднение речи; резкие перемены настроения, раздражительность переходит в апатию; замедление движений, редкое дыхание слабый пульс; потеря сознания. Первая помощь остановиться и согреть; не игнорировать, не пытаться дожать, не заставлять дойти из последних сил; убрать поражающий фактор – в дом, в палатку, в спальник, в куртку вдвоем; согревать медленно!!! (нельзя в горячую ванну); теплый спальник, теплое сладкое питье и еда; если пострадавший потерял сознание – поместить его в тепло или греть телом, человек должен быть в стабильном боковом положении; вызвать скорую. Что нельзя делать: растирать конечности пострадавшего; заставлять его энергично двигаться; пить спиртное (это вызывает потерю тепла и может привести к повторному переохлаждению); класть пострадавшего в горячую ванну и применять грелки. Что делать дальше: отслеживать состояние пострадавшего не менее 6–12 часов; в случае ухудшения состояния доставить пострадавшего к врачу; при невозможности передвигаться самостоятельно – вызвать скорую. ПЕРВАЯ ПОМОЩЬ ПРИ ОСОБЫХ ОБСТОЯТЕЛЬСТВАХ ЭЛЕКТРОТРАВМА Электрический ток может вызвать как местное повреждение тканей, так и тяжелые нарушения жизненных функций. Это определяет необ-ходимость оказания первой помощи вплоть до сердечно–легочной реани-мации. Признаки: в местах входа и выхода тока могут наблюдаться так называемые метки тока в виде серовато-белых пятен, кратерообразных образований, электрические ожоги. В отличие от термических ожогов волосы не опалены. В тяжелых случаях развивается шок. Особенно опасно прохождение тока через сердце, головной мозг, так как это может вызвать остановку дыхания и сердечной деятельности. Кроме того, иногда встречаются характерные для действия электротока разрывы внутренних органов, сосудов, нервов, переломы и вывихи конечностей, ампутации. Причины возникновения: поражение электротоком может наступить в результате воздействия постоянного тока (удар молнией или железнодорожные силовые линии) или переменного тока (обрыв высоковольтной линии на месте ДТП). Первая помощь: обесточить пострадавшего строго соблюдая технику безопасности: удалить свободнолежаший провод сухим токонепроводяшим предметом, подложить под провод резиновый коврик, перерубить провод предметом с изолированной рукояткой; наложить повязку на электроожоговую рану; при необходимости выполнить реанимационные мероприятия. УТОПЛЕНИЕ При утоплении возникают разнообразные нарушения дыхания и сердечной деятельности вплоть до полной их остановки. Первая помощь: извлечь пострадавшего из воды; вызвать скорую медицинскую помощь; очистить при необходимости ротовую полость от видимых инородных тел и жидкости; если сохранено дыхание, придать пострадавшему дренажное положение (рис. 4). при отсутствии признаков жизни проводить сердечно–легочную реанимацию. Важно: длительное время, проведенное под водой с низкой температурой, не обязательно означает, что пострадавший мертв. В любом случае следует начать и проводить СЛР! На фоне реанимационных мероприятий пострадавший должен быть доставлен в стационар, где есть возможности для интенсивной терапии. Есть достоверные сообщения о благоприятных исходах утопления с восстановлением нормальной функции головного мозга после пребывания под водой более часа. ТРАВМЫ, СВЯЗАННЫЕ С УКУСАМИ Укус животного. Чаще всего кусают домашние собаки, реже кошки и дикие животные (лисы, волки). Большую опасность представляют укусы животных, больных бешенством (чрезвычайно тяжелым вирусным заболеванием). Вирус бешенства выделяется со слюной больных животных и попадает в организм пострадавшего от укусов через рану кожи или слизистой оболочки. Большинство укусов животных следует считать опасными в смысле заражения бешенством, т.к. в момент укуса животное может не иметь внешних признаков заболевания. У собак бешенство чаще проявляется сильным возбуждением, расширением зрачков, нарастанием беспокойства. Собака может убегать из дома, набрасываться без лая и кусать людей и животных, проглатывать различные несъедобные предметы. Наблюдаются сильное слюноотделение и рвота. Первая помощь. При оказании первой помощи пострадавшему от укуса животного не следует стремиться к немедленной остановке кровотечения, т.к. оно способствует удалению из раны слюны животного. Рану промывают мыльным раствором, а затем накладывают стерильную повязку. Пострадавшего нужно доставить в травматологический пункт или другое лечебное учреждение. Вопрос о проведении прививок против бешенства решает врач. Ядовитые животные. Ядовитыми являются животные, в организме которых постоянно или периодически содержатся вещества, токсичные для человека и представителей других видов. Различают активно- и пассивно-ядовитых животных. Активно-ядовитые животные имеют специализированные железы, которые вырабатывают яд, служащий для защиты от врагов. У многих ядовитые животные ядовитые железы связаны с ранящим аппаратом, такие животные используют яд и для нападения на жертву. У пассивно-ядовитых животных токсичные вещества содержатся в различных тканях или органах. Из опасных для здоровья человека ядовитых животных на территории нашей республики можно выделить гадюку обыкновенную. Ядовитыми свойствами обладают некоторые земноводные (жабы зеленая и серая). Яд жаб оказывает местное раздражающее действие на кожу и желудочно-кишечный тракт (при попадании ядовитого секрета внутрь), а также кардиотоксическое действие. Первая помощь заключается в промывании пораженного участка проточной водой с мылом и последующем наложении на этот участок слоя гидрокортизоновой мази и анестезина. При попадании яда внутрь показаны промывание желудка через зонд, внутрь солевое слабительное, активированный уголь, обильное питье, обволакивающие средства. К ядовитым насекомым относятся пчелы, осы, шмели, многие виды муравьев. Пчелы, осы, шмели, вырабатывают сходный по составу яд, оказывающий как местное, так и общее токсическое действие. Ядовиты только самки. Яд муравьев вызывает токсический дерматит. При укусах ядовитых насекомых прежде всего необходимо удалить пинцетом жало с пузырьком, наполненным ядом, после чего промыть ранку спиртом. На место укуса рекомендуется холод (лед). При тяжелой интоксикации показаны антигистаминные препараты (димедрол, супрастин, тавегил) – 1 табл., обильное питье. В тяжелых случаях пострадавшего необходимо экстренно госпитализировать. Пресноводные рыбы ряда видов, обычно неядовитых (щука, судак, окунь, налим), способны при определенных условиях (например: сброс в водоем нефтепродуктов, токсичных веществ, удобрений) приобретать ядовитые свойства. При этом (через 10—68 ч после употребления в пищу рыбы) человек испытывает резкие боли в мышцах конечностей, поясницы, грудной клетки. Боли усиливаются при малейшем движении, в тяжелых случаях распространяются практически на все скелетные мышцы. Появляются мышечная слабость, сухость во рту, иногда рвота. Моча красно-коричневого цвета (в тяжелых случаях почти черная). Болевой приступ длится от 3 ч до 4 сут., затем боли стихают, моча приобретает нормальную окраску. В тяжелых случаях развивается острая почечная недостаточность. Первая помощь включает промывание желудка, обильное питье, тепло. При появлении первых признаков отравления больного следует госпитализировать. Клещи, прикрепляясь к телу жертвы, запускают ей под кожу длинное жало, вслед за ним голову и начинают пить кровь своей жертвы. Опасны клещи не своим укусом, а тем, что сосут кровь у различных животных (белки, лоси, олени, крысы, мыши и т. д.) и от каждого из них набираются микробов. Потом эти микробы вводятся ими в кровь жертвы. Попадая на тело человека, клещ не сразу впивается в его кожу, а долго ползает, отыскивая наиболее нежные места (где тонкая кожа). Чаще всего он впивается в области паха, под мышками, на шее, в области ключиц, на животе и спине. Укус клеща совершенно нечувствителен, так как в слюне клеща содержится обезболивающее вещество. Чтобы удалить клеща с тела, существует несколько приемов: удалить клеща пальцами, обернутыми в марлю; осторожно ухватить клеща тупым пинцетом (не раздавить!) и медленно тянуть вверх, покачивая из стороны в сторону; если головка и ротовой аппарат клеща оторвались, их надо удалить с помощью стерильной булавки или пинцета; обвязать клеща ниткой между кожей и головкой и осторожно тянуть концы ее в стороны, медленно покачивая. Чтобы избежать нападения клещей и их укусов, надо принять необходимые меры предосторожности. Одеваться так, чтобы исключить возможность попадания клеща на тело. Рубашка должна быть застегнута на все пуговицы, брюки заправлены в носки. Под рубашку нужно одевать плотную майку. Голова и плечи должны, быть защищены любой плотной тканью. Несколько раз в день осматривать тело на предмет наличия клещей. Пользоваться различными репеллентами. Полезно знать повадки клещей. Наиболее активны клещи утром и вечером, любят затененные влажные места с густым подлеском, часто находятся вблизи троп, по которым ходят животные, пасется скот, на различных вырубках и в глухих местах. В жару или дождь клещи прячутся и не нападают. Укус змеи воспринимается человеком как укол булавкой. Но после укуса начинают бурно развиваться как местные, так и общие симптомы отравления. К местным симптомам относятся: боль, отек, подкожное кровоизлияние, образование пузырей, наполненных кровянистым содержимым, увеличение ближайших лимфоузлов. Общие симптомы отравления: одышка, головокружение, сердцебиение, частый пульс, тошнота (иногда рвота), обморочное состояние, шок. Первые минуты после змеиного укуса пострадавший не ощущает сильной боли. Но уже через 10-15 минут она начинает усиливаться, приобретая жгучий характер, особенно в области укуса. Если человеку не оказать помощь, то мучительная боль будет продолжаться 3–5 дней. На месте укуса обычно образуется кровянистый отек. Он начинает формироваться через 15–20 минут после укуса и увеличивается (в зависимости от тяжести укуса) в течение 1–5 дней. Отек захватывает не только область укуса, но и близлежащие ткани. Кожа растягивается, приобретает блеск. В области отека видны множественные подкожные кровоизлияния, а в месте укуса может наблюдаться омертвение тканей. Укусы в туловище и руки опасны тем, что в подобных случаях яд быстрее разносится по всему организму. Одним из самых распространенных методов борьбы со змеиным ядом после укуса традиционно является наложение жгута выше места укуса. Однако, наложенный жгут не улучшает, а ухудшает положение пострадавшего. Наложение жгута значительно усиливает местные патологические процессы в организме вплоть до гангрены всей конечности с посдедующей ее ампутацией. Метод отсасывания яда из ранки, по мнению специалистов, себя не оправдывает, так как эффективность его весьма низка. Отсасывание яда после надреза на месте укуса допустимы только в следующих случаях: пострадал ребенок; человек, оказывающий помощь, может действовать хладнокровно и точно и раньше сталкивался с такой методикой оказания первой помощи; на губах, слизистых полости рта человека, который оказывает помощь, нет ранок или царапин. Первая помощь: уложить пострадавшего, по возможности не давать ему ходить и двигаться (чтобы яд не распространялся с током крови по всему организму); успокоить пострадавшего (нервозность и паника ускоряют кровоток и усиливают сердечную деятельность); обмыть укушенное место теплой водой с мылом и повязку; придать укушенной конечности возвышенное по отношению к туловищу положение; доставить пострадавшего в больницу. ОТРАВЛЕНИЯ В условиях ДТП чаще встречаются отравления угарным газом, бензином, тетраэтилсвинцом, этиленгликолем, алкоголем. Отравление угарным газом – это – острое патологическое состояние, разви-вающееся в результате попадания угарного газа в организм человека, является опасным для жизни и здоровья, и без адекватной медицинской помощи может привести к летальному исходу. Угарный газ попадает в атмосферный воздух при любых видах горения. В городах в основном в составе выхлопных газов из двигателей внутреннего сгорания. Угарный газ активно связывается с гемоглобином, образуя карбоксигемоглобин, и блокирует передачу кислорода тканевым клеткам, что приводит к кислородному голоданию. Угарный газ также включается в окислительные реакции, нарушая биохимическое равновесие в тканях. Отравление возможно: при пожарах; на производстве, где угарный газ используется для синтеза ряда органических веществ (ацетон, метиловый спирт, фенол и т. д.); в гаражах при плохой вентиляции, в других непроветриваемых или слабо проветриваемых помещениях, туннелях, так как в выхлопе автомобиля содержится до 1-3 % СО по нормативам и свыше 10 % при плохой регулировке карбюраторного мотора; при длительном нахождении на оживленной дороге или рядом с ней. На крупных автострадах средняя концентрация СО превышает порог отравления; в домашних условиях при несвоевременно закрытых печных заслонках в помещениях с печным отоплением (дома, бани). При содержании 0,08 % СО во вдыхаемом воздухе человек чувствует головную боль и удушье. При повышении концентрации СО до 0,32 % возникает паралич и потеря сознания (смерть наступает через 30 минут). При концентрации выше 1,2 % сознание теряется после 2-3 вдохов, человек умирает менее чем через 3 минуты. Признаки лёгкого отравления: головная боль, стук в висках, головокружение, боли в груди, сухой кашель, слезотечение, тошнота, рвота, возможны зрительные и слуховые галлюцинации, покраснение кожных покровов, частое сердцебиение. Признаки отравления средней тяжести: сонливость, возможен двигательный паралич при сохраненном сознании. Признаки тяжелого отравления: потеря сознания, судороги, непроизвольное отхождение мочи и кала, нарушение дыхания, расширение зрачков с ослабленной реакцией на свет, выраженная синюшность кожи лица и губ. Смерть обычно наступает на месте происшествия в результате остановки дыхания и падения сердечной деятельности. Первая помощь Вынести пострадавшего из помещения с высоким содержанием угарного газа. При остановке дыхания – начать искусственное дыхание. Способствуют ликвидации последствий отравления: растирание тела, прикладывание грелки к ногам, кратко-временное вдыхание нашатырного спирта (тампон со спиртом должен находиться не ближе, чем 1 см, тампоном нужно помахивать перед носом что очень важно, так как при прикосновении тампона к носу из-за мощного воздействия нашатырного спирта на дыхательный центр может наступить его паралич). Больные с тяжёлым отравлением подлежат госпитализации, так как возможны осложнения со стороны лёгких и нервной системы в более поздние сроки. Отравление бензином Бензин и его пары быстро всасываются в легких и желудочно-кишечном тракте. Отравления развиваются при попадании внутрь, на кожу, при вдыхании паров. При вдыхании паров бензина возникают головокружение, головная боль, чувство опьянения, возбуждение, тошнота, рвота. В тяжелых случаях – нарушение дыхания, поте-ря сознания, судороги, отчетливый запах бензина изо рта, что позволяет быстро распознать отравление. При заглатывании бензина появляются боли в животе, рвота, нарушение сна, галлюцинации, потливость, слюнотечение. В тяжелых случаях возникают симптомы острого психоза, сходные с состоянием выраженного опьянения. Бензин и его пары могут оказать токсический эффект на почки, приводя к развитию почечной недостаточности. Кроме того, бензин нарушает процесс образования красных кровяных телец. Первая помощь при отравлении бензином и его парами заключается в быстром удалении пострадавшего из помещения, насыщенного парами бензина. При попадании бензина внутрь делается промывание желудка, лучше 2%-ным раствором питьевой соды (4 чайных ложки без горки на 1 литр воды) – 5 литров на процедуру. При вдыхании паров – обеспечить приток свежего воздуха, при возможности – кислородная ингаляция. При легком отравлении бензином и его парами пострадавший не нуждается в специализированной медицинской помощи; в более тяжелых случаях, оказав первую доврачебную помощь, надо отправить больного в лечебное учреждение. Если больной находится в бессознательном состоянии, и у него ослаблено дыхание, то необходимо делать искусственное дыхание. Отравление тетраэтилсвинцом Тетраэтилсвинец - бесцветная или желтоватая жидкость с характерным сладковато-приторным запахом. Добавляется в бензины как антидетонатор. В организм поступает при случайном заглатывании этилированного бензина, через кожу или через дыхательные пути. Поступивший в организм тетраэтилсвинец избирательно поражает высшие отделы центральной нервной системы. Скрытый период его действия длится от нескольких часов при попадании через желудок до нескольких суток при отравлении через кожу или легкие. Признаки. Пострадавший жалуется на головную боль, общую слабость, быструю утомляемость, потерю аппетита, бессонницу и иногда на кошмарные сны. В тяжелых случаях отмечаются тошнота, рвота, понижение артериального давления, галлюцинации и даже психоз. При употреблении этилированного бензина внутрь наслаиваются признаки отравления бензином, обусловленные его ядовитым действием на кровь и своеобразным наркотическим эффектом на центральную нервную систему. Попадание бензина внутрь усиливает головную боль, тошноту и рвоту и вызывает психическое возбуждение. В тяжелых случаях отмечается понижение артериального давления и температуры тела и может наступить потеря сознания. Нередко отравление бензином осложняется попаданием рвотных масс в дыхательные пути. Первая помощь направлена на удаление пострадавшего из зоны действия вредного фактора и на борьбу с последствиями отравления, которые угрожают жизни. При отравлении через дыхательные пути пострадавшего удаляют из зоны поражения. Тетраэтилсвинец, попавший с бензином на кожу, смывают водой с мылом. Этилированный бензин, попавший внутрь, при сохраненном со знании пострадавшего удаляется промыванием желудка теплой водой, а затем 2%-ным раствором столовой соды. Эвакуация пострадавшего при бессознательном состоянии лежа на боку (в стабилизированном положении). Профилактика заключается в соблюдении безопасности при работе с этилированным бензином. Вредно промывать детали или стирать грязную ветошь в этилированном бензине и очень опасно засасывать его ртом из трубки при перекачке. Отравление этиленгликолем и тормозной жидкостью Этиленгликоль входит в состав различных незамерзающих жидкостей (антифриз), применяется в качестве тормозных жидкостей, имеющих зеленоватый цвет. Тормозные жидкости красного цвета, как правило, не содержат этиленгликоль. Эфиры этиленгликоля используются как растворители, антикристаллизационные добавки к моторным топливам. Смертельная доза этиленгликоля составляет около 80-100 мл., В начальном периоде отравления состояние больных напоминает алкогольное опьянение. В это время этиленгликоль оказывает на организм как бы "спиртное действие". В скрытом периоде (продолжительность от 1 до 12 часов) наступает улучшение состояния. Затем развивается период основных проявлений интоксикации. У больного появляются общая слабость, головокружение, шаткая походка, головная боль, расстройство координации движений, тошнота, рвота (часто многократная), озноб, боли в животе и пояснице. Затем развивается оглушение, депрессия, потеря сознания, нарушения сердечно-сосудистой деятельности и дыхания. Если больной выживает, состояние его улучшается, затем опять ухудшается в связи с нарушением функции почек и печени. Первая помощь. При отравлении через рот необходимо вызвать рвоту, обильно промыть желудок водой или насыщенным раствором соды. Показано обильное обильное питье боржоми, 5% раствора соды (1 чайная ложка на полстакана воды); внутривенно 40% раствор глюкозы (50—100 мл); покой, согревание тела грелками. Как антидот применяется этиловый спирт, который, тормозит превращение этиленгликоля и уменьшает циркуляцию его ядовитых метаболитов благодаря конкурентному влиянию этилового спирта на ферментные системы организма. Рекомендуется раннее применение этилового спирта: 50% раствор из расчета 1—1,5 мл/кг. Во всех случаях отравления обязательна госпитализация. Отравление алкоголем Вот и закончилась очередная вечеринка. Как же это было классно! Можно было бы ещё очень долго вспоминать, но... Наутро все признаки алкогольного отравления. Вызвать интоксикацию может не только большая доза алкоголя. В зону риска входят дети, подростки, ослабленные болезнью люди, у которых даже небольшое количество спиртного может вызвать алкогольное отравление. При легком отравлении у человека появляется головокружение, тошнота, повышается артериальное давление, учащается сердцебиение. Если отравление более серьезное, то происходят сбои в деятельности центральной нервной системы, при этом существует вероятность, что человек потеряет сознание и впадет в кому. Если вы нашли пьяного человека (запах!), лежащего на улице без сознания, не проходите мимо! Помните, что он может умереть из-за западения языка или аспирации (вдыхания) рвотных масс. Придайте ему стабильное боковое положение, вызовите скорую мед. помощь и дождитесь ее приезда. ТРАНСПОРТИРОВКА ПОСТРАДАВШЕГО Следует помнить о том, что даже самая бережная транспортировка всегда ухудшает состояние пострадавшего! Пострадавшего можно переносить лишь в том случае, если нет надежды на быстрое прибытие медицинской помощи или его нужно немедленно удалить из опасных для жизни условий. Вот примеры ситуаций, когда необходимо перенести пострадавшего в другое место: на дороге, с большим количеством проезжающих машин, которую нельзя перекрыть; в опасном здании, если приближается огонь или может произойти обрушение; в здании, наполненном газом или ядовитым дымом, например, СО в гараже. Прежде чем транспортировать пострадавшего если пострадавшего необходимо перенести на другое место, попытайтесь, прежде всего, оценить природу и степень тяжести травм, особенно, если это касается травмы шеи и позвоночника. Осмотрите голову, шею, грудь и живот, все конечности, которые в случае повреждения следует поддерживать во время переноски; если травмы пострадавшего (который находится в сознании и свободно дышит) показались вам серьезными, тогда старайтесь транспортировать его точно в такой же позе, в какой он находился; избегайте транспортировки пострадавшего с серьезной сдавливающей травмой – это может сильно ухудшить его состояние. Некоторые способы транспортировки При любой транспортировке нужен командир. Командует тот, кто несет голову. Пример: «Готовы? Поднимаем на счет «три». Итак, раз, два, три. Несем. Проходим в дверь, спиной друг к другу. Опускаем. Раз, два, три». Спасательным захватом. Вдвоем – на скрещенных руках. Вдвоем – на стуле. Вчетвером на носилках, на щите, на одеяле (края закатать в тугой валик и за них нести), закатав пальто или куртку на груди вертикально в валик. «Нидерландский мост» (перекладывание с травмой позвоночника). По классике – 8 человек, по 3 на каждую сторону, руки перекрещены, и один человек держит голову – руки под плечи, голова на сгиб локтя (еще один работает с носилками). Приподнять, подсунуть носилки, опустить. ОСНОВЫ ПЕРВОЙ ПСИХОЛОГИЧЕСКОЙ ПОМОЩИ ПОСТРАДАВШИМ Экстремальная ситуация, обусловленная дорожно-транспортным происшествием, негативно воздействует на пострадавшего, может ухуд-шить его общее состояние. Такие ситуация влияют и на людей, оказываю-щих помощь, что в конечном итоге может привести к снижению эффек-тивности оказания помощи. Поэтому необходимо владеть простейшими приемами психологической помощи. Влияние экстремальной ситуации на лиц, оказывающих первую медицинскую помощь. Человеку, оказывающему первую помощь, необ-ходимо грамотно и своевременно выполнить определенные действия, направленные на поддержание жизни пострадавшего или пострадавших. В условиях дорожно-транспортного происшествия существует ряд особенностей оказания помощи: Дефицит времени. Без специальной подготовки человек, оказывающий помощь может растеряться, замедленно среагировать на ухудшение состояния раненого и изменения оперативной обстановки. Боязнь допустить ошибку. Оказывающий помощь из-за страха допустить ошибку, которая может повлечь ухудшение состояния пострадавшего, а также из-за боязни понести уголовную ответственность за неправильные действия, может отказаться от оказания первой помощи. Страх вида крови, травм, брезгливость. Для повышения эффективности оказания первой помощи постра-давшим в ДТП сотрудники должны проходить психологическую подготовку. Влияние экстремальной ситуации на пострадавшего. Человек, пострадавший в результате происшествия, находится под воздействием множества неблагоприятных факторов. Основным и наиболее значимым из них является боль. Причем болевое воздействие на организм человека является двойственным, не только физиологическим, но и психологичес-ким. Пострадавший зачастую испытывает страх смерти; страх обезображивания, потери конечности, трудоспособности; страх за пострадавших родных и близких, особенно если в результате происшествия утрачен контакт с ними. Иногда пострадавшие могут даже отказываться от помощи, преуменьшая тяжесть своего состояния для того, чтобы спасатели в первую очередь начали оказывать помощь их родным и близким. Пострадавшие могут испытывать ощущение «брошенности». При большом количестве пострадавших спасающий начинает оказание помощи с людей с более тяжелыми повреждениями. Естественно, люди, которые временно остаются без внимания, могут бояться того, что им не будет своевременно оказана помощь. Простейшие приемы психологической помощи. Для уменьшения воздействия экстремальной ситуации на пострадавших при оказании первой помощи сотруднику необходимо: представиться, сообщить о своей квалификации по оказанию первой помощи (курсы и т. д.); спросить разрешение на любую манипуляцию по оказанию первой помощи, кратко разъясняя, в чем ее суть; поддерживать постоянный контакт с пострадавшим – словесный и телесный (взять за руку или положить руку на плечо). Кроме психологической поддержки общение позволит контролировать состояние пострадавшего (сознание, дыхание) и своевременно реагировать на его изменения; усиливать уверенность пострадавшего в собственных силах; проявлять доброжелательность и корректность при общении с пострадавшим; защищать пострадавших от взглядов зевак и их комментариев для поддержания ощущения защищенности, устранения чувства неловкости, стыда; при оказании помощи большому количеству пострадавших объявить всем, что они не останутся без помощи; информировать пострадавших обо всех своих манипуляциях, действиях. Это мобилизует их на преодоление боли; разговаривать с родственниками пострадавшею спокойно, уверенно. пресекать панические настроения. Родственников можно отвлечь, дав несложные задания, например: «Встретьте, пожалуйста, ско-рую». Общение с помощниками. Во время оказания помощи у сотруд-ника может возникнуть необходимость в привлечении дополнительных людей для обеспечения более качественной помощи пострадавшим. При этом помощники не всегда могут иметь достаточную квалификацию в области оказания первой помощи. Поэтому необходимо придерживаться следующих правил в общении с такими людьми: следует давать четкие, конкретные и однозначные команды громким уверенным голосом (неконкретность и неоднозначность команд может привести кнеправильным и несвоевременным действиям помощников); не следует обсуждать с помощником в присутствии пострадавших тяжесть их состояния; необходимо подбадривать помощников; не следует критиковать помощников за неправильные действия во время оказания помощи; необходимо поблагодарить помощников за работу. |
