Подагра;Остеоартроз-Нысанбаева.К_3-017гр. Подагра Подагра общее заболевание организма, в основе которого лежит нарушение пуринового обмена с избыточным отложением солей мочевой кислоты в тканях, что проводит к характерному поражению суставов, почек и других внутренних органов.
 Скачать 0.64 Mb. Скачать 0.64 Mb.
|
|
Выполнила: Нысанбаева К.К Группа: 3-017ОМ Проверила: Аширбекова Б.Д Подагра Подагра – общее заболевание организма, в основе которого лежит нарушение пуринового обмена с избыточным отложением солей мочевой кислоты в тканях, что проводит к характерному поражению суставов, почек и других внутренних органов. Употребление термина «подагра» охватывает спектр нарушений, которые могут включать (в их развернутом состоянии) пять кардинальных проявлений, возникающих изолированно или в комбинации: 1. Повышение концентрации уратов в сыворотке крови. 2. Повторные приступы артрита с наличием в синовиальной жидкости кристаллов солей мочевой кислоты и лейкоцитов. 3. Появление подагрических узлов, отложений мононатрия уратмоногидрата. 4. Заболевание почек с вовлечением интерстициальной ткани и кровеносных сосудов. 5. Мочекислый нефролитиаз. Патогенез: Гиперурикемия возникает в результате избыточного образования, снижения экскреции мочевой кислоты или сочетания этих двух состояний. Мочевая кислота - конечный продукт распада пуриновых нуклеотидов; таким образом, продукция мочевой кислоты тесно связана с метаболизмом пуринов который определяет скорость биосинтеза мочевой кислоты. Первичная гиперурикемия развивается вследствие метаболических дефектов или как результат двух врожденных дефектов метаболизма: частичной недостаточности гипоксантинфосфорибозилтрансферазы (ГКФРТ) или повышенной активности ФРПФ-синтетазы. Вторичная гиперурикемия обусловлена увеличением скорости биосинтеза пуринов, гликогеновой болезнью I типа, миело- и лимфопролиферативными нарушениями, гемолитической анемией, талассемией, некоторыми гемоглобинопатиями, пернициозной анемией, инфекционным мононуклеозом и некоторыми карциномами. Уменьшение экскреции мочевой кислоты возникает вследствие почечных причин, лечения диуретиками, рядом других медикаментов, снижения объема и конкуренции органических кислот (при кетозе голодания, диабетическом кетоацидо-зе и лактатацидозе). Острый подагрический артрит - результат высвобождения кристаллов мононатриевого урата в суставное пространство, фагоцитоза этих кристаллов лейкоцитами, привлечения фагоцитов в пространство сустава и воспаления сустава, индуцированного активацией калликреина и системы комплемента, а также выделением лизосо-мальных продуктов и других токсинов в синовиальную жидкость. В зависимости от степени урикозурии выделяется 3 типа гиперурикемии и соответственно 3 типа подагры: Метаболический тип: встречается у 60 % больных ; высокая уратурия (более 3,6 ммоль/сут) ; нормальный клиренс мочевой кислоты. Почечный тип: встречается у 10 % больных; проявляется низкими уратурией (менее 1,8 ммоль/сут) ; клиренсом мочевой кислоты (3,0-3,5 мл/мин). Смешанный тип: встречается у около 30 % больных; свойственны нормальная или сниженная уратурия; нормальный клиренс мочевой кислоты. У здоровых клиренс мочевой кислоты составляет 6-7 мл/мин, суточная уратурия - 1,8-3,6 ммоль (300-600 мг). Симптомы: острая приступообразная боль в суставах и околосуставных частях; ноющие боли в суставах в ночное время суток (в состоянии покоя); общая слабость; кожный зуд; покраснение кожи вокруг пораженного участка; повышенная чувствительность сустава; выраженный отек; кожа над пораженным суставом горячая на ощупь; повышенное потоотделение; озноб; повышенная температура и артериальное давление; потеря аппетита; приступы тошноты; чувство недомогания; расстройства ЖКТ. КЛИНИЧЕСКАЯ КАРТИНА Заболеваемость выше у мужчин после 40 лет, у женщин после менопаузы. Клинические проявления 1. Бессимптомная гиперурикемия: почти у всех больных подагрой имеется ги-перурикемия, но лишь у 5% больных с гиперурикемией развивается подагра. 2. Острый подагрический артрит: обычно резко болезненный моноартрит (возможен и полиартрит), сочетающийся с лихорадкой; подагра (приступ с локализацией боли в большом пальце ноги) в итоге развивается у 90 % и может быть местом первого приступа у половины больных; приступ стихает самопроизвольно на протяжении нескольких дней или недель; в течение последующего межприступного периода больные не предъявляют жалоб; острый подагрический артрит диагностируют посредством выявления характерных кристаллов мононатрия урата в суставной жидкости с помощью поляризационной микроскопии. 3. Тофусы и хронический подагрический артрит: узелковые (подагрические) отложения мононатрия урата возникают после длительного существования нелеченной гиперурикемии; обычно поражены завиток ушной раковины и противозавиток, локтевая поверхность предплечья, пяточное сухожилие; эти проявления уменьшались при эффективной антигиперурикемической терапии. 4. Нефропатия: обусловлена отложением кристаллов мононатрия урата в почечном интерстиции или обструкцией собирательной системы и мочеточника кристаллами урата. 5. Нефролитиаз. ПРОГРАММА ОБСЛЕДОВАНИЯ Общий анализ крови и мочи Биохимический анализ: общий белок, белковые фракции, сиаловые кислоты, мочевая кислота, мочевина, креатинин Проба Реберга и Зимницкого Рентгенография пораженных суставов Определение суточной экскреции с мочой и клиренса мочевой кислоты ЛАБОРАТОРНЫЕ ДАННЫЕ Общий анализ крови: вне приступа без изменений, во время приступа – нейтрофильный лейкоцитоз со сдвигом влево, повышение СОЭ Биохимия: в периоде обострения повышение серомукоида, фибрина, гаптоглобина, сиаловых кислот, мочевой кислоты ДИАГНОСТИКА Дополнительные методы исследования 1. Лабораторные методы исследования: повышенный уровень мочевой кислоты в сыворотке крови (во время приступа может быть нормальным), часто увеличенная экскреция мочевой кислоты с мочой, гиперлипидемия, повышенный уровень глюкозы и креатинина в сыворотке крови. 2. Синовиальная жидкость: имеет воспалительный характер и содержит кристаллы моноурата натрия; следует всегда проводить посев в связи с возможностью сопутствующего бактериального инфицирования. 3. Визуализирующие методы исследования: рентгенография — если происходит отложение кристаллов в околосуставных тканях, хрящах и костях, обнаруживает сужение суставной щели, четкие деструкции костей, иногда распространенный остеолиз. При УЗИ кристаллы моноурата натрия, находящиеся в синовиальной жидкости, могут создавать картину «снежной бури», а на поверхности суставного хряща — его двойной контур. Кристаллы могут также визуализироваться в стенках кровеносных сосудов. С помощью УЗИ, КТ и МРТ можно обнаружить отложения кристаллов моноурата натрия в сухожилиях. 4. Гистологическое исследование тофусов в области суставов для подтверждения их связи с отложением моноурата натрия (кристаллические отложения моноурата натрия или мочевой кислоты также можно искать в биоптате почки). Материал следует зафиксировать в чистом этиловом спирте, поскольку широко используемый раствор формалина может вызвать разрушение кристаллов. Кристаллы также можно обнаружить в выделениях из свищей, возникших в области тофусов. Рентенологический снимок Подагрического артрита Подагрические Тофусы 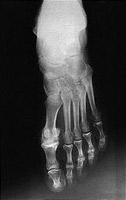 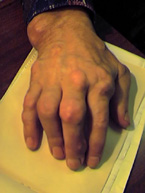 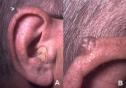 Остеоартроз Остеоартроз (ОА) – хроническое прогрессирующее невоспалительное заболевание суставов, в основе которого лежит дегенерация суставного хряща с последующим изменением костных суставных поверхностей, развитием краевых остеофитов, деформацией сустава, а также развитием умеренно выраженного синовита. а) первичный ОА – развивается в здоровом до этого хряще б) вторичный ОА – развивается в уже предварительно изменненном хряще из-за ряда заболеваний Эпидемиология: ОА страдает около 10% населения; 80% старше 75 лет имеет клинические симптомы и все 100% - после 80 лет. Патогенез: Неблагоприятное воздействие факторов, приводит к нарушению баланса между процессами деградации (катаболизма) и синтеза (анаболизма) хондроцитов, внеклеточного матрикса и субхондральной кости. Деградация хряща приводит к изменению его морфологических свойств, он становится сухим, желтоватым с шерховатой поверхностью. В дальнейшем образуются трещины, очаговые обызвествления. Хрящ истончается. Изменяется фенотип хондроцитов, в результате чего клетки синтезируют «короткий» коллаген и протеогликаны с меньшей молекулярной массой, гиалуроновую̆ кислоту со сниженными агрегационными свойствами. Нестабильные и неполноценные протеогликаны легко покидают матрикс.Изменение состава основного вещества хряща приводит к разволокнению и расщеплению матрикса, уменьшению его гидрофильности, и снижению эластичности и стойкости к нагрузке. Для компенсаторного перераспределения нагрузки хрящевая ткань разрастается по краям суставной поверхности- остеофиты. При выраженном ОА происходит – утолщение костных трабекул, субхондральный склероз, образуются кисты. Симптомы остеоартроза Типичные симптомы, требующие лечения: боль в суставах (первый признак заболевания, может появляться на ранних стадиях); снижение амплитуды движения, крепитация — хруст в суставах (часто присутствует); чувство скованности во время или после отдыха. После сна характерна скованность суставов — обычно менее 30 минут. Симптомы при остеоартрозе кистей: чаще всего поражаются дистальные межфаланговые суставы; могут поражаться проксимальные межфаланговые суставы и суставы у основания большого пальца; узлы Гебердена (пальпируемые остеофиты в дистальных межфаланговых суставах) более характерны для женщин, чем для мужчин; воспалительные изменения, как правило, отсутствуют или остаются незамеченными (маловыраженными). Клиника остеоартроза: - болевой синдром в крупных суставах (коленных, тазобедренных, голеностопных – т.е. тех, которые несут большую нагрузку): а) боли механического типа - возникают при нагрузке на сустав, усиливаются к вечеру, затихают в покое и ночью б) «стартовые» боли – появляются при первых шагах больного, затем исчезают и вновь возникают при продолжающейся нагрузке в) «блокадные» боли (периодическое «заклинивание» сустава) – внезапные резкие боли в суставе при малейшем движении (из-за ущемления кусочка некротизированного хряща между суставными поверхностями); исчезают при определенном движении, ведущем к удалению «суставной мыши» с поверхности хряща - болезненность при пальпации пораженных суставов - ограничение объема движений, снижение функциональных способностей сустава - крепитация при движениях в суставе - стойкая деформация суставов, обусловленная костными изменениями - утренняя скованность менее 30 мин - могут быть нерезко выраженные признаки синовита (отечность, локальная гиперемия, усиление боли) Клинические особенности поражения отдельных суставов: а) коксартроз – наиболее частая и самая тяжелая форма ОА, приводящая к инвалидности; клинически обычно больной начинает прихрамывать на больную ногу, затем появляются и постепенно усиливаются боли в паховой области с иррадиацией в колено, хромота, ограничение ротации бедра кнутри и его отведения, позже – ограничение ротации бедра кнаружи и его приведение, сгибание и разгибание, развивается атрофия мышц бедра и ягодицы, сгибательная контрактура, укорочение конечности, изменение походки и нарушение осанки б) гонартроз – более благоприятное течение, чем у коксартроза; распространен у женщин (при ожирении характерен первичный билатеральный ОА); клинически: боль с внутренней или передней стороны сустава при ходьбе, особенно по лестнице, проходящая в покое; нестабильность сустава, хруст при активных движениях, утренняя скованность в пределах 30 мин в) ОА мелких суставов кистей – чаще поражаются дистальные (70%), чем проксимальные (30%) межфаланговые суставы и запястно-пястный сустав большого пальца, клинически характерны: - наличие твердых узелков (за счет остеофитов) на боковых поверхностях дистальных межфаланговых суставов (узелки Гебердена) и на тыльно-боковой поверхности проксимальных межфаланговых суставов (узелки Бушара); в период формирования узелков ощущается жжение, покалывание, онемение, исчезающие после их образования - боль и скованность в мелких суставах кисти, ограничение движений - признаки синовита (отечность, локальная гиперемия, усиление болей) Диагностика ОА: 1) рентгенологическое исследование суставов – стадии ОА по Kellgren и Lawrence: 0 - отсутствие рентгенологических признаков I - кистевидная перестройка костной структуры, минимальный линейный остеосклероз в субхондральных отделах + появление маленьких краевых остеофитов; суставная щель не изменена II - умеренный остеосклероз + маленькие краевые остеофиты + умеренное сужение суставной щели III - выраженный остеосклероз + большие краевые остеофиты + значительное сужение суставной щели IV – резкое уплотнение и деформация эпифизов костей, образующих сустав + грубые массивные остеофиты + суставная щель прослеживается с трудом или отсутствует 2) артроскопия – прямое визуальное исследование полости сустава 3) биопсия синовиальной оболочки: покровные клетки расположены в один ряд, ворсины атрофичны, сосудов мало, значительные поля фиброза, жирового перерождения 4) исследование синовиальной жидкости: прозрачная или слабомутная, высокой или средней вязкости, муциновый сгусток плотный; количество клеток в 1 мкл синовиальной жидкости от 500 до 5000, нейтрофилы составляют менее 50%, могут обнаруживаться фрагменты хрящевой ткани. Рентгенологические симптомы ОА Обязательные 1.1. Сужение суставной щели 1.2. Остеофиты на краях суставных поверхностей 1.3. Субхондральный остеосклероз 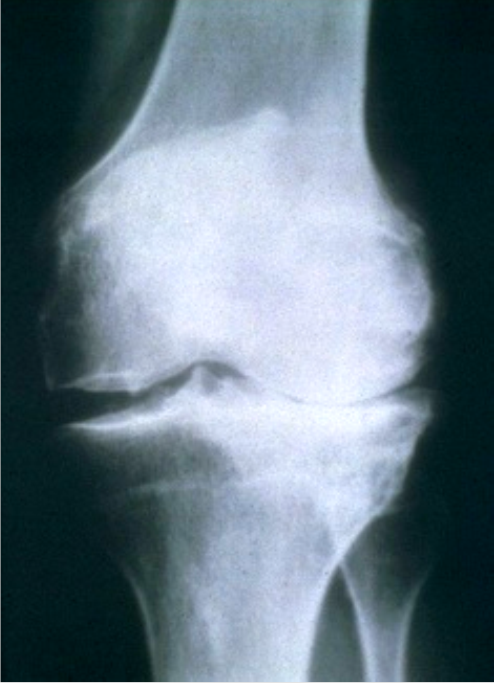 |
