|
|
Предмет, задачи и основные разделы патофизиологии. Методы патофизиологических исследований. Значение патофизиологии для клинической и профилактической медицины
38.
Метаболический алкалоз - нарушение кислотно-основного состояния, проявляющееся снижением ионов водорода и хлора во внеклеточной жидкости, высокими значениями рН крови и высокой концентрацией бикарбоната в крови.
Основные причины развития метаболического алкалоза - потеря организмом Н+, нагрузка экзогенным бикарбонатом.
Потери Н+ организмом с развитием метаболического алкалоза наблюдаются, как правило, при поражении ЖКТ и патологии почек. В этих ситуациях одновременно с потерей ионов водорода теряются и хлориды.
развитие метаболического алкалоза, вызванное потерей желудочного сока, обусловлено накоплением в крови бикарбонатов в ответ на действие нескольких факторов: непосредственную потерю Н+ с содержимым желудка, развитие внутриклеточного ацидоза в ответ на гипокалиемию, а также потерю ионов водорода почками, как компенсаторную реакцию на внутриклеточный ацидоз. По этой причине для коррекции алкалоза необходимо введение растворов натрия хлорида, калия хлорида или НСL.
Потеря Н+ через почки
В этом случае алкалоз обычно развивается при применении мощных диуретиков (тиазидных и петлевых), которые выводят натрий и .калий в связанной с хлором форме. При этом происходит потеря большого количества жидкости и развивается гиповолемия, резкое увеличение суммарного выведения кислот и хлора, в результате чего развивается метаболический алкалоз.
.Диагностика метаболического алкалоза
Для распознавания метаболического алкалоза и адекватности дыхательной компенсации необходимо определение газового состава артериальной крови и уровней электролитов плазмы (включая кальция и магния).
Механизмы компенсации метаболического алкалоза: - повышенное выведение гидрокарбонатов из организма; - выделение НСО3 почками (вследствие чего моча ощелачивается); - задержка протонов почками; - уменьшение возбудимости дыхательного центра, что способствует развитию более редкого дыхания и гиповентиляция лёгких; - активизация процессов гликолиза; - увеличение количества органических кислот, особенно молочной - повышение обмена Сl- клетки на НСО3 межклеточной среды, - активизация внеклеточных и внутриклеточных буферных систем, - усиление выделения ионов К+ из организма и др.
Для газового алкалоза характерно увеличение в крови величины рН (более 7,4) и снижение ионов Н+, НСО3- и рС02 (до 35 мм.рт.ст. и ниже). Данный вид алкалоза возникает при форсированном выведении углекислого газа из лёгких, крови, в целом из организма, главным образом из-за развития гипервентиляции. Эти сдвиги сопровождаются повышением тонуса (сужением) артериол головного мозга (что приводит к развитию его ишемии), а также снижением тонуса (расширением) артериальных сосудов других органов и тканей организма (что сопровождается снижением АД, ОЦК, ударного и минутного объёмов крови, венозного давления, венозного возврата крови к сердцу, а также повышением депонирования крови). На фоне нарастания гемодинамических расстройств отмечается и увеличивается гипоксия, гипокалиемия (в результате увеличенного обмена К+ на Н+), аритмии сердца, мышечная слабость и даже тетания (вследствие гипервентиляция).
Лечение дыхательного алкалоза сводится к использованию мероприятий и средств, способных восстановить функциональное состояние системы внешнего дыхания. Рекомендуют назначение дыхательных смесей кислорода и углекислого газа.
39.Нарушение обмена белков может происходить на различных этапах: 1) при расщеплении и усвоении белков пищи; 2) их внутриклеточном синтезе и распаде; 3) межуточном обмене аминокислот; 4) образовании конечных продуктов и их экскреции.
Различают следующие виды синтеза белка в зависимости от его назначения: • регенерационный, связанный с процессами физиологической и репаративной регенерации; • синтез роста, сопровождающийся увеличением массы и размеров тела;
• стабилизирующий, связанный с возмещением структурных белков, утраченных в процессе диссимиляции, способствующий поддержанию структурной целостности организма; • функциональный, связанный со специфической деятельностью различных органов (синтез гемоглобина, белков плазмы крови, антител, гормонов и ферментов). Причинами нарушения синтеза белка являются: • отсутствие достаточного количества аминокислот; • дефицит энергии в клетках; • расстройства нейроэндокринной регуляции; • нарушение процессов транскрипции или трансляции информации о структуре того или иного белка, закодированной в геноме клетки. Наиболее частой причиной нарушения синтеза белка является недостаток аминокислот в организме вследствие: 1) расстройств пищеварения и всасывания; 2) пониженного содержания белка в пище; 3) питания неполноценными белками, в которых отсутствуют или имеются в незначительном количестве незаменимые аминокислоты, не синтезирующиеся в организме .
Азотистый баланс - интегральный показатель общего уровня белкового обмена, это суточная разница между поступающим и выделяющимся из организма азотом, У здорового взрослого человека процессы распада и синтеза белка уравновешены, т.е. имеется азотистое равновесие. При этом суточная деградация белка составляет 30-40 г. Азотистый баланс может быть положительным или отрицательным. Положительный азотистый баланс: поступление в организм азота превышает его выведение, т.е. синтез белка преобладает над его распадом. Отмечается при регенерации тканей, в период выздоровления после тяжелых болезней, при беременности, в детском возрасте, при гиперпродукции СТГ, при полицитемии. При патологии распад белка может превалировать над синтезом и азота поступает в организм меньше, чем выделяется (отрицательный азотистый баланс).
Лаб. Диагностика:
- общий белок в плазме крови;
- мочевина в сыворотке крови и моче;
- креатинин в сыворотке крови и моче.
- микроальбумин в моче.
Подагра -заболевание, которое характеризуется отложением в различных тканях организма кристаллов уратов в форме моноурата натрия или мочевой кислоты. В основе возникновения лежит накопление мочевой кислоты и уменьшение её выведения почками, что приводит к повышению концентрации последней в крови (гиперурикемия). Клинически подагра проявляется рецидивирующим острым артритом и образованием подагрических узлов — тофусов.
Три основных элемента возникновения подагры:
накопление мочекислых соединений в организме;
отложение данных соединений в органах и тканях;
развитие острых приступов воспаления в данных местах поражения, образования подагрических гранулем и подагрических «шишек» — тофусов, обычно вокруг суставов.
Полная естественная эволюция подагры проходит четыре стадии:
бессимптомная гиперурикемия;
острый подагрический артрит;
межкритический период;
хронические подагрические отложения в суставах.
Нефролитиаз может развиться в любой стадии, кроме первой. Наблюдается постоянно повышенная концентрация мочевой кислоты в плазме крови и в моче; воспаление суставов по типу моноартритов, что сопровождается сильной болью и лихорадкой; уролитиаз и рецидивирующие пиелонефриты, завершающиеся нефросклерозом и почечной недостаточностью.
Диагностические критерии подагры:
I. Наличие характерных кристаллических уратов в суставной жидкости.
II. Наличие тофусов (доказанных), содержащих кристаллические ураты, подтвержденные химически или поляризационной микроскопией.
III. Наличие как минимум 6 из 12 ниже представленных признаков:
более чем одна острая атака артрита в анамнезе;
максимум воспаления сустава уже в первые сутки;
моноартикулярный характер артрита;
гиперемия кожи над пораженным суставом;
припухание или боль, локализованные в I плюсне-фаланговом суставе;
одностороннее поражение суставов свода стопы;
узелковые образования, напоминающие тофусы;
гиперурикемия;
одностороннее поражение I плюснефалангового сустава;
асимметричное припухание пораженного сустава;
обнаружение на рентгенограммах субкортикальных кист без эрозий;
отсутствие флоры в суставной жидкости.
Лечение при подагре предусматривает:
по возможности быстрое и осторожное купирование острого приступа;
профилактику рецидива острого подагрического артрита;
профилактику или регресс осложнений болезни, вызванной отложением кристаллов однозамещенного урата натрия в суставах, почках и других тканях;
профилактику или регресс сопутствующих симптомов, таких как ожирение, гипертриглицеридемия или гипертензия;
профилактику образования мочекислых почечных камней.
№40. Нарушения механизмов регуляции жирового обмена в организме. Лабораторные показатели, характеризующие жировой обмен. Ожирение: этиология, патогенез, виды, клинические проявления, осложнения, принципы диагностики и лечения.
Нарушения механизмов регуляции жирового обмена в организме
Липидный обмен прежде всего регулируется центральной нервной системой и эндокринной системой .
ЦНС:
Центрогенный (корковый) механизм
Причина: различные расстройства психики, проявляющиеся постоянным, иногда непреодолимым стремлением к приёму пищи.
Воз�можные механизмы: активация серотонинергической, и опиоидергической, участвующих в формировании ощущений удовольствия и комфорта;
Гипоталамический (подкорковый) механизм.
Причина: повреждение нейронов вентромедиального и паравентрикулярного ядер гипоталамуса (например, после сотрясения мозга, при энцефалитах).
Воз�можные механизмы:
спонтанное (без выясненной причины) повышение синтеза и секреции нейропептида Y (стимулирует чувство голода и повышает аппетит) нейронами заднелатерального вентрального ядра гипо�таламуса.
снижение чувствительности к лептину(подавляет образование стимулятора аппетита — нейропептида Y.)
Нарушение участия гипоталамуса в формировании чувства голода усиливает выработку нейро�медиаторов и нейропептидов, формирующих чувство голода и повыша�ющих аппетит (ГАМК, дофаминат и/или нейромедиаторов и нейропептидов, формирующих чувство сытости и угнетающих пищевое поведение (серотонина, норадреналина, холецис- токинина, соматостатина).
Длительное эмоциональное напряжение приводит к мобилизации жира из жировых депо и похудению. Такой же эффект наблюдается при раздражении симпатических нервов. Десимпатизация препятствует выходу жира из депо. Раздражение парасимпатических нервов сопровождается отложением жира.
Эндокринная система:
Гипотиреоидный механизм: включается при недостаточности гормонов щитовидной железы. Это снижает ин�тенсивность липолиза, скорость обменных процессов в тканях и энергети�ческие затраты организма. В результате нарастает масса тела.
Надпочечниковый механизм: включается вследствие гиперпродукции глюкокортикоидов в коре над�почечников . Под влиянием избытка глюкокортикоидов активизируется гликогенолиз (раз�вивается гипергликемия), транспорт глюкозы в адипоциты и гликолиз (про�исходит торможение липолитических реакций и накопление триглицеридов).
Инсулиновый механизм: развивается вследствие прямой активации инсулином липогенеза в жировой ткани.
Лабораторные показатели, характеризующие жировой обмен.
Расстройства жирового обмена выявляются определением показателей липидного спектра крови.
Кровь для исследования берется из вены, обязательно натощак – через 12–14 ч после приема пищи. Если пренебречь этим правилом, результаты исследования будут искажены, так как через 1–4 ч после еды наступает алиментарная гиперлипемия – повышенное содержание липидов в плазме крови.
Наибольшее клиническое значение имеет определение холестерина. Результаты исследования в крови холестерина, триглицеридов и липопротеидов рассматривают в комплексе:
- содержание триацилглицеринов (ТГ) в сыворотке крови( 0,1 до 1.7 ммоль/л.)
- содержание общего холестерина (ОХС) в сыворотке крови(3,9 до 6,5 ммоль/л.)
- содержание холестерина, входящего в состав липопротеинов высокой плотности (ХС-ЛПВП);
- содержание холестерина, входящего в состав липопротеинов низкой и очень низкой плотности (ХС-ЛПНП и ХС-ЛПОНП);
- определение отношений ОХС/ХС-ЛПВП, ХС-ЛПНП/ХС-ЛПВП(Коэффициент атерогенности)(3–3,5 )
Ожирение: этиология, патогенез, виды, клинические проявления, осложнения, принципы диагностики и лечения.
Ожирение — избыточное (патологическое) накопление жира в организме в виде триглицеридов.
Этиология:
Первичного ожирения - нарушение функционирования системы «гипоталамус—адипоциты». Это является результатом дефицита лептина.
Вторичного ожирение - развивается при избыточной калорийности пищи и по�ниженном уровне энергозатрат организма.
Патогенез ожирения: тоже что и 1)
Виды:
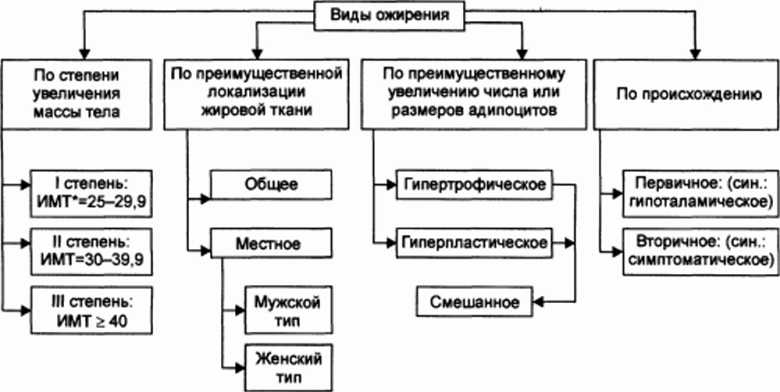
(Женский тип— избыток подкожного жира преимуществен�но в области бёдер и ягодиц. Мужской тип — накопление жира в области живота. Гиперпластическое ожирение за счёт преимущественного увеличения числа адипоцитов. Гипертрофическое за счёт преимущественного увеличения массы и раз�меров адипоцитов.)
Осложнения: сахарный диабет, ИБС, стенокардия, сердечная недостаточность, атеросклероза, а также некоторых новооб�разований (например, рака молочной железы, эндометрия и простаты),альвеолярной гипо�вентиляции и гипоксии респираторного типа.
Диагностика: Был предложен ряд способов вычисления идеальной массы тела. Самую простую формулу предложил антрополог и хирург Брока (1868):
Ми = Р-100,
где Ми- идеальная масса тела, кг, Р- рост, см.
В настоящее время наиболее широко распространенным показателем степени ожирения является индекс массы тела (ИМТ), или индекс Кетле:
ИМТ = Масса тела (кг) / рост (м2).
Лечение:
соблюдение диеты
физические упражнения.
хирургическое лечение
№41. Голодание: виды, этиология, стадии, патогенез, клинические проявления, осложнения, принципы диагностики и лечения. Лечебное голодание
Истощение и кахексия — патологическое снижение массы жировой ткани ниже нормы.
Причины:
недостаточное поступление питательных веществ в организм
недостаточное всасывание питательных веществ
повышенная потребность в питательных веществах (реабилитация после тяжелых травм, операций);
ускоренные потери питательных веществ
ускорение обмена веществ (« раковая кахексия»), сердечная недостаточность инфекции, эндокринные болезни и др.
Виды истощения и кахексии
Различают эндогенные и экзогенные причины истощения.
Отсутствие или значительный дефицит про�дуктов питания.
Низкая калорийность пищи, не восполняющая энергозатрат организма.
Истощение эндогенного генеза подразделяют на первичное и вторичное.
Гипоталамическая форма:снижение или прекращение синтеза и выделе�ния в кровь пептида Y.
Кахектиновая форма: синтез кахектина, Интенсификация процессов катаболизма, подавление реакций анаболизма
Анорексическая форма: повторные, эмоционально-негативные стресс-реакции
рост новообразований
гипоинсулизм
мальабсорбция
недостаточный эффект гормонов тимуса
гипокортицизм
Диагностика и лечение:
ИМТ ниже нормы
Полноценное питание. Лечение начинают обычно с назначения смесей, сбалансированных по содержанию питательных веществ, витаминов, микроэлементов. Поливитаминные препараты для лечения гиповитаминоза (дефицита витаминов в организме).
Ферментные препараты (для улучшения пищеварения).
гормоны роста, стимуляторы аппетита, гормональные препараты, однако их эффективность не доказана.
Осложнения:
Гиповитаминозы
Коматозные состояния
Сепсис (заражение крови).
Осложнения заболеваний, на фоне которых развивается кахексия, например: желудочно-кишечные кровотечения при язвенной болезни желудка и 12-перстной кишки
Дегидратация (обезвоживание).
№42.Шок: определение понятия, классификация, стадии, причины возникновения, примеры. Общий патогенез шоковых состояний. Патофизиологические принципы диагностики, профилактики и лечения.
|
|
|
 Скачать 0.63 Mb.
Скачать 0.63 Mb.