Генерализованные судорожные приступы. Продрома, или предвестников (общий дискомфорт, тревога, агрессия, головная боль, раздражительность и др.), возникающие за несколько часов или дней до его развития
 Скачать 0.78 Mb. Скачать 0.78 Mb.
|
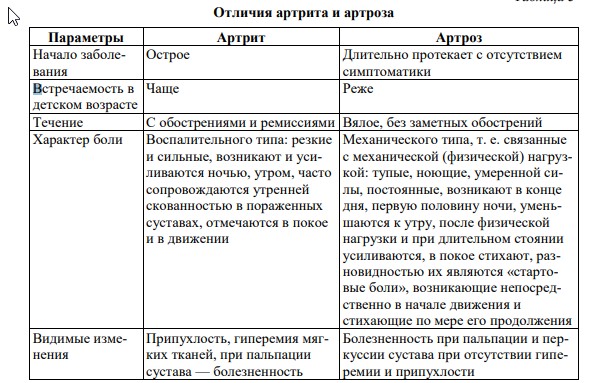 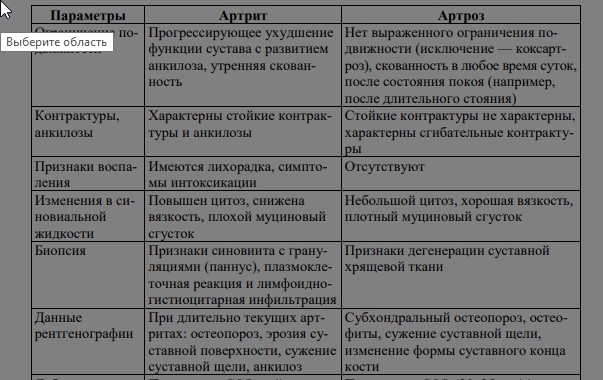  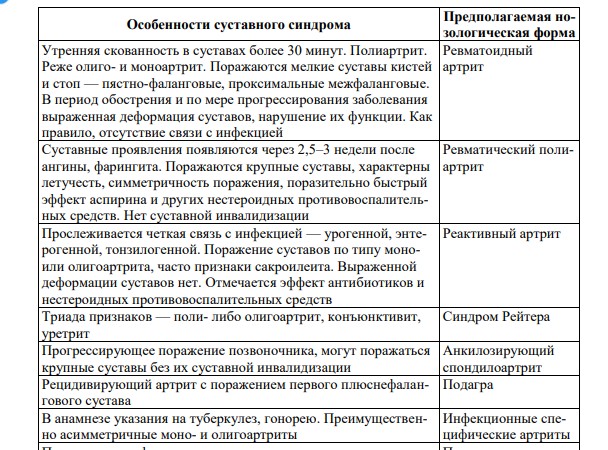 К изменениям мышечного тонуса относится целый ряд патологий. Атония — потеря мышечного тонуса (гипотонус), в результате которой пораженная конечность расслаблена и отмечается разболтанность суставов (синдром Гийена–Барре, острая фаза травмы спинного мозга (спинальный шок) или инсульта). Мышечная гипотония — снижение сопротивления пассивным движениям, дряблость мышц при пальпации. Мышечная гипотония сопровождается увеличением объема движений в суставе (гиперэкстензией). Мышечная гипертония — увеличение сопротивления пассивным движениям. При пальпации отмечается повышенная плотность мышц, спонтанная и произвольная двигательная активность ограничена или невозможна. Мышечная дистония — гипотония чередуется с гипертонией: в покое при пассивных движениях выражена мышечная гипотония, при попытке активно выполнить какое-либо движение мышечный тонус нарастает. Миотония — состояние, при котором резко затруднено расслабление мышц после сильного их сокращения. Врожденная миотония называется миотонией Томсена. Миатония — врожденная, резко выраженная общая гипотония или полная атония скелетных мышц (болезнь Оппенгейма). Миастения — нервно-мышечное заболевание с явлениями мышечной слабости и повышенной утомляемости, относящееся к аутоиммунным нарушениям. Протекает с блоком нервно-мышечной передачи (у 70 % больных обнаруживают опухоль тимуса). Спастичность — повышение мышечного тонуса, зависящее от скорости движений (гипертонус). Повышение тонуса больше выражено при быстрых пассивных движениях, чем при медленных, в начале движения и в его конце. Сопротивление, испытываемое в начале быстрого пассивного сгибания и разгибания, может внезапно исчезнуть, при этом конечность расслабляется. Такое нарушение тонуса получило название симптома «складного ножа». Может встречаться при инсульте, особенно в отдаленные сроки. Ригидность — это устойчивое повышение мышечного тонуса, равномерное сопротивление мышцы пассивному движению, например ригидность затылочных мышц (ограничение возможности больного приблизить подбородок к груди вследствие рефлекторного повышения тонуса шейных мышц) при менингите. Сопротивление мышц, которое сохраняется в течение всего времени совершения пассивного движения независимо от его скорости, называют ригидностью по типу свинцовой проволоки. Такое нарушение мышечного тонуса обозначают также как «восковую гибкость». При пассивном сгибании кисти или предплечья возможно появление прерывистого, ступенчатого сопротивления мышц, которое носит название симптома «зубчатого колеса». Встречается при паркинсонизме. Паратония — внезапное изменение тонуса при пассивных движениях. Внезапное уменьшение тонуса, облегчающее совершение движения, получило название (по немецкой терминологии) феномена mitgehen (совместное движение), а внезапное повышение тонуса, затрудняющее движение, известно как gegenhalten (задерживание). Гипокинезия — ограничение объема движений вследствие различной нервной, мышечной, костной, суставной патологии. Гиперкинезия — насильственные непроизвольные движения мышц лица, туловища, конечностей. Гиперкинезия может отмечаться в отдельных группах мышц дистальных (чаще) или проксимальных отделов либо приобретать генерализованный характер. К расстройствам координации относятся: 1. Атаксия — проявляется нарушением координации движений (неустойчивая, шатающаяся походка, нарушение действий с предметами) или нарушением координации равновесия (при сидении, стоянии). 2. Изменения нервно-мышечной возбудимости. Повышенная нервномышечная возбудимость проявляется судорогами — непроизвольными мышечными сокращениями, возникающими внезапно в виде приступов и имеющими различную продолжительность. Паралич (плегия) — полное отсутствие произвольных движений, обусловленное поражением кортико-мускулярного пути. Парез — ограничение объема движений и снижение силы. Выделяют паралич: – центральный — поражение центрального двигательного нейрона на любом его участке — мышечная гипертония, гиперрефлексия, клонусы стоп, коленных чашечек, кистей, патологические рефлексы, защитные рефлексы, патологические синкенезии (содружественные непроизвольные активные движения); – периферический — поражение периферического двигательного нейрона на любом его участке — арефлексия, мышечная атония и атрофия, иногда фибриллярные или фасцикулярные мышечные подергивания. Паралич одной конечности называют моноплегией, парез — монопарезом. Паралич двух конечностей — диплегией (параплегии и гемиплегии). Паралич всех четырех конечностей называется тетраплегией. Ослабление I тона на верхушке сердца наблюдается при недостаточности двустворчатого клапана (вследствие деформации клапана его захлопывание бывает неполным, а звук захлопывания — слабым). Слабый I тон на верхушке сердца при сужении устья аорты или клапанов аорты обусловлен увеличенным кровенаполнением левого желудочка и медленным изгнанием крови из его полости. I тон может быть ослаблен на верхушке сердца при миокардите, миокардиодистрофии. Ослабление II тона на аорте наблюдается при недостаточности клапанов аорты, а также при сужении аорты в месте ее выхода из сердца, из-за чего давление в аорте снижается и сила захлопывания клапанов уменьшается. Усиленный I тон на верхушке характерен для митрального стеноза. При данном пороке левый желудочек не полностью наполняется во время диастолы, вследствие этого он сокращается быстро, и также быстро закрывается клапан с характерным хлопающим звуком («хлопающий» тон, «пушечный» тон). По той же причине усилен I тон на верхушке сердца в случае желудочковой экстрасистолии и мерцательной аритмии. Усиление (акцент) II тона на аорте имеет место при повышении артериального давления в большом круге кровообращения, на ранних этапах развития гипертрофии левого желудочка. Кратковременный вариант акцента II тона на аорте может появляться у детей и подростков при чрезмерном возбуждении, во время спортивных соревнований, усиленных тренировок. Акцент II тона на легочной артерии всегда появляется при гипертензии в малом круге кровообращения, которая имеет место при всех пороках сердца с переполнением малого круга кровообращения (митральный стеноз, синдром Эйзенменгера, ДМПП, ДМЖП). Акцентом II тона сопровождаются такие заболевания легких, как эмфизема, пневмония с обширным поражением легочной ткани, пневмосклероз, выпотные плевриты, туберкулезные поражения легких. Деформации грудной клетки (кифозы, сколиозы, воронкообразная грудь) могут сопровождаться акцентом II тона на легочной артерии вследствие ограничения подвижности легких. Усиление обоих тонов сердца может быть выявлено у здоровых детей при физическом напряжении, нервном возбуждении, но чаще всего усиление обоих тонов имеет место при тиреотоксическом зобе, высокой лихорадке, гипертрофии левого желудочка, опухолевом процессе в заднем средостении (сердце прижимается к передней грудной стенке), иногда при анемиях, скоплении воздуха в полости перикарда. Говоря о III тоне, следует отметить, что практическое значение имеет усиление тона, которое отмечается при ритме «галопа». Ослабление или отсутствие III тона диагностической роли не играют. Под тембром сердечных тонов подразумевают звуковую характеристику (звонкий, глухой, хлопающий). Глухой I тон на верхушке сердца прослушивается при миокардите, интоксикациях на фоне острых инфекционных заболеваний (брюшной или сыпной тиф, скарлатина). Хлопающий I тон на верхушке сердца, напоминающий звук хлопающего на ветру полотенца, прослушивается при митральном стенозе вследствие склеротических изменений створок двустворчатого клапана. Систолический шум прослушивается при таких ВПС, как ДМЖП, ДМПП, стеноз отверстия аорты, коарктация аорты, стеноз легочной артерии, синдром Эйзенменгера, ОАП с обратным сбросом крови из легочной артерии в аорту при высокой степени гипертензии в малом круге кровообращения. Из приобретенных пороков сердца систолическим шумом сопровождаются недостаточность двустворчатого и трехстворчатого клапанов, сужение клапанов аорты и клапанов легочной артерии. Диастолический шум прослушивается при ОАП, синдроме Эбштейна, синдроме Эйзенменгера с резким расширением легочной артерии, при приобретенных пороках сердца — сужении левого или правого предсердно-желудочковых отверстий, недостаточности аортальных клапанов, клапанов легочной артерии. Систоло-диастолический шум прослушивается при ОАП без легочной гипертензии, а также при комбинации ОАП с другими пороками. Систолические шумы выслушиваются после большого интервала вслед за I тоном сердца, диастолические — вслед за II тоном (между II и I тоном). Диастолические шумы бывают нескольких типов: протодиастолический (шум наслаивается на II тон и заменяет его), мезодиастолический (шум выслушивается в середине диастолы), пресистолический (шум предшествует I тону, иногда выслушивается непосредственно перед ним). Внутрисердечные (органические) шумы — признак анатомических изменений клапанного аппарата сердца, миокарда, сосудов, отходящих от сердца Функциональные шумы у детей обусловлены возрастными анатомофизиологическими особенностями строения крупных сосудов, изменениями скорости кровотока, состава крови, особенностями струйного перемещения крови в камерах сердца и крупных сосудах. Особенности функциональных шумов: 1) более мягкого тембра, негромкие по сравнению с шумами органического происхождения, иногда напоминают звук легкого шелеста; 2) не имеют определенных специфических точек максимального выслушивания, диффузные, распространены над всей областью сердца; 78 3) никуда не проводятся и не сопровождаются патологическим усилением сердечных тонов; 4) меняют свою интенсивность в зависимости от положения тела больного: более четко выслушиваются в положении лежа, исчезают или значительно уменьшают свою интенсивность при надавливании фонендоскопом на область сердца, чего никогда не бывает с органическими шумами; 5) не сопровождаются выраженными изменениями на электрокардиограмме; 6) возникают у лихорадящих больных, легковозбудимых, раздражительных детей, при тиреотоксикозе, сдавлении сосудов увеличенными лимфатическими узлами, вилочковой железой, деформацией грудной клетки; 7) могут возникать при перемещении крови из камер сердца в легочную артерию или аорту, если последние имеют диаметр больший по сравнению со средними величинами Внесердечные (экстракардиальные) шумы возникают над областью сердца или в прилегающих к сердцу областях, но могут быть синхронно связаны с фазами деятельности сердца. К таким шумам относятся: шум трения перикарда, плевроперикардиальный, кардиопульмональный. Шум трения перикарда возникает при сухих перикардитах во время трения листков перикарда. Шум трения наслаивается на сердечные тоны и прослушивается как четырехчленный ритм, два элемента которого — сердечные тоны, а два — шумы трения перикарда. Шум трения перикарда напоминает хруст снега под ногами. При обезвоживании, пилоростенозе может возникать шум трения перикарда вследствие нарушения гладкости поверхности листков перикарда. Данный шум прослушивается при уремической коме, когда азотистые шлаковые продукты выпотевают через серозные оболочки и делают их шероховатыми. Плеврокардиальный шум чаще появляется при левостороннем плеврите. При этой локализации воспаления плевра, выстилающая реберносредостенный синус, приходит в соприкосновение с перикардом, так как при сокращении сердца и уменьшении его объема легкое расправляется и приближает воспаленный участок плевры к перикарду. Шум совпадает с деятельностью сердца, его фазами сокращения. Часто этот шум принимают за перикардиальный, но в отличие от последнего плевроперикардиальный шум прослушивается по левой границе сердца, а перикардиальный — по всему периметру сердечной тупости. Плеврокардиальный шум усиливается при глубоком вдохе, при задержке дыхания либо ослабевает, либо исчезает совсем. Кардиопульмональный шум прослушивается над проекцией левого желудочка в период систолы этого отдела сердца и объясняется проникновением воздуха в краевые альвеолы легочной ткани. Усиливается во время вдоха. ВРОЖДЕННЫЕ ПОРОКИ СЕРДЦА Общие клинические проявления ВПС: 1) цианоз или бледность кожных покровов; 2) белково-энергетическая недостаточность; 3) частые простудные заболевания, в том числе протекающие с бронхитом (более 3–4 раз в год); 4) недостаточная переносимость адекватных нагрузок, одышка; 5) увеличение размеров сердца (перкуторно, ЭКГ, рентгенограмма); 6) изменение тонов сердца; 7) появление шумов в сердце; 8) изменение пульса на руках, слабый пульс на бедренной артерии или его отсутствие; 9) изменение АД; 10) деформация грудной клетки; 11) нарушение ритма сердца; 12) необычные изменения, выявленные на рентгенограмме. Наличие «триады» симптомов (цианоз или бледность кожных покровов, появление шумов в сердце, а также недостаточная переносимость адекватных нагрузок и одышка) с достаточной долей вероятности позволяет врачу заподозрить у маленького пациента ВПС. Общая характеристика шума при ВПС: – чаще это систолический шум; – максимум выслушивания — слева от грудины (второе-четвертое межреберье); – выраженный низкочастотный компонент; – нет прямой зависимости интенсивности шума от величины дефекта. Изменение гемодинамики внутри сердца: – синдром шлюза — сужение или стеноз, препятствующий кровотоку; – синдром сброса — аномальное сообщение между камерами левого и правого сердца или впадающими в них сосудами. Тетрада Фалло — ВПС, сопровождающийся цианозом, встречается у 10 % всех детей с данной патологией. Дефекты сердца и сосудов складываются из следующих 4 компонентов: 1. У больных имеется промежуточное положение аорты, при котором она способна собирать кровь как из левого, так и из правого желудочков сердца. 2. Сужение (стеноз) легочной артерии. 3. Дефект (отверстие) в межжелудочковой перегородке. 4. Гипертрофия правого желудочка. Главным дефектом является сужение легочной артерии. Кровь недостаточно поступает в легкие. Они малокровны. На рентгенограмме такие легкие выглядят прозрачными, с обедненными кровью сосудами. В легких кровь недостаточно обогащается кислородом, поэтому по составу артериальная кровь больных напоминает венозную. Другие дефекты имеют более приспособительный характер и позволяют больным выжить, хотя, естественно, качество жизни их очень низкое. Особое, промежуточное расположение аорты, отверстие между правым и левым желудочком и гипертрофия правого желудочка позволяют вывести избыток крови из правых отделов сердца в обход стенозированного участка легочной артерии в левый желудочек сердца, пустить венозную кровь в большой (артериальный) круг кровообращения. Цианотические приступы. В ответ на физическую нагрузку, простудное заболевание, в условиях эритроцитарной полицитемии, вызывающей большие затруднения движения крови по сосудам легких, кровообращение в легких может внезапно резко ухудшиться. Возникает острая задолженность организма по кислороду, отчего страдает мозг. Ребенок приобретает чугунно-серый цвет, учащенно дышит («паническое дыхание»), становится беспокойным, чем еще более усугубляет тяжесть состояния. На этом фоне могут развиться гипоксемические судороги. Характерно, что дети 2 лет и старше обучаются бороться с началом приступа, присаживаясь на корточки. Сдавливая крупные артерии рук и ног, они уменьшают движение крови в аорте, направляя ее в легочную артерию. Из-за этого кровоток в легких и оксигенация крови улучшаются. С 1–2 лет отмечается формирование симптома «барабанных палочек» и «часовых стекол». При исследовании сердца определяется видимая пульсация стенки грудной клетки слева от грудины, что является проявлением правожелудочковой гипертрофии. Там же обнаруживается (примерно у половины детей) дрожание стенки грудной клетки. При аускультации выслушиваются достаточно громкие тоны, II тон сердца всегда единый (S1 + S2). Систолический шум (шум изгнания) занимает всю систолу, выслушивается над областью легочной артерии, дополняет характеристику симптомов, определяемых при исследовании сердца. Сердце обычно не увеличено в размерах, и застойная сердечная недостаточность не развивается. Дефект межжелудочковой перегородки (ДМЖП) — наиболее частый порок сердца, он составляет 20–30 % случаев всех ВПС у детей. Гемодинамические нарушения определяются: – сбросом крови слева направо; – величиной сброса (d-дефекта); – наличием легочной гипертензии; – гипертрофией сердца. Выделяют две формы порока: – низкие малые дефекты (мышечной части перегородки); – высокие дефекты в мембранозной части. ДМЖП вызывает ненормальное движение крови внутри сердца из левого желудочка, который обладает большей мощностью, в правый. Избыток поступления крови в правый желудочек сердца вызывает усиление кровоснабжения легких, их «заболачивание». При значительных размерах дефекта возможно развитие застойной сердечной недостаточности. При малых размерах дефекта, или так называемой болезни Толочинова–Роже, дети не проявляют никаких признаков неблагополучия и развиваются удовлетворительно. Малые дефекты способны самопроизвольно закрываться. |
