Артериальная гипертензия. Протокол 74 Артериальная гипертензия повышение офисного сад140 мм рт ст., иили дад 90 мм рт ст
 Скачать 283.43 Kb. Скачать 283.43 Kb.
|
|
Домашнее среднее АД Примечание: а — при обычном измерении АД в кабинете врача, не относится  измерению АД без присутствия медицинского персонала. Сокращения: АД — артериальное давление, ДАД — диастолическое артериальное давление, САД — систолическое артериальное давление Таблица 6. Клинические показания для домашнего и амбулаторного мониторирования АД [1]   Подозрение на «гипертонию белого халата»: АГ I степени при измерении АД в офисе; Выраженное повышение офисного АД без признаков поражения органов, обусловленного АГ;  Подозрение на «маскированную гипертонию»: Высокое нормальное офисное АД; Нормальное офисное АД у пациентов с ПООАГ, и высоким общим ССР;  Постуральная и постпрандиальная гипотензия у больных, получающих или не получающих лечение;  Обследование по поводу резистентной АГ;  Оценка контроля АД, особенно при лечении больных высокого риска;  При наличии значимой вариабельности офисного АД;  Чрезмерное повышение АД при физической нагрузке;  Оценка наличия эпизодов гипотонии во время лечения;  Специфические показания к СМАД, а не к ДМАД: оценка ночного АД и суточного профиля АД (например, при подозрении на ночную гипертензию, в том числе, при синдроме ночного апноэ, при ХБП, гипертензии эндокринной этиологии или автономную дисфункцию).  Сокращения: АГ — артериальная гипертензия, АД — артериальное давление, СМАД — суточное амбулаторное мониторирование артериального давления, ДМАД — домашнее мониторирование артериального давления, ХБП — хроническая болезнь почек. Рутинные лабораторные исследования [1]: Гемоглобин и/или гематокрит (повышение гемоглобина и гематокрита - возможна эритремия, анемия и др.) Биохимический анализ: Уровень глюкозы натощак (если глюкоза венозной плазмы > 6,1 ммоль/л, или капиллярной крови >5,6 ммоль/л - проведение ПГТТ) и гликированный гемоглобин (если глюкоза венозной плазмы натощак >6,1 ммоль/л, или капиллярной крови > 5,6 ммоль/л, или ранее был выставлен диагноз СД) [3,7] Уровень липидов крови: общий холестерин (для определения общего риска развития ССЗ по шкале SCORE), ЛПНП (основная цель в терапии в зависимости от степени риска ССО), ЛПВП (<1,0 ммоль/л у мужчин, <1,2 ммоль/л у женщин - дополнительный фактор риска развития ССЗ), триглицериды крови (>1,7 ммоль/л - гипертриглицеридемия как дополнительный фактор, усугубляющий степень ССР) [4] Уровень калия и натрия крови (спонтанная гипокалиемия - первичный гиперальдостеронизм, контроль при лечении ИАПФ, АРА II, АМР) Уровень мочевой кислоты крови (у пациентов высокого риска ССО ≥ 360 ммоль/л, у пациентов очень высокого риска ССО ≥300 ммоль/л; нефросклероз, возможно на фоне АГ) [10] Уровень креатинина крови с обязательным определением СКФ (выявление почечной дисфункции на фоне первичной АГ, возможен ренальный генез АГ, контроль при лечении ИАПФ, АРА II, АМР) (I В) Показатели функции печени – АЛТ (контроль показателей до начала лечения статинами, при приеме статинов показатели не должны превышать >3 ВГН; при повышении АЛТ >3 ВГН исключить такие нарушения функции печени, как употребление алкоголя или неалкогольный жировой гепатоз) [4] • Анализ мочи: микроскопия осадка (протеинурия, микрогематурия – ренальный генез АГ, лейкоцитурия - инфекция мочевых путей), количественное определение белка в моче или соотношение альбумин/креатинин (нефропатия, возможно на фоне АГ) (I В) Инструментальные исследования [1]: обязательные: ЭКГ в 12 отведениях – для выявления ГЛЖ и других возможных аномалий, а также для документирования сердечного ритма и выявления нарушений ритма и проводимости (УД – I В); СМАД и/или ДМАД для всех пациентов (УД – IC), а также для выявления гипертензии «белого халата» и «маскированной гипертензии», оценки результатов проводимого лечения, а также выявления возможных причин нежелательных явлений (УД – I А); Эхокардиография – при выявлении изменений на ЭКГ или при наличии симптомов и признаков дисфункции ЛЖ (УД – I B); Ультразвуковое исследование сонных артерий - для выявления атеросклероза и бляшек в сонных артериях (при наличии шума в проекции сонных артерий, транзиторной ишемической атаки (ТИА) или цереброваскулярной болезни (ЦВБ) в анамнезе, а также в качестве обследования пациента с признаками поражения сосудов) (УД – I B). Фундоскопия – для выявления гипертонической ретинопатии у больных АГ 2-й или 3-й степеней и всем пациентам с СД (УД – I С); Показания для консультации специалистов: консультация невропатолога – при наличии симптомов ОНМК, ТИА, энцефалопатии; консультация офтальмолога – для выявления гипертонической ретинопатии у больных АГ 2-й или 3-й степеней и всем пациентам с СД, при наличии симптомов нарушения зрения, отслойке сетчатки, прогрессирующей потере зрения; консультация нефролога – исключение симптоматических нефрогенных гипертензий, ХБП 4-5 ст.; консультация эндокринолога – при признаках симптоматических эндокринных гипертензий, при тяжелом неуправляемом течении сахарного диабета; консультация сосудистого хирурга – при признаках аневризмы, диссекции аорты и др. Диагностический алгоритм: (схема) 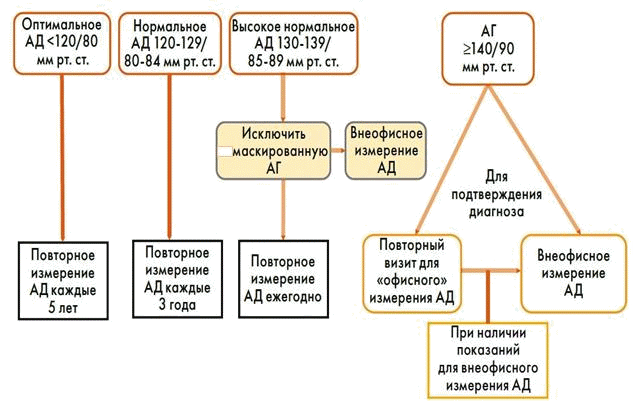 Рис.1 Алгоритм скрининга и диагностики АГ Дифференциальный диагноз и обоснование дополнительных исследований: Дифференциальный диагноз АГ заключается в обследовании на вторичные формы АГ, который включает сбор клинического анамнеза, физикальное обследование и рутинные лабораторные анализы (таблица 7) с последующим проведением при необходимости специфического исследования. Клинические признаки, свидетельствующие о возможном наличии вторичной АГ: пациенты молодого возраста (<40 лет) с АГ 2-й степени и выше или развитием АГ любой степени в детском возрасте; внезапное ухудшение течения АГ у пациентов с документированной стабильной нормотензией в прошлом; резистентная АГ; тяжелая АГ (3 степени) или неотложные состояния, обусловленные АГ; наличие выраженного поражения органов-мишеней; клинические или биохимические признаки, свидетельствующие о наличии эндокринной причины АГ или ХБП; признаки синдрома обструктивного ночного апноэ; признаки феохромоцитомы или семейный анамнез феохромоцитомы. Дополнительные методы обследования, в том числе при вторичных формах АГ [1,3]: СМ ЭКГ – при наличии признаков нарушений ритма и проводимости Фундоскопия – может быть целесообразна больных АГ 1 степени (УД – IIb C); УЗИ почек – при нарушении функции почек, альбуминурии или при подозрении на вторичную АГ (УД – IIa C); УЗИ брюшной аорты – при наличии признаков поражения сосудов (УД – IIa C); УЗИ надпочечников – при наличии признаков аденомы или феохромоцитомы (УД – IIa C); КТ или МРТ – при наличии признаков аденомы или феохромоцитомы (УД – IIa C); Определение СПВ – для оценки сосудистой жесткости (УД – IIb B); Определение ЛПИ – для выявления атеросклероза сосудов нижних конечностей (IIb B). Допплеровское исследование почечных артерий – при наличии симптомов реноваскулярных заболеваний, особенно при выявлении асимметрии размеров почек (УД – IIa C); КТ, МРТ – для оценки наличия ишемического или геморрагического повреждения головного мозга, у пациентов с ЦВБ в анамнезе или признаками ухудшения когнитивных функций (УД – IIa В). Таблица 7. Дифференциально-диагностические показатели вторичной гипертензии [1]:      Обоснование для Диагноз дифференциальной Обследования Критерии исключения альтерна диагностики 

|
