ФІЗІОЛОГІЧНІ ПОЛОГИ. Протокол з акушерської допомоги Нормальні пологи
 Скачать 0.9 Mb. Скачать 0.9 Mb.
|
1 2 Затверджено наказом Міністерства охорони здоров’я України від 03.11.2008 № 624 Клінічний протокол з акушерської допомоги «Нормальні пологи» Шифр МКХ-10: О80Нормальні пологи – це одноплідні пологи зі спонтанним початком та прогресуванням пологової діяльності у терміні вагітності 37-42 тижні у потиличному передлежанні плода, перебіг яких відбувався без ускладнень протягом усього періоду пологів, при задовільному стані матері та новонародженого після пологів. Якщо пологи у вагітних високої групи ризику (з патологією вагітності або соматичною патологією) мають нормальний перебіг, необхідно використовувати рекомендації даного клінічного протоколу, щодо ведення пологів у цієї групи жінок, за умови закінчення пологів без ускладнень - такі пологи вважаються нормальними. Не є підставою для виключення з нормальних пологів: наявність передчасного розриву плодових оболонок; проведення амніотомії без наступної індукції пологів; розрив промежини 1 ступеню. На сучасному етапі організації акушерської допомоги в Україні оптимальним є проведення нормальних пологів в умовах акушерського стаціонару з забезпеченням права роділлі залучення близьких до підтримки її при пологах. Основною метою надання допомоги під час пологів є забезпечення безпечності для жінки та дитини при мінімальному втручанні в фізіологічний процес шляхом: ретельного моніторингу стану матері, плода та прогресування пологів; створення умов для надання невідкладної допомоги роділлі/породіллі та новонародженому; проведення заходів, що спрямовані на попередження інфекційних та гнійно-запальних ускладнень; впровадження та суворе дотримання принципів „теплового ланцюжка”. Принципи ведення нормальних пологів: визначення плану ведення пологів та обов’язкове поінформоване узгодження його з жінкою/сім’єю заохочення емоційної підтримки роділлі під час пологів (організація партнерських пологів); моніторинг стану матері, плода та прогресування пологів; використання партограми для прийняття рішення щодо перебігу пологів, а також необхідності та об’єму втручань; широке використання немедикаментозних засобів для знеболення пологів; заохочення жінки до вільного пересування під час пологів та забезпечення можливості вільного вибору положення для народження дитини; оцінка стану дитини при народженні, забезпечення контакту „шкіра-до-шкіри” між матір’ю та новонародженим, прикладання до грудей матері за появи пошукового та смоктального рефлексу; профілактика післяпологової кровотечі, що зумовлена атонією матки, шляхом використання методики активного ведення третього періоду пологів. Діагностика та підтвердження пологів: у вагітної після 37 тижня з`являється переймоподібні болі внизу живота та крижах з появою слизово-кров’яних або водянистих (у разі відходження навколоплідних вод) виділень із піхви; наявність 1 перейми протягом 10 хвилин, що продовжується 15-20 секунд; зміна форми та розташування шийки матки – прогресивне її укорочення та згладжування. Розкриття шийки матки – збільшення діаметру просвіту шийки матки ( вимірюється в сантиметрах) ; поступове опускання голівки плода до малого тазу відносно площини входу у малий таз (за даними зовнішнього акушерського дослідження) або відносно lin.interspinalis (при внутрішньому дослідженні) Діагностика періодів і фаз пологів:
Послідовність дій у разі нормального перебігу пологів: Під час госпіталізації роділлі в акушерський стаціонар у приймально-оглядовому відділенні черговий лікар акушер-гінеколог: - ретельно ознайомлюється з обмінною картою жінки щодо перебігу даної вагітності. Звертає увагу на дані загального, інфекційного та акушерсько-гінекологічного анамнезу, клініко-лабораторні обстеження та дані гравідограми; - з’ясовує скарги; - для оцінки стану роділлі здійснює обстеження: загальний огляд, вимірює температуру тіла, пульс, артеріальний тиск, частоту дихання, обстеження внутрішніх органів; - здійснює вимірювання висоти стояння дна матки, окружності живота та розмірів тазу. Визначає термін вагітності та очікувану масу плода; - запитує про відчуття рухів плода самою роділлею та проводять аускультацію серцебиття плода; - проводить зовнішнє та внутрішнє акушерське дослідження: визначає положення, вид та позицію плода, характер пологової діяльності, розкриття шийки матки та період пологів, знаходження голівки плода відносно площин малого тазу; - встановлює акушерський діагноз, визначає план ведення пологів та узгоджує його з жінкою, що народжує. Не рекомендується рутинне призначення клізми та гоління лобка роділлі [А]. Молодша медична сестра: - пропонує жінці прийняти душ, одягнути чистий домашній одяг (за відсутності - лікарняну білизну); партнерові також потрібна зміна одягу на чистий домашній одяг (за відсутності - одноразовий комплект); - роділлю та її партнера супроводжує в індивідуальну пологову палату. Спостереження та допомога роділлі під час І періоду пологів Результати спостереження за прогресом пологів, станом матері та плода заносяться лікарем акушер-гінекологом до партограми (додаток 1). Правильне заповнення та інтерпретація партограми сприяє ранньому виявленню відхилень перебігу пологів, відхилень у стані матері чи плода та допомагає своєчасно прийняти обґрунтоване рішення щодо подальшої тактики ведення пологів та визначити обсяг необхідних втручань. Спостереження за станом роділлі і плода в І періоді пологів включає наступні рутинні процедури: Оцінка стану плода: Серцебиття плода в пологах реєструють шляхом: періодичної аускультації за допомогою акушерського стетоскопу, ручного доплерівського аналізатора; або за показаннями - шляхом електронного фетального моніторінгу (кардіотокографія) Для отримання достовірних результатів періодичної аускультації слід дотримуватися наступної методики: роділля знаходиться у положенні на боці; аускультація починається після закінчення найбільш інтенсивної фази перейми; аускультація триває щонайменше 60 секунд. Аускультація має проводитися кожні 30 хвилин протягом латентної фази та кожні 15 хвилин протягом активної фази першого періоду пологів. В нормі ЧСС плода знаходиться в межах 110-170 ударів за хвилину. У разі зміни частоти серцевих скорочень плода, що виходять за межі норми, необхідно змінити положення тіла жінки (слід уникати положення на спині) та провести повторну аускультацію після закінчення найбільш інтенсивної фази наступної перейми, дотримуючись вище описаної методики. Перехід від періодичної аускультації до електронного фетального моніторингу (КТГ) показаний у наступних випадках: ЧСС плода зберігається поза межами норми після зміни положення тіла жінки; базальна частота серцевих скорочень плода менше 110 чи більше 170 ударів за хвилину; під час періодичної аускультації виявляються будь які епізоди брадикардії, що не зникають після зміни положення жінки; розпочато пологопідсилення окситоцином; вилились навколоплідні води, забарвлені меконієм. B Рутинне застосування КТГ всім роділлям не доцільне через високий відсоток хибнопозитивних результатів та збільшення частоти втручань, в тому числі і оперативних пологів [A] Якщо відбувся розрив плодового міхура (спонтанний або штучний), звертається увага на колір та кількість навколоплодових вод. Оцінка загального стану матері: Вимірювання температури тіла - кожні 4 години; визначення параметрів пульсу - кожні 2 години; артеріального тиску - кожні 2 години; кількість сечі визначають кожні 4 години; Оцінка прогресування пологів: З метою оцінки прогресування пологів визначають швидкість розкриття шийки матки, частоту та тривалість перейм, а також наявність просування голівки плода у порожнину таза: Розкриття шийки матки Швидкість розкриття шийки матки оцінюється шляхом внутрішнього акушерського дослідження, яке проводять кожні 4 години. Додаткове внутрішнє обстеження проводять за наявності показань: спонтанний розрив плодових оболонок; патологічна частота серцебиття плода (менше 110 або більше 170 ударів за хвилину); випадіння пуповини; у разі підозри на неправильне передлежання/вставлення голівки плода; затримки прогресу пологів; кровотечі (огляд в умовах операційної). Якщо після додаткового внутрішнього акушерського дослідження прийнято рішення продовжувати консервативне ведення пологів, наступне акушерське дослідження проводять через 4 години, від останнього. Результати оцінки розкриття шийки матки заносяться до партограми. Розкриття шийки матки у латентній фазі Латентна фаза триває до 8 годин. Нормальне прогресування пологів у латентній фазі першого періоду характеризується поступовим згладжуванням та розкриттям шийки матки зі швидкістю, яка забезпечує перехід у активну фазу у будь-який час протягом 8 годин спостереження. Розкриття шийки матки 3 та >см свідчить про перехід в активну фазу І періоду пологів Якщо протягом 8 годин спостереження періодичні скорочення матки зникають, або значно уповільнюються, слід зробити висновок щодо хибних пологів. У разі спонтанного припинення маткових скорочень немає необхідності у проведенні вагінального дослідження, якщо інші показання до його проведення відсутні. Якщо через 8 годин спостереження періодичні скорочення матки тривають, а розкриття шийки матки залишається менше 3 см, слід оцінити наявність структурних змін шийки матки Якщо структурні зміни шийки матки відсутні слід зробити висновок на користь удаваних перейм. Якщо відбуваються структурні зміни шийки матки (розм’якшення, згладження, розкриття) слід оцінити ступень зрілості шийки матки за шкалою Бішопа. Якщо шийка матки „зріла” (6 або більше балів) робиться висновок на користь уповільненої латентної фази першого періоду пологів. Якщо шийка матки „незріла” (5 або менше балів) тактика ведення має відповідати веденню удаваних перейм Оцінка ступеня „зрілості" шийки матки за шкалою Бішопа (В)
Примітка: 0-2 бали – „шийка не зріла” 3-5 балів – „шийка недостатньо зріла” ≥-6 балів – „шийка зріла” Розкриття шийки матки в активній фазі Нормальне прогресування пологів в активній фазі першого періоду характеризується розкриттям шийки матки зі швидкістю щонайменше 1 см/год. Якщо швидкість розкриття шийки матки становить менш, ніж 1 см/год (графік розкриття шийки матки знаходиться справа від Лінії уваги на партограмі), це вказує на „пролонговану активну фазу”, яка може бути пов’язана зі слабкістю пологової діяльності або клінічно вузьким тазом. Швидкість розкриття шийки матки менш, ніж 1 см/год за наявності цілого плідного міхура є абсолютним показанням до проведення амніотоміі. Рутинне проведення ранньої амніотомії (до 5 см розкриття шийки матки) у разі нормального перебігу пологів не рекомендується [А]. Частота та тривалість перейм Оцінка частоти та тривалості перейм проводиться щогодини в латентній фазі та кожні 30 хвилин в активній фазі. Підраховують кількість перейм за 10 хвилин. Отримані дані заносять до партограми. Наявність 2 перейм за 10 хвилин в латентній фазі вважають адекватною пологовою діяльністю, в активній фазі - 3-5 перейм протягом 10 хвилин, кожна з яких триває 40 секунд або більше. Просування голівки плода Просування голівки плода визначають шляхом зовнішнього та внутрішнього акушерського дослідження. Результати заносять до партограми. Просування голівки плода може не спостерігатись, поки шийка матки не розкриється приблизно на 7-8 см. Умови забезпечення нормальних пологів: індивідуальна пологова кімната, яка має бути максимально наближена до домашніх умов; персональна психологічна підтримка роділлі чоловіком, чи обраним нею партнером, які мають бути підготовленими до участі в пологах; досягнення взаємного порозуміння, психологічна підтримка роділлі медичним персоналом; пояснення необхідності проведення кожної процедури і маніпуляції та одержання дозволу жінки на їх проведення; підтриманнядоброзичливої атмосфери при розродженні, поважне відношення до бажань жінки, забезпечення конфіденційності; підтримування чистота роділлі та її оточення: заохочення самостійно прийняти ванну чи душ під час пологів; перед кожним внутрішнім акушерським дослідженням зовнішні статеві органи і промежину роділлі обмивають чистою теплою водою. забезпечують рухливість роділлі: жінку заохочують до активної поведінки під час пологів; - допомагають вибрати положення для пологів. підтримують прийом жінкою їжі і рідини за її бажанням. Знеболювання пологів за погодженням жінки Допомога роділлі подолати біль під час пологів є завданням медичних працівників та присутнього партнера. Зменшення больового відчуття може бути досягнуто застосуванням простих немедикаментозних методів знеболювання: - максимальна психологічна підтримка та заспокоєння; - зміна положення тіла (малюнок 1): заохочення роділлі до активних рухів; пропонують партнеру масажувати їй спину; погладжувати низ живота; тримати її руку і протирати обличчя вологою губкою між переймами; пропонують жінці дотримуватись спеціальної техніки дихання (глибокий вдих та повільний видих); - локальні натискання на крижеву область: під час перейми необхідно сильно натискати кулаком або зап’ястям на крижеву область. Роділля самостійно визначає місце та силу, з якою потрібно проводити натискання. Щоб утримати рівновагу, друга рука партнера розміщується спереду на передній верхній клубовій ості. Між переймами натискання не проводять; - подвійне стискання стегон: роділля стоїть на руках і колінах, нахилившись уперед. Партнер кладе руки на сідничні м’язи тривало натискаючи всією долонею по діагоналі до центру таза жінки; - колінне натискання: роділля сидить рівно на стільці з розведеними колінами приблизно 10 см, ступні щільно опираються на підлогу. Партнер заходиться перед нею і розміщає опорну частину долоні поверх великогомілкової кістки, тривало натискаючи на коліна в бік тазостегнових суглобів жінки, нахиляючись у її сторону; - гідротерапія: прийом душу або занурення у воду з температурою 36-37°C у активній фазі (при наявності можливості). Тривалість перебування у ванній чи душі залежить від бажання жінки, але необхідно постійно підтримувати температуру води у заданих межах і проводити термометрію у роділлі. Гідротерапію проводять обов’язково під наглядом медперсоналу! - масаж: техніка масажу полягає у легкому поглажувані живота, вібрації та розминанні рук, ніг та коміркової зони, сильні кругові рухи, тривале натискання на різні точки та область ромбу Міхаеліса. Вимоги, що ставляться до медикаментозного знеболювання: знеболюючий ефект, відсутність негативного впливу на організм матері і плода, простота та доступність для усіх родопомічних закладів. 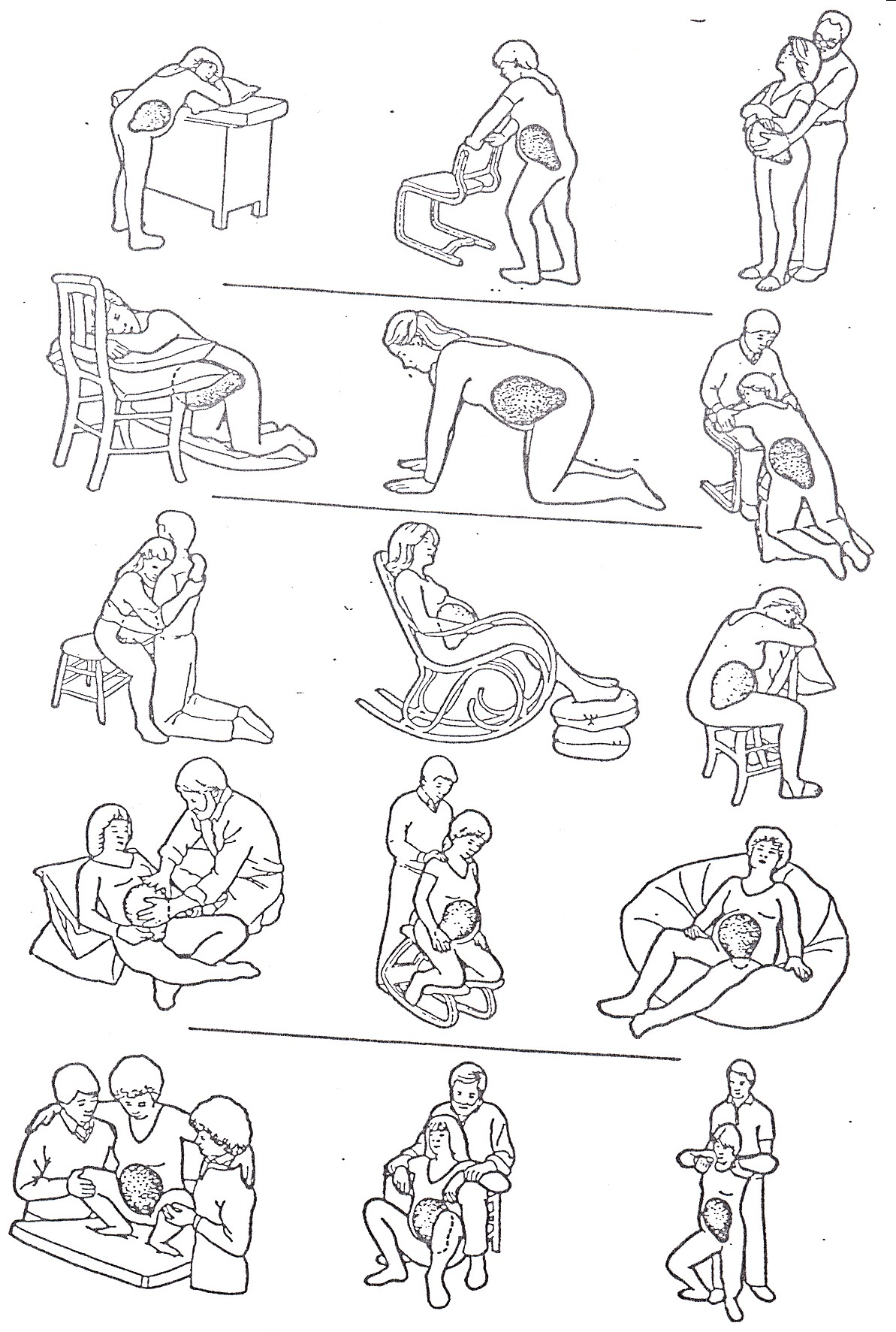 Малюнок 1. Положення, що може прийняти жінка в пологах Спостереження та допомога у II періоді пологів Попередження бактеріальних та вірусних інфекцій (включно ВІЛ): Адекватна обробка рук медичного персоналу (гігієнічна або антисептична в залежності від маніпуляції що планується) згідно діючих алгоритмів. Використання стерильних рукавичок під час проведення внутрішнього акушерського дослідження, прийняття пологів та оперативних втручань (епізіотомія тощо). Використання медичним персоналом для прийняття пологів чистого халату. У разі можливості оптимальним є використання одноразового халату, виготовленого з водовідштовхуючого матеріалу. Використання засобів для захисту обличчя медичного персоналу: маска (бажано одноразова), окуляри або щиток. Обережне використання гострого інструментарію. Оцінка стану плода Проводять контроль серцевої діяльності плода шляхом аускультації кожні 5 хвилин у ранню фазу другого періоду, та після кожної потуги у активну фазу. Оцінка загального стану роділлі Вимірювання артеріального тиску, підрахунок пульсу – кожні 15 хвилин. Оцінка прогресування пологів Оцінюють просування голівки по родовому каналу та пологову діяльність (частота та тривалість маткових скорочень). Акушерська тактика має відповідати фазі другого періоду пологів. Рання фаза другого періоду пологів Рання фаза другого періоду пологів починається від повного розкриття шийки матки та триває до появи спонтанних активних потуг (або до опускання голівки на тазове дно). В ранню фазу слід забезпечити рухливість роділлі, а саме: заохотити її до активної поведінки та вільного ходіння. Вертикальне положення жінки та можливість вільно рухатись сприяють збереженню активної пологової діяльності та просуванню голівки плода. В ранній фазі не слід примушувати роділлю тужитись, через те, що це призводить до втоми роділлі, порушення процесу внутрішнього повороту голівки плода, травмування пологових шляхів і голівки, порушення стану плода та зайвим медичним втручанням. Пізня (потужна) фаза другого періоду пологів Пізня (потужна) фаза другого періоду пологів починається з моменту опущення голівки на тазове дно та наявності спонтанних активних потуг. Слід надавати перевагу техніці „не регульованих фізіологічних потуг”, коли жінка самостійно робить декілька коротких спонтанних потужних зусиль без затримки дихання. Допустима тривалість другого періоду пологів: у жінки, що народжує вперше, до 2 години; у жінки, що народжує повторно, до 1 години. Положення жінки для народження дитини Забезпечується можливість роділлі вибрати положення для народження дитини, яке є зручним для неї. Рутинне положення на спині („літотомічна” позиція) супроводжується зростанням частоти випадків порушень стану плода та пов’язаних з ними оперативних втручань у порівнянні з вертикальними положеннями (сидячи, стоячи), а також положенням роділлі на боці. [A] Застосування епізіотомії не проводять при нормальних пологах Показання до епізіотомії: ускладнені вагінальні пологи (при тазовому передлежанні, дистоція плечиків, при накладенні акушерських щипців, вакуум-екстракції); дистрес плода; рубцеві зміни промежини, що є суттєвою перепоною для народження дитини. Епізіотомію та епізіорафію проводять під знеболюванням Після народження голівки необхідно дати можливість плечикам розвернутись самостійно, при цьому перевірити чи немає обвивання пуповини навкруг шиї. В разі тугого обвиття, пуповину необхідно перетнути між 2-х затискачів, при не тугому – послабити натяжіння пуповини та дочекатися наступної потуги. Не квапитись! У разі задовільного стану плода не слід намагатися народити плечики протягом тієї ж потуги, під час якої народилась голівка. Плечики можуть бути народжені під час наступної потуги. Відразу після народження акушерка здійснює обсушування голови і тіла дитини попередньо підігрітою стерильною пелюшкою, викладає дитину на живіт матері, одягає дитині чисті шапочку і шкарпетки, накриває сухою чистою пелюшкою та ковдрою. Одночасно лікар-педіатр-неонатолог, а за його відсутності лікар-акушер-гінеколог, здійснює первинну оцінку стану новонародженого. Рутинна катетеризація сечового міхура не рекомендується [A] Ведення III періоду пологів Існують дві тактики ведення третього періоду пологів - активна та очікувальна. Активне ведення третього періоду пологів Застосування методики активного ведення третього періоду під час пологів дозволяє знизити частоту післяпологової кровотечі, що зумовлена атонією матки, на 60%, а також зменшити кількість післяпологової крововтрати та необхідність гемотрансфузії. Активне ведення третього періоду пологів повинно бути запропоновано кожній жінці під час вагінальних пологів. Роділля повинна бути поінформована відносно активного ведення III періоду пологів, та має надати добровільну письмову згоду на його проведення (додаток 2). Стандартні компоненти активного ведення третього періоду пологів включають: введення утеротоніків; народження посліду шляхом контрольованої тракції за пуповину з одночасною контртракцією на матку; масаж матки через передню черевну стінку після народження посліду. Відсутність одного з компонентів – виключає активне ведення III періоду пологів Крок 1 Введення утеротоніків: Протягом першої хвилини після народження дитини пропальпувати матку для виключення наявності в ній другого плоду, при його відсутності – ввести 10 ОД окситоцину внутрішньом’язово. Якщо в наявності немає окситоцину можна використати ергометрін – 0,2мг внутрішньом’язово. Не використовують ергометрін жінкам з гіпертензивними розладами! Жінка має бути поінформована про можливі побічні ефекти цих препаратів. У разі відсутності утеротоников не слід використовувати методику активного ведення третього періоду пологів. У цьому випадку слід застосовувати очікувальну тактику ведення третього періоду пологів. Народження посліду шляхом контрольованої тракції за пуповину: Крок 2 перетиснути пуповину ближче до промежини затискачем, тримати перетиснуту пуповину та затискач в одній руці; Крок 3 покласти другу руку безпосередньо над лобком жінки і утримувати матку відводячи її від лона; тримати пуповину у стані легкого натяжіння та дочекатись першого сильного скорочення матки (зазвичай через 2-3 хв. після введення окситоцину ). Не тягніть за пуповину до початку скорочення матки, просто утримуйте пуповину в стані легкого натяжіння Крок 4 одночасно з сильним скороченням матки запропонувати жінці потужитись і дуже обережно потягнути (тракція) за пуповину донизу, щоб відбулося народження плаценти; під час тракції продовжувати проводити другою рукою контртракцію у напрямку протилежному тракції (тобто відштовхувати матку від лона); якщо плацента не опускається протягом 30-40 сек. контрольованої тракції, зупинити тракцію за пуповину, але продовжувати обережно її утримувати у стані легкого натяжіння, друга рука залишається над лоном, утримуючи матку; одночасно з наступним сильним скороченням матки повторити тракцію. Ніколи не проводити тракцію (підтягування) за пуповину без застосування контртракції (відведення) добре скороченої матки над лоном! Проведення тракції за пуповину без скорочення матки може призвести до вивороту матки Крок 5 після народження плаценти утримують її двома руками і обережно повертають, щоб скрутити оболонки, повільно підтягують плаценту вниз; у разі обриву оболонок, обережно обстежують піхву і шийку матки в стерильних рукавичка та видаляють їх залишки; уважно оглядають плаценту та переконуються в її цілісності. Якщо частина материнської поверхні відсутня, або є ділянка обірваних оболонок з судинами, це потребує відповідних заходів; при відсутності народження плаценти протягом 30 хвилин після народження плода під адекватним знеболенням. проводять ручне відділення плаценти і виділення посліду. У разі виникнення кровотечі – ручне відділення плаценти та виділення посліду має бути проведено негайно під адекватним знеболенням. Крок 6 Масаж матки Після народження посліду негайно проводять масаж матки через передню черевну стінку жінки, доки вона не стане щільною. В подальшому пальпують матку кожні 15 хв. протягом перших 2-х годин, щоб бути впевненому в тому, що матка не розслабляється, а залишається щільною. Міхур з льодом на низ живота у ранньому післяпологовому періоді не застосовується[А]. Очікувальне ведення третього періоду пологів. Після закінчення пульсації пуповини, акушерка перетискає та перетинає пуповину. Проводять ретельний нагляд за загальним станом породіллі, ознаками відділення плаценти та кількістю кров’яних виділень. При появі ознак відділення плаценти (ознаки Шредера, Альфельда, Клейна, Кюстнера-Чукалова), жінці пропонують «натужитись», що призведе до народження посліду. За відсутності ознак відділення плаценти протягом 30 хвилин після народження плода проводять ручне відділення плаценти та виділення посліду. У разі виникнення кровотечі ручне відділення плаценти та видалення посліду проводять негайно під адекватним знеболенням. Огляд нижніх відділів пологових шляхів обережно проводять за допомогою тампонів після пологів. Показанням до огляду за допомогою вагінальних дзеркал є наявность кровотечі, оперативних вагінальних пологів, стрімких пологів, або пологів поза лікарняним закладом. Оцінка стану новонародженого та послідовність дій при здійсненні медичного догляду за здоровою новонародженою дитиною. Після закінчення пульсації пуповини, але не пізніше 1 хв. після народження дитини, акушерка, замінивши стерильні рукавички, перетискає та перетинає пуповину за умови задовільного стану дитини (за результатами первинної оцінки стану новонародженого). Акушерка здійснює медичне спостереження за станом новонародженого протягом перебування дитини у пологовій залі. При порушенні стану новонародженого інформує про це лікаря-педіатра-неонатолога, а за його відсутності лікаря-акушера-гінеколога. За появи пошукового і смоктального рефлексу (дитина піднімає голову, відкриває широко рот, шукає груди матері), акушерка допомагає здійснити перше раннє прикладання дитини до грудей матері. Через 30 хв. після народження дитини акушерка електронним термометром вимірює новонародженому температуру тіла в аксилярній ділянці та записує результати термометрії у карті розвитку новонародженого (Ф097/о). Після проведення контакту матері і дитини «очі в очі» (але не пізніше першої години життя дитини), акушерка після обробки рук проводить новонародженому профілактику офтальмії із застосуванням 0.5% еритроміцинової або 1% тетрациклінової мазі відповідно до інструкції застосування одноразово. Контакт "шкіра-до-шкіри" проводиться не менше 2 годин у пологовій залі, за умови задовільного стану матері та дитини. Після завершення контакту “шкіра-до-шкіри” акушерка перекладає дитину на зігрітий сповивальний стіл, здійснює обробку та клемування пуповини, вимірювання зросту, обводу голови та грудної клітини, зважування. Лікар-педіатр-неонатолог, а за його відсутності лікар-акушер-гінеколог, перед переведенням дитини та матері в палату спільного перебування здійснює первинний лікарський огляд новонародженого Акушерка (медична сестра) одягає дитині чисті повзуни, сорочечку, шапочку, шкарпетки, рукавички. Дозволяється використовувати чистий домашній одяг. Дитина разом з матір'ю накривається ковдрою і переводиться в палату спільного перебування з дотриманням умов теплового ланцюжка. Тепловий ланцюжок. Найважливішою умовою дотримання теплового ланцюжка є забезпечення температури у пологовій залі (операційній) не нижче ніж 25С. Організаційні умови забезпечення підтримки теплового ланцюжка. Ці заходи впроваджуються під час пологів та в перші дні після народження дитини з метою зменшення втрат тепла у всіх новонароджених. Невиконання хоча б одного з цих заходів розриває тепловий ланцюжок та ставить новонароджену дитину під загрозу переохолодження. Межами нормальної температури тіла новонародженого слід вважати 36,5о С-37,5о С при вимірюванні в аксілярній ділянці. Недотримання теплового ланцюжка підвищує ризик розвитку у новонародженого гіпоглікемії, метаболічного ацидозу, інфекції, дихальних розладів, уражень центральної нервової системи (крововиливи, судоми). Десять кроків теплового ланцюжка. 1) Тепла пологова кімната (операційна) [B]. Приміщення повинно бути чистим та теплим, без протягів з відчинених вікон, дверей та кондиціонерів (вентиляторів). Оптимальною (безпечною) для матері та дитини вважається температура навколишнього середовища 25оС –28оС. Все необхідне для зігрівання дитини (пелюшки, шапочка, шкарпетки, сорочечки, повзунки, ковдра) треба підготувати і підігріти завчасно. 2) Негайне обсушування дитини [B]. Відразу після народження (до перетинання пуповини) акушерка повинна обсушити тіло та голову дитини стерильними, сухими, попередньо підігрітими пелюшками. Викласти дитину на живіт матері і закінчити обсушування. Вологі пелюшки треба відкласти, одягнути на дитину чисті шапочку і шкарпетки та накрити чистою сухою попередньо підігрітою пелюшкою. 3) Контакт “шкіра –до –шкіри”[С]. Контакт “шкіра-до-шкіри” запобігає втратам тепла та сприяє колонізації організму дитини флорою матері. На грудях матері дитина накривається чистою попередньо підігрітою пелюшкою та спільною з матір’ю ковдрою і знаходиться там до переведення в палату спільного перебування не менше 2 годин. З метою контролю дотримання заходів теплового ланцюжка перше вимірювання температури тіла новонародженого здійснюється через 30 хвилин після народження в аксілярній ділянці електронним термометром. 4) Грудне вигодовування [A]. Грудне вигодовування треба починати як можна раніше протягом першої години після народження, коли дитина проявляє ознаки готовності до початку годування та знаходиться з матір’ю в контакті “шкіра-до-шкіри”. Не треба примушувати дитину розпочинати перше годування, якщо вона не проявляє цих ознак. 5) Відкласти зважування та купання [B]. Купання та зважування новонародженого відразу після народження призводить до втрат тепла (21), тому ці процедури треба відкласти. Кров, меконій частково видаляються зі шкіри новонародженого при обсушуванні після пологів. Залишки родової змазки не видаляються у дитини. Перше купання доцільно здійснювати вдома. Зважування та антропометрію дитини необхідно проводити після здійснення контакту “шкіра-до-шкіри” перед переведенням в палату спільного перебування. 6) Правильно одягнути та загорнути дитину [А]. Туге сповивання шкідливе для новонародженого, тому що зменшує ефективність підтримання тепла дитиною, обмежує рухи дитини, обмежує дихальні рухи. У зв'язку з цим дитину необхідно одягнути в чисті теплі повзунки, сорочечку, шапочку, шкарпетки та накрити теплою ковдрою. 7) Цілодобове спільне перебування матері та дитини [A] За умови відсутності протипоказань новонароджена дитина повинна цілодобово перебувати разом з матір’ю в одному приміщенні. Спільне перебування матері та дитини забезпечує годування на вимогу, профілактику гіпотермії та профілактику внутрішньолікарняної інфекції. 8) Транспортування в теплих умовах [B] Якщо дитину треба транспортувати в інше відділення (палату), медичні працівники зобов’язані забезпечити підтримку та контроль температури тіла для запобігання виникнення гіпотермії. В палату спільного перебування новонароджений повинен транспортуватися разом з матір’ю. При народженні дитини шляхом кесарського розтину, новонароджений транспортується в кувезі або в дитячому ліжечку, вкритий теплою ковдрою. 9) Реанімація в теплих умовах. Новонароджена дитина з асфіксією не може виробляти достатню кількість тепла, в зв'язку з чим підвищується ризик виникнення гіпотермії. Тому важливо забезпечити проведення реанімаційних заходів у теплих умовах. 10) Підвищення рівня підготовки та знань. Всі медичні працівники повинні мати відповідну підготовку та навички з принципів дотримання теплового ланцюжка. Члени сім’ї інформуються медичними працівниками щодо важливості підтримання нормальної температури тіла дитини. Післяпологовий період – починається відразу після закінчення пологів і триває протягом 8 тижнів Післяпологовий період поділяється на ранній та пізній Ранній післяпологовий період починається з моменту вигнання посліду та триває 2 години. В цей період породілля знаходиться у пологовому відділення, що пов’язано з ризиком виникнення ускладнень, насамперед, кровотечі. Цей період є дуже важливим і його треба розглядати як термін швидкої адаптації функціональних систем після великого навантаження під час вагітності та пологів. Пізній післяпологовий період настає через 2 години після пологів і триває впродовж 8 тижнів. Під час цього періоду відбувається зворотний розвиток всіх органів та систем, які змінилися у зв’язку з вагітністю та пологами. Післяпологовий догляд Основні принципи післяпологового догляду. Забезпечення доброго самопочуття матері та дитини: Оцінка стану матері, вимірювання та реєстрація температури, артеріального тиску, визначення характеру та частоти пульсу. Звертають увага на молочні залози: визначають їх форму, можливе нагрубання, стан сосків, наявність тріщин на них. Постійний контроль за післяпологовими виділеннями (лохіями) та інволюцією матки. Інтервали часу: протягом перших двох годин - кожні 15 хвилин протягом третьої години - кожні 30 хвилин протягом наступних трьох годин - кожні 60 хвилин протягом подальшого перебування в післяпологовому відділенні – один раз на добу. Виконання вправ післяпологової гімнастики. 2. Підтримка раннього грудного вигодовування: Контакт „шкіра до шкіри” та раннє прикладання новонародженого до грудей, цілодобове сумісне перебування матері та новонародженого, заохочення матері вибрати ту позицію при грудному вигодуванні, яка буде найбільш комфортною, як для неї, так і для дитини, сприяє тривалому та успішному вигодуванню. Це забезпечує емоційний контакт та надає породіллі можливість висловлювати свої материнські почуття. Захищає новонародженного від інфекцій 3. Підтримка у матері відчуття впевненості в собі: Надання матері точної та вичерпної інформації протягом всього післяпологового періоду відносно її стану та стану новонародженого, придбані навички якісного догляду та спостереження за дитиною підвищать відчуття впевненості в собі, а також нададуть можливість своєчасно звернутись за допомогою в разі необхідності. Проведення консультування з питань планування сім’ї та догляду за дитиною після виписки. Виписка породіллі зі стаціонару проводиться після: Об’єктивної оцінки стану матері: відсутність скарг; стабільні показники гемодинаміки; відсутність кровотечі; відсутність ознак інфікування. Не існує доказів на користь необхідності рутинного ультразвукового обстеження органів малого тазу жінок в післяпологовому періоді. Коли мати навчена догляду та нагляду за дитиною. При відсутності відхилень від фізіологічного перебігу післяпологового періоду породілля з новонародженим виписується на 3 добу додому. Коли мати проконсультована з питань вигодування новонародженого, післяпологової контрацепції та основним загрозливим симптомам післяпологового періоду. Загрозливі симптоми у жінок в післяпологовому періоді: Загрозливі симптоми у жінок Загрозливі стани дитини, при в післяпологовому періоді: яких потрібна допомога: вагінальна кровотеча; - дитина погано смокче груди; (використання 2-3 прокладок за 30 хв.); - дитина млява або збудлива; підвищення температури тіла; - у дитини виникли судоми; утруднення дихання; - у дитини порушення дихання; біль у животі; - у дитини гіпертермія, або гіпотермія; біль молочних залоз та сосків; - визначається набряк, гіперемія біль у промежині; або нагноювання пупкової ранки; нетримання сечі, біль / утруднення - у дитини блювота або діарея. при сечовиділенні; гнійні / з неприємним запахом виділення з піхви. Додаток 2 Інформована згода пацієнтки на активне ведення третього періоду пологів Весь процес пологів складається з трьох періодів: І-й період розкриття шийки матки ІІ-й період народження дитини ІІІ-й період народження дитячого місця (посліду); він ще називається – послідовий період. Існує два способи ведення цього періоду: очікувальний та активний. ФІЗІОЛОГІЧНЕ ВЕДЕННЯ ІІІ ПЕРІОДУ (очікувальне) – самостійне відшарування плаценти від стінки матки за рахунок самостійного скорочення матки і Вашої допомоги – натуг (ми просимо Вас” натужитись”). Триває ІІІ період від 5 хвилин до 2 годин і при цьому втрачається приблизно від 100 до 500 мл крові. АКТИВНЕ ВЕДЕННЯ ІІІ ПЕРІОДУ - Вам роблять внутрішньо-мۥязеву ін’єкцію препарату, який скорочує матку (це може бути окситоцин, ергометрин) на першій хвилині після народження дитини. . Через декілька хвилин після введення препарату відбудеться відділення плаценти від стінок матки, і акушерка з вашою допомогою (просимо Вас „натужитись”) шляхом легкого підтягування за пуповину допоможе посліду народитись. Препарати, що використовують для скорочення матки, можуть підвищити кров’яний тиск, викликати нудоту і блювоту, болючість у ділянці ін’єкції і болючі скорочення матки, але це не є обов’язковим. Під час пологів ми Вас інформуємо про це і просимо Вашої згоди на активне ведення послідового періоду. Я __________________________________________________(не) згідна на активне ведення третього періоду пологів. У випадку, коли пацієнтка недієздатна, згоду дає опікун. Дата_____________ Підпис________________ Додаток 1Використання партограмиПартограма - це графічне відображення результатів динамічного спостереження під час пологів за процесом розкриття шийки матки та просування голівки плода, пологовою діяльністю, станом матері та плода. Результати проведеного ВООЗ мультицентрового дослідження ефективності партограми для ведення пологів (1990 – 1991 роки), у якому прийняли участь більш, ніж 35 000 жінок, надали можливість зробити наступні висновки: Впровадження та правильне використання партограми значно покращує якість спостереження за роділею та результати пологів. Використання партограми дозволяє: рано виявити незадовільнний прогрес у пологах; попередити розвиток тривалих пологів (більше 16 годин); рано виявити тазо-головну диспропорцію (клінічно вузький таз); своєчасно прийняти обґрунтоване рішення щодо подальшої тактики ведення пологів; визначити обсяг необхідних втручань; знизити частоту кесарського розтину та полого-підсилення окситоцином; зменшити частоту інтранатальної загибелі плода. Використання партограми є обов’язковим на всіх рівнях надання акушерської допомоги та виключає одночасні записи в історії пологів. Правила використання партограми Партограма використовується під час першого періоду пологів. Ведення партограми слід розпочати за наявності наступних умов: дві або більше перейми протягом 10 хвилин, кожна тривалістю 20 секунд або більше; відсутні ускладнення вагітності та пологів, які вимагають термінових лікувальних заходів або екстреного розродження. Партограма заповнюється під час пологів, а не після їх закінчення. Партограма має знаходитись у пологовій кімнаті; Заповнення та інтерпретацію партограми здійснює навчений медичний персонал (лікар або акушерка); Ведення партограми припиняється, якщо виникли ускладнення, що потребують негайного розродження і подальші записи ведуть в історії пологів. Складові частини партограми Партограма складається з трьох основних компонентів: І - стан плода – частота серцевих скорочень, стан плідного міхура та навколоплідних вод, конфігурація голівки. ІІ - перебіг пологів – темп розкриття шийки матки, опускання голівки плода, скорочення матки. ІІІ - стан жінки – пульс, артеріальний тиск, температура, сеча (об’єм, білок, ацетон), режим введення окситоцину та ліки, що вводяться під час пологів. Паспортна частина містить інформацію про: прізвище, ім’я та по батькові роділлі, порядковий номер вагітності, кількість пологів в анамнезі, дату та час надходження до пологової палати, тривалість безводного проміжку на момент надходження до пологової палати (якщо плідний міхур цілий, ставлять прочерк), № історії пологів. Шкала „Час” відображає реальній час (годин / хвилин) з моменту надходження до пологової палати та протягом пологів. Кожна з 24 клітин представляє собою проміжок часу в 1 годину. Значення часу відображається зліва від вертикалі, якій це значення відповідає. Відповідно до цієї шкали здійснюються всі записи на партограмі у графах, що розташовані вище та нижче шкали „Час” (дивись Рис 2). І - Стан плода Частота серцевих скорочень Вертикальна вісь графи відображає частоту серцевих скорочень плода за хвилину. Більш темні горизонтальні лінії, що відповідають 110 та 170 уд./хв. нагадують про межі нормальної ЧСС плоду. Кожна клітина по горизонталі представляє собою проміжок часу в 15 хв. Ділянки графи нижче 100 уд. хв. та вище 180 уд./хв. вказують на „тяжку брадикардію” та „тяжку тахікардію” відповідно, які, в свою чергу, є ознаками дистресу плода. Підрахування частоти серцевих скорочень плода шляхом періодичної аускультації здійснюється за допомогою акушерського стетоскопа або ручного доплерівського аналізатору серцевої діяльності плоду. Частоту серцевих скорочень плода підраховують і заносять до партограми кожні 15 хвилин. Починати аускультацію слід одразу після закінчення фази найбільш інтенсивного скорочення матки під час перейми та здійснювати впродовж не менш ніж 60 секунд, жінка при цьому лежить на боці. Відображається у вигляді позначки (●), яка наноситься на перехрестя між горизонталлю, що відповідає значенню ЧСС плоду, та вертикаллю, що відповідає реальному часу на момент реєстрації ЧСС. Всі позначки з’єднуються лініями, утворюють графік. (Рис 2) Навколоплідні води Кожна клітина графи відповідає проміжку часу в 30 хв. Стан плідного міхура оцінюється та записується під час кожного внутрішнього акушерського дослідження. Стан навколоплідних вод оцінюють та записують при розриві плодових оболонок, а далі під час кожного внутрішнього акушерського дослідження. Запис здійснюється наступним чином: Якщо плідний міхур цілий – літера „Ц” (Цілий); Навколоплідні води прозорі – літера „П” (Прозорі); Меконіальне забарвлення вод – літера „М” (Меконій); Води, забарвлені кров`ю – літера „К” (Кров) Слід пам’ятати, що літера має бути вписана у клітину, що розташована справа від вертикалі, яка відповідає певному значенню реального часу шкали „Час” (Рис 2) Конфігурація голівки плода Кожна клітина графи відповідає проміжку часу в 30 хв. Ступінь конфігурації голівки плоду оцінюють та записують під час кожного внутрішнього акушерського дослідження. Запис здійснюють наступним чином: Кістки черепа роз’єднані сполучною тканиною, шви легко пальпуються, конфігурація голівки плода відсутня „0”; Кістки стикаються одна з одною, шви не визначаються (конфігурація I ст.) „+”; Кістки находять одна на другу (конфігурація II ст.) „++” або ”2+”; Кістки значно находять одна на другу (конфігурація III ст.) „+++” або „3+”. Слід пам’ятати, що позначка має бути вписана у клітину, що розташована справа від вертикалі, яка відповідає певному значенню реального часу шкали „Час” (Рис 2). Конфігурація голівки III ступеня у поєднанні із призупиненням розкриття шийки матки та/або відсутністю опускання голівки плода на фоні активної пологової діяльності є ознакою клінічно вузького тазу. ІІ - Перебіг пологів 1 2 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
