акушерство по практике. Размере истинной конъюгаты
 Скачать 4.82 Mb. Скачать 4.82 Mb.
|
Шкала оценки степени зрелости шейки маткиВ таблице представлена шкала степени зрелости шейки матки по следующим показателям: консистенция шейки матки, длина шейки матки, сглаженность, проходимость цервикального канала или маточного зева, положение шейки матки и место расположения плода передлежащей части плода. Каждый признак оценивается в баллах от 0 до 2. 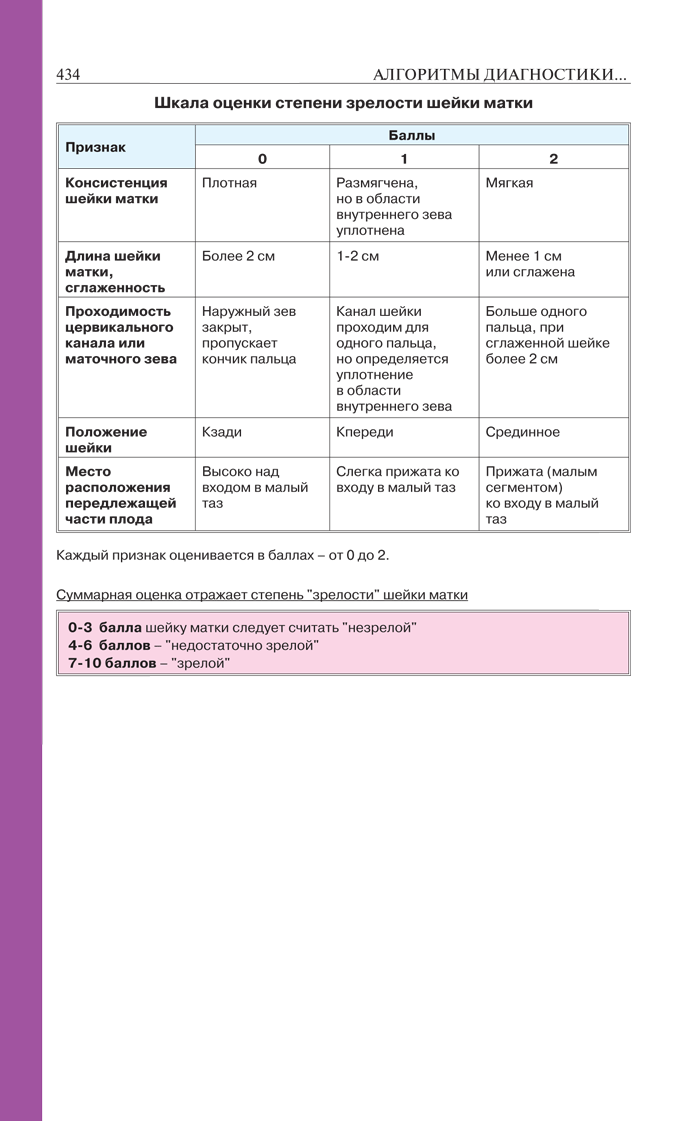 С учётом этих признаков разработаны классификации степени зрелости шейки матки (табл. 9-1) (Bishop E.H., Г.Г. Хечинашвили). Таблица 9-1. Схема оценки зрелости шейки матки (Bishop E.H., 1964) 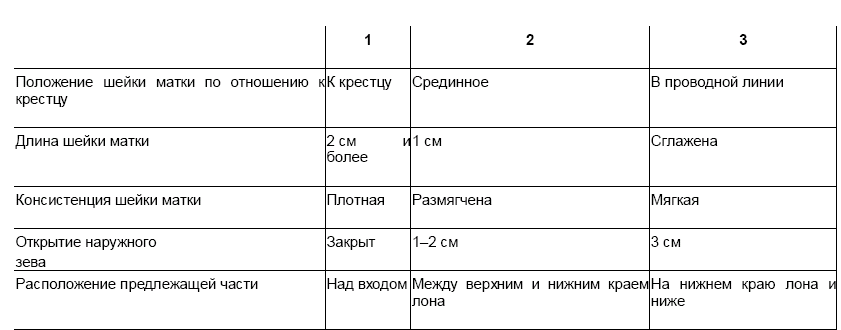 При оценке 0–5 баллов шейку матки считают незрелой, если сумма баллов более 10 — шейка матки зрелая (готова к родам) и можно применять родовозбуждение. Классификация зрелости шейки матки по Г.Г. Хечинашвили: · Незрелая шейка матки — размягчение заметно только по периферии. Шейка матки плотновата по ходу цервикального канала, а в отдельных случаях — во всех отделах. Влагалищная часть сохранена или слегка укорочена, расположена сакрально. Наружный зев закрыт или пропускает кончик пальца, определяется на уровне, соответствующем середине между верхним и нижним краем лонного сочленения. · Созревающая шейка матки размягчена не полностью, всё ещё заметен участок плотноватой ткани по ходу шеечного канала, особенно в области внутреннего зева. Влагалищная часть шейки матки слегка укорочена, у первородящих наружный зев пропускает кончик пальца. Реже шеечный канал проходим для пальца до внутреннего зева либо с трудом за внутренний зев. Между длиной влагалищной части шейки матки и длиной шеечного канала существует разница более 1 см. Заметен резкий переход шеечного канала на нижний сегмент в области внутреннего зева. Предлежащая часть пальпируется через своды недостаточно отчётливо. Стенка влагалищной части шейки матки всё ещё довольно широка (до 1,5 см), влагалищная часть шейки расположена в стороне от проводной оси таза. Наружный зев определён на уровне нижнего края симфиза или несколько выше. · Не полностью созревшая шейка матки почти совсем размягчена, лишь в области внутреннего зева ещё определяется участок плотноватой ткани. Канал во всех случаях проходим для одного пальца за внутренний зев, у первородящих — с трудом. Отсутствует плавный переход шеечного канала на нижний сегмент. Предлежащая часть пальпируется через своды довольно отчётливо. Стенка влагалищной части шейки матки заметно истончена (до 1 см), а сама влагалищная часть расположена ближе к проводной оси таза. Наружный зев определён на уровне нижнего края симфиза, иногда и ниже, но не доходя до уровня седалищных остей. · Зрелая шейка матки полностью размягчена, укорочена или резко укорочена, шеечный канал свободно пропускает один палец и более, не изогнут, плавно переходит на нижний сегмент матки в области внутреннего зева. Через своды достаточно отчетливо пальпируется предлежащая часть плода. Стенка влагалищной части шейки матки значительно истончена (до 4–5 мм), влагалищная часть расположена строго по проводной оси таза, наружный зев определён на уровне седалищных остей. 51. Определение признаков отделения плаценты Примечание. Обычнопоследовый периодпроводит медицинский работник, который принимал роды и подготовлен в соответствии с требованиями. 1. Наблюдать за появлением признаков, свидетельствующих об отслоении плаценты от стенок матки. Примечания. 1. За появлением признаков отслоения плаценты от стенок матки наблюдают в III (последовом) периоде родов, во время которого роженица лежит на кровати Рахманова на спине, ноги согнуты в тазобедренных и коленных суставах, максимально разведены, стопы упираютсяв ногодержатели, под таз подложен почковидный лоток для сбора крови. 2. После отделения ребенка на материнский остаток пуповины сразу возле половой щели накладывают зажим или лигатуру. 3. Об отделении плаценты обычно делают вывод не по одной, а по совокупности признаков. 4. Наиболее надежными являются признаки Шредера, Альфельда, Чукалова-Кюстнера. 2. Для определения признака Шредера наблюдать за изменением формы и высоты стояния дна матки. Если матка изменила форму (с округлой стала более плоской, вытянутой) и ее дно находится выше пупка, делается вывод об отслоении плаценты. 3. Для определения признака Альфельда наблюдать за местом нахождения зажима или лигатуры, наложенных на материнский остаток пуповины. При отслоении плаценты от стенок матки материнский остаток пуповины удлиняется и зажим или лигатура опускаются на 10-12 см от половой щели. 4. Для определения признака Чукалова-Кюстнера нажать ребром ладони на надлобковый участок и проследить за материнским остатком пуповины. При отслоении плаценты материнский остаток пуповины не будет втягиваться в половую щель. Примечание. При наличии признаков отслоения плаценты от стенки матки послед удаляется с полости матки. Запомнить! Необходимо следить за количеством крови, которую теряет роженица в последовый период до рождения последа. Если кровопотеря превысила физиологическую, то немедленно приступать к удалению последа из полости матки. 52. Приемы выделения отделившегося последа. |
