Произвольные движения и их расстройства. Рефлекторнодвигательная сфера общие понятия Основные термины, используемые при рассмотрении темы
 Скачать 4.19 Mb. Скачать 4.19 Mb.
|
Рефлекторно-двигательная сфера: общие закономерности и корковое представительство1. Общие особенности двухнейронных путей реализации движения Первый нейрон (центральный) находится в коре головного мозга (передняя центральная извилина); Аксоны первых нейронов совершают перекрест на противоположную сторону; Второй нейрон (периферический) находится в передних рогах спинного мозга или в двигательных ядрах ствола (альфа- большой); Все мотонейроны, обеспечивающие жизненно важные двигательные функции, имеют двустороннюю корковую иннервацию (аксиальная и дыхательная мускулатура, каудальная и глазодвигательные группы черепных нервов). 2. Корковые зоны двигательного анализатора (Рисунок 4): третичная (ассоциативная) зона – средние отделы лобной доли (передние отделы верхней и средней лобной извилины (gyri frontalis superior et medius - поле 9, средний отдел нижней лобной извилины (gyrus frontalis inferior) – поле 45, 46 и 47, нижняя поверхность (gyri orbitales et rectus) – поле 11) – формирование программы двигательной активности и контроль ее выполнения. вторичная (проекционно-ассоциативная) зона – премоторная кора (задние отделы верхней, средней и нижней лобной извилины (gyri frontalis superior, medius et inferior) – поле 6, 8, 44 соответственно), парацентральная долька (lobulus paracentralis) – выполнение простых координированных актов движения – жесты, письмо (поле 6), произвольный взор (поле 8), произнесение отдельных звуков и устная экспрессивная речь (поле 44). первичная (проекционная) зона – прецентральная извилина (gyrus precentralis, поле 4, 6. 6а) – выполнение отдельных произвольных движений. 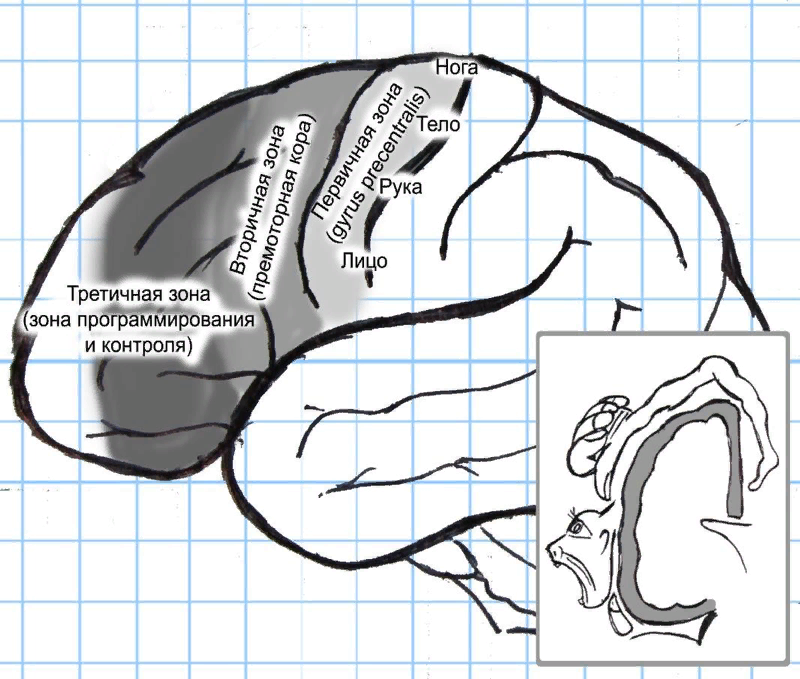 Рефлекторно-двигательная сфера: методы исследования1. Правила исследования рефлекторно-двигательной сферы: – оценка субъективных ощущений пациента: слабость и/или невозможность движения в конечностях, неловкость при выполнении движений; –при объективном исследовании оценивается абсолютные – выраженные в баллах или соответствующих терминах [сила мышц, высота рефлексов, выраженность мышечного тонуса] и относительные показатели – в сравнении с противоположной стороной [симметричность силы, тонуса, рефлексов]. 2. Оценка функций двигательных черепных нервов (преимущественно исследуется сохранность выполняемой функции): –глазодвигательные нервы (III, IV, VI) – оценивается объем движений глазных яблок, ограничение движения в каком- либо направлении, а также появление двоения (диплопии) – пациента просят зафиксировать взгляд на молоточке, размещенном на 25-30 см от кончика его носа, а затем последовательно следить за ним, не изменяя положение головы: 1) при движении глазного яблока вверх, вниз (при этом другой рукой аккуратно придерживают верхние веки пациента) и кнутри (III), 2) при движении глазного яблока кнаружи (VI), 3) при движении глазного яблока по диагонали кнаружи и вниз (IV); – тройничный нерв (V) – оценивается объем движений нижней челюсти – пациента просят открыть и закрыть рот, с силой сжать челюсти, при этом пальпируются напряженные височная и жевательная мышца, –лицевой нерв (VII) – оценивается симметричность лица в покое и объем движений мимической мускулатуры: 1) верхнемимическая – пациента просят зажмурить глаза, поднять брови, нахмурить брови, наморщить нос, 2) нижнемимическая – пациента просят оскалить зубы, надуть щёки, посвистеть, произнести звук «П» (в формировании участвуют, в основном, губы); –языкоглоточный и блуждающий нервы (IX, X) – оценивается функция глотания (жалобы на поперхивание при принятии жидкой и твердой пищи, «носовой» оттенок голоса, проводится проба на дисфагию – пациенту дается столовая ложка воды и оценивается акт глотания) и голосообразования (жалобы на изменение звучности голоса, произнесение звука «К»); –добавочный нерв (XI) – оценивается возможность поднять плечи вверх [m.trapezius] и наклонить голову в сторону, при этом повернув лицо в противоположную сторону [m.sternocleidomastoideus], врач оказывает сопротивление этому движению, – подъязычный нерв (XII) – оценивается возможность высунуть язык, либо приоткрыть рот для определения положения языка во рту, оценивается отклонение языка от средней линии; проводится проба на дизартрию, для чего просят произнести фразу, содержащую количество звуков «р» («триста тридцать артиллерийская бригада», «сыворотка простокваши»), оценивается точность артикуляции; 3. Исследование мышечной силы - произвольное, активное сопротивление мышц при выполнении исследования, способность мышц сокращаться, преодолевая определенную нагрузку: – трактовка результатов исследования мышечной силы оценивается по объему активных движений, результатам динамометрии и уровню сопротивления внешней силе по пятибальной шкале: 5 – полное сохранение двигательной функции (при выраженном внешнем воздействии) и активных движений – норма, 4 – незначительное снижение силы мышц (при небольшом внешнем воздействии) без ограничения активных движений, уступчивость – легкий парез, 3 – снижение силы мышц с ограничением объема активных движений, выраженная уступчивость – умеренный парез, 2 – выраженное снижение силы мышц с резким ограничением объема движений и невозможностью преодолеть тяжесть собственной конечности – выраженный парез, 1 – сохранность минимальных движений, шевеления – выраженный парез, 0 – полное отсутствие активных движений – паралич (плегия). – Основные мышечные группы для проверки силы (Рисунок 5): 1) проксимальная группа руки: - отведение руки до горизонтали [m.deltoideus, n.axillaris, C5] – пациент отводит руку до горизонтальной плоскости, врач оказывает сопротивление этому движению; - отведение руки выше горизонтали [m.trapezius, XI, C1-C3] - пациент отводит руку выше горизонтальной плоскости, врач оказывает сопротивление этому движению; 2) группа мышц плеча: - сгибание в локтевом суставе [m.biceps brachii, n.musculocutaneus, C6] - пациент сгибает руку в локтевом суставе и супинирует предварительно пронированное предплечье, врач оказывает сопротивление этому движению; - разгибание в локтевом суставе [m.triceps brachii, n.radialis, C7] – пациент разгибает предварительно согнутое в локтевом суставе предплечье, врач оказывает сопротивление этому движению; 3) группа мышц кисти: - сгибание кисти [mm.flexoris carpi radialis et ulnaris, n.medianus, C6-C8] – врач одной рукой фиксирует предплечье пациента на уровне дистальной трети предплечья, другой рукой фиксирует его ладонь, препятствуя сгибанию кисти в лучезапястном суставе; - разгибание кисти [mm.extensoris carpi radialis et ulnaris, nn.radialis et ulnaris, С6] - врач одной рукой фиксирует предплечье пациента на уровне дистальной трети предплечья, другой рукой фиксирует его ладонь, препятствуя разгибанию кисти в лучезапястном суставе; - сгибание дистальных фаланг пальцев [m.flexor digitorum longus, C8] - пациент сгибает ногтевую фалангу среднего пальца, врач фиксирует проксимальную и среднюю фаланги в разогнутом состоянии и препятствует этому движению; - отведение V пальца и разведение пальцев кисти [m.abductor digiti minimi, mm.lumbricales. Th1] – пациент выпрямляет пальцы руки и отводит мизинец в сторону, врач пытается привести мизинец к остальным пальцам. 4) проксимальная группа ноги: - сгибание бедра [m.iliopsoas, n.femoralis, L2] – в положении сидя – пациент приводит бедро к животу (сгибает ногу в тазобедренном суставе), врач препятствует этому движению, оказывая давление на нижнюю треть бедра; в положении лежа на спине – пациент поднимает выпрямленную ногу и удерживает ее, врач препятствует движению, оказывая давление на среднюю треть бедра; - разгибание бедра [m.gluteus maximus, n.gluteus inf., L5-S1] – в положении лежа на спине – пациент прижимает выпрямленную ногу к постели и удерживает ее, врач препятствует движению, оказывая давление снизу в области голеностопного сустава или ахиллова сухожилия; - отведение бедра [mm.glutei medius et minimus, n.gluteus sup., L4-S1] - положении лежа на спине – пациент отводит выпрямленную ногу и удерживает ее, врач препятствует движению, оказывая давление в области наружной лодыжки; 5) группа мышц голени: - сгибание голени [m.biceps femoris, n.ischiadicus, L5-S1] - положении лежа на спине – пациент сгибает ногу в тазобедренном и коленном суставах (стопа стоит на постели), затем дополнительно сгибает ногу в коленном суставе, врач препятствует движению, оказывая давление снизу в области голеностопного сустава или ахиллова сухожилия либо пытается разогнуть ногу в коленном суставе; - разгибание голени [m.quadriceps femoris, n.femoralis, L3] – в положении сидя – пациент разгибает ногу в коленном суставе, врач препятствует движению, оказывая давление в нижней трети передней поверхности голени; в положении лежа на спине – пациент сгибает ногу в тазобедренном и коленном суставах (стопа стоит на постели), затем разгибает ногу в коленном суставе, врач препятствует движению, оказывая давление нижней трети передней поверхности голени; 6) группа мышц стопы: - тыльное сгибание стопы [m.tibialis anterior, n.peroneus profundus, L4] – в положении стоя – пациента просят встать на пятки; в положении лежа на спине с выпрямленными ногами – пациент разгибает стопу («тяните стопы на себя»), врач препятствует движению; - разгибание большого пальца [m.extensor hallicis longus, L5] в положении лежа на спине с выпрямленными ногами – пациент разгибает стопу и большой палец («тяните большие пальцы на себя»), врач препятствует движению; - подошвенное сгибание стопы [m.triceps surae, n.tibialis, S1] – в положении стоя – пациента просят встать на носки; в положении лежа на спине с выпрямленными ногами – пациент сгибает стопу («нажимайте, как на педаль»), врач, поместив ладонь на подошву, препятствует движению;  Рисунок 5. Основные группы мышц и рефлексы –пробы на скрытые парезы (приводятся при отсутствии изменений при проверке мышечной силы): верхняя проба Барре – пациент удерживает выпрямленные руки в положении супинации перед собой чуть выше горизонтали в течение минуты, при наличии патологии – слабая рука опускается ниже горизонтали; проба Панченко – пациент удерживает руки направленные ладонями друг к другу над головой в течение минуты, при наличии патологии – слабая рука опускается или пронируется; нижняя проба Барре, или проба Мингаццини-Барре – в положении лежа на животе – пациент сгибает ноги в коленных суставах под прямым углом и удерживает их в течение минуты,, при наличии патологии – слабая нога опускается на постель; симптом Давиденкова, или симптом кольца – пациент плотно смыкает кончики большого и указательного пальцев руки, остальные пальцы максимально отводит в сторону, врач пытается разомкнуть получившееся кольцо, при наличии патологии со стороны мышц тенара – «кольцо» легко размыкается; симптом Вендеровича – пациент плотно смыкает выпрямленные пальцы ладони, в том числе и мизинец, врач легким скользящим движением (щипцеобразный захват) пытается отвести мизинец, при наличии патологии со стороны мышц гипотенара – пациент плохо удерживает мизинец в данном положении. 4. Исследование рефлексов (Рисунок 5): – трактовка результатов исследования рефлексов: 1) норма – глубокие и поверхностные рефлексы имеют небольшую амплитуду и ограниченную зону вызывания – в этом случае рефлекс описывается как «живой», для вегетативных рефлексов оценивается факт их наличия; 2) гиперрефлексия («высокие рефлексы») – увеличение амплитуды и/или расширение зоны вызывания рефлекса, для поверхностных рефлексов может сопровождаться выраженной эмоциональной реакцией; 3) гипорефлексия («низкие рефлексы») / арефлексия – снижение амплитуды или полное отсутствие глубокого, поверхностного или вегетативного рефлекса; 4) диагностически важным параметром является симметричность вызываемых рефлексов. –сухожильные и периостальные (Рисунок 6) – глубокие (место и способ вызывания → афферентная часть → уровень замыкания → эфферентная часть → эффект): Надбровный – перкуссия наружной части набровной дуги отрывистым ударом молоточка → [n.trigeminus] → [мост] → [n.facialis] → смыкание век; Мандибулярный (Бехтерева) – перкуссия подбородка отрывистым ударом молоточка в положении приоткрытого рта и расслабленной жевательной мускулатуры → [n.trigeminus] → [мост] → [n.trigeminus] → смыкание челюстей; Карпорадиальный – перкуссия шиловидного отростка лучевой кости отрывистым ударом молоточка → [n.radialis] → [С5-С8] → [nn.musculocutaneus, medianus] → сгибание в локтевом суставе и пронация предплечья; Биципитальный – перкуссия сухожилия бицепса отрывистым ударом молоточка → [n.musculocutaneus] → [С5-С6] → [n.musculocutaneus] → сгибание в локтевом суставе; Триципитальный – перкуссия сухожилия трицепса отрывистым ударом молоточка → [n.radialis] → [С7-С8] → [n.radialis] → разгибание в локтевом суставе; Коленный – перкуссия связки надколенника отрывистым ударом молоточка → [n.femoralis] → [L2-L4] → [n.femoralis] → разгибание в коленном суставе; Ахиллов – перкуссия сухожилия икроножной мышцы отрывистым ударом молоточка → [n.tibialis] → [S1-S2] → [n.tibialis] → подошвенное сгибание стопы.  Рисунок 6. Основные сухожильные и периостальные рефлексы –рефлексы с поверхности кожи и слизистых – поверхностные (Рисунок 7): 1) Роговичный (корнеальный) или конъюктивальный – штриховое раздражение роговицы или конъюнктивы глаза кусочком ваты → [n.trigeminus] → [мост, средний мозг] → [n.oculomotorius, n.facialis] → смыкание век; 2) Глоточный (нёбный) - штриховое раздражение задней стенки глотки (мягкого нёба) шпателем → [n.glossopharingeus, n.vagus] → [продолговатый мозг] → [n.glossopharingeus, n.vagus] → глотательное/рвотное движение; 3) Брюшной верхний – штриховое раздражении кожи тупой иглой параллельно реберной дуге по направлению снаружи внутрь → [nn.intercostales] → [Th7-Th8] → [nn.intercostales] → сокращение брюшной мышцы; 4) Брюшной средний – штриховое раздражение кожи тупой иглой перпендикулярно средней линии по направлению снаружи внутрь → [nn.intercostales] → [Th9- Th10] → [nn.intercostales] → сокращение брюшной мышцы; 5) Брюшной нижний – штриховое раздражение кожи тупой иглой параллельно паховой складке по направлению снаружи внутрь → [nn.intercostales] → [Th11-Th12] → [nn.intercostales] → сокращение брюшной мышцы; 6) Подошвенный – штриховое раздражение кожи наружного подошвенной поверхности стопы тупой иглой → [n.tibialis] → [L5-S1] → [n.tibialis] → сгибание пальцев стопы; 7) Анальный (поверхностный и глубокий) – штриховое раздражение кожи перианальной зоны тупой иглой → [nn.anococcigei] → [S4-S5] → [nn.anococcigei] → сокращение анального сфинктера.  Рисунок 7. Основные поверхностные рефлексы –вегетативные: 1) Зрачковый рефлекс и рефлекс на аккомодацию и конвергенцию; 2) Шейно-сердечный (Чермака) и глазо-сердечный (Даньини-Ашнера) Исследование мышечного тонуса - оценивается непроизвольное сопротивление мышц при пассивных движениях в суставах при максимальном произвольном расслаблении: – трактовка результатов исследования мышечного тонуса: 1) нормальный тонус – при выполнении исследования отмечается умеренное равномерное сопротивление со стороны мышц, 2) мышечный гипертонус (Рисунок 8) – при выполнении исследования отмечается повышение сопротивления со стороны мышц: - спастичность – сопротивление возникает лишь при движениях определённой направленности: при разгибании в руке и при сгибании в ноге, сопротивление максимально в начале движения и уменьшается при его продолжении (симптом «складного ножа»), - мышечная ригидность – проявляется феноменом «восковой ригидности» (равномерное и не зависящее от скорости движения сопротивление мышцы на всех этапах пассивного движения) или феноменом «зубчатого колеса» (ритмичное колебание степени ригидности с ощущением прерывистости сопротивления мышцы при пассивных движениях), 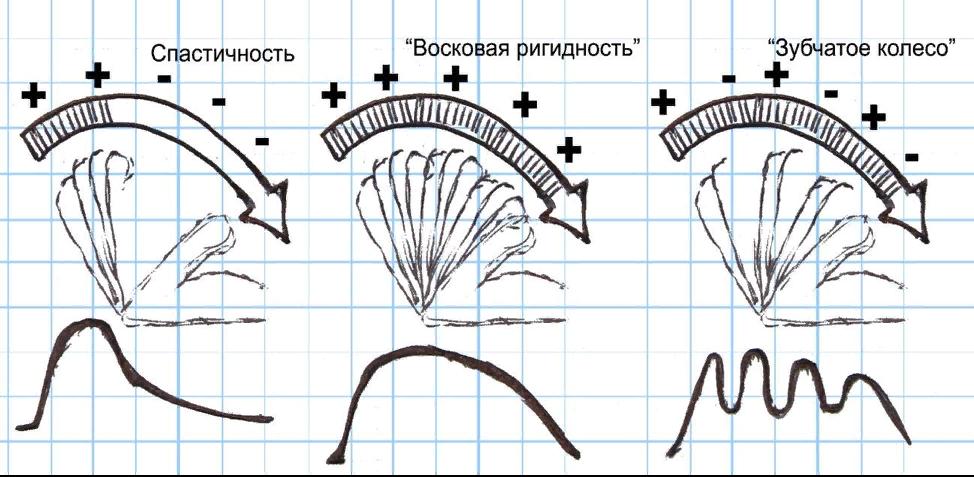 Рисунок 8. Виды мышечного гипертонуса 3) мышечная гипотония - при выполнении исследования отмечается снижение или отсутствие сопротивления со стороны мышц, часто сочетается с избыточной подвижностью и переразгибанием в суставах. – тонус мышц верхних конечностей: 1) тонус сгибателей и разгибателей предплечья -придерживая согнутую руку пациента за область локтевого сустава, совершают плавные пассивные движения (сгибание-разгибание) в локтевом суставе, 2) тонус сгибателей и разгибателей кисти – удерживая предплечье пациента, производят пассивное движения (сгибание-разгибание) в лучезапястном суставе; – тонус мышц нижних конечностей: 1) тонус сгибателей и разгибателей голени и бедра – в положении лежа на спине, производят пассивные движения (сгибание-разгибание) в тазобедренном и коленном суставе. 6. Нарушение трофики мышц – изменение уровня обменных процессов, обеспечивающих нормальное функционирование мышцы, оценивается по степени и симметричности развития отдельных групп мышц визуально и при помощи сантиметровой ленты, разница симметричных участков в норме не превышает 1 см. при этом нарушение трофики мышц связано с нарушением трофического влияния нейрона на мышцу и, в меньшей степени, функциональной неактивностью мышцы: –мышечная атрофия – изменение конфигурации, снижение тургора, уменьшение объема мышечной массы; – мышечная гипертрофия – увеличение объема мышц за счет увеличения массы собственно мышечной ткани, чаще носит компенсаторный характер (у спортсменов); –мышечная псевдогипертрофия – увеличение объема мышц за счет увеличения массы жировой и соединительной ткани в мышце, характерно для некоторых миопатий. 7. Изменение походки – совокупность особенностей позы и движений при ходьбе (приведены типы походки, связанные с нарушениями двигательной сферы): –Походка гемиплегическая (косящая, циркумдуцирующая) - избыточное отведение выпрямленной ноги в сторону, в результате чего она при каждом шаге описывает полукруг; при этом рука на той жестороне согнута в локте и приведена к туловищу – поза Вернике-Манна, нарушение связано с гипертонусом сгибателей руки и разгибателей ноги вследствие поражения пирамидного пути на уровне выше шейного утолщения (центральный гемипарез); –Походка спастическая – ноги выпрямлены, тугоподвижны, пациент перемещается мелкими шажками, с трудом отрывая стопы и задевая пол пальцами стоп, ноги нередко обнаруживают наклонность перекрещиваться, нарушение возникает при двустороннем поражении пирамидного пути на уровне грудного отдела спинного мозга (нижний парапарез); –Степпаж (франц. «steppage» - бег рысью, походка перонеальная, походка петушиная, аиста) – шаги ритмичные и равномерные, пациент высоко поднимает ногу, стопа с пальцами опускается вниз и хлопает об пол, нарушение связано с отсутствием тыльной флексии стопы вследствие пареза мышц, иннервированных малоберцовым нервом. |
