по алфав пульм. Рентгенография органов грудной клетки
 Скачать 234.67 Kb. Скачать 234.67 Kb.
|
|
Больная, 50 лет, жалуется на сухой кашель, заложенность носа, повышение температуры тела до 37,5ºС. Заболела 7 дней назад после переохлаждения. Аускультативно дыхание жесткое, рассеянные сухие хрипы по всем легочным полям, выдох нормальный, ЧДД 18 в минуту. С целью дифференциальной диагностики пациентке необходимо назначить: Спирографическое обследование Рентгенография органов грудной клетки+++ Бронхоскопическое обследование Трехдневная пикфлуометрия Микроскопическое исследование мокроты на БК Больная А., 22 лет предъявляет жалобы на приступы удушья, эпизоды свистящего дыхания в холодное время года. Болеет около полугода. При перкуссии – ясный легочный звук, при аускультации – единичные сухие хрипы на форсированном выдохе. Частота дыхания 18 в минуту. Тоны сердца ясные, ритмичные, ЧСС 76 в минуту. АД 110/70 мм рт.ст. На спирограмме: ОФВ1 - 79%, ОФВ1/ФЖЕЛ - 69%. Врач назначил проведение суточной пикфлоуметрии. Какое изменение пиковой скорости (ПСВ) в течение суток позволит подтвердить бронхиальную астму? изменение ПСВ > 5% изменение ПСВ > 10% изменение ПСВ > 12% изменение ПСВ > 15%+++ изменение ПСВ > 20% Больная А., 42 лет. Жалобы на приступы удушья до 3 раз днем, ночные приступы 2-3 раза в неделю, сухой кашель, свистящее дыхание. Больной себя считает около 3-х лет. При перкуссии – ясный легочный звук, при аускультации – удлинение выдоха, сухие свистящие хрипы. На спирографии: ОФВ1 - 64%, ФЖЕЛ - 90%. Суточная варибельность 32%. Ig Е- 134 МЕ/мл. мин. Ваш диагноз: бронхиальная астма, персистирующее течение тяжелой степени, неконтролируемая бронхиальная астма, персистирующее течение средней степени тяжести, неконтролируемая+++ бронхиальная астма, персистирующее течение легкой степени, неконтролируемая бронхиальная астма, персистирующее течение легкой степени, контролируемая бронхиальная астма, персистирующее течение средней степени тяжести, контролируемая Больная Д. 23 года. Жалобы на боли, скованность в коленных, локтевых, межфаланговых суставах кистей, боли в грудной клетке с обеих сторон при глубоком дыхании, одышку, общую слабость. Заболела остро 2 месяца назад. При осмотре: температура тела 38,3°С. Кожные покровы бледные, лимфаденопатия, увеличение в объеме и гипертермия левого коленного сустава. На коже щек и спинки носа яркая эритема. Аускультативно: дыхание везикулярное, хрипов нет. ЧДД - 17 в минуту. АД- 120/70 мм.рт.ст. В ОАК: гемоглобин - 86 г/л, эритроциты - 2,9*1012/л, ЦП - 0,75, лейкоциты - 14,7*109/л, тромбоциты - 182*109/л, СОЭ - 59 мм/ч. Титр АСЛ-О - ниже 250 ед., Антинуклеарные антитела - 1:160, LE-клетки - обнаружены. На рентгенограмме: усиление легочного рисунка, утолщение и уплотнение междолевой плевры. Верифицирован диагноз системная красная волчанка, острое течение, с поражением серозных оболочек (плеврит). Препаратами выбора являются: Ингаляционные глюкокортикостероиды, цитостатики Системные клюкокортикостероиды, цитостатики+++ Антибиотики, ингаляционные глюкокортикостероиды Бета2-адреномиметики, антибиотики Ингаляционные глюкокортикостероиды, бета2-адреномиметики Больная Д. 23 года. Жалобы на боли, скованность в коленных, локтевых, межфаланговых суставах кистей, боли в грудной клетке с обеих сторон при глубоком дыхании, одышку, общую слабость. Заболела остро 2 месяца назад. При осмотре: температура тела 38,3°С. Кожные покровы бледные, лимфаденопатия, увеличение в объеме и гипертермия левого коленного сустава. На коже щек и спинки носа яркая эритема. Аускультативно: дыхание везикулярное, хрипов нет. ЧДД - 17 в минуту. АД- 120/70 мм.рт.ст. В ОАК: гемоглобин - 86 г/л, эритроциты - 2,9*1012/л, ЦП - 0,75, лейкоциты - 14,7*109/л, тромбоциты - 182*109/л, СОЭ - 59 мм/ч. Титр АСЛ-О - ниже 250 ед., Антинуклеарные антитела - 1:160, LE-клетки - обнаружены. На рентгенограмме: усиление легочного рисунка, утолщение и уплотнение междолевой плевры. Сформулируйте диагноз: Системная склеродермия, вторичная легочная гипертензия Ревматоидный артрит, фиброзирующий альвеолит Системная красная волчанка, острое течение, с поражением серозных оболочек (плеврит)+++ Системная склеродермия, легочный васкулит Системная склеродермия, интерстициальный фиброз легких Больная С., 38 лет. Жалобы на выраженную слабость, сухой кашель, одышку инспираторного характера при небольшой физической нагрузке, повышение температуры тела до 37,8°С, боли и ограничение движений в голеностопных суставах. Объективно: на коже бедер и голеней болезненные багровые узлы до 2-3 см в диаметре, голеностопные суставы отечные, болезненные при пальпации. На рентгенограмме органов грудной клетки: двустороннее массивное симметричное увеличение внутригрудных лимфатических узлов. В гемограмме: гемоглобин 115 г/л, эритроциты - 3,9х1012/л, лейкоциты – 8,9х109/л, СОЭ 26 мм/ч. Лейкоформула: палочкоядерные нейтрофилы - 4%, сегментоядерные нейтрофилы – 64%, эозинофилы – 7%, моноциты – 14%, лимфоциты – 11%. Выберите наиболее информативный метод исследования: компьютерная томография фибробронхоскопия биопсия лимфоузла+++ сцинтиграфия легких бронхография Больной А., 23 лет. Жалобы на кашель с выделением слизисто-гнойной мокроты до 40 мл/сут., одышку при умеренной физической нагрузке, эпизоды жидкого стула, похудание. Болен с детского возраста – частые обострения хронического бронхита. Объективно: деформация концевых фаланг в виде «барабанных палочек», «часовых стекол». При аускультации – жесткое дыхание, единичные сухие хрипы. Тоны сердца ясные, ритмичные, ЧСС 80 в минуту. АД 85/65 мм рт.ст. При обследовании выявлен нейтральный жир в кале. Ваш предполагаемый диагноз: бронхоэктатическая болезнь хронический бронхит муковисцидоз+++ туберкулез легких бронхиальная астма Больной В., 40 лет. Жалобы на резкие боли в левой половине грудной клетки, появившиеся после приступа кашля, одышка. Цианоз кожных покровов. При пальпации – ослабление бронхофонии, при перкуссии – тимпанический звук, при аускультации – ослабление дыхания ниже ключицы слева. Что можно обнаружить на рентгенограмме органов грудной клетки у данного пациента? усиление легочного рисунка, увеличение тени сердца коллабирование легкого, смещение средостения вправо +++ усиление легочного рисунка, смещение средостения влево субплевральный отек, увеличение тени сердца затемнение легочного поля слева, смещение средостения влево. Больной И., 36 лет, страдающий ХОБЛ, находится на стационарном лечение по поводу очагового туберкулеза легких без распада. После наблюдавшегося клинического улучшения, в течение последних 3-х дней отмечается повышение температуры тела до 38°С, непродуктивный кашель. Какой из перечисленных методов обследования наиболее целесообразно назначить для уточнения причины ухудшения состояния больного? Р-графию легких+++ Бронхоскопию Туберкулиновую пробу Компьютерную спирографию Посев мокроты на сопутствующую микрофлору Больной К., 58 лет. Поступил с жалобами: на одышку с затрудненным выдохом при небольшой физической нагрузке, кашель с отделением слизистой мокроты до 30 мл/сут, чаще в утреннее время, слабость. Курил 15 лет по 1 пачке в день. На спирографии: ОФВ1=55% от должного, постбронходилатационные значения ОФВ1/ФЖЕЛ =50%. Какой наиболее вероятный диагноз? Хронический бронхит Эозинофильный инфильтрат ХОБЛ+++ Бронхоэктатическая болезнь Туберкулез легкого Больной Л., 35 лет, Жалобы на повышение температуры тела до 38,5 C, общую слабость, малопродуктивный кашель, одышку при физической нагрузке. Болен в течение недели. Употребляет наркотические средства. ЧД — 20 /мин. Перкуторно - легочной звук. При аускультации — жесткое дыхание, хрипы не выслушиваются. СОЭ — 63 мм/ч. ИФА-тест на ВИЧ-инфекцию — выявлены антитела к ВИЧ. КТВР: в S2 правого легкого определяется полость размерами 2,6 см в диаметре, стенка полости умеренной толщины, имеет четкие контуры, внутри полости визуализируется небольшая плотная тень неопределенной формы, связанная со стенкой; в S3 правого легкого определяется аналогичная полость размерами 3 см в диаметре, связанная с корнем, с грибовидным плотным образованием, прилежащим к стенке полости. Ваш диагноз: Абсцесс правого легкого Аспергилемма правого легкого+++ Рак правого легкого Туберкулез правого легкого Эхинококкоз правого легкого Больной Л., 35 лет, Жалобы на повышение температуры тела до 38,5 C, общую слабость, малопродуктивный кашель, одышку при физической нагрузке. Болен в течение недели. Употребляет наркотические средства. ЧД — 20 /мин. Перкуторно - легочной звук. При аускультации — жесткое дыхание, хрипы не выслушиваются. СОЭ — 63 мм/ч. ИФА-тест на ВИЧ-инфекцию — выявлены антитела к ВИЧ. КТВР: в S2 правого легкого определяется полость размерами 2,6 см в диаметре, стенка полости умеренной толщины, имеет четкие контуры, внутри полости визуализируется небольшая плотная тень неопределенной формы, связанная со стенкой; в S3 правого легкого определяется аналогичная полость размерами 3 см в диаметре, связанная с корнем, с грибовидным плотным образованием, прилежащим к стенке полости. Выберите наиболее оптимальную терапию в данном случае. Пенициллины Фторхинолоны Амфотерицин В+++ Флуканазол Нистатин Больной с. 59 лет. Жалобы на боли в правой половине половине грудной клетки, не связанные с дыханием, кашель с мокротой, содержащей прожилки крови, одышку, общую слабость, потерю массы тела. Болен в течение 7 месяцев, не обследовался. При осмотре: астенизирован, пониженного питания. Кожные покровы бледные, акроцианоз. ЧДД 28 в минуту. АД 110/70 мм.рт.ст. Аускультативно: в нижних отделах правой половины грудной клетки резко ослабленное дыхание. На рентгенограмме органов грудной клетки - справа интенсивная инфильтрация нижней доли легкого с нечеткими контурами, с наличием ателектаза. УЗИ плевральных полостей - гидроторакс справа. При плевральной пункции справа, эвакуировано 300 мл геморрагической жидкости. Геморрагическая жидкость в плевральной полости чаще выявляется при: Эозинофильном плеврите Лимфогранулематозе Раке легкого+++ Эмпиеме плевры Гистиоцитозе Х Больной С., 66 лет, жалуется на постоянный кашель с мокротой неприятного запаха, особенно по утрам, одышку при умеренной нагрузке, слабость. При аускультации: влажные хрипы с обеих сторон. Эти симптомы характерны для: хронической обструктивной болезни легких рака легких туберкулеза легких бронхоэктатической болезни+++ бронхиальной астмы В стационар поступил пациент 32 лет с явлениями ОДН на фоне бронхиальной астмы тяжелой степени неконтролируемого течения. Из анамнеза за сутки до госпитализации пациент часто употреблял сальбутамол (со слов родственников до 30 раз в сутки). Больной в сознании, заторможен, кожные покровы - бледные, влажные, цианоз губ, ногтевых лож, положение ортопноэ, экспираторная одышка с участием вспомогательной мускулатуры, ЧДД - 54 в минуту, на расстоянии слышны свистящие сухие хрипы. При аускультации легких: дыхание с обеих сторон резко ослабленное, участками - «немые» зоны, грудная клетка - в состоянии максимального вдоха. Оценка газового состава крови выявила PaO2 до 55 мм.рт.ст., PaCО2 до 73 мм.рт.ст., сатурация 52%. Ваша тактика: Госпитализация в отделение пульмонологии, обеспечение подачи кислорода через маску, инфузионная терапия глюкокортикостероидами Госпитализация в ОРИТ для проведения инфузионной терапии кортикостероидными препаратами, под контролем жизненно важных функций Госпитализация в ОРИТ, проведение ИВЛ, инфузионной терапии кортикостероидными препаратами+++ Госпитализация в ОРИТ для проведения инфузионной терапии кортикостероидными препаратами, небулайзерная терапия. Госпитализация в отделение пульмонологии, инфузионная терапия глюкокортикостероидами, ингаляции с пульмикортом, беродуалом В стационар поступила больная 45 лет с явлениями дыхательной недостаточности тяжелой степени на фоне бронхиальной астмы. Из анамнеза установлен факт частого и неэффективного употребления КДБА за сутки до госпитализации. При осмотре больная в сознании, заторможена, кожные покровы бледные, влажные, цианоз губ, ногтевых лож, положение ортопноэ, экспираторная одышка с участием вспомогательной мускулатуры, ЧДД - 60 в минуту, на расстоянии слышны свистящие сухие хрипы. При аускультации легких: дыхание с обеих сторон резко ослабленное, участками - «немые» зоны, грудная клетка - в состоянии максимального вдоха. Оценка газового состава крови выявила PaO2 до 55 мм.рт.ст., PaCo2 до 73 мм.рт.ст., сатурация 62%. Ваша тактика: Госпитализация в отделение пульмонологии, обеспечение подачи кислорода через маску, инфузионная терапия глюкокортикостероидами Госпитализация в ОРИТ для проведения инфузионной терапии кортикостероидными препаратами, под контролем жизненно важных функций Госпитализация пациентки в ОРИТ, проведение ИВЛ, инфузионной терапии+++ Госпитализация в ОРИТ для проведения инфузионной терапии кортикостероидными препаратами, небулайзерная терапия. Госпитализация в отделение пульмонологии, инфузионная терапия глюкокортикостероидами, ингаляции с пульмикортом, беродуалом Грудная клетка нормальной формы, смещения средостения нет, тупой звук при перкуссии, звонкие влажные хрипы и отчетливая крепитация. Вероятный диагноз: пневмония+++ эмфизема пневмоторакс бронхоэктазы гидроторакс Для эффективной реанимации взрослому, частота компрессий грудной клетки должна составлять 60-80 в минуту 100-120 в минуту+++ более 120 в минуту 80-120 в минуту не менее 90 в минуту Достоверным признаком клинической смерти является Отсутствие пульса на сонной артерии+++ Сужение зрачков Бледность кожных покровов Появление трупных пятен Понижение АД Женщина 24 лет со сроком беременности 21 неделя поступила с жалобами на кашель с мокротой слизисто-гнойного характера, t 38,3°С, одышку. Объективно: укорочение перкуторного звука, ослабление везикулярного дыхания справа ниже угла лопатки. ЧДД 22 в мин., ЧСС 90 в мин. Какой из нижеперечисленных препаратов показан данной пациентке? Ципрофлоксацин Амоксициллин +++ Левофлоксацин Эритромицин Гентамицин Женщина 25 лет жалуется на кашель со скудной трудноотделяемой мокротой слизисто-гнойного характера, недомогание, t°до 37,5°С по вечерам. Заболела остро после переохлаждения. Об-но: притупление перкуторного звука и усиленная бронхофония слева в подлопаточной области, там же мелкопузырчатые хрипы. В крови: лейкоциты-9х109/л, СОЭ-25 мм/ч. Какой из нижеперечисленных признаков НАИБОЛЕЕ вероятно обнаружится на рентгенограмме? Усиление легочного рисунка больше слева Расширение корней легких, их неструктурность Интенсивное затемнение слева в нижних отделах легких Очаговые инфильтративные тени слева в нижних отделах легких+++ Сглаженность правого костодиафрагмального синуса до уровня 7 ребра К врачу обратился больной с жалобами на внезапно возникшую одышку, боли в груди, тахикардию, кровохарканье, шум трения плевры. На основании жалоб в первую очередь врачу следует заподозрить у больного: астматический статус трансмуральный инфаркт миокарда аспирационную пневмонию тромбэмболию легочной артерии+++ спонтанный пневмоторакс Какой характер кровотечения служит признаком наружного артериального кровотечения Медленное кровотечение Кровь сочится по каплям Медленное и тягучее кровотечение Кровь темно-красного цвета Быстрое и пульсирующее кровотечение+++ Мужчина 1951 г.р. обратился с жалобами на одышку при физической нагрузке умеренной интенсивности (mMRC – 1-2), кашель с небольшим количеством мокроты слизистого характера, САТ - 16 баллов. Из анамнеза: более 30 лет – пачка в день, продолжает курить. Общий IgE – 187 kE/л. Терапия: спирива, 18 мкг по 1р/сут, сальбутамол «по потребности» (1-3 раз/сутки, иногда в ночное время). ОФВ1 до пробы 51%, ОФВ1 после пробы 60%. Проба с 6-минутной ходьбой 400 м; SaO2 - 96% (до); 95% (после). За последние 4 года - «простуда» 2-3 раза в течение года. Какой из перечисленных диагнозов НАИБОЛЕЕ вероятен? 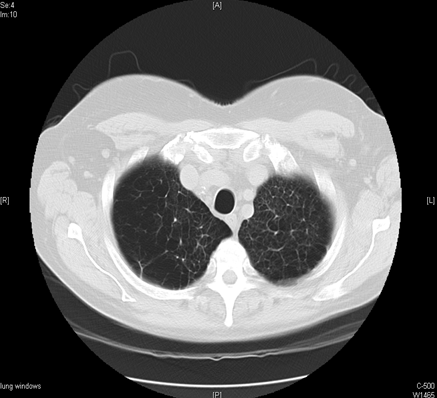 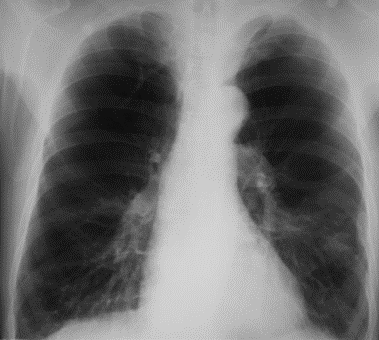 ACOS ХОБЛ, категория С ++++ Бронхиальная астма Фиброзирующий альвеолит Хронический необструктивный бронхит Мужчина 25 лет. Жалобы на приступы кашля без мокроты, во время приступа кашля возникает затруднение дыхания, трудно выдохнуть – длинный выдох «со свистом». Такие симптомы появляются при физической нагрузке, иногда в покое в ночное время. Появление симптомов связывает с перенесенным ОРВИ несколько месяцев назад. Объективно: физикальных изменений нет. Какой результат исследования функции легких подтвердит предполагаемый диагноз? Снижение ОФВ1 на 10% при спирометрии Снижение ЖЕЛ на 20% при спирометрии Повышение ОФВ1 на 10% после ингаляции метахолина+++ Повышение ОФВ1 на 5% после ингаляции сальбутамола Снижение ОФВ1 на 25% после 8-минутного бега .Мужчина 37 лет жалуется на повышение температуры до 38ºС, кашель, общую слабость. При аускультации: ослабление дыхания в подлопаточной области справа, мелкопузырчатые хрипы. Проведено рентгенологическое исследование. Какие изменения на рентгенограмме легких вероятны? Диффузные мелкие очаги по всему легочному полю Тотальное просветление легочного рисунка Очаговая круглая тень с уровнем жидкости Тотальное затемнение легочного рисунка |
