Ревматические болезни. Ревматические болезни ситуационная задача 7 K000118 Основная часть
 Скачать 1.24 Mb. Скачать 1.24 Mb.
|
|
Вопросы: 1. Выскажите предполагаемый предварительный диагноз. 2. Обоснуйте поставленный Вами диагноз. 3. Составьте план дополнительного обследования. 4. Проведите дифференциальный диагноз. 5. Составьте план лечения. Ответ 1. Первичный двухсторонний гонартроз, ФНС I. Гипертоническая болезнь II ст., 2 ст., риск ССС 3. Гиперлипидемия. Гипергликемия. Протеинурия. Ожирение I степени (ИМТ=33 кг/м2). 2. Диагноз «первичный двусторонний гонартроз» выставлен на основании жалоб больного на механические боли в коленных суставах, «стартовые» боли, утреннюю скованность в течение 20 минут, ограничение объѐма движений; данных анамнеза пациента: малоподвижный образ жизни, отягощѐнная наследственность, постепенное развитие заболевания, обострения с явлениями синовита; данных объективного осмотра: крепитация в коленных суставах при движении. ФНС 1: трудоспособность временно ограничена. Диагноз «гипертоническая болезнь II ст., 2 ст., риск ССО 3» можно заподозрить на основании жалоб больного на головные боли, слабость, утомляемость; данных анамнеза: отягощенная по ССЗ наследственность; данных объективного осмотра: уровень АД - 165/95 мм рт. ст. (2 степень), акцент II тона над аортой, наличие поражения органов-мишеней (ГЛЖ) – 2 стадия. Риск 3 - на основании наличия более 3 ФР и ПОМ. ГЛЖ - на основании данных объективного осмотра: перкуторно расширение границ сердца, данных ЭКГ. Гиперлипидемия - на основании повышенного уровня ОХС и ТГ по данным биохимического анализа крови. Гипергликемия - на основании повышенного уровня глюкозы крови. Протеинурия - на основании наличия белка в моче. Ожирение I степени - по данным антропометрического исследования. 3. Биохимический анализ крови: креатинин, мочевина (для оценки функции почек, расчета СКФ), печѐночные трансаминазы. Иммунограмма: РФ, СРБ, анти-ЦЦП, АНФ (для исключения РА). Гликемический профиль, гликированный гемоглобин (диагностика СД). Протеинограмма: фракции глобулинов. Анализ мочи на суточную протеинурию. Эхо-КГ, УЗИ органов малого таза (почки, надпочечники), консультация врача-офтальмолога (выявление поражения органов мишеней при АГ). Рентгенография коленных суставов в 2 проекциях (для определения рентген-стадии остеоартроза). Исследование синовиальной жидкости поражѐнных суставов (только при наличии синовита дополнительно к подтверждению диагноза 4. С ревматоидным артритом: поражение мелких суставов симметричное, усиление болей ночью и утром, утренняя скованность более 60 минут, рентген-признаки околосуставного остеопороза, наличие костных эрозий. С СКВ: высокие титры АНФ, артрит, чаще всего недеформирующий. С подагрой: наличие тофусов, кристаллов мочевой кислоты в синовиальной жидкости. С псориатическим артритом: чаще несимметричный олигоартрит, вовлечение осевого скелета, поражение кожи, ногтей, волосистой части головы. 5. НПВС (купирование болевого синдрома): желательно назначение селективных ингибиторов ЦОГ-2. Хондропротекторы (предотвращение прогрессирования дегенеративного процесса в суставном хряще и субхондральной кости). Физиотерапевтическое лечение, массаж, лечебная физкультура. Ингибиторы АПФ (коррекция АД). Статины (коррекция гиперлипидемии): целевой уровень - менее 2,5 ммоль/л ЛПНП. Снижение массы тела. Ситуационная задача 42 [K000218] Основная часть Женщина 75 лет предъявляет жалобы на боль в поясничном отделе позвоночника, в мелких суставах кистей, боль в коленных суставах, особенно при первых движениях после периода покоя. Утренняя скованность около 30 мин. Указанные жалобы беспокоят более 10 лет, периодически принимала Диклофенак 100 мг/сут с положительным эффектом. В последнее время пациентка стала отмечать сложности при одевании, принятии душа, подъѐме и спуске по лестнице из-за боли в суставах. Сопутствующие заболевания: около 10 лет повышение АД до 180/110 мм рт. ст., 5 лет назад перенесла инфаркт миокарда. При осмотре: общее состояние удовлетворительное. Кожные покровы нормальной окраски, влажности. Варикозное расширение вен нижних конечностей. Пастозность голеней. Вес - 96 кг, рост - 162 см. Узелковая деформация II-V дистальных межфаланговых суставов и II-III проксимальных межфаланговых суставов обеих кистей. Дефигурация коленных суставов за счет периартикулярного отѐка, при сгибании коленных суставов интраартикулярный хруст, объѐм движений не изменѐн, пальпация и движения умеренно болезненны. Припухлость и деформация грудино-ключичного сочленения справа, пальпация его безболезненна. Болезненность при пальпации паравертебральных точек поясничного отдела позвоночника. В лѐгких дыхание везикулярное, хрипов нет. ЧДД - 18 в минуту. Тоны сердца приглушены, ритм правильный. ЧСС – 86 ударов в минуту. АД - 150/90 мм рт. ст. Живот мягкий, безболезненный. Печень не увеличена. Клинический анализ крови: гемоглобин - 130 г/л, лейкоциты - 7,7×109/л, СОЭ - 15 мм/час. Биохимический анализ крови без патологии. Иммунологический анализ крови: ревматоидный фактор отрицательный, С-реактивный белок - 8 мг/л. Общий анализ мочи без патологии.   Вопросы: 1. Сформулируйте развѐрнутый диагноз. 2. Обоснуйте поставленный Вами диагноз. 3. Составьте и обоснуйте план дополнительного обследования пациента. 4. Какова тактика ведения больной (немедикаментозная и медикаментозная)? 5. Какие дополнительные назначения необходимо сделать с учѐтом сопутствующих заболеваний? Ответ 1. Основной: полиостеоартроз, узелковая форма (узелки Гебердена, Бушара). Двусторонний гонартроз, рентгенологическая ст. III (по Kellgren), ФНС 2. Остеоартроз поясничного отдела позвоночника. Сопутствующие: ИБС, постинфарктный кардиосклероз. Гипертоническая болезнь 3 степени, 3 стадии, группа риска 4. Ожирение. Варикозная болезнь вен нижних конечностей. 2. Диагноз «полиостеоартроз» установлен на основании наличия множественного поражения суставов кистей с узелками Гебердена и Бушара, коленных суставов, механического характера боли, наличия стартовой боли в коленных суставах, утренней скованности не более 30 минут, нормальных острофазовых показателей крови (СОЭ, СРБ), характерных рентгенологических изменений коленных суставов (субхондральный склероз, остеофиты, сужение суставной щели) и поясничного отдела позвоночника (остеофитоз, спондилоартроз). Рентгенологическая стадия III характеризуется сужением суставной щели, наличием единичных остеофитов. Степень ФНС определяется по способности пациента к самообслуживанию и выполнению профессиональных, непрофессиональных обязанностей. В задаче у пациента нет ограничения в самообслуживании, однако имеются ограничения в профессиональной и непрофессиональной деятельности, что соответствует II ст. ФНС. Спондилоартроз поясничного отдела позвоночника поставлен на основании данных рентгенологического исследования позвоночника (остеосклероз тел позвонков, снижение высоты межпозвонковых дисков, спондилофиты). Диагноз «гипертонической болезни 3 степени, 3 стадии, риск 4» установлен в связи с максимальным повышением АД до 180\110 мм рт. ст., наличием клинически ассоциированного состояния (инфаркт миокарда в анамнезе) и других факторов риска (возраст, ожирение). 3. Пациенту рекомендовано: УЗИ коленных суставов - исключить наличие синовита; МРТ коленных суставов - (подтвердить/исключить синовит, уточнить характер повреждения хряща и кости); исследование липидного профиля, проведение ЭхоКГ, СМАД - уточнение поражения сердца и степени риска ССО, учитывая сопутствующую патологию. 4. Пациенту для лечения полиостеоартроза необходимо назначение пероральных НПВП с наименьшим кардиоваскулярным риском (Напроксен), при наличии реактивного синовита коленных суставов возможно внутрисуставное введение глюкокортикостероидов (Дипроспан), а также необходимо назначение препаратов Хондроитин и\или Глюкозами сульфатов на срок не менее 6 месяцев с последующими повторными курсами. Из немедикаментозного лечения важным является коррекция модифицируемых факторов риска, а именно снижение веса тела, регулярные дозированные физические нагрузки (ходьба, плавание), ношение наколенников при длительной статической нагрузке, физиотерапия, санаторно-курортное лечение. 5. Для лечения ИБС и гипертонической болезни необходимо назначение препаратов из группы селективных бета-блокаторов, ингибиторов АПФ, статинов, антиагрегантов. Ситуационная задача 133 [K001948] Основная часть Больной Г. 26 лет на приѐме у врача-терапевта участкового предъявляет жалобы на одышку при небольшой физической нагрузке. В анамнезе - частые ангины в детстве. В возрасте 12 лет у больного был эпизод болей в коленных суставах в течение недели. На фоне приѐма Диклофенака боли прошли через 1 неделю. В течение последних трѐх лет отмечает ухудшение переносимости физических нагрузок из-за одышки. Толерантность к нагрузкам резко снизилась за последние 6 месяцев: одышка стала возникать при ходьбе с обычной скоростью. К врачам не обращался. Неделю назад отметил приступ частого неритмичного сердцебиения, купировавшийся самостоятельно через 5 часов. При осмотре: кожные покровы обычной окраски, отмечается цианоз губ, кончика носа, «румянец» щѐк, в лѐгких хрипов нет, ЧДД - 24 в минуту, перкуторно - верхняя граница сердца на уровне II межреберья, остальные границы в пределах нормы. На верхушке - трѐхчленный ритм, хлопающий первый тон, диастолический шум. Тоны ритмичные, ЧСС - 90 ударов в минуту, АД - 100/60 мм рт. ст. Живот безболезненный. Печень: +2 см от края рѐберной дуги, селезѐнка не пальпируется. Вопросы: 1. Предположите и обоснуйте наиболее вероятный диагноз. 2. Определите и обоснуйте наиболее вероятную причину заболевания у пациента. 3. Чем обусловлен трѐхчленный ритм, выявленный при аускультации пациента? 4. Что Вы ожидаете выявить у пациента при ультразвуковом исследовании сердца? 5. Выберите и обоснуйте Вашу дальнейшую врачебную тактику. Ответ 1. Наиболее вероятный диагноз у данного больного «ревматический порок сердца»: стеноз левого атриовентрикулярного отверстия с развитием сердечной недостаточности. Обоснованием является наличие у пациента прямых аускультативных признаков стеноза левого атриовентрикулярного отверстия: диастолический шум на верхушке, хлопающий первый тон в сочетании с тоном открытия митрального клапана (дополнительный тон). В анамнезе у больного в детстве типичные ревматические атаки, быстро купировавшиеся приемом НПВС. Характерные для НКIIБ одышка и увеличение печени: +2 см от края рѐберной дуги, 2. Изолированный митральный стеноз практически всегда является следствием ревматической лихорадки. На эту этиологию косвенно указывают молодой возраст пациента (атеросклероз маловероятен), частые ангины в детстве (очаг стрептококковой инфекции), эпизод артралгии в анамнезе (ревматическая атака?). Анамнез заболевания и клиническая картина не соответствуют диагнозу инфекционного эндокардита: нет лихорадки, спленомегалии, порок, выявляемый у пациента, является стенозом митрального отверстия, а не недостаточностью митрального клапана. Поражение клапанов сердца при системной красной волчанке, сифилисе также может приводить к формированию недостаточности митрального клапана, а не к стенозу митрального отверстия. 3. Трѐхчленный ритм при митральном стенозе обусловлен появлением добавочного тона в диастолу - тоном открытия митрального клапана, аускультативным феноменом, выявляемым у больных с митральным стенозом. Он образуется вследствие того, что склерозированные, сросшиеся створки митрального клапана не могут полностью отойти к стенкам желудочка, поэтому при ударе о клапан струи крови, изливающейся из предсердия, возникают звуковые колебания. 4. При ультразвуковом исследовании сердца у данного пациента можно определить расширение левого предсердия, увеличение градиента давления на митральном клапане, повышение давления в лѐгочной артерии. При митральном стенозе быстро развивается дилатация левого предсердия (у пациента выявлены еѐ перкуторные признаки - расширение границы сердца вверх). Дилатация левого желудочка для данного порока не характерна. Вследствие уменьшения площади левого атриовентрикулярного отверстия увеличивается градиент давления на митральном клапане. Повышение градиента давления на левый желудочек/аорту наблюдают и при другом пороке - стенозе устья аорты. Для митрального стеноза характерно развитие активной лѐгочной гипертензии, еѐ клиническое проявление у данного пациента – одышка. 5. У пациента в настоящий момент отсутствуют признаки активности ревматического процесса, следовательно, нет необходимости приѐма противовоспалительной терапии. Необходим общий анализ крови, анализ на СРБ, АСЛ-О, ЭКГ, холтеровское трѐхсуточное мониторирование ЭКГ для выявления характера нарушений ритма. В связи с появлением осложнений порока сердца в виде сердечной недостаточности, возможных пароксизмов фибрилляции предсердий пациенту показано оперативное лечение - митральная комиссуротомия или протезирование митрального клапана. Появление фибрилляции предсердий у больных с митральным стенозом сопряжено с высоким риском тромбоэмболий в сосуды большого круга кровообращения. Для профилактики тромбоэмболий больному показан пожизненный приѐм непрямых антикоагулянтов - варфарина с целевым уровнем МНО-2,0-2,5. С целью лечения сердечной недостаточности диуретики - Тригрим 10 мг утром. Ситуационная задача 136 [K001961] Основная часть Больная К. 56 лет обратилась в поликлинику с жалобами на боли в левом коленном суставе, усиливающиеся в положении стоя или при нагрузке, периодически возникающий хруст при активных движениях в данном суставе. По утрам после пробуждения ощущает скованность движений в левом коленном суставе, которая длится 15-20 минут. Боли появились около 2 лет назад и постепенно усиливались. При осмотре: суставы внешне не изменены, деформации и дефигурации не отмечаются. Объѐм активных и пассивных движений незначительно снижен в левом коленном суставе. Атрофии окружающих тканей нет. Анализ крови: без отклонений от нормальных значений, СОЭ - 22 мм/ч, РФ - отрицательный. Рентгенограммы коленных суставов представлены на рисунке 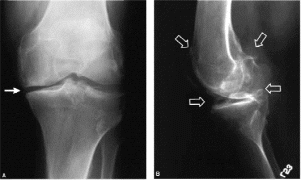 Вопросы: 1. Какие изменения видны на рентгенограммах? 2. Предположите наиболее вероятный диагноз. Ответ обоснуйте. 3. Укажите факторы риска данного заболевания. 4. Перечислите медленнодействующие препараты, модифицирующие симптомы болезни. Ответ обоснуйте. 5. Назначьте лечение больной в данной клинической ситуации. Выбор обоснуйте. Ответ 1. На снимке левого колена в переднезадней проекции определяют сужение суставной щели с медиальной стороны. На боковом снимке определяют субхондральный склероз с формированием остеофитов. 2. Предварительный диагноз: «остеоартроз левого коленного сустава». Обоснованием диагноза являются характерные жалобы больной (нагрузочный характер болей, утренняя скованность, крепитация при активном движении), возраст больной и данные рентгенографии левого коленного сустава (сужение суставной щели, субхондральный склероз с формированием остеофитов). 3. Эндогенные факторы риска остеоартроза: возраст, пол, дефекты развития, наследственная предрасположенность. Экзогенные факторы: травмы, профессиональная деятельность, спорт, избыточная масса тела. 4. Медленнодействующие препараты, модифицирующие симптомы остеоартроза: Хондроитин сульфат, Глюкозамин, неомыляющиеся соединения сои/авокадо, Диацереин, Гиалуроновая кислота. Медленнодействующие симптоматические препараты обладают выраженным действием на боль и функциональное состояние суставов, как и НПВП, и, кроме того, обладают некоторыми хондропротективными свойствами. Отличительная особенность - время наступления эффекта в течение 2-8 недель от начала лечения, и сохранение эффекта в течение 2-3 месяцев после прекращения лечения. 5. Рекомендованное лечение: Парацетамол является препаратом выбора при умеренно выраженном болевом синдроме; НПВП показаны в случае неэффективности Парацетамола, а также при наличии признаков воспаления. Парацетамол является препаратом выбора при умеренно выраженном болевом синдроме. НПВП при остеоартрозе применяют только в период усиления болей, в отличие от их систематического приѐма при воспалительных артритах. В настоящее время не выявлено преимущества в отношении эффективности какого-либо одного НПВП над другим. Внутрисуставное введение глюкокортикоидов в данной ситуации не показано. Оно показано лишь при наличии симптомов экссудативного воспаления. Частота внутрисуставного введения не должна превышать 2-3 раз в год. Эффективность приѐма хондропротекторов внутрь (хондроитина или глюкозамина) большинство рекомендаций считают хотя и не доказанным, тем не менее их назначение может оказать пользу (продолжительность приема не менее 8-12 месяцев). Ситуационная задача 137 [K001964] Основная часть Больная И. 39 лет обратилась в поликлинику с жалобами на сердцебиение, слабость в левой руке и ноге. Из анамнеза: известно, что 6 месяцев назад пациентка перенесла транзиторную ишемическую атаку. 3 месяца назад - ОНМК в бассейне средней мозговой артерии, Акушерский анамнез: 2 беременности, 1 роды. 1 беременность в возрасте 22 лет протекала нормально, родила здорового доношенного ребенка; 2 беременность в возрасте 36 лет закончилась смертью плода на 12 неделе беременности (подтверждена нормальная морфология плода). При осмотре: состояние больной средней степени тяжести. Моторная афазия. Отмечается пятнистость кожи цианотичного оттенка, напоминающая «кружева», локализующаяся в области бѐдер и ягодиц (сетчатое ливедо). Периферические лимфатические узлы не увеличены. Конфигурация суставов не изменена, объѐм движений полный. Над лѐгкими перкуторно лѐгочный звук, аускультативно хрипы не выслушиваются. Тоны сердца звучные, ритм правильный. ЧСС - 96 ударов в минуту. АД - 120/75 мм рт. ст. Печень, селезѐнка не увеличены. При пальпации живот мягкий, безболезненный. Клинический анализе крови: гемоглобин - 112 г/л, лейкоциты - 9×109/л, тромбоциты - 100×109/л, СОЭ - 46 мм/час. Антитела к нативной ДНК отрицательные. Волчаночный антикоагулянт положительный – 2,4 условные единицы (норма 0,8-1,2 условных единиц). Анализ мочи: относительная плотность - 1010, белок - 0,033 г/л, лейкоциты - 5-7, эритроциты - 0-2 в поле зрения. |
