КРОВОТЕЧЕНИЕ_И_ГЕМОСТ (копия). СевероОсетинская государственная медицинская академия
 Скачать 283.31 Kb. Скачать 283.31 Kb.
|
|
Федеральное государственное бюджетное образовательное учреждение высшего образования "Северо-Осетинская государственная медицинская академия" Министерства здравоохранения Российской Федерации Кафедра хирургических болезней № 1 Классификация кровотечений По причине возникновения кровотечения различают: а) травматические б) патологические- в результате поражения сосудистой стенки опухолью, воспалительным процессом и др.; в)диапедезные - в результате нарушения проницаемости сосудов По виду кровоточащего сосуда различают кровотечения: а) артериальные; б) венозные; в) сочетанные артериовенозные; г) капиллярные; д) паренхиматозные. По клиническим проявлениям и отношению к внешней среде кровотечения различают: а) внутренние; б)наружные. По времени, прошедшему от момента повреждения сосуда до начала кровотечения различают: Первичные, возникающие сразу после повреждения сосуда Вторичные - спустя некоторое время после повреждения сосуда Классификация интенсивности кровотечения (J.Forrest, 1989): Струйное артериальное кровотечение Активное венозное кровотечение Активного кровотечения нет; видимый сосуд на дне язвы. Активного кровотечения нет; сгусток крови на дне язвы. Активного кровотечения нет; солянокислый гематин на дне язвы. Чистое основание Гемостаз (остановка кровотечения) Первичный гемостаз (15-60 сек).   Адгезия-тромбоцитов на повреждённой стенке сосуда Рефлекторный  Гуморальный механизм серопюнин адренатн норадреналин Агрегация тромбоцитов Вазоконстрикция тромбоцшпарныи сгусток Остановка кровотечения. Вторичный гемостаз (протекает параллельно с первичным). фаза 1 – инициация процесса свертывания крови. фаза 2 – усиление процесса свертывания крови за счет активации тромбоцитов и коагуляционных факторов образованным тромбином. фаза 3 – распространение процесса свертывания крови. Искусственная остановка кровотечения Различают временную и окончательную остановку кровотечения. Способы временной остановки кровотечения. Способы временной остановки кровотечения: Наложение жгута. Давящая повязка. Пальцевое прижатие артерий Максимальное сгибание Наложение зажима на кровоточащий сосуд Способы окончательной остановки кровотечения подразделяют на: механические, физические, химические и биологические. Механические: перевязка сосуда в ране перевязка сосуда на протяжении, прошивание сосуда с прилежащими к нему тканями, наложение сосудистого шва, давящая повязка, тампонада закручивание сосуда. Физические: Диатермокоагуляция Аргоноплазменная коагуляция Лазерная фотокоагуляция Использование теплового зонда Ультразвуковое воздействие Химические: Сосудосуживающие средства (адреналин, питуитрин, окситоцин). Ингибиторы фибринолиза (эпсилон-аминокапроновая кислота). Перекись водорода Капрофер Феракрил 1% р-р .Карбазохром . Воск Биологические: - Препараты коллагена. Губка гемостатическая коллагеновая Тромбокол. Препараты фибрина. Берипласт. Тиссукол-Кит.: Клинические синдромы, развивающиеся в результате кровотечения Синдром острой кровопотери - это быстрая безвозвратная потеря крови организмом в результате кровотечения через стенки поврежденных сосудов. Нарушение целости стенки сосуда может быть вызвано разрывом, размозжением, изъязвлением (эрозия) или разрезом. Клинические проявления острой кровопотери: - снижение АД; учащение пульса; одышка; жажда; бледность кожных покровов; похолодание конечностей. - Головокружение, вялость, сонливость, зевота, головная боль, потемнение в глазах. Синдром хронической постгеморрагической анемии. Она относится к железо дефицитной анемии и характеризуется следующими клиническими признаками: бледностью кожных покровов и слизистых, признаками ишемии головного мозга (головная боль, головокружение, потемнение в глазах), признаками ишемии сердечной мышцы (стенокардия, систолический шум), изменения в анализе крови (гипохромная анемия, лейкопения с нейтропенией, увеличение СОЭ, уменьшение сывороточного железа). Нормальный показатель сывороточного железа, составляет 18 мкмоль/л. Синдром сдавления внутренних органов. Кровь может изливаться в различные полости: перикард, плевральную полость, сустав. При кровотечении в перикард возникает тампонада сердца и развивается кардиогенный шок. При кровотечении в плевральную полость развивается коллапс лёгкого и острая дыхательная недостаточность. При кровотечении в сустав (гемартроз) в последующем развивается анкилоз сустава в связи с организацией излившейся крови. Развитие аневризмы. Аневризмы бывают истинные и ложные. При истинной или расслаивающейся аневризме кровь проникает между слоями сосудистой стенки. Ложная аневризма является пульсирующей гематомой. Она развивается при повреждении артериального или венозного сосуда, и полость её сообщается с повреждённым функционирующим сосудом. Синдром ДВС развивается в следующей последовательности: 1) повреждение тканей, обладающих высокой тромбопластической активностью; 2) высвобождение тромбоцитов; 3) одновременная генерация тромбина и плазмина 4)массивное образование фибрина с распадом его до фрагментов (фибрин- мономер). Экспресс - диагностика синдрома ДВС включает исследование: тромбинового времени - ТВ (К = 20-30 сек), которое позволяет в связи с включением в процесс гемокоагуляции стабилизированной крови готового тромбина (выключение I фазы свёртывания крови) исследовать III фазу; времени рекальцификации плазмы - ВРП (К = 120-150 сек), которое позволяет оценить активность процессов гемокоагуляции в целом во всех 3 его фазах путём рекальцификации стабилизированной крови; фибринолитической активности - ФА, которая при соответствующей методике быстро и точно оценивает состояние факторов лизиса. Лечение ДВС: 1) лечение шока лечение основного заболевания внутривенное введение гепарина под контролем ССК возмещение и замещение отсутствующих факторов ССК антифибринолитики при развившемся реактивном фибринолизе ПЕРЕЛИВАНИЕ КРОВИ Прямое переливание крови - непосредственное переливание крови от . . донора к реципиенту без  указанными настоящее переливание почти не используют стабилизации и консервирования называется прямым. Недостатками прямой гемотрансфузии является риск попадания в кровяное русло реципиента мелких тромбов, переливание иммунологически несовместимой крови и риск инфицирования донора. В связи с недостатками в время прямое крови практически применяется, чаще переливание тёплой донорской крови. Свежая кровь (не более 3-дневной давности) представляет ценность в связи с сохранением активности факторов свёртывания крови. Для переливания может быть использована утильная кровь, при этом первостепенное значение имеет плацентарная кровь. Плацентарную кровь собирают сразу же после рождения ребенка и перевязки пуповины. С соблюдением асептики вытекающую из сосудов пуповины кровь собирают в специальные сосуды с консервантом. Из одной плаценты получают до 200 мл крови. Кровь каждой родильницы собирают в отдельные флаконы. Идея использования и методика заготовки, хранения и переливания трупной крови принадлежит нашему соотечественнику В. Н. Шамову. Полученную из разных источников кровь на станциях заготовки крови расфасовывают, проверяют групповую (система АВО) и резус-принадлежность, определяют возможность наличия в крови вирусов гепатита, СПИДа. Ампулы или пакеты с кровью маркируют с указанием объема, даты заготовки, групповой и резус принадлежности крови. Определение группы крови ABO  На пластинку в три точки под обозначениями анти-А, анти-В, анти-АВ помещают по 2 капли (0,1 мл) реагента и рядом по одной капле осадка эритроцитов (0,01 - 0,02 мл при использовании гемагглютинирующих сывороток; 0,02 - 0,03 мл при использовании цоликлонов). Сыворотку и эритроциты перемешивают стеклянной палочкой. Пластинку периодически покачивают, наблюдая за ходом реакции в течение 3 мин при использовании цоликлонов; 5 мин при использовании гемагглютинирующих сывороток. По истечении 5 мин в реагирующую смесь можно добавить по 1 - 2 капли (0,05 - 0,1 мл) физиологического раствора для снятия возможной неспецифической агрегации эритроцитов. Соотношение эритроцитов и цоликлонон: « 0,1 цоликлонов и « 0,01 эритроцитов. Результаты реакции оценивают через 3 мин: если реакция агглютинации наступила только с цоликлоном анти-А, то исследуемая кровь относится к группе А (II); если реакция агглютинации наступила только с цоликлоном анти -В, то исследуемая кровь относится к группе В (III); если реакции агглютинации не наступила ни с цоликлонами анти-А, ни с цоликлонами анти-В, то кровь относится к группе О (I); если реакция агглютинации наступила с цоликлоном анти-А и с цоликлоном анти-В, но её нет в контрольной капле с изотоническим раствором, то кровь относится к группе АВ (IV). На белую пластинку или тарелку при температуре 15-25°С наносят каплю сыворотки реципиента (« 0,1) и каплю крови донора (« 0,01 - на кончике глазной палочки). Капли смешивают между собой и оценивают результат через 5 минут. Наличие агглютинации указывает на несовместимость донора и реципиента в пределах системы АВО, несмотря на то, что они одноимённы по группе крови. Для определения групповой принадлежности крови также используются: два комплекта стандартных гемагглютинирующих сывороток I(0), II(A), III(B) групп двух различных серий и одна ампула сыворотки IV(AB) (в каждую ампулу с сывороткой опускают сухую чистую пипетку), флакон с изотоническим раствором хлорида натрия с пипеткой, чисто вымытая сухая тарелка, предметные стекла, стерильные марлевые шарики, спирт. Определение проводят в помещении с хорошим освещением и температурой  от 15 до 25°С. Каждая ампула стандартной сыворотки должна иметь паспортэтикетку с указанием группы крови, номера серии, титра, срока годности, места изготовления. Ампулой без этикетки пользоваться запрещается. Стандартные сыворотки для определения группы крови по системе АВО выпускают с определенной цветовой маркировкой: I(0) — бесцветная, И(А) — голубая, Ш(В) — красная, ^(АВ) — желтая. В соответствующую лунку тарелки пипеткой наносят крупную каплю сыворотки двух серий I(0), II (А), III (В) групп. Капли крови вносят пипеткой последовательно, капли сыворотки и кровии тщательно смешивают разными углами предметного стекла. Капля вносимой крови должна быть в 5—10 раз меньше капли сыворотки. Затем путем покачивания тарелки тщательно перемешивают кровь с сывороткой. Предварительные результаты оценивают через 3 мин, после чего добавляют каплю изотонического раствора хлорида натрия, вновь смешивают путем покачивания тарелки и через 5 мин проводят окончательную оценку реакции агглютинации. При положительной реакции изогемагглютинации хлопья и зернышки из склеившихся эритроцитов не расходятся при добавлении изотонического раствора хлорида натрия и перемешивании. При отрицательной реакции капли сыворотки на тарелке прозрачные, равномерно розового цвета, не содержат хлопьев и зерен. Определение резус - принадлежности Реакция агглютинации на плоскости с помощью цоликлонов анти-D супер: Наносят большую каплю (около 0,1 мл) реагента на пластинку или планшет. Наносят рядом маленькую каплю (0,02-0,03 мл) исследуемых эритроцитов. Тщательно смешивают реагент с эритроцитами стеклянной палочкой. Через 10 - 20 с мягко покачивают пластинку. Несмотря на то, что четкая агглютинация наступает в первые 30 с, результаты реакции учитывают через 3 мин после смешивания. При наличии агглютинации исследуемая кровь маркируется как резус положительная, при отсутствии - как резус отрицательная. Метод конглютинации с 10% желатином: Используют реагенты, содержащие неполные поликлональные антитела (сыворотки анти-D) или неполные моноклональные антитела (цоликлоны анти-D). В 2 пробирки вносят по 0,02 - 0,03 мл осадка эритроцитов, для чего выдавливают из пипетки небольшую каплю эритроцитов и касаются ею дна пробирки. Затем в первую пробирку добавляют 2 капли (0,1 мл) желатина и 2 капли (0,1 мл) реагента, во вторую (контрольную) пробирку добавляют 2 капли (0,1 мл) желатина и 2 капли (0,1 мл) физиологического раствора. Содержимое пробирок перемешивают встряхиванием, после чего их помещают в водяную баню на 15 мин или термостат на 30 мин при температуре +46 - 48°С. По истечении указанного времени в пробирки добавляют по 5 - 8 мл физиологического раствора и перемешивают содержимое путем 1 - 2-кратного переворачивания пробирок. Результат учитывают, просматривая пробирки на свет невооруженным глазом или через лупу. Агглютинация эритроцитов свидетельствует о том, что исследуемый образец крови резус положительный, отсутствие агглютинации - о том, что испытуемая кровь резус отрицательная. В контрольной пробирке агглютинация эритроцитов должна отсутствовать. Для определения резус-принадлежности ускоренным методом в пробирке при комнатной температуре может быть использован универсальный реагент, представляющий собой сыворотку анти-D с неполными антителами, разведенную 33% полиглюкином. Пробы на индивидуальную совместимость крови донора и реципиента Проба на индивидуальную совместимость позволяет убедиться в том, что у реципиента нет антител, направленных против эритроцитов донора и таким образом предотвратить трансфузию эритроцитов, несовместимых с кровью больного. Проба на совместимость, выполняемая на плоскости при комнатной температуре, имеет целью выявить у реципиента полные групповые агглютинины системы АВ0, MNSs, Lewis и др. Проба на совместимость с применением 10% желатина, 33% полиглюкина, непрямая проба Кумбса предназначена для выявления у реципиента неполных групповых антител. Двухэтапная проба в пробирках с антиглобулином предусматривает выявление и тех и других антител, в том числе групповых гемолизинов. Наиболее чувствительной и рекомендуемой является двухэтапная проба в пробирках с антиглобулином, затем комбинация двух проб - пробы на плоскости при комнатной температуре и непрямой пробы Кумбса. Вместо непрямой пробы Кумбса может быть применена реакция конглютинации с 10% желатином или реакция конглютинации с 33% полиглюкином. Последняя проба уступает по чувствительности первым двум, однако занимает меньше времени. Двухэтапная проба в пробирках с антиглобулином Первый этап. В маркированную пробирку вносят 2 объема (200 мкл) сыворотки реципиента и 1 объем (100 мкл) 2% взвеси трижды отмытых эритроцитов донора, суспендированных в физиологическом растворе или LISS (раствор низкой ионной силы). Содержимое пробирки перемешивают и центрифугируют при 2500 об/мин (около 600g) в течение 30 с. Затем оценивают наличие гемолиза в надосадочной жидкости, после чего осадок эритроцитов ресуспендируют, слегка постукивая кончиком пальца по дну пробирки, и определяют наличие агглютинации эритроцитов. При отсутствии выраженного гемолиза и/или агглютинации переходят к выполнению второго этапа пробы с использованием антиглобулиновой сыворотки. Второй этап. Пробирку помещают в термостат при температуре 37°С на 30 мин, после чего снова оценивают наличие гемолиза и/или агглютинации эритроцитов. Затем эритроциты трижды отмывают физиологическим раствором, добавляют 2 объема (200 мкл) антиглобулиновой сыворотки для пробы Кумбса и перемешивают. Пробирки центрифугируют в течение 30 с, осадок эритроцитов ресуспензируют и оценивают наличие агглютинации. Учет результатов проводят невооруженным глазом или через лупу. Выраженный гемолиз и/или агглютинация эритроцитов указывает на присутствие в сыворотке реципиента групповых гемолизинов и/или агглютининов, направленных против эритроцитов донора, и свидетельствует о несовместимости крови реципиента и донора. Отсутствие гемолиза и/или агглютинации эритроцитов свидетельствует о совместимости крови реципиента и донора. Проба на совместимость на плоскости при комнатной температуре На пластинку наносят 2 - 3 капли сыворотки реципиента и добавляют небольшое количество эритроцитов с таким расчетом, чтобы соотношение эритроцитов и сыворотки было 1:10 (для удобства рекомендуется сначала выпустить через иглу несколько капель эритроцитов из контейнера на край пластинки, затем оттуда стеклянной палочкой перенести маленькую каплю эритроцитов в сыворотку). Далее эритроциты перемешивают с сывороткой, пластинку слегка покачивают в течение 5 мин, наблюдая за ходом реакции. По истечении указанного времени в реагирующую смесь можно добавить 1 - 2 капли физиологического раствора для снятия возможной неспецифической агрегации эритроцитов. Учет результатов. Наличие агглютинации эритроцитов означает, что кровь донора несовместима с кровью реципиента и не должна быть ему перелита. Если по истечении 5 мин. агглютинация эритроцитов отсутствует, то это означает, что кровь донора совместима с кровью реципиента по групповым агглютиногенам. Непрямая проба Кумбса В пробирку вносят одну каплю (0,02 мл) осадка трижды отмытых эритроцитов донора, для чего выдавливают из пипетки небольшую каплю эритроцитов и касаются ею дна пробирки, и добавляют 4 капли (0,2 мл) сыворотки реципиента. Содержимое пробирок перемешивают встряхиванием, после чего их помещают на 45 мин. в термостат при температуре +37°С. По истечении указанного времени эритроциты вновь трижды отмывают и готовят 5% взвесь в физиологическом растворе. Далее 1 каплю (0,05 мл) взвеси эритроцитов на фарфоровую пластинку, добавляют 1 каплю (0,05 мл) антиглобулиновой сыворотки и перемешивают стеклянной палочкой. Пластинку периодически покачивают в течение 5 мин. Учет результатов проводят невооруженным глазом или через лупу. Агглютинация эритроцитов свидетельствует о том, что кровь реципиента и донора несовместимы, отсутствие агглютинации является показателем совместимости крови донора и реципиента. Проба на совместимость с применением 10% желатина В пробирку вносят 1 небольшую каплю (0,02 - 0,03) мл эритроцитов донора, для чего выдавливают из пипетки небольшую каплю эритроцитов и касаются ею дна пробирки, добавляют 2 капли (0,1 мл) желатина и 2 капли (0,1 мл) сыворотки реципиента. Содержимое пробирок перемешивают встряхиванием, после чего их помещают в водяную баню на 15 мин. или термостат на 30 мин. при температуре +46 - 48°С. По истечении указанного времени в пробирки добавляют 5 - 8 мл физиологического раствора и перемешивают содержимое путем 1 - 2-кратного переворачивания пробирок. Результат учитывают, просматривая пробирки на свет невооруженным глазом или через лупу. Агглютинация эритроцитов свидетельствует о том, что кровь реципиента и донора несовместимы, отсутствие агглютинации является показателем совместимости крови донора и реципиента. Проба на совместимость с применением 33% полиглюкина В пробирку вносят 2 капли (0,1 мл) сыворотки реципиента 1 каплю (0,05 мл) эритроцитов донора и добавляют 1 каплю (0,1 мл) 33% полиглюкина. Пробирку наклоняют до горизонтального положения, слегка потряхивая, затем медленно вращают таким образом, чтобы содержимое ее растеклось по стенкам тонким слоем. Такое растекание содержимого пробирки по стенкам делает реакцию более выраженной. Контакт эритроцитов с сывороткой больного при вращении пробирки следует продолжать не менее 3 мин. Через 3 - 5 мин. в пробирку добавляют 2 - 3 мл физиологического раствора и перемешивают содержимое путем 2 - 3 кратного перевертывания пробирки, не взбалтывая. Результат учитывают, просматривая пробирки на свет невооруженным глазом или через лупу. Агглютинация эритроцитов свидетельствует о том, что кровь реципиента и донора несовместимы, отсутствие агглютинации является показателем совместимости крови донора и реципиента. 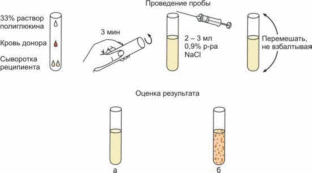 |
