Осуществление_сестринского_ухода_в_аспекте_реабилитационной_деятельности. Осуществление_сестринского_ухода_в_аспекте_реабилитационной_деят. Современные теоретические аспекты деятельности медицинской
 Скачать 416.64 Kb. Скачать 416.64 Kb.
|
Комплекс упражненийДля выполнения в стационарных условиях специалистами разработан следующий лечебный комплекс упражнений ЛФК при сахарном диабете. Пружинистая ходьба. Длительность выполнения – до 7 минут. Попеременная ходьба на носках и пятках. Длительность – до 7 минут. Стоя с разведенными в стороны руками, вращать ими в локтевых суставах от себя, а затем к себе. На вдохе наклониться и обхватить колени, выдохнуть и продолжая дышать в произвольном ритме выполнять вращательные движения в коленях сначала в одну сторону, затем, в противоположную. Исходное положение стоя, руки разведены в стороны. Выполнять вращения в плечевых суставах. Начинать следует с малой амплитуды, постепенно наращивать ее до максимальной. Исходное положение сидя на полу, ноги максимально разведены в стороны. На вдохе наклониться к одной ноге, выдохнуть, затем вернуться в исходное положение. Выполнить аналогичный наклон к другой ноге. Исходное положение стоя, гимнастическую палку следует держать перед собой на прямых руках и пытаться ее растянуть. Удерживая палку за края, отвести ее за спину и наклониться влево, переместить палку вверх, затем выпрямиться, повторить в другую сторону. Завести палку за спину и удерживать ее локтями. На вдохе прогибать спину, на выдохе наклоняться вперед. Заведя палку за спину производить ей растирательные движения сначала по области лопаток, затем поясницы, затем ягодиц. Удерживая в руках палку, совершать растирательные движения в области живота. Сидя на стуле, растирать ноги с помощью гимнастической палки. Сидя на стуле, катать ногами лежащую на полу палку. Массировать уши щипками. Из исходного положения лежа на полу с выпрямленными ногами поочередно поднимать ноги вверх. Выполнить упражнение «велосипед». Из исходного положения лежа на животе прогибаться, упираясь в пол руками, затем подняться на колени. Ходьба на месте, сопровождаемая глубоким дыханием. Продолжительность выполнения — 5 минут. Начинать занятия следует с 5 повторов каждого упражнения. По мере адаптации следует повышать нагрузку. НАЗНАЧЕНИЕ ДИЕТЫ Стол №9 назначают пациентам с сахарным диабетом при дополнительном введении инсулина (до 30 ЕД) или без него. Диета №9 назначается людям как с 1-м, так со 2-м типом диабета. С помощью подобранного питания у пациента в ходе лечения нормализуется углеводный обмен и поддерживается нормальный уровень глюкозы. Основу питания для диабетиков должна составлять растительная пища, особенно овощи и зелень. Ограничить нужно крахмалистые и сладкие сорта овощей и фруктов: инжир, картофель, свекла, бананы, морковь. Для приготовления блюд должна использоваться щадящая термическая обработка. Запрещается есть жареное, зато все остальные виды приготовления доступны: на пару, на гриле, в духовке, на воде. Продукты, которые рекомендуется вносить в рацион: Кисло-сладкие фрукты и ягоды. Овощи и зелень. Отрубной хлеб, белковый, ржаной. Постные виды рыбы и морепродукты. Мясо нежирное Отварные яйца. Молочная продукция низкой жирности. Крупы и бобовые (кроме манки и шлифованного риса). Овощные соки, несладкие фреши, компоты и морсы без сахара, чай, слабый кофе с добавлением молока. Суточная калорийность должна устанавливаться доктором. Она будет зависеть от образа жизни больного, наличия ожирения или сопутствующих болезней. Диета №9 при диабете имеет одинаковые правила для детей, беременных, с ожирением или без него. ПОДСЧЕТ ХЕ Хлебные единицы, или ХЕ, – мерная единица, которая отражает содержание углеводов в тех или иных продуктах и блюдах. Система хлебных (углеводных) единиц была разработана в Германии. В России пользуются следующими значениями: 1 хлебная единица = 10 г углеводов без учета растительных пищевых волокон (13 г с их учетом); 1 хлебная единица = 20 г белого хлеба; 1 хлебная единица прибавляет к концентрации глюкозы 1,6-2,2 ммоль/л. Как пользоваться ХЕ? Количество хлебных единиц в различных продуктах записано в таблице. Ее структура выглядит так: в один столбик занесены названия продуктов, а в другой – сколько граммов этого продукта приходится на 1 ХЕ. Формула для подсчета углеводов: Количество углеводов в 100 граммах продукта (указано на упаковке) — N Общий вес продукта в блюде — D (N*D/100)/12=ХЕ (количество хлебные единиц в блюде). Норма потребления Сколько хлебных единиц нужно употреблять за один прием пищи и за весь день зависит от возраста, пола, веса и физической нагрузки. Рекомендуется так рассчитывать прием пищи, чтоб в нем было около 5 ХЕ. Некоторые нормы хлебных единиц в сутки для взрослых: Люди с нормальным ИМТ (индекс массы тела) при сидячей работе и малоподвижном образе жизни – до 15-18 ХЕ. Люди с нормальным ИМТ профессий, требующих физического труда – до 30 ХЕ. Пациенты с избыточной массой тела и ожирением при низкой физической активности – до 10-12 ХЕ. Люди с избыточной массой тела и высокой физической нагрузкой – до 25 ХЕ. Для детей в зависимости от возраста рекомендуется употреблять: в 1-3 года – 10-11 ХЕ в сутки; 4-6 лет – 12-13 ХЕ; 7-10 лет – 15-16 ХЕ; 11-14 лет – 16-20 ХЕ; 15-18 лет – 18-21 ХЕ. При этом мальчики должны получать больше, чем девочки. После 18 лет расчет производится в соответствии со взрослыми значениями. 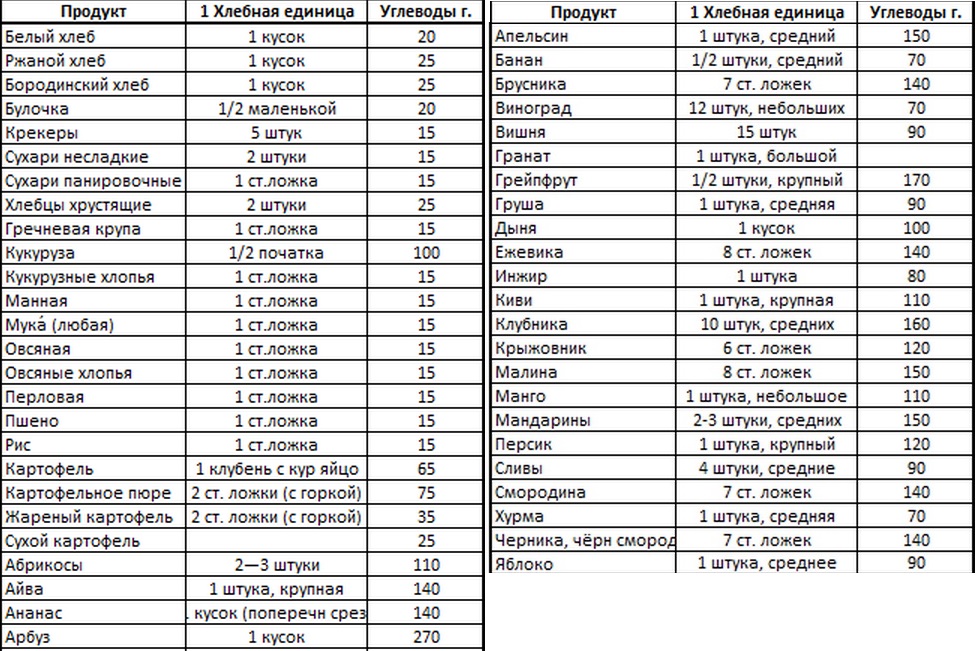 ПРОФИЛАКТИКА ДИАБЕТИЧЕСКОЙ СТОПЫ: ПАМЯТКА ДЛЯ БОЛЬНЫХ САХАРНЫМ ДИАБЕТОМДиабетическая стопа – одно из серьезных осложнений, возникающих у пациентов, страдающих сахарным диабетом. Это непросто симптом, а синдром, сокращенно СДС, затрагивающий различные системы и отделы организма – периферическую нервную систему, суставные и костные ткани стоп, кровеносные сосуды. Патология сопровождается язвенно-некротическими поражениями тканей, то есть развитием гангрены, а это уже состояние угрожает не только здоровью, но и жизни пациента. Причем синдром диабетической стопы диагностируется в среднем у 37% диабетиков. Это значит, пациентам с сахарным диабетом следует знать о вероятности подобных осложнений, а еще лучше – как не допустить их проявление. Для этого необходима профилактика. Профилактика диабетической стопы при сахарном диабете включает следующие мероприятия: Ежедневный осмотр ног на предмет появления симптомов заболевания. Осмотр следует производить утром или вечером, уделяя особое внимание межпальцевым участкам. При наличии сухих мозолей необходимо аккуратно их отшелушить и использовать специальные увлажняющие крема и мази для ног при диабете. Обнаружив на стопах язвы необходимо как можно быстрее обратиться к врачу для диагностики и начала лечения. Особый уход за стопами. Существуют специальные крема для профилактики развития диабетической стопы. Эффективный уход за ногами при диабете заключается в правильном мытье и нанесении защитного, увлажняющего крема. Предпочтение лучше отдать продукции, содержащей натуральные увлажняющие компоненты - мочевину, аллантоин, а также обладающей антисептическим и дезодорирующим эффектом. Также необходимо правильно подстригать ногти во избежание их врастания и носить качественные хлопчатобумажные носки. Компенсация сахарного диабета. Отдельным пунктом в памятке по профилактике диабетической стопы находится регулярный контроль сахара в крови. Больной диабетом должен внимательно относиться к своему здоровью, постоянно контролировать уровень сахара в кровотоке. Принимать прописанные врачом-эндокринологом лекарственные препараты. Соблюдение диеты. Крайне важно соблюдать диету при диабетической стопе. Диета при диабетической стопе направлена на снижение потребления простых углеводов и нормализацию метаболизма. Диета предписывает исключить все сахаросодержащие продукты, питаться 5-7 раз в день небольшими по объему и калоражу порциями. Здоровый образ жизни. Правильным выбором при диабете будет отказ от курения и алкоголя. Рекомендуется отказаться от курения и алкоголя, т.к. они оказывают отрицательное влияние на эндокринную систему, печень и надпочечники - органы, страдающие при сахарном диабете. У курящих пациентов риск развития гангрены в 5 раз выше, чем у некурящих. Соблюдение мер безопасности. При диабете не рекомендуется ходить босиком, не допускать травмирования ног, избегать хождения босиком на пляже, в лесу и пр.; не носить тугую обувь, которая натирает, стесняет движение; не использовать антимозольные пластыри; не допускать перегрева и переохлаждения стоп; не использовать низкокачественные косметические средства для ног. Физические упражнения. Привыкайте вести здоровый образ жизни. Малоактивный, сидячий образ жизни ведет к застою крови в сосудах конечностей, что провоцирует развитие ишемической формы СДС. Как предотвратить синдром диабетической стопы? Вести активный образ жизни, учитывающий состояние и возраст пациента. Даже для пожилых людей рекомендуются кратковременные ежедневные прогулки по 20-30 минут. Для облегчения движения можно использовать складную трость. Разгрузка стопы. Для разгрузки стопы при диабете применяются специальные стельки. Профилактика развития диабетической стопы невозможна без разгрузки ног во время ходьбы. При движении на ступни воздействует повышенная нагрузка, особенно у людей с лишним весом, это приводит к изменению кровотока и деформациям. Чтобы этого избежать требуется использовать ортопедические стельки, которые равномерно распределяют нагрузку и удерживают стопу в анатомически естественном положении. Ношение качественной обуви. При синдроме диабетической стопы обувь должна быть удобной и комфортной. Обувь для диабетиков должна соответствовать следующим критериям: не иметь грубых швов; не сдавливать конечность при движении; обязательно наличие шнуровки или липучек для регулирования полноты ноги; надежно фиксировать ногу; иметь жесткую нескользящую подошву толщиной не менее 0,5 см. Своевременное обращение к врачу. Регулярно наблюдайтесь у врача. Обнаружив язвочки на ногах при сахарном диабете, не стоит заниматься самолечением. Лучше обратиться к врачу-подологу, который выяснит причину язв и тип инфекции и назначит лечение. Техника введения инсулина самостоятельно.  Курсовая работа выполнена мной совершенно самостоятельно. Все использованные в курсовой работе материалы и концепции из опубликованной научной литературы и других источников имеют ссылки на них. «___» _____________ 20__ г. _________________ /_____________________/ (подпись) (инициалы, фамилия) |
