Задание 2. Тема 1 Организация службы скорой и неотложной помощи. Алгоритм диагностики и оказания скорой неотложной помощи при угрожающих жизни поражениях сердечнососудистой системы и дыхательной системы
 Скачать 405.98 Kb. Скачать 405.98 Kb.
|
|
Тема №1: Организация службы скорой и неотложной помощи. Алгоритм диагностики и оказания скорой неотложной помощи при угрожающих жизни поражениях сердечно-сосудистой системы и дыхательной системы Ситуационные задачи: Больной В., 53 лет поступил в приемный покой с жалобами на боли в затылочной области, ноющие боли в левой половине грудной клетки, слабость. В течении 5 лет страдает артериальной гипертензией, привычные цифры АД 140/80 мм рт.ст. Гипотензивные препараты принимает не регулярно. Объективно: общее состояние средней степени тяжести. Лицо гиперемировано. Границы относительной сердечной тупости смещены влево на 2 см. Сердечная деятельность ритмичная, акцент II тона на аорте; на верхушке сердца – мягкий систолический шум. ЧСС 84 в 1 мин., АД – 200/100 мм рт.ст. В легких дыхание везикулярное, хрипов нет. ЧД – 20 в 1 мин. Живот мягкий, безболезненный. Печень и селезенка не увеличены. Периферических отеков нет. ЭКГ: увеличение амплитуды зубца R в V5-6 и амплитуды зубца S в V1-2, R1 = 25мм, смещение сегмента RS-T в отведениях V5-6 , I, а VL ниже изолинии, двухфазный зубец Т в отведениях V5-6 , I, а VL. 1.Выделите ведущий синдром. С какими заболеваниями необходимо проводить дифференциальную диагностику? Синдром повышения артериального давления(Гипертонический синдром ) Гипертензивные кризы приходится дифференцировать  С инфарктом миокарда Диагноз инфаркта миокарда основывается на наличии боли/дискомфорта в грудной клетке. Характерна иррадиация боли в шею, нижнюю челюсть и левую руку. Уменьшение боли в груди после нитроглицерина может вводить в заблуждение и не рекомендуется как диагностический маневр. У некоторых пациентов могут быть атипичные симптомы, такие как одышка, тошнота, рвота, слабость, сердцебиение или потеря сознания. В диагностике важной бывает информация о наличии ишемической болезни сердца в анамнезе, перенесённых процедурах ЧКВ/АКШ. ЭКГ критерии инфаркта миокарда: · любой зубец Q в отведениях V2-V3 ≥ 0,02 сек или комплекс QS в отведениях V2 и V3; · зубeц Q продолжительностью ≥ 0,03 сек и глубиной ≥ 1 мм или комплекс QS в отведениях I, II, aVL, aVF или V4-V6 в любых двух отведениях из групп смежных отведений (группы смежных отведений – I, aVL, V1-V6; II, III, aVF); · зубец R продолжительностью ≥ 0.04 сек в отведениях V1-V2 и с соотношением R/S >1 в сочетании с конкордантным позитивным зубцом T при условии отсутствия дефекта проводимости. 2.Поставьте предварительный диагноз. Артериальная гипертензия 1 степени .Риск 3 .Гипертензивный криз 2 типа(неосложненный ) 3. Окажите неотложную помощь - положение больного – лежа с приподнятым головным концом; - контроль ЧСС, АД каждые 15 минут; - снижение АД постепенное на 15-25% от исходного или ≤160\110 мм рт.ст. в течение 12-24 часов; - применяют пероральные гипотензивные лекарственные средства (начинают с одного препарата): Каптоприл (ингибитор АПФ) – сублингвально 25 мг; Нифедипин (блокаторы кальциевых каналов II типа, дигидропиридины) – сублингвально 10-20 мг В случае сохранения высоких цифр АД: · эналаприлат (ингибитор АПФ) 0,625- 1,250 мг внутривенно медленно в течение 5 минут, предварительно развести в 20 мл 0,9% раствора натрия хлорида Индикаторы эффективности лечения: · стабилизация гемодинамических показателей; · жизненно-важных функций организма. 2) Больной С., 22 лет обратился с жалобами на внезапно возникший приступ сердцебиения, сопровождающийся слабостью, головокружением. Накануне провел бессонную ночь, пил много крепкого кофе, готовясь к экзаменам. Ранее у терапевта не лечился, считает себя практически здоровым. Обьективно: состояние средней степени тяжести. Кожные покровы бледные. Границы относительной края грудины в 4 межреберье, верхняя – по парастернальной линии в 3 межреберье слева, левая – на 1,5 см кнутри от среднеключичной линии в 5 межреберье. Сердечная деятельность ритмичная, ЧСС подсчету не подлежит (выраженная тахикардия). АД – 100/70 мм рт.ст. В легких дыхание везикулярное, хрипов нет. ЧД – 22 в 1 мин. живот мягкий, безболезненный. Печень и селезенка не увеличены. ЭКГ: ритм правильный, ЧСС 210 в 1 минуту. В отведениях II, III и а VF отрицательные зубцы P, расположенные позади комплексов QRS;желудочковые комплексы не деформированы, продолжительностью 0,1 с. 1.Выделите ведущий синдром. С какими заболеваниями необходимо проводить дифференциальную диагностику? Ведущий синдром-Синдром нарушения ритма и проводимости 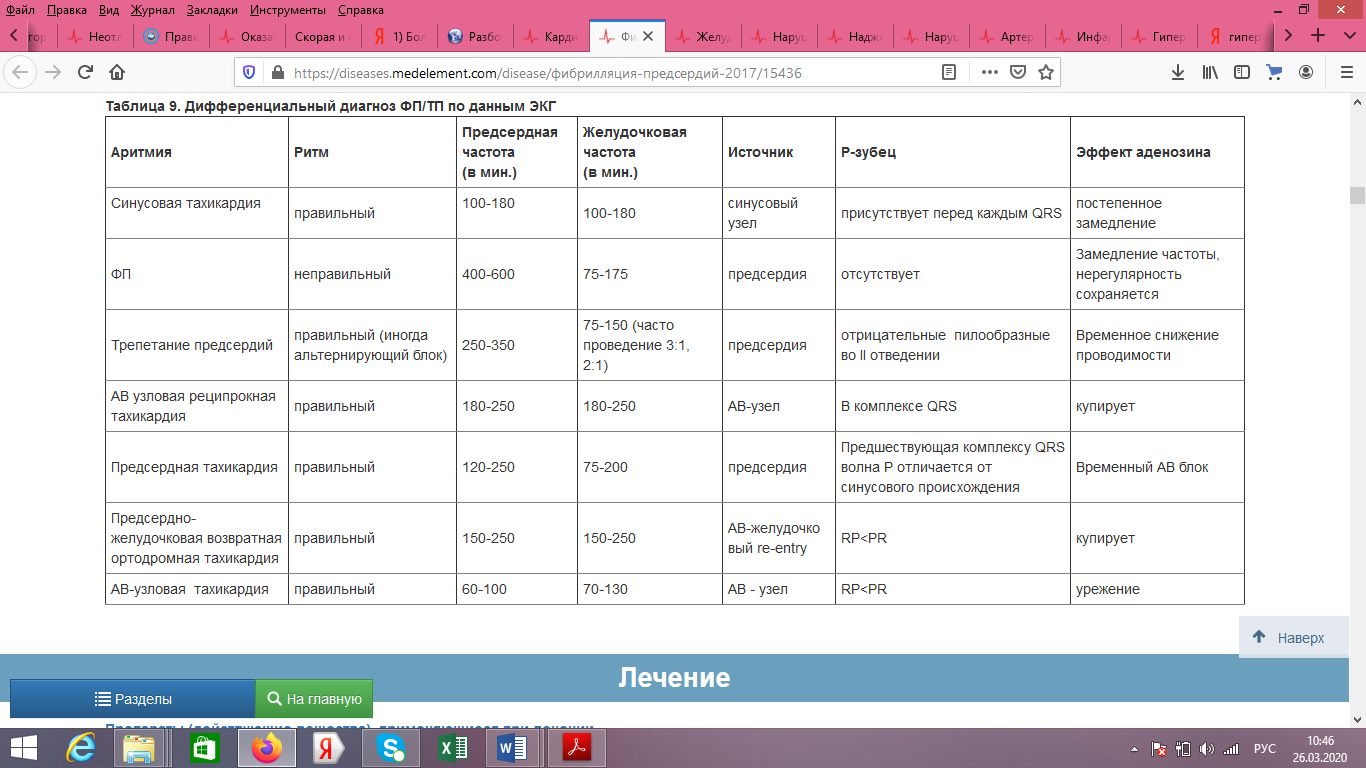  2.Поставьте предварительный диагноз. I 47.1 Пароксизмальная наджелудочковая тахикардия (из АВ соединения) 3. Окажите неотложную помощь Для ПНТ характерен купирующий эффект вагусных проб. Наиболее эффективна обычно проба Вальсальвы (натуживание с задержкой дыхания в течение 20-30сек), но может быть полезно также глубокое дыхание, присаживание на корточки, опускание лица в холодную воду на 10-30сек, массаж одного из каротидных синусов и др. При отсутствии положительного эффекта вагусных проб пациентам со стабильной гемодинамикой начинают внутривенное введение противоаритмических препаратов. Верапамил вводится струйно медленно в дозе 5-10мг (2.0-4.0мл 2.5% раствора) под контролем АД и частоты ритма. Амиодарона ( Кордарона ) в дозе 300мг струйно в течение 5мин или капельно ( 150мг/3 мл ) Прокаинамид ( Новокаинамид ) вводится в/в струйно медленно или капельно в дозе 1000мг (10.0мл 10%раствора, доза может быть повышена до 17мг/кг) со скоростью 50-100мг/мин под контролем АД (при тенденции к артериальной гипотонии – вместе с 0.3-0.5 мл 1% р-ра фенилэфрина ( Мезатона ) или 0.1-0.2 мл 0.2% р-ра норэпинефрина (Норадреналина) ) : Пропранолол вводят в/в струйно в дозе 5-10мг (5-10мл 0.1% раствора) в течение 5-10минут с небольшой паузой после введения половины дозы под контролем АД и ЧСС; Дизопирамид (Ритмилен) – в дозе 15.0мл 1% раствора в 10мл физраствора |
