Тэла. Учебнометодическое пособие для обучающихся Контрольные вопросы Эпидемиология. Факторы риска тэла
 Скачать 2.16 Mb. Скачать 2.16 Mb.
|
|
Методические рекомендации к проведению практического занятия по теме «Тромбоэмболия легочной артерии, диагностика, дифференциальная диагностика и лечение» Учебно-методическое пособие для обучающихся 4. Контрольные вопросы: 1. Эпидемиология. Факторы риска ТЭЛА. 2. Патогенез гемодинамических нарушений при ТЭЛА. 3. Клинические проявления массивной, субмассивной и немассивнойТЭЛА. Определение клинической вероятности ТЭЛА по Женевской шкале. 4. Классификация ТЭЛА.Стратификация риска развития ранней смерти.Определение риска ранней смерти поиндексу PESI. 5. Алгоритмы диагностики ТЭЛА высокого, умеренного и низкого риска. Применение КТ-ангиопульмонографии, ЭхоКГ, Д-димер теста, тропонин-теста, ЭКГ, ренгенографии ОГК 6. Лечение ТЭЛА в зависимости от риска ранней смерти. 7. Профилактика ТЭЛА. 5. Студент должен знать: 1. Эпидемиология. Факторы риска ТЭЛА. 2. Патогенез гемодинамических нарушений при ТЭЛА. 3. Клинические проявления массивной, субмассивной и немассивнойТЭЛА. 4.КлассификациюТЭЛА. Стратификацию риска развития ранней смерти. 5. Алгоритмы диагностики ТЭЛА высокого, умеренного и низкого риска. 6.Лечение ТЭЛА в зависимости от риска ранней смерти. 7. Профилактику ТЭЛА. 6. Студент должен уметь: 1. Собрать анамнез и провести физикальное обследование больного. Определить клиническую вероятность ТЭЛА по Женевской шкале. 2. Определить риск ранней смерти при ТЭЛА поиндексу PESI. 3. Диагностировать ТЭЛА высокого, умеренного и низкого риска.. 4. Интепретировать результаты КТ-ангиопульмонографии, ЭхоКГ, Д-димер теста, тропонин-теста, ЭКГ, ренгенографии ОГК. 5. Определить стратегию лечения ТЭЛА в зависимости от риска ранней смерти. 6. Дать рекомендации по профилактике ТЭЛА. 7. Содержание занятия Тромбоз глубоких вен (ТГВ) и тромбоэмболия легочной артерии (ТЭЛА) - составные части единого процесса, венозной тромбоэмболическойболезни (ВТЭБ). ТЭЛА – одно из самых распространенных сердечно-сосудистых заболеваний: например, в США регистрируют 600 000 случаев ТЭЛА в год, а случаев острого коронарного синдрома, для сравнения, – около 1,5 млн, при этом инфарктов миокарда с подъемом сегмента ST – около 300 000.В развитых странах ТЭЛА занимает третье место среди причин сердечно-сосудистой смертности после инфаркта миокарда и инсульта. По данным регистра г. Мальмё (Швеция), ТЭЛА служит причиной 13% случаев смерти, причем прижизненно диагностируется лишь в 2% случаев. Диагноз ТЭЛА подтверждается у 10–35% пациентов, у которых он подозревался. В 95% случаев источником ТЭЛА является система нижней полой вены (глубокие вены нижних конечностей и таза), в 1,5–2% – система верхней полой вены, в 3–15% – правое предсердие, правый желудочек или левое предсердие при наличии открытого овального окна, обычно при фибрилляции предсердий. ТЭЛА (часто бессимптомную) обнаруживают при перфузионнойсцинтиграфии легких у 50% пациентов с ТГВ нижних конечностей. В свою очередь, ТГВ инструментально выявляют в 70% случаев ТЭЛА. В связи с этим, как упоминалось выше, для обозначения обоих состояний применяют единый термин ВТЭБ. ЭТИОЛОГИЯ И ПАТОГЕНЕЗ Причиной развития ТЭЛА в большинстве случаев служит тромбоз глубокихвен (ТГВ) нижних конечностей, значительно реже — тромб,сформировавшийся в правых отделах сердца. Выделяют следующие факторыриска ТГВ и, соответственно, ТЭЛА: Значительные («сильные») предрасполагающие факторы (отношение шансов > 10) Перелом бедра или голени Протезирование тазобедренного или коленного сустава Объемная полостная операция Серьезная травма Повреждение спинного мозга Умеренные предрасполагающие факторы (отношение шансов 2–9) Артроскопическая операция на коленном суставе Катетеризация центральных вен Химиотерапия Хроническая сердечная или легочная недостаточность Гормональная заместительная терапия Онкологические заболевания Прием оральных контрацептивов Парализующий инсульт Беременность (постнатальный период) Венозный тромбоэмболиз в анамнезе Тромбофилия Нужно отметить, что не все врожденные или приобретенные мутации генов, кодирующих факторы свертывания, способны привести к значимым изменениям коагуляции и способоствовать развитию ВТЭБ. Перечень опасных мутаций представлен ниже. 1. «Опасные» мутации: наследственные дефицит АТ-3 – риск х 1,5 раза наследственный дефицит протеинов С и S – риск х 1,4 раза гомозиготные мутации Лейдена и протромбина – риск недостоверно повышен комбинированные генетические аномалии – влияние не определено 2. «Неопасные» мутации: гетерозиготные мутации Лейдена и протромбина – риск не повышен все прочие полиморфизмы – риск не повышен Незначительные («слабые») факторы (отношение шансов < 2) Постельный режим более 3 дней Иммобилизация, обусловленная сидячим положением (например, длительное автомобильное или воздушное путешествие) Пожилой возраст Лапароскопическая операция (например, холецистэктомия) Ожирение Беременность (дородовый период) Варикозные вены Тромботическая окклюзия более 30–50 % артериального русла легких ведет к повышению сосудистого сопротивления и увеличению нагрузки на правый желудочек. При очень массивной или множественной ТЭЛА сосудистое сопротивление возрастает до уровня, который правый желудочек не способен преодолеть, что ведет к остановке кровообращения и внезапной смерти при сохраняющейся электрической активности сердца(электромеханическая диссоциация). В менее тяжелых случаях кровоток в малом круге сохраняется, нообъем притекающей к левому желудочку крови резко уменьшается, что ведетк снижению сердечного выброса и развитию обструктивного шока. Снижение давления в аорте может ограничить коронарную перфузию, что усугубляет нарушения функции желудочков сердца. Развитию шока препятствует активация симпатико-адреналовой системы, вызывающая увеличение сердечного выброса и вазоконстрикцию, что сопровождается повышением системного артериального давления (АД) и давления в легочной артерии. При этом среднее давление в легочной артерии, которое способен создать тонкостенный правый желудочек, не превышает 40 мм рт. ст. Дыхательная недостаточность при ТЭЛА является следствием гемодинамических нарушений. Во-первых, при снижении сердечной выброса уменьшается объем протекающей через легкие крови, а значит и количество кислорода, которое она способна принять. Во-вторых, оксигенация крови в легких нарушена из-за вентиляционно-перфузионных расстройств, возникающих при ТЭЛА в не подвергшихся обструкции сосудистых регионах. В-третьих, примерно у трети больных из-за повышения давления в правом предсердии появляется сброс венозной крови через открытое овальное окно в левое предсердие, что ведет к гипоксемии и создает условия для развития парадоксальных эмболий. Тромбоэмболия мелких ветвей легочной артерии не вызывает серьезных гемодинамических нарушений, но сопровождается развитием геморрагического инфаркта легкого. Геморрагический характер инфаркта обусловлен наличием в легких двух систем микроциркуляции: легочной и бронхиальной. Первая принадлежит малому кругу и обеспечивает оксигенацию венозной крови, вторая, будучи частью большого круга, снабжает легочную ткань оксигенированной артериальной кровью. Прекращение кровотока в легочных капиллярах нарушает микроциркуляцию в капиллярном русле бронхиальных артерий, что и ведет к развитию геморрагического инфаркта. КЛАССИФИКАЦИЯ ТЭЛА ТЭЛА чаще всего подразделяют на массивную, субмассивную и немассивную. Массивная ТЭЛА проявляется остановкой кровообращения или развитием обструктивного шока. Субмассивная ТЭЛА не приводит к остановке кровообращения или шоку, но сопровождается признаками перегрузки правого желудочка. Немассивная ТЭЛА не сопровождается шоком и перегрузкой правого желудочка. Такая терминология акцентирует внимание на предполагаемом размере тромба, хотя косвенно дает оценку и тяжести состояния пациента и вероятности наступления летального исхода. Европейское общество кардиологов предлагается классифицировать ТЭЛА в зависимости от риска ранней смертности, под которой подразумевается 30-дневная госпитальная смертность. Выделяют ТЭЛА высокого риска, при которой риск ранней смерти превышает 15 %, и ТЭЛА невысокого риска, включающую в себя ТЭЛА промежуточного риска, с вероятностью ранней смерти от 3 до 15 %, и ТЭЛА низкого риска, при которой риск ранней смерти меньше 1 %. Для оценки риска ранней смертности используются три группы маркеров: Клинические маркеры Важнейшим клиническим признаком риска развития ранней смерти при ТЭЛА является гемодинамическая нестабильность. Имеется конкретное определение ситуаций, считающихся «гемодинамической нестабильностью», связанной с ТЭЛА высокого риска: остановка сердечной деятельности, потребовавшая реанимационных мероприятий; обструктивный шок (систолическое артериальное давление < 90 мм рт. ст. или потребность в вазопрессорах для поддержания давления ≥ 90 мм рт. ст. при адекватном объеме циркулирующей крови и признаках гипоперфузии (нарушение сознания, холодная липкая кожа, олигурия/анурия, повышение сывороточного лактата); сохраняющаяся гипотония (систолическое артериальное давление < 90 мм рт. ст. или падение артериального давления на ≥ 40 мм рт. ст.), продолжающаяся более 15 минут, и не связанное с вновь возникшей аритмией, гиповолемией или сепсисом. Маркеры перегрузки правого желудочка Признаки дилатации, гипокинеза или перегрузки правого желудочка по данным эхокардиографии (ЭхоКГ) Дилатация правого желудочка по данным спиральной КТ Подъем BNP или NT-proBNP Повышенное давление в правом желудочке при его катетеризации Маркеры повреждения миокарда Положительные сердечные тропонины T и I Клинические маркеры можно определить достаточно быстро (у постели больного), что позволяет разделить риск ТЭЛА на высокий и невысокий. ТЭЛА высокого риска создает реальную угрозу жизни больного итребует немедленного проведения диагностических и терапевтических мероприятий. Для этой цели может быть использован индекс PESI(см. раздел клиника). В отсутствие признаков высокого риска, стратификация его средней или низкой степени основывается на наличии (отсутствии) симптомов дисфункции правого желудочка или повреждения миокарда. Промежуточная степень риска диагностируется, если у пациента обнаружен хотя бы один из признаков дисфункции правого желудочка или повышение уровня миокардиальных тропонинов. Низкая степень риска определяется при отсутствии как признаков дисфункции правого желудочка, так и признаков повреждения миокарда. 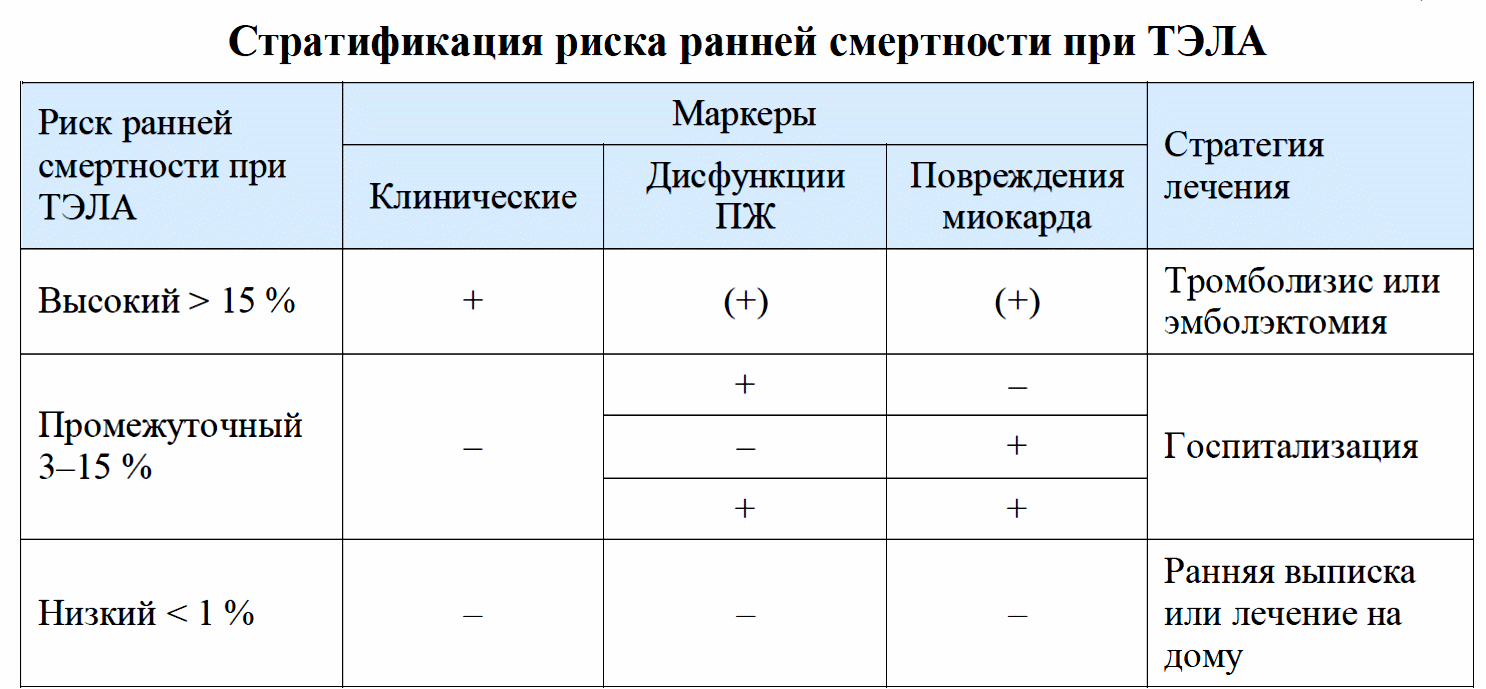 КЛИНИЧЕСКАЯ КАРТИНА ТЭЛА Клиническая картина ТЭЛА весьма разнообразна, поскольку зависит не только от калибра обтурированного тромбом сосуда, но и от времени, прошедшего после эмболии. В момент эмболии и непосредственно после нее доминируют симптомы гемодинамических расстройств, позже на первый план могут выйти симптомы, связанные с развитием инфаркта легкого и его бронхогенным инфицированием (инфарктная пневмония). Тем не менее, можно выделить несколько типичных вариантов клинической картины ТЭЛА. Внезапная смерть обычно наступает на фоне физического напряжения, нередко дебютирует остановкой дыхания и резким цианозом верхней половины тела. При этом на ЭКГ некоторое время сохраняется синусовый или иной гемодинамически эффективный ритм (электромеханическая диссоциация). Обморок развивается из-за выраженного, но кратковременного нарушения гемодинамики, обусловленного появлением механического препятствия кровотоку по легочной артерии или пароксизмом гемодинамически значимой аритмии, спровоцированной резким увеличением нагрузки на правый желудочек. В послеобморочном периоде самочувствие и состояние пациента могут полностью нормализоваться, но чаще сохраняются признаки обусловленных ТЭЛА гемодинамических расстройств — шок или артериальная гипотензия, одышка, загрудинная боль, тахикардия. Шок при ТЭЛА является обструктивным, поскольку связан с ограничением притока крови к левому желудочку (обструкция путей притока на уровне легочной артерии). При обструктивном шоке любой этиологии (ТЭЛА, тампонада сердца, инфаркт правого желудочка) не бывает признаков застоя крови в легких, но могут выявляться признаки высокого центрального венозного давления —набухание шейных вен, увеличение и болезненность печени. Приступ удушья часто становится основным клиническим проявлением ТЭЛА. Удушье не сопровождается изменением аускультативной картины в легких («тихая одышка») и не усиливается в горизонтальном положении тела, что позволяет больному лежать. Как правило, отмечается выраженная тахикардия и артериальная гипотензия. Загрудинные боли могут возникнуть при растяжении легочной артерии из-за резкого повышения давления в ней или быть следствием нарушения коронарного кровотока, обусловленного снижением давления ваорте. По своему характеру боли при ТЭЛА не отличаются от таковых при остром коронарном синдроме, что может стать причиной диагностических ошибок, тем более, что изменения на ЭКГ при ТЭЛА и нижнем инфаркте миокарда очень похожи. Кашель, кровохарканье, плевральные боли и повышение температуры тела могут появиться в течение первых-вторых суток после ТЭЛА, если она привела к развитию инфаркта легкого. При целенаправленном опросе нередко удается выяснить, что появлению указанных симптомов предшествовал эпизод одышки, резкой слабости, загрудинных болей и т.п. Для определения клинической вероятности ТЭЛА разработаны специальные шкалы, в частности, модифицированная Женевская шкала, позволяющая оценить вероятность ТЭЛА у конкретного пациента как низкую (10 %), среднюю (30 %) или высокую (65 %). Результаты оценки клинической вероятности ТЭЛА влияют на дальнейшую диагностическую стратегию и тактику лечения.  Помимо результатов оценки клинической вероятности ТЭЛА тактику её лечения предопределяет определение риска ранней смерти ( в течение 30 дней). Индекс PESI (Pulmonary Embolism Severity Index) позволяет определить тяжесть состояния и 30-дневный риск смерти при ТЭЛА. ДИАГНОСТИКА ТЭЛА ВЫСОКОГО РИСКА Шок или артериальная гипотензия могут иметь очевидную причину, такую, например, как диагностированный инфаркт миокарда, тяжелая травма или массивное наружное кровотечение. При шоке неясной этиологии ТЭЛА входит в число наиболее вероятных причин его развития, особенно, если у пациента отмечаются признаки повышения центрального венозного давления. Кроме ТЭЛА причиной развития шока может быть недиагностированный инфаркт миокарда, клапанные дисфункции, тампонада сердца, расслаивающая аневризма аорты и гиповолемия, связанная с внутренним кровотечением или депонированием крови в венозном русле. 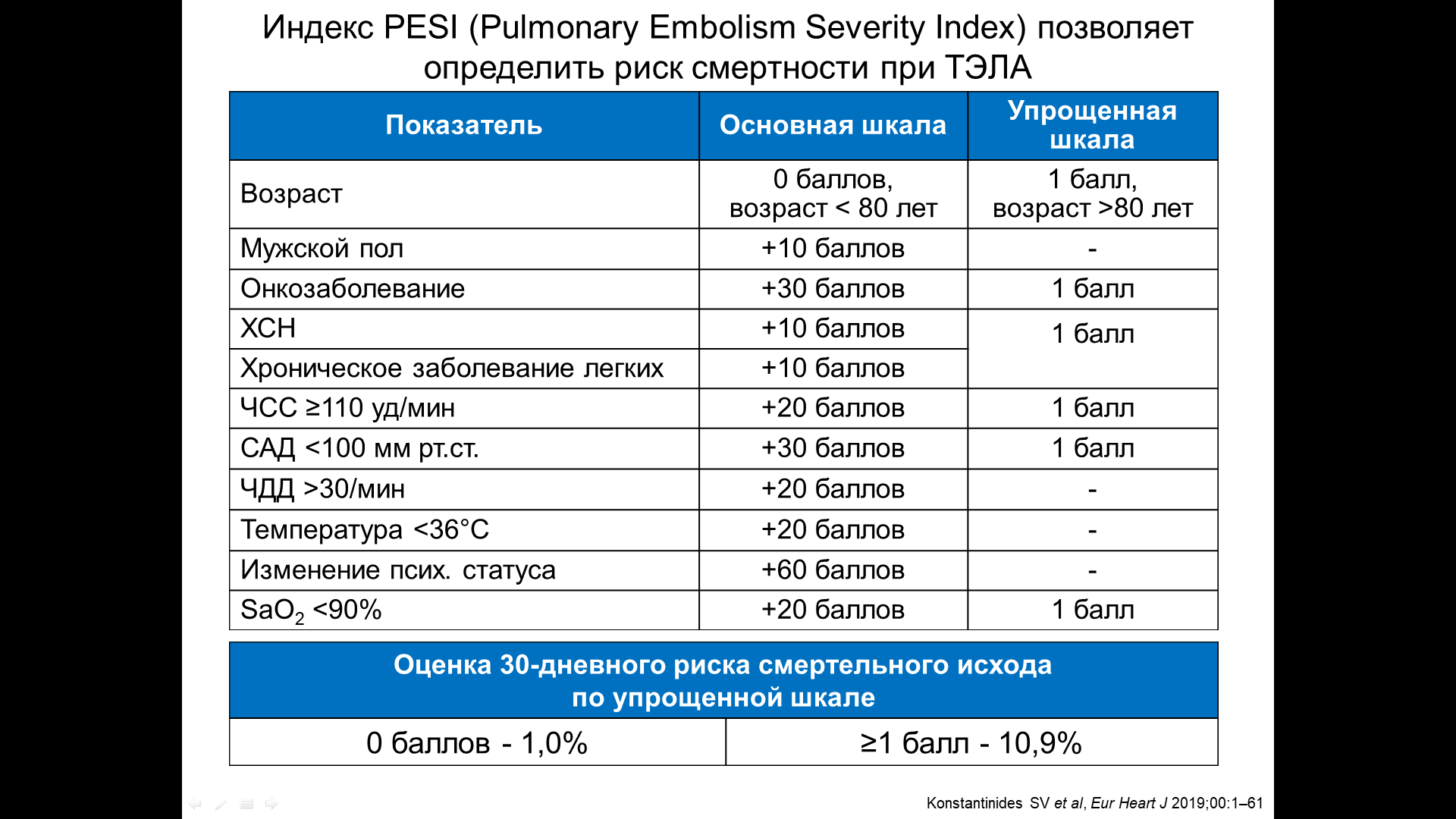 Все кардиальные причины шока могут быть выявлены с помощью ЭхоКГ,что диктует необходимость ее незамедлительного проведения при шоке неизвестной этиологии. При ЭхоКГ у всех больных с ТЭЛА высокого риска выявляется хотя бы один из признаков перегрузки правого желудочка: Тромбоз правых отделов сердца Диастолический размер правого желудочка в парастернальной позиции более 30 мм или соотношение размеров правого и левого желудочков более 1 Систолическое сглаживание межжелудочковой перегородки Признаки перегрузки правого желудочка высокочувствительны, но малоспецифичны. Их отсутствие у больного с шоком позволяет уверенно исключить ТЭЛА из числа причин гемодинамических расстройств. Однако выявление признаков перегрузки правого желудочка не дает полной уверенности в том, что именно ТЭЛА стала причиной развития шока или гипотонии. В этом случае следует провести компьютерную ангиопульмонографию (КТАПГ), а при отсутствии такой возможности — чреспищеводную ЭхоКГ, при которой также возможно обнаружить тромбы в легочной артерии. Если эти исследования недоступны, то решающим аргументом в пользу ТЭЛА может стать выявление ТГВ при УЗИ вен нижних конечностей. При невозможности проведения указанных выше исследований результаты ЭхоКГ могут считаться достаточным основанием для диагностики ТЭЛА. ДИАГНОСТИКА ТЭЛА НЕВЫСОКОГО РИСКА ТЭЛА невысокого риска можно заподозрить практически при любом немотивированном ухудшении состояния пациента, не приведшем к развитию артериальной гипотензии или шока. Однако вероятность того, что подозрение на ТЭЛА окажется верным, существенно варьирует в зависимости от особенностей конкретной клинической ситуации. ДИАГНОСТИЧЕСКИЕ СТРАТЕГИИ. Высокая клиническая вероятность ТЭЛА является показанием к проведению КТАПГ, позволяющей визуализировать тромб в легочных артериях вплоть до субсегментарного уровня. Выявление тромба на сегментарном или более высоком уровне делает диагноз ТЭЛА практически несомненным. Выявление тромба на субсегментарном уровне не позволяет считать ТЭЛА доказанной. В такой ситуации целесообразно провести УЗИ вен нижних конечностей и в случае выявления ТГВ выставить диагноз ТЭЛА. Если же ТГВ при УЗИ не будет выявлен, то вопрос о наличии или отсутствии ТЭЛА остается открытым. В принципе, он может быть решен с помощью ангиопульмонографии, однако, целесообразность такого исследования вызывает сомнения, поскольку не ясно, имеет ли смысл лечить субсегментарную ТЭЛА в отсутствие ТГВ. Отрицательный результат КТАПГ не позволяет отвергнуть ТЭЛА при ее высокой клинической вероятности. В этом случае следует провести УЗИ вен нижних конечностей и при выявлении ТГВ считать диагноз ТЭЛА доказанным, несмотря на отсутствие его рентгенологического подтверждения. При отрицательном результате УЗИ подтвердить или отвергнуть наличие ТЭЛА можно только с помощью ангиопульмонографии. 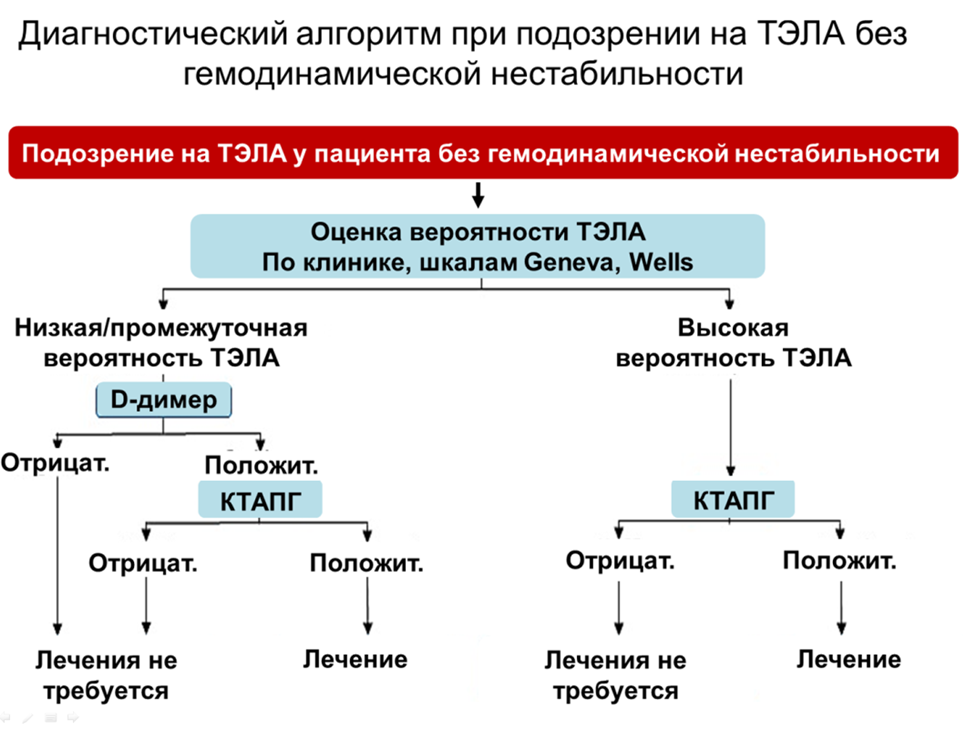 Невысокая, то есть низкая или средняя клиническая вероятностьТЭЛА служит показанием к определению в крови уровня D-димера- продукта расщепления связанного фибрина. Отрицательный результат (D-димер ниже 500 мг/л) высокочувствительного D-димер теста позволяет уверенно исключить ТЭЛАпри ее невысокой клинической вероятности. Отрицательный результат D-димер теста с умеренной чувствительностью указывает на отсутствие ТЭЛА только при ее низкой клинической вероятности. При средней клинической вероятности ТЭЛА и отрицательном D-димер тесте умеренной чувствительности дальнейшее. Положительный результат D-димер теста не может служить основанием для диагностики ТЭЛА, поскольку повышение содержания D-димера в крови отмечается при очень многих заболеваниях, включая онкологические, воспалительные и инфекционные, а также некротические процессы и расслоение аорты. Поэтому при положительном результате D-димер теста больному с невысокой вероятностью ТЭЛА необходимо провести КТАПГ. Выявление тромба на сегментарном или более высоком уровне при средней клинической вероятности ТЭЛА позволяет считать этот диагноз верифицированным. Если клиническая вероятность ТЭЛА низкая или тромбу больного с невысокой клинической вероятностью ТЭЛА выявлен на субсегментарном уровне, то диагностическая ситуация остается неопределенной. В таком случае решающим аргументом в пользу ТЭЛА может стать выявление ТГВ при УЗИ. Отрицательный результат КТАПГ у больных с невысокой вероятностью ТЭЛА позволяет уверенно отвергнуть этот диагноз. Диагноз ТЭЛА невысокого риска можно считать обоснованным в случае выявлении ТГВ при УЗИ. Следует отметить, что единственным достоверным диагностическим критерием ТГВ служит неполная компрессия вены во время УЗИ, прямо указывающая на наличие тромба. Надежность других показателей кровотока пока не доказана. При подозрении на ТЭЛА достаточно использовать четыре стандартные проекции УЗИ вен нижних конечностей (паховые области и подколенные впадины), однако дополнительное исследование дистальных сосудов повышает диагностическую эффективность метода. Однако отрицательный результат исследования не позволяет исключить ТЭЛА. В этом случае все равно возникает необходимость выполнения D-димер теста (см. выше). Стратификация риска ранней смерти на промежуточный (3–15 %) и низкий (менее 1 %) проводится по данным эхокардиографического исследования и результатам определения сердечных тропонинов. При наличии признаков перегрузки правого желудочка и/или повреждения миокарда риск расценивается как промежуточный, в противном случае, как низкий. |
