Тэла. Учебнометодическое пособие для обучающихся Контрольные вопросы Эпидемиология. Факторы риска тэла
 Скачать 2.16 Mb. Скачать 2.16 Mb.
|
|
Алгоритм подбора дозы варфарина (таблетки по 2,5 мг) Первые два дня — по 2 таблетки вечером после еды3-й день Утром определить МНО: < 1,5 Увеличить суточную дозу на ½ таблетки. 1,5–2,0 Увеличить суточную дозу на ¼ таблетки. 2,0–3,0 Оставить суточную дозу без изменений 3,0–4,0 Уменьшить суточную дозу на ¼ таблетки. > 4,0 Пропустить 1 прием, суточную дозу уменьшить на ½ таблетки. Через 1–2 дня определить МНО и действовать по алгоритму 3-го дня. Если подбор дозы занимает более 5 дней, то МНО определять 1 раз в 2 дня и корректировать дозу по алгоритму 3-го дня. При получении двух последовательных значений МНО, находящихся в целевом диапазоне, следующее измерение следует провести через неделю, а в дальнейшем МНО измеряется 1 раз в 4 недели. Необходимость регулярного контроля МНО связана с тем, что на его антикоагулянтное действие оказывает влияние множество факторов, в частности, прием лекарственных препаратов и особенности питания пациента. Особую опасность представляет избыточная гипокоагуляция, которая может стать причиной развития кровотечения, в том числе, угрожающего жизни пациента. Новые пероральные антикоагулянты - дабигатран (Прадакса), ривароксабан (Ксарелто) и апиксабан (Эликвис) не уступают варфарину по эффективности профилактики тромбоэмболических осложнений у больных неклапанной фибрилляцией предсердий, но в отличие от последнего, обеспечивают гипокоагуляцию сразу после первого приема препарата и не требуют лабораторного контроля за свертываемостью крови. Установка кава-фильтра для профилактики ТЭЛА. Рутинное использование кава-фильтра не рекомендуется. Может использоваться, когда антикоагулянты абсолютно противопоказаны, а риск рецидива ТЭЛА высокий. Нет данных, поддерживающих рутинное применение при свободно флотирующем проксимальном ТГВ. Планируемый тромболизис – не показание к профилактической установке. 8. Тесты для контроля: 1. К сильным предрасполагающим факторам риска развития ТЭЛАотносятся: A) беременность B) постельный режим более 3 дней C) онкологические заболевания D) протезирование тазобедренного или коленного сустава. 2. К умеренным предрасполагающим факторам риска развития ТЭЛА относятся: A) переломы нижних конечностей B) инфаркт миокарда в предыдущие 3 месяца C) сахарный диабет D) хроническая сердечная недостаточность. 3. К слабым предрасполагающим факторам риска развития ТЭЛА относятся: A) лапароскопическая операция B) прием оральных контрацептивов C) онкопатология D) послеродовый период. 4. При ТЭЛА на высокий риск летального исхода могут указывать все признаки, кроме одного: A) шок B) признаки перегрузки правого желудочка при ЭхоКГ C) положительный результат Д-димер теста C) положительный результат тропонинового теста. 5. При ТЭЛА на низкий риск летального исхода могут указывать все признаки, кроме одного: A) отрицательный результат Д-димер теста B) отсутствие шока или артериальной гипотензии C) отрицательный результат тропонинового теста D) отсутствие признаков перегрузки правого желудочка на ЭхоКГ. 6. У гемодинамически стабильного пациента с подозрением на ТЭЛА с высоким риском летального исхода следует незамедлительно выполнить: A) КТ ангиопульмонографию B) эхокардиографическое исследование у постели больного C) высокочувствительный Д-димер тест D) тропониновый тест. 7. Эхокардиографическим признаком острой перегрузки правого желудочка при ТЭЛА не является: A) гипертрофия стенки правого желудочка B) диастолический размер правого желудочка более 30 мм C) соотношение размеров правого и левого желудочков более 1 D) систолическое сглаживание межжелудочковой перегородки. 8. Критерием гемодинамической нестабильности, связанной с ТЭЛА, не является: A) остановка сердечной деятельности с реанимацией B) шок C) падение АД на ≥ 40 мм рт. ст., продолжающееся более 15 минут D) сепсис. 9. Маркером повреждения миокарда при ТЭЛА является A) подъем уровня BNP или NT-proBNP B) дилатации правого желудочка поданным эхокардиографии (ЭхоКГ) C) положительные сердечные тропонины T и I D) подъем уровня Д-димера. 10. При высокой клинической вероятности ТЭЛА и недоступности компьютерной томографии следует незамедлительно провести: A) ультразвуковое исследование сосудов нижних конечностей B) эхокардиографическое исследование C) высокочувствительный Д-димер тест D) тропониновый тест. 11. При невысокой клинической вероятности ТЭЛА и недоступности компьютерной томографии следует в первую очередь провести: A) ультразвуковое исследование сосудо внижних конечностей B) эхокардиографическое исследование C) высокочувствительный Д-димер тест D) тропониновый тест. 12. При невысокой клинической вероятности ТЭЛА отрицательный результат Д-димер теста: A) подтверждает диагноз ТЭЛА B) исключает диагноз ТЭЛА C) не имеет диагностического значения. 13. При невысокой клинической вероятности ТЭЛА положительный результат Д-димер теста: A) подтверждает диагноз ТЭЛА B) исключает диагноз ТЭЛА C) является показанием для выполнения компьютерной томографии. 14. Показанием к тромболизису или эмболэктомии при ТЭЛА служит: A) шок или артериальная гипотензия B) признаки перегрузки правого желудочка C) положительный результат Д-димер теста D) положительный результат тропонинового теста. 15. Абсолютным противопоказанием к тромболизису при ТЭЛА не является: A) когда-либо перенесенный геморрагический инсульт B) ишемический инсульт в течение последних 6 месяцев C) транзиторная ишемическая атака в течение последних 3 месяцев D) инсульт неизвестного характера в анамнезе 16. Какое утверждение об установке кава-фильтр для профилактики ТЭЛА неверно? A) рутинное использование не рекомендуется B) показана при абсолютных противопоказаниях к антикоагулянтам C) показана 17. Для лечения ТЭЛА с низким риском ранней смерти можно использовать все, кроме: A) тромболитики B) нефракционированный гепарин C) низкомолекулярные гепарины D) дабигатран, апиксабан, ривароксабан 18. Для длительной профилактики рецидивов ТЭЛА можно использовать все, кроме: A) варфарин B) дабигатран, апиксабан, ривароксабан C) нефракционированный гепарин 19. Прием пероральных антикоагулянтов для длительной профилактики рецидивов следует продолжать не менее: A) 3 недель B) 1 месяца C) 3 месяцев D) 6 месяцев 20. При использовании варфарина для длительной профилактики рецидивов ТЭЛА целевое значение МНО должно быть в пределах6 A) 1,5 - 2,0 B) 2,0 - 2,5 C) 2,5 - 3,0 D) 3,0 - 3,5. 9. Ситуационные задачи. Задача№1. У роженицы М. 35 лет, в послеродовом периоде появились сильные боли в грудной клетке, резкая одышка смешанного характера, потеряла сознание. Объективно: общее состояние тяжелое, кожа холодная, влажная. отмечается цианоз лица. ЧДД до 30 в 1 минуту. При аускультации дыхание в правой половине грудной клетки резко ослаблено, единичные сухие хрипы, в нижних отделах незвучные мелкопузырчатые хрипы. Шейные вены набухшие, пульс ритмичный 100 в 1 минуту. АД - 90/60 мм рт. ст. Сердечные тоны приглушены, расщепление второго тона над легочной артерией. Живот мягкий безболезненный. В ОАК: эр. - 4,5х1012/л, Нв - 135 г/л, СОЭ - 15 мм/час, лейкоциты - 9,5х1012/л, п - 2%, с - 65%, э - 2%, м - 10%, л - 21%. Время свертывания - 4 мин., ЛДГ - 4,2 мкмоль/ч/л. В ОАМ: цвет соломенно-желтый, реакция кислая, уд. вес - 1016, лейкоциты - 1-2 в п/зр., эп. клетки - 1-2 в п/зр. Вопросы 1. Установить предварительный диагноз. 2. Определите клиническую вероятность предполагаемого заболевания по модифицированной Женевской шкале. 3. Оцените состояние гемодинамики. 4. Оцените риск раннего летального исхода 5. Учитывая состояние гемодинамики, какое исследование следует незамедлительно выполнить у постели пациентки? 6. Какой результат исследования вы ожидаете получить? 7. Определить тактику лечения пациентки. Задача №2 У женщины М. 39 лет через день после длительного авиаперелета внезапно появились боли в грудной клетке, резкая одышка, потеряла сознание. Регулярно принимает гормональные противозачаточные препараты. Страдает ожирением. Три года назад перенесла тромбофлебит левой голени. Объективно: Общее состояние тяжелое, сознание присутствует, отмечается сине-багровый цианоз верхней части тела, кожа влажная, холодная, избыточный вес. Дыхание поверхностное до 32 в одну минуту. При аускультации дыхание ослаблено, средне- и мелкопузырчатые незвучные хрипы над всей поверхностью легких. Шейные вены набухшие, пульс нитевидный 112 уд/мин, тоны сердца глухие. Артериальное давление 90/40 мм рт.ст. Живот увеличен, пальпации не доступен. Вопросы 1. Установить предварительный диагноз. 2. Укажите факторы риска и определите клиническую вероятность предполагаемого заболевания по модифицированной Женевской шкале. 3. Оцените состояние гемодинамики. 4. Оцените риск раннего летального исхода 5. Учитывая состояние гемодинамики, какое исследование следует незамедлительно выполнить у постели пациентки? 6. Какой результат исследования вы ожидаете получить? 7. Определить тактику лечения пациентки. 8. В случае благоприятного исхода дайте рекомендации по профилактике Задача №3 Больная Т. 35 лет, офис-менеджер, доставлена бригадой скорой медицинской помощи в приемное отделение городской больницы в связи с внезапно начавшимся приступом одышки смешанного характера, сердцебиением, колющей болью в прекардиальной области, головокружением и общей слабостью. В анамнезе отмечено, что за 5 суток до приступа одышки у больной появились мягкий отек правой нижней конечности от стопы до паховой складки, незначительный цианоз и умеренная болезненность конечности. В последующем указанные симптомы сохранялись, пыталась лечиться самостоятельно, используя различные мази с антибиотиками и спиртовые компрессы. Настоящий приступ одышки возник впервые в конце продолжительного рабочего дня на фоне полного благополучия. Из анамнеза жизни известно, что пациентка работает в офисе и проводит большую часть времени в положении сидя, ведет малоподвижный образ жизни, курит, применяет комбинированные оральные контрацептивы. Объективно: состояние тяжелое. Кожа и видимые слизистые бледные, чистые, видимая пульсация шейных вен. Отмечается отек правой нижней конечности, мягкий и теплый наощупь, распространяющийся от уровня стопы до верхней трети бедра со слабо выраженным цианозом, умеренной болезненностью при пальпации и сохраненной пульсацией на артериях стопы, подколенной и общей бедренной артериях. Суставы без патологии. Грудная клетка правильной формы. Перкуторно над легкими ясный легочный звук. Дыхание везикулярное, хрипов нет, частота дыхания - 25 в минуту. Пульс одинаковый на обеих лучевых артериях, слабого наполнения, 110 в минуту, АД - 90/65 мм рт. ст. Акцент II-тона в точке выслушивания клапана легочной артерии. Шумов нет. Живот симметричный, мягкий, безболезненный во всех отделах при поверхностной и глубокой пальпации. Печень выступает из-под реберной дуги на 1 см. Симптом поколачивания отрицательный. Индекс массы тела более 31 кг/м2. Субфебрилитет. Э 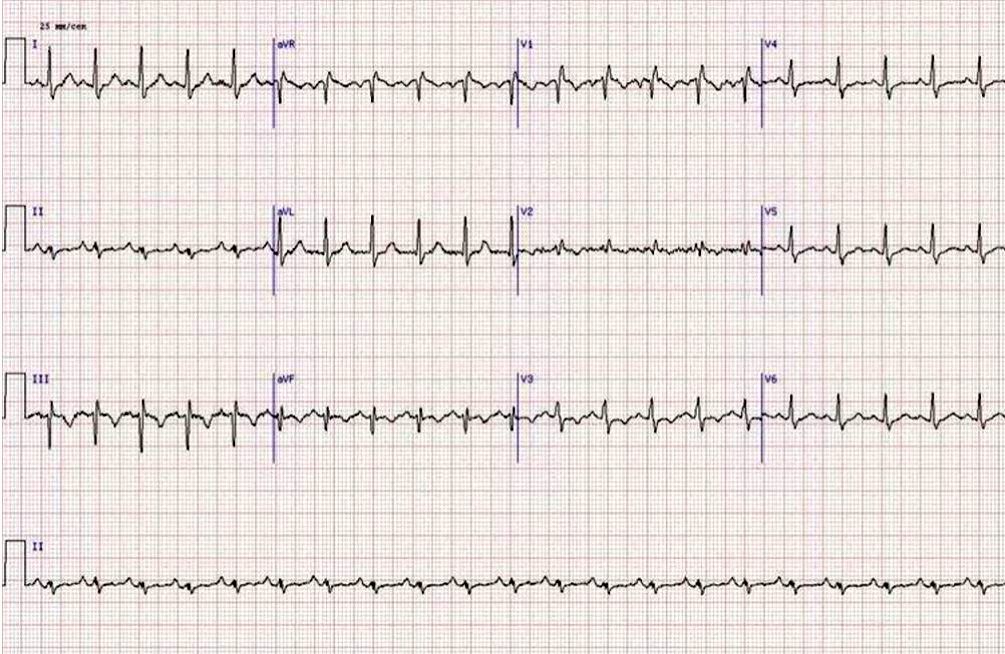 КГ пациентки Т., 35 лет При лабораторных и инструментальных исследованиях выявлены следующие данные. Общий анализ крови: гемоглобин - 130 г/л, эритроциты - 4,1×1012/л, лейкоциты - 5,7×109/л, эозинофилы - 1%, палочкоядерные нейтрофилы - 10%, сегментоядерные нейтрофилы - 50%, лимфоциты - 35%, моноциты - 4%; СОЭ - 24 мм/ч. Общий анализ мочи: соломенно-желтая, прозрачная, рН кислая, удельный вес - 1010, эпителий – 2-4 в поле зрения, эритроциты, цилиндры, соли не определяются.Биохимическое исследование крови: билирубин общий - 12,8 мкмоль/л, креатинин - 0,093 ммоль/л, глюкоза – 6,9 ммоль/л, холестерин – 6,2 ммоль/л, калий - 3,7 ммоль/л, общий белок - 75 г/л, фибриноген – 8,2 г/л, СРБ – 25 мг/л. Р 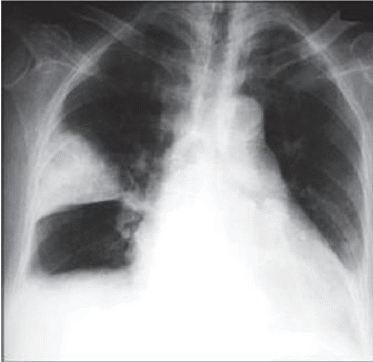 ентгенография органов грудной клетки пациентки Т., 35 лет Вопросы 1. Выделите синдромы, определите ведущий. 2. Интерпретируйте представленную электрокардиограмму. 3. Сформулируйте диагноз. 4. Составьте план дополнительных обследований. 5. Назначьте лечение. Задача №4 Ситуационная задача 59 Больной 52 лет 3 день после операции аппендэктомии. При попытке подняться с постели внезапно появилась одышка, сухой кашель, давящая боль по всей передней поверхности грудной клетки, резкая общая слабость, через сутки присоединилось кровохаркание. Объективно: состояние средней тяжести, цианоз, набухание шейных вен. В легких дыхание везикулярное, хрипов нет. Частота дыхательных движений (ЧДД) – 36 в минуту. Тоны сердца приглушены, ритм правильный, акцент 2 тона на легочной артерии. ЭКГ: правограмма, глубокий зубец S в I отведении, зубец Q в III отведении, глубиной 1/3 зубца R и продолжительностью 0,02 секунды. Депрессия сегмента SТ и отрицательный зубец Т в V1–V3 отведениях, высокие зубцы Р в стандартных отведениях. Вопросы 1. Поставьте наиболее вероятный диагноз. 2. Какие методы исследования необходимы в данном случае? 3. Какое лечение следует назначить данному больному? 4. С какими заболеваниями следует провести дифференциальный диагноз? 5. Какие симптомы являются обязательными для данного заболевания? . Рекомендуемая литература: 1. Верткин А.Л., Наумов А.В., Кнорринг Г.Ю. Лечение пациентов с болью и коморбидной патологией. Рус. мед. журн. 2016; 25: 1683–86. / Vertkin A.L., Naumov A.V., Knorring G.Yu. Lechenie patsientov s bol'yu i komorbidnoi patologiei. Rus. med. zhurn. 2016;25: 1683–86. [in Russian] 2. Ивашкин В.Т., Шептулин А.А. Боли в животе. М.: Медпресс-Информ, 2012. / Ivashkin V.T., Sheptulin A.A. Boli v zhivote. M.: Medpress-Inform, 2012. [in Russian] 3. Ивашкин В.Т., Лапина Т.Л. Гастроэнтерология. Национальное руководство. Краткое издание. ГЭОТАР-Медиа. 2013. 480 с. 4. Гостищев, В. К. Общая хирургия : учеб. для студентов медицинских вузов / В. К. Гостищев. - 5-е изд., перераб. и доп. - М. : ГЭОТАР-Медиа, 2013. - 728 с. 24 5. Гостищев В. К. Общая хирургия [Электронный ресурс]: учеб. / В. К. Гостищев. - 5-е изд., перераб. и доп. - М. : ГЭОТАР-Медиа, 2015. – Режим доступа: http://www.studentlibrary.ru/book/ISBN9785970432143.html 6. Клинические рекомендации (протокол) по оказанию скорой медицинской помощи при остром животе. Утверждены на заседании Правления общероссийской общественной организации «Российское общество скорой медицинской помощи» 23 января 2014 г. в г. Казани 7. Боль в животе. Клинические рекомендации Приняты на IV Конгрессе врачей первичного звена здравоохранения Юга России, IX Конференции врачей общей практики (семейных врачей) Юга России 7 ноября 2014 г. г. Ростов-на-Дону Москва‒Санкт-Петербург‒ Ростов-на-Дону 8. Тарасова Л.В., Трухан Д.И. «Острый живот» в практике врача-терапевта. Справочник поликлинического врача. 2014; 2: 51–5. / Tarasova L.V., Trukhan D.I. “Ostryi zhivot” v praktike vracha-terapevta. Handbook for Practitioners Doctors. 2014; 2: 51–5. [inRussian] Антисекреторная терапия в гастроэнтерологии: руководство/ Н. Н. Дехнич, С. Н. Козлов. - М.: Гэотар Медиа, 2009. - 128 с. 5. Гепатопротекторы: руководство/ С. В. Оковитый [и др.]. - М.: Гэотар Медиа, 2010. - 109 с Ивашкин В.Т., и др., Диагностика и лечение язвенной болезни у взрослых (Клинические рекомендации Российской гастроэнтерологической ассоциации, Российского общества колоректальных хирургов и Российского эндоскопического общества) / Ивашкин В.Т., Маев И.В., Царьков П.В., Королев М.П., Андреев Д.Н., Баранская Е.К., Бурков С.Г., Деринов А.А., Ефетов С.К., Лапина Т.Л., Павлов П.В., Пирогов С.С., Ткачев А.А., Трухманов А.С., Федоров Е.Д., Шептулин А.А /Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2020;30(1):49–70. https://doi.org/10.22416/1382-4376-2020-30-1-49-70. Лекарственные растения в гастроэнтерологии: руководство по клинической фитотерапии/ В. Ф. Корсун, К. А. Пупыкина, Е. В. Корсун. - М.: Практическая медицина, 2008. - 458 с. Приказ Министерства здравоохранения Российской Федерации от 9 ноября 2012 г.№ 773н "Об утверждении стандарта специализированной медицинской помощи при язвенной болезни желудка, двенадцатиперстной кишки" Клинические рекомендации по диагностике и лечению опухолей (взрослые) Ассоциация онкологов России 2018 АОР "Рак желудка" (утв. Минздравом России) http://oncologyassociation.ru/docs/recomend/may2015/13vz-rek.pdf Клинические рекомендации по диагностике и лечению опухолей (взрослые) Ассоциация онкологов России 2020АОР Рак пищевода и кардии https://endoexpert.ru/dokumenty-i-prikazy/utverzhdennye-klinicheskie-rekomendatsii-rak-pishchevoda-i-kardii-deystvushchie-2020-g/ Злокачественные опухоли / Российское общество клинической онкологии MALIGNANT TUMOURS Russian Society of Clinical Oncology том/ vol. 9 №3s2 • 2019 |
