Учебное пособие для студентов II курса благовещенск 2010г. Учебное пособие
 Скачать 6.68 Mb. Скачать 6.68 Mb.
|
|
Водолечение Водолечение (гидротерапия) – применение воды в лечебных и профилактических целях. При водолечении наряду с температурным фактором важное значение имеет и механический фактор – давление воды, ее движение. Ванны Ванны – водные процедуры, применяемые с гигиенической, лечебной и профилактической целью. Ванны бывают общие, когда в воду погружают все тело, и местные – при погружении части тела. Различают также полуванны – вода покрывает нужную часть тела до пояса; сидячие ванны – вода покрывает область таза, нижнюю часть живота и верхнюю часть бедер. Приготовление ванны. Ванну наполняют непосредственно перед ее приемом во избежание остывания. Количество воды определяется величиной ванны, объемом тела человека и степенью желаемого погружения. Для заполнения ванны водой пользуются смесителем. Если его нет, то во избежание скопления пара в ванной комнате сначала наливают холодную, а затем горячую воду. С помощью водного термометра (не вынимая его из воды) определяют температуру воды. При погружении в ванну больному под голову кладут полотенце, а к ногам – подставку (во избежание соскальзывания тела к ножному концу ванны и для предупреждения напряжения мышц и сохранения нужного положения). Запомните! При проведении процедуры необходимо следить за состоянием больного, если он бледнеет, появляется головокружение, озноб, резкое учащение пульса и дыхания, необходимо прекратить процедуру и вызвать врача. По температуре ванны различают следующим образом: холодные – 24-27оС, прохладные – 28-33оС, индифферентные (без ощущения тепла и холода) – 34-36оС, теплые – 37-39оС, горячие – 40оС и выше. Индифферентные и теплые ванны назначают при неврозах с повышенной возбудимостью (неврастения, бессонница), кожных заболеваниях, сопровождающихся зудом. Горячие ванны используют при хронических заболеваниях суставов, заболеваниях периферических нервов (радикулит, полиневрит), нарушениях обмена веществ (ожирение, подагра), приступах почечной колики. Прохладные ванны применяют при неврозах с угнетенным состоянием, апатией, плохим аппетитом. Продолжительность ванн: индифферентные и теплые – 10-15 мин, прохладные и горячие – 3-5 мин. По окончании ванны больной вытирается махровым полотенцем, затем обязателен отдых около 30 мин. Время приема ванн – индифферентных и теплых к концу дня, за час перед сном; прохладных и горячих в середине дня, через 2 ч после обеда. Кроме общих ванн, применяют полуванны. Они переносятся легче и применяются у ослабленных больных. Различают ручные и ножные ванны. Эти ванны применяются для воздействия на кости, стопы и прилегающие суставы. Техника их проведения весьма проста – больной погружает кисть или стопу в приготовленную воду. Ручные и ножные ванны бывают горячие (40-42оС), теплые (35-38оС) и холодные (10-12оС). Горячие и теплые ванны применяют при хронических заболеваниях мелких суставов кистей и стоп (их продолжительность 20-30 мин) с целью усиления кровообращения и рассасывающего эффекта. Холодные ванны показаны при острых воспалительных процессах, свежей травме (ушибе, растяжения связок и т. д.) в области кистей и стоп. Их продолжительность 5-10 мин. Сидячие ванны относятся к местным водолечебным процедурам. Холодные (10-15оС) кратковременные сидячие ванны назначают при вялости кишечника (атонических запорах), половой слабости, недержании мочи; теплые (37-38 оС) сидячие ванны продолжительностью 20-30 мин – при хронических воспалительных заболеваниях женских половых органов, геморрое, хроническом воспалении предстательной железы, горячие сидячие ванны (40-42оС) длительность 10-15 мин – при почечной колике. Сидячие ванны противопоказаны при острых воспалительных процессах, беременности, наклонности к маточным кровотечениям. Лекарственные ванны. Хвойные ванны за счет наличия в хвойном экстракте эфирных масел благоприятно влияют своим освежающим запахом на нервную систему и верхние дыхательные пути. Назначаются при неврозах с повышенной раздражительностью, гипертонической болезни I стадии. При использовании хвойного экстракта в виде порошка кладут 2 столовые ложки на ванну, жидкого хвойного экстракта – 100мг на ванну. Для приготовления крахмальной ванны используют крахмал из расчета 0,5-0,8 кг на ванну. Крахмал разводят в небольшом количестве холодной воды, тщательно размешивают и выливают в готовую ванну. Назначают крахмальные ванны при кожных заболеваниях, сопровождающихся зудом; экссудативном диатезе с целью противозудного и подсушивающего действия. Крахмальные ванны действуют обволакивающим образом, уменьшают раздражения кожи. Их применяют при температуре воды 36-37оС, длительность 30-40-60 мин. После ванны тело обсушивают мягким полотенцем или простыней. Для приготовления ванны с калия перманганатом в ванну, наполненную водой температурой до 36-38оС, добавляют 5% раствор калия перманганата (до появления розовой окраски). Продолжительность процедуры 5-10-15 мин, после чего больного обливают теплой водой. Применяют эти ванны главным образом при кожных заболеваниях, сопровождающихся гнойничковыми или мокнущими элементами, с целью дезинфицирующего действия и подсушивания. Лечебная физкультура Лечебная физкультура является важным компонентом в комплексном лечении хирургического больного. Ее нужно проводить в течение всего пребывания больного в стационаре, не прерывая даже в день операции, а только в некоторой степени изменяя ее форму. Основными формами лечебной физкультуры являются гигиеническая и лечебная гимнастика. День в хирургическом отделении начинается с гигиенической гимнастики, которая имеет в основном три задачи: оздоровительную, дисциплинирующую и лечебную. Гимнастика приучает больных к больничному режиму, повышает настроение. Под ее влиянием улучшается работа всех органов, исчезают обычные после сна застойные явления. Она способствует усилению обмена веществ, повышает тонус сердца, легких, желудочно-кишечного тракта, нервной системы. Особое значение имеет лечебная физкультура в послеоперационном периоде. Безукоризненно выполненная операция еще не дает гарантии благополучного исхода. Всякая хирургическая операция является сильным раздражителем для центральной нервной системы. Боль, интоксикация от всасывания продуктов распада вызывают ряд серьезных изменений в организме. При этом повышается температура, учащается пульс, падает аппетит, изменяется артериальное давление, нарушается функция желудочно-кишечного тракта. Во время операции происходит сильное раздражение парасимпатической нервной системы. Сокращение гладкой мускулатуры бронхов приводит к закрытию просвета бронхов и расстройству механизма дыхания, крово- и лимфообращения в дыхательных путях. В легких возникает застой крови и отек периальвеолярного пространства, что способствует развитию местного инфекционного процесса. С помощью лечебной физкультуры воздействуют на центральную нервную систему, способствуют повышению общего тонуса организма, улучшению крово-, лимфообращения и дыхания. До операции очень важно обучить больного правильному дыханию и проводить тренировку углубленного дыхания с целью использования навыка после операции. От сознательного отношения больного к занятиям лечебной гимнастикой во многом зависит успех лечения. Для того чтобы обучить больного правильному дыханию в лежачем положении, его нужно уложить на спину, отвести плечи несколько кзади и предложить сделать глубокий вдох, поднимая грудную клетку, а при выдохе опустить грудную клетку, сжимая ее плечами. Выдох следует делать через рот, складывая губы трубочкой. Такое упражнение больной должен делать через 2-4 ч после операции, повторяя его каждые 30 мин по 3-4 раза. Дыхательные упражнения выполняются самостоятельно и под контролем медицинской сестры. Очень важно до операции научить больного правильно откашливать мокроту. Для облегчения откашливания больной должен положить руку на место предполагаемого шва, согнуть ноги в коленях, сделать вдох и на выдохе откашляться. До операции больного надо также научить правильно, поворачиваться на бок, садиться на постели, вставать. Поворот на бок производится следующим образом: больному предлагают согнуть ноги в коленях и положить их в сторону предполагаемой операции; при этом рука противоположной стороны придерживает место будущей операции. Затем больной должен повернуть плечевой пояс в ту сторону, в которую положены колени, и сдвинуть таз назад. Для того чтобы сесть, больной должен повернуться на бок, как описано выше, затем подвинуть согнутые ноги ближе к краю постели и, опуская ноги, с помощью рук перейти в сидячее положение. Из этого положения больной встает с помощью медперсонала. Обучать этим приемам необходимо потому, что большинство больных начинают вставать сразу из положения лежа на спине, при этом мышцы живота напрягаются, вызывая сильные боли в ране. Больные, которые готовятся к операции на щитовидной железе, кроме правильного дыхания должны освоить положение на операционном столе: лежа на спине, подложить под лопатки валик, голову упереть на затылок, руки подложить под таз. В таком положении они должны лежать, начиная с 2-5 мин до 45-60 мин. Большое значение лечебная физкультура имеет в послеоперационном периоде. Методика лечебной физкультуры при каждом конкретном заболевании может заметно различаться. Она зависит в первую очередь от общего состояния больного, от индивидуальных особенностей организма, возраста и сопутствующих заболеваний. После операции больной не должен лежать все время неподвижно. Наоборот, доказано, что ранее назначение лечебной физкультуры имеет положительное значение для течения послеоперационного периода. Под влиянием физических упражнений меньше образуется спаек, быстрее заживает рана, послеоперационные рубцы становятся мягче, эластичнее и прочнее. Лечебная физкультура способствует устранению запора и задержки мочеиспускания, профилактике периферических тромбозов. Поэтому задачами лечебной физкультуры в послеоперационном периоде являются: - профилактика послеоперационных легочных осложнений и спаечных процессов; - стимулирование регенеративных процессов; - восстановление нормальной подвижности больного еще в процессе заживления раны. Лечебная физкультура показана большинству больных, противопоказаниями являются: общее тяжелое состояние больного (шок, коллапс, кровотечение); температура выше 37,5о; резкие боли в области операционной раны. Подъем температуры из-за воспалительного процесса в легких не является противопоказанием для проведения дыхательной гимнастики (1-3 дыхательных упражнения через каждые 30 мин). Лечебную физкультуру начинают со 2-го дня после операции, но в большинстве случаев первую процедуру можно проводить сразу же после того, как больной проснулся после наркоза. Мы приводим примерные комплексы упражнений, которые в зависимости от состояния оперированного можно индивидуализировать. Вначале надо использовать наиболее легкие упражнения в сочетании с глубоким дыханием и щажением области операции, в дальнейшем нагрузку можно постепенно увеличивать и усложнять соответственно состоянию больного. После операции на органах брюшной полости лечебная гимнастика в первые дни сводится к тренировке дыхания. В последующем проводятся упражнения, подготавливающие больного к переходу из одного положения в другое, причем вначале включаются упражнения, с которыми больной уже знаком и обучен в предоперационном периоде. Перед вставанием больного проводят упражнения с переходом из исходного положения лежа в положение сидя на постели, а затем стоя. Когда больные начинают ходить, нужно следить за их осанкой, так как нередко первое время они ходят согнувшись, придерживают область раны, тем самым препятствуя свободному расширению грудной клетки. После выписки из отделения больным рекомендуется продолжить занятия лечебной физкультурой дома. Десмургия Общие понятия исторические сведения о повязках Десмургия – это учение о повязках и методах их наложения. Слово «десмургия» произошло от греческих слов: desmos –повязка и ergos – дело. Из истории известно, что повязки начали применять еще в каменном веке. Чтобы остановить кровотечение и прикрыть полученную на охоте или в сражении рану, человек использовал все, что ему казалось полезным (траву, древесную кору и пр.). Древние египтяне владели техникой неподвижных повязок при переломах трубчатых костей. В трудах Гиппократа (IV век до н.э.) упоминается о применении повязок сухих, повязок, смоченных вином, раствором квасцов, а также о мазевых повязках (с различными сортами растительного масла). Древнеримский врач Цельс (I век до н.э.) использовал повязки, смоченные уксусом и закрепленные бинтами. Крупнейший представитель восточной медицины Авиценна (X-XI века) в труде «Канон врачебной науки» изложил учение о ранах, ожогах, переломах; он рекомендовал пользоваться давящей, а также отвердевающей повязками. Николай Иванович Пирогов еще в свое время отметил положительные дренирующие свойства повязки, наложенной на рану, и впервые применил гипсовую повязку на поле боя (1854). Английским хирургом Джозефом Листером (1867) в хирургическую практику была введена антисептическая (противогнилостная) повязка, пропитанная карболовой кислотой. Значительной вехой в хирургии является применение ваты и марли. Первым внедрил марлю в хирургическую практику Джозеф Листер (1871). В 1890-х годах в качестве перевязочного материала был предложен лигнин, обладающий очень хорошей всасывающей способностью. В 1885г. впервые в мире Н.А. Вельяминов предложил перевязочное средство в виде индивидуального перевязочного пакета (ИПП). В основу современной десмургии положены классические принципы, выработанные к концу XIX столетия, и в настоящее время наиболее распространенными продолжают оставаться бинтовые повязки. Понятие о повязке Повязка – это перевязочный материал, пропитанный лекарственным веществом или без него и закрепленный на поврежденном участке тела с лечебной целью на необходимое время. Повязка состоит из следующих элементов: - перевязочного материала: изделий из марли (тампоны, турунды, салфетки, шарики), ваты; - лекарственных веществ, которыми пропитывается перевязочный материал; - материала для закрепления повязки (бинт, марля, косынка, пластырь, клеол и др.). Основные современные перевязочные материалы В качестве перевязочного материала используют марлю и изделия из нее (шарики, тампоны, турунды, салфетки, бинты), вату (белую и серую), хлопковую и льняную ткань, лигнин. Марлю получают из рыхлой обезжиренной хлопчатобумажной ткани, способной всасывать жидкость. Из гигроскопичной марли изготавливают большие и малые салфетки, тампоны, турунды, шарики и бинты. Перед использованием перевязочный материал стерилизуют. Салфетки представляют собой квадратные куски марли разной величины, сложенные в несколько раз, с завернутыми внутрь краями (чтобы в рану не попали нитки). Салфетки, смоченные лекарственным веществом, прикладывают к ране с лечебной целью, а без лекарства – с защитной целью. Тампоны представляют собой длинные полоски марли различной ширины, также с завернутыми внутрь краями. Тампоны вводят в рану для остановки кровотечения или для улучшения оттока содержимого из раны. Турунды (разновидность тампонов) представляют собой длинные тонкие полоски марли с завернутыми внутрь краями. Турунды используют так же, как и тампоны, в небольших ранах. Марлевые шарики представляют собой небольшие кусочки марли с завернутыми внутрь краями, сложенные в виде 3-4-угольной пластинки или комочка. Марлевые шарики используют для обработки и осушения поверхности раны и обработки ее краев. Бинты – это скатанные полоски марли разной длины и ширины, служащие для закрепления повязки. Бинты также применяют для фиксации иммобилизирующих повязок (гипсовых, транспортных шин). Различают:
«Анатомическое» строение бинта
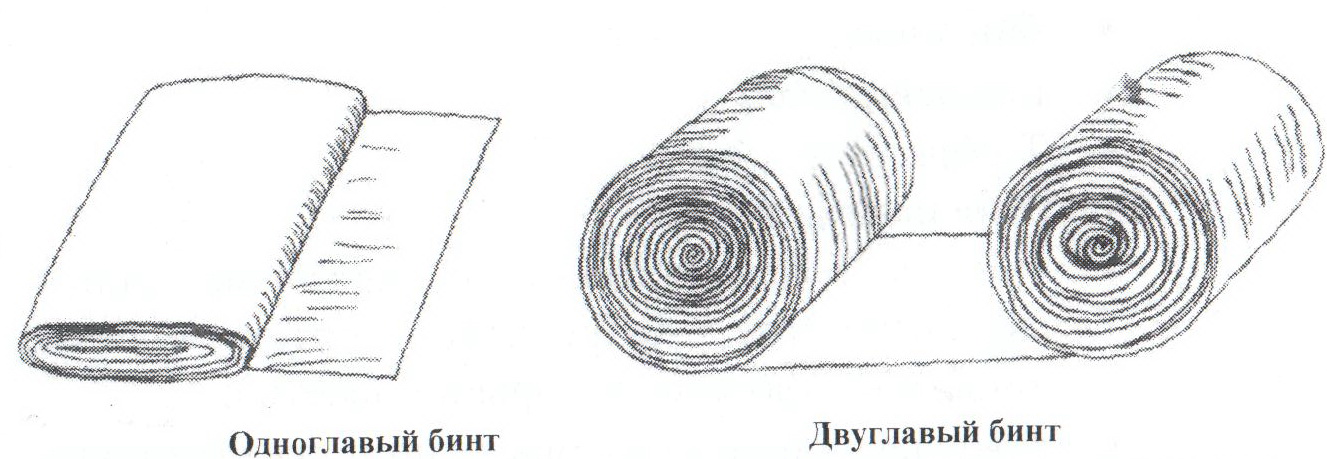 Вата – перевязочный материал, который готовится из хлопка. Вата бывает белая гигроскопичная, то есть обладает высокой всасывающей способностью, благодаря чему увеличивает поглощающие свойства повязки. Серая, или компрессная, вата негигроскопична – применяется в хирургии как мягкая подкладка при наложении шин и гипсовых повязок, а также как материал, задерживающий тепло (согревающий компресс). Лигнин – перевязочный материал, который готовят фабричным путем из древесины. Он обладает хорошей всасывающей способностью. Перевязочный материал должен обладать следующими свойствами:
В зависимости от характера повреждения или заболевания применяют различные повязки. |
