Учебное пособие. Пульмонология. Учебное пособие для студентов обнинск 2011 удк 616. 12035 ббк 54. 101 Р85 Печатается по решению центрального методического совета
 Скачать 1.27 Mb. Скачать 1.27 Mb.
|
|
ГЛАВА 2 ДАННЫЕ ОБЪЕКТИВНЫХ МЕТОДОВ ИССЛЕДОВАНИЯ 2.1. ОБЩИЙ ОСМОТР При общем осмотре необходимо обратить внимание на состояние больного. Тяжесть состояния больного - это интегральный показатель, оцениваемый по нарушению функционального состояния органов дыхания (по синдрому дыхательной недостаточности), сердечно-сосудистой системы (по синдрому легочного сердца и синдрому сердечной недостаточности) и интоксикации (по степени выраженности лихорадки, по поражению других органов и систем, чаще сердца, сосудов, печени, почек) и их сочетанию. - удовлетворительное состояние - отсутствуют признаки декомпенсации дыхательной и сердечно-сосудистой систем, интоксикация не выражена, поражение других органов и систем отсутствует; - состояние средней тяжести - имеются признаки дыхательной недостаточности II - III степени, недостаточности кровообращения, вследствие хронического легочного сердца, выражены признаки интоксикационно-воспалительного синдрома (лихорадка, слабость, ознобы), признаки поражения сердечно-сосудистой системы (тахикардия, снижение АД), печени (токсический гепатит), почек (лихорадочная протеинурия, нефротический синдром); - тяжелое состояние - легочная или легочно-сердечная декомпенсация, крайняя выраженность интоксикационно-воспалительного синдрома, развитие угрожающих жизни легочных и внелегочных осложнений. Сознание при заболеваниях легких чаще всего сохранено. Расстройства сознания в виде галлюцинаций, бреда могут наблюдаться при пневмонии у алкоголиков. Подавленность, апатия возникают на фоне выраженной гиперкапнии при бронхиальной астме, бронхитах, альвеолитах, раке легкого. Возможно развитие сопорозного состояния в тяжелых случаях крупозной пневмонии. Ступор и кома при заболеваниях легких встречаются редко. Положение: - активное положение больного характерно для острого бронхита, очаговой пневмонии; большинства диффузных заболеваний легких; - пассивное положение может занимать больной крупозной пневмонией, гангреной легкого; - вынужденное положение больной принимает для уменьшения или прекращения имеющихся у него болей, кашля, одышки. Положение с высоким головным концом называется ортопноэ. При легочном сердце ортопноэ связано с депонированием крови в венах нижних конечностей, при этом уменьшается масса циркулирующей крови, облегчается работа сердца, улучшается кровоснабжение головного мозга. Положение лежа на больном боку наблюдается при сухом плеврите. Уменьшение болей связано с ограничением движений плевральных листков. Положение лежа на здоровом боку при абсцессе легкого и бронхоэктазах вызывает усиление кашля и улучшение дренажа в связи с попаданием содержимого полости в бронхи. Положение стоя или сидя, крепко опираясь руками о край стола или стула со слегка наклоненной вперед верхней половиной туловища встречается при бронхиальной астме. Симптомы, выявляемые при осмотре лица, области головы и шеи у пульмонологических больных суммированы в таблице 2. Таблица 2 Симптомы, выявляемые при осмотре лица, области головы и шеи у пульмонологических больных и их причины
При хронических заболеваниях легких обращает на себя внимание изменение кожных покровов:
Прогрессирующее похудание могут быть признаками хронического воспалительного процесса при бронхоэктазах, хроническом абсцессе легких, туберкулезе легких или злокачественных опухолях. Длительный немотивированный субфебрилитет и слабость без выраженного похудания характерны для саркоидоза. У больных туберкулезом, раком легкого, бронхоэктатической болезнью вследствие длительной интоксикации подкожно - жировой слой недостаточно развит вплоть до кахексии. Отеки наблюдаются при декомпенсированном легочном сердце. Как правило, при острых заболеваниях органов дыхания, а так же при туберкулезе, отмечается увеличение лимфатических узлов преимущественно на стороне поражения. Саркоидоз, рак легкого, лимфогранулематоз и др. - сопровождаются генерализованной лимфаденопатией (увеличением многих групп лимфатических узлов). Осмотр конечностей позволяет обнаружить изменение пальцев в виде "барабанных палочек" - колбовидное утолщение концевых фаланг пальцев рук и ног, как правило, в сочетании с изменениями ногтей в виде "часовых стекол" вследствие трофических изменений тканей в дистальных отделах на фоне хронической дыхательной недостаточности и длительной интоксикации. Широкие утолщенные ногти ("часовые стекла") появляются при бронхоэктатической болезни, хроническом обструктивном бронхите, в результате хронической дыхательной недостаточности. Повышение температуры (лихорадка) при заболеваниях легких может быть обусловлено бактериальным или вирусным воспалением, либо являться проявлением опухолевой интоксикации. 2.2. ДЕТАЛЬНЫЙ ОСМОТР ГРУДНОЙ КЛЕТКИ ● Статический осмотр: Форма грудной клетки в норме соответствует конституциональному типу пациента. При заболеваниях легких, осложненных эмфиземой, наблюдается эмфизематозная грудная клетка. Ее признаками является увеличение передне-заднего размера грудной клетки и расширение межреберных промежутков. Такие изменения обусловлены увеличением воздушности и снижением эластичности легких. Легкие постоянно находятся как бы в фазе вдоха. В акте дыхания активно участвуют вспомогательные мышцы плечевого пояса и межреберные мышцы, обуславливающие втяжение межреберных промежутков. Форма грудной клетки может изменяться вследствие увеличения или уменьшения объема только одной половины грудной клетки. Эти изменения могут быть как временными, так и постоянными. Асимметрия грудной клетки с увеличением объёма ее одной половины наблюдается при выпоте в плевральную полость значительного количества жидкости (экссудат или транссудат), а также при наличии воздуха в плевральной полости (пневмоторакс). При этом на увеличенной половине отмечается сглаживание или выбухание межреберных промежутков, асимметричное расположение ключиц и лопаток и отставание при дыхании движения пораженной половины грудной клетки от движения здоровой. После ликвидации из плевральной полости воздуха или жидкости грудная клетка приобретает нормальную симметричную форму. Уменьшение объема половины грудной клетки происходит в результате развития плевральных спаек или полного заращения плевральной щели после длительно не рассасывающегося экссудативного плеврита, после операции удаления части или целого легкого, при уменьшении легкого в результате разрастания соединительной ткани (пневмосклероз, карнификация) после крупозной пневмонии, инфаркта легкого, абсцесса, туберкулеза, при спадении легкого или его доли в результате ателектаза, причиной которого являются рак бронха или закупорка бронха инородным телом. Грудная клетка при уменьшении одной половины в результате вышеперечисленных причин становится асимметричной. Плечо на стороне уменьшенной половины опущено. Ключица и лопатка расположены ни- же, движения их во время глубокого дыхания замедлены. Надключичные и подключичные ямки западают, межреберные промежутки уменьшены или вовсе не выражены. Иногда более сильное западение надключичной ямки на одной стороне зависит от уменьшения верхушки легкого за счет фиброза. ● Динамический осмотр: Определение типа дыхания также имеет значение для выявления патологических состояний со стороны бронхолегочной системы. В норме наиболее часто встречаются брюшной или диафрагмальный типы тип дыхания. Грудной тип может наблюдаться в норме у женщин, особенно регулярно использующих утягивающее белье и одежду, ограничивающие нормальное движение диафрагмы и передней брюшной стенки при дыхании. Смешанный тип дыхания часто встречается у лиц пожилого возраста. При патологии смешанный тип дыхания наблюдается у женщин при сухом плеврите, плевральных спайках, миозите и грудном радикулите в результате снижения сократительной способности межреберных мышц. Тогда дыхательные движения осуществляются при помощи диафрагмы. У мужчин смешанное дыхание встречается при слабом развитии мышц диафрагмы, при патологии органов брюшной полости. Дыхание в этом случае осуществляется за счет межреберных мышц. Частота дыхания у взрослого человека в покое составляет от 16 до 20 в минуту, во сне - до 12 - 14 в минуту. Учащение дыхания наблюдается при осложнении болезни легких синдромом дыхательной недостаточности, а также у здорового человека при физической нагрузке, эмоциях, после приема обильной пищи. Глубина дыхания в норме у взрослых (объём вдыхаемого воздуха) составляет от 300 до 900 мл, в среднем 500 мл. В зависимости от изменения глубины различают глубокое и поверхностное дыхание. Редкое поверхностное дыхание наблюдается при резком угнетении дыхательного центра, при выраженной эмфиземе, а также при сужении голосовой щели или трахеи. Глубоким и частым дыхание становится при лихорадке, анемии. Дыхание у здорового человека ритмичное. При патологических состояниях встречается аритмичное дыхание Биота, Чейн-Стокса, Грокка, что как правило, связано с нарушением мозгового кровообращения по различным причинам. 2.3. ПАЛЬПАЦИЯ ГРУДНОЙ КЛЕТКИ. Пальпация грудной клетки применяется для диагностики заболеваний органов дыхания и включает в себя следующие методы:
В норме грудная клетка упругая, эластичная, т.е. податливая. Нарушение эластичности грудной клетки возникает в виде повышения ее резистентности. Резистентность грудной клетки определяют по сопротивлению ее сдавлению в различных направлениях. Врач кладет ладонь одной руки на межлопаточное пространство чуть правее от позвоночника, а ладонь другой руки правее от грудины над местом расположения ребер. Обе ладони должны располагаться параллельно друг другу и на одном уровне. Толчкообразными движениями сдавливают грудную клетку в направлении рук навстречу друг к другу (в переднезаднем направлении). Затем аналогичным образом производят сдавление левее от грудины. После этого кладут ладони на симметричные участки боковых отделов грудной клетки и сдавливают ее в поперечном направлении. Повышенное сопротивление (ригидность) грудной клетки наблюдается при эмфиэеме легких, при выпотном плеврите, опухоли плевры, а также у пожилых.
Ощупывают ребра, межреберные промежутки и грудные мышцы. Локальная боль, выявляемая более чем в одном межреберье, но не на всем протяжении межреберных промежутков, усиливающаяся во время вдоха и при наклоне туловища в здоровую сторону и, ослабевающая при ограничении подвижности грудной клетки при сдавлении ее с обеих сторон ладонями, может быть вызвана сухим фибринозным плевритом. Иногда при пальпации можно определить вибрацию грудной стенки в результате появления побочных дыхательных шумов: шум трения плевры - при сухом плеврите, крепитация, определяемая над местом припухлости подкожной клетчатки - при подкожной эмфиземе.
Голосовое дрожание представляет собой возникающие при разговоре и ощущаемые пальпаторно колебания грудной клетки, которые передаются на нее с вибрирующих голосовых связок по столбу воздуха в трахее и бронхах. При определении голосового дрожания больной низким голосом повторяет слова, содержащие звук «Р» (например «трактор» или «тридцать три»). Врач в это время кладет ладони плашмя на симметричные участки грудной клетки над легочной тканью. В норме голосовое дрожание ощущается симметрично одинаковой силы, но несколько громче в верхних, и слабее в нижних отделах. Это связано с анатомическими особенностями легких - близким расположением главных бронхов к верхним отделам и меньшим количеством легочной ткани в области верхних долей легких. Ослабление голосового дрожания над всей поверхностью наблюдается у женщин и детей из-за высокого голоса, а так же у лиц с ожирением. Усиление голосового дрожания связано с патологией респираторных отделов легких, в результате уплотнения легочной ткани (пневмония, инфаркт легкого, туберкулез, компрессионный ателектаз) и при наличии полости в легком, заполненной воздухом и сообщающейся с бронхом. Локальное ослабление голосового дрожания возможно при скоплении в плевральной полости жидкости или газа, что препятствует проведению голоса на грудную клетку и при обтурационном ателектазе (закупорке бронха опухолью).
2.4. ПЕРКУССИЯ ЛЕГКИХ Общие правила перкуссии: 1.Положение врача и больного: врач находится справа, лицом к больному. 2.Палец-плессиметр прижимается плотно к коже. 3.Палец-модоточек перпендикулярен пальцу-плессиметру. 4. Правая рука расположена параллельно левой. 5.Наносится два отрывистых перкуторных удара. 6.Движения правой руки - только в лучезапястном суставе. 7. Руки врача должны быть теплыми. СРАВНИТЕЛЬНАЯ ПЕРКУССИЯ ЛЕГКИХ Цель сравнительной перкуссии: сравнение звуков над симметричными участками легких. Правила сравнительной перкуссии: 1. Сила удара - средняя (проникновение 6-7 см). 2. Перкуссия проводится по межреберьям. 3. При проведении перкуссии легких следует ориентироваться на топографические линии поверхности грудной клетки. 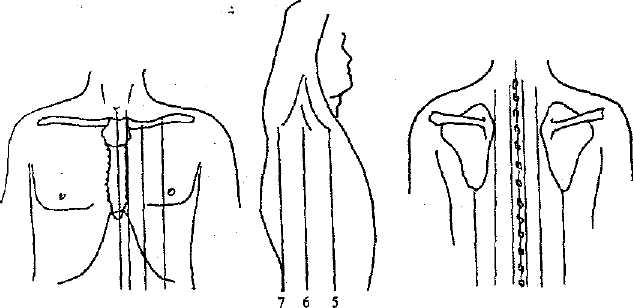 12 3 4 8 9 10 11 Рис. 2. Топографические линии на передней, боковой и задней поверхности грудной клетки: 1- передняя срединная (linia mediana anterior), 2- грудинная (linia sternalis), 3- окологрудинная (linia parasternalis), 4- срединно-ключичная (linia medioclavicularis), 5- передняя подмышечная (linia axillaries anterior), 6- средняя подмышечная (linia axillaries media), 7- задняя подмышечная (linia axillaries posterior), 8- задняя срединная (linia mediana posterior), 9- позвоночная (linia vertebralis), 10-околопозвоночная(liniaparavertebralis), 11- лопаточная (linia scapullaris). В норме перкуторный тон над всей поверхностью легких ясный легочный. У здоровых людей незначительное укорочение (притупление) перкуторного тона может наблюдаться:
Изменения перкуторного тона при сравнительной перкуссии, свидетельствующие о наличии в легких патологического процесса обусловлены, как правило, следующими причинами:
Интерпретация данных, полученных при сравнительной перкуссии, представлена в таблице 3. Таблица 3 ИНТЕРПРЕТАЦИЯ РЕЗУЛЬТАТОВ СРАВНИТЕЛЬНОЙ ПЕРКУССИИ
Таблица 4 ИНТЕГРАЛЬНАЯ ОЦЕНКА И ИНТЕРПРЕТАЦИЯ РЕЗУЛЬТАТОВ СРАВНИТЕЛЬНОЙ ПЕРКУССИИ ЛЕГКИХ И ГОЛОСОВОГО ДРОЖАНИЯ
ТОПОГРАФИЧЕСКАЯ ПЕРКУССИЯ ЛЕГКИХ Цели топографической перкуссии: 1. Определение высоты стояния верхушек легкого справа и слева. У здоровых они выступают спереди над ключицами на 3 – 4 см. По задней поверхности высота стояния верхушек соответствует уровню остистого отростка VII шейного позвонка. 2. Определение ширины полей Кренига (или ширины верхушек легкого) проводится по переднему краю m. trapezius и составляет в среднем от 3 до 8 см. 3. Определение нижних границ по всем топографическим линиям. 4. Определение подвижности нижнего легочного края (табл.5). Правила топографической перкуссии: 1. Сила удара - тихая (проникновение 2 - 3 см). 2. Перкуссия по ребрам и межреберьям. 3. Направление перкуссии от легочного к тупому звуку. 4. Отметка границы легкого - по краю пальца, обращенному к легочному звуку (единственное исключение - при определении дыхательной экскурсии нижнего края легкого на выдохе). Ширина полей Кренига, высота стояния верхушек легкого, границы легких и подвижность их нижнего края могут изменяться при многих патологических состояниях. Интерпретация данных, полученных при топографической перкуссии представлена в таблице 5. Таблица 5 ИНТЕРПРЕТАЦИЯ РЕЗУЛЬТАТОВ ТОПОГРАФИЧЕСКОЙ ПЕРКУССИИ ЛЕГКИХ
1.5. АУСКУЛЬТАЦИЯ Фонендоскоп ставится над симметричными точками правой и левой половины грудной клетки. При определении основного типа дыхания больной дышит через нос, рот закрыт. При выслушивании побочных дыхательных шумов больному предлагается дышать глубоко через рот. Цели аускультации:
ВЕЗИКУЛЯРНОЕ ДЫХАНИЕ выслушивается при аускультации легких в норме (является нормальным типом дыхания) и возникает в результате колебания эластических стенок неизмененных альвеол в момент наполнения их воздухом в фазу вдоха. Колебания стенок альвеол продолжаются в начале выдоха, занимая примерно 1/3 его (рис.3). У здоровых людей такое дыхание выслушивается над большей частью поверхности легких и воспринимается как равномерный непрерывный мягкий дующий шум, напоминающий звук «ф», - выслушивается в течение всего вдоха и в начальной трети выдоха. 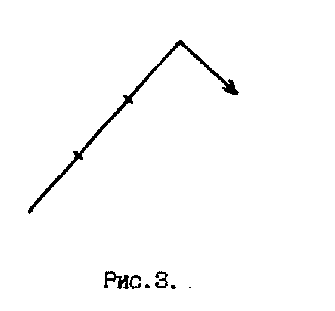 Над гортанью и трахеей выслушивается другая разновидность нормального дыхательного шума - БРОНХИАЛЬНОЕ ДЫХАНИЕ, или ларинготрахеальное дыхание, которое возникает в результате вибрации голосовых связок при прохождении воздуха через голосовую щель. Бронхиальное дыхание выслушивается во время вдоха и в течение всего выдоха (рис.4). Шум на выдохе более грубый, громкий и продолжительный, что связано с сужением голосовой щели на выдохе. Следует помнить, что справа над верхней долей в норме так же выслушивается бронхиальное дыхание из-за расположенного здесь более короткого и широкого правого главного бронха, а также более поверхностного и горизонтально идущего правого верхушечного бронха. В норме у лиц астенического телосложения, со слаборазвитыми мышцами и тонким подкожным жировым слоем отмечается усиление везикулярного дыхания (рис.5). Физиологическое ослабление везикулярного дыхания наблюдается при увеличении отложения жира в подкожной жировой клетчатке и выслушивается над всей поверхностью легких (рис.6). 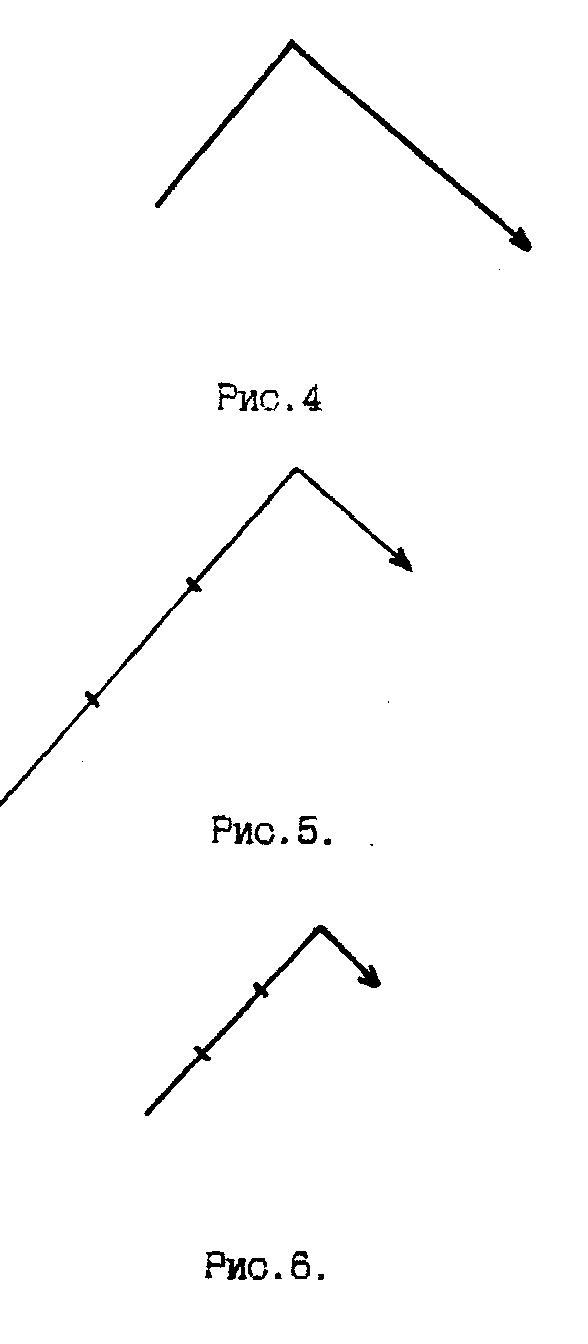 Патологическое ОСЛАБЛЕННОЕ ВЕЗИКУЛЯРНОЕ ДЫХАНИЕ выслушивается локально или диффузно при патологии альвеолярой ткани (рис.7).  К причинам, вызывающим патологическое ослабление везикулярного дыхания, относятся следующие: ● уменьшение общего количества альвеол (пневмосклероз); ● уменьшение эластических свойств альвеол, в результате атрофии межальвеолярных перегородок, наблюдаемых при эмфиземе; ● воспалительное набухание альвеолярных стенок части легкого (начальная стадия крупозной пневмонии); ● недостаточное поступление воздуха в альвеолы по трахеобронхиальному дереву в результате образования механического препятствия (опухоли бронха, инородного тела бронха), а также при воспалении дыхательных мышц (миозит) и переломе ребер, сильной слабости и адинамии, при ограничении глубины дыхания больной половины грудной клетки (например, при сухом плеврите); ● накопление в плевральной полости жидкости или воздуха; ● проведение дыхания может полностью отсутствовать при обтурационном ателектазе. Патологическое БРОНХИАЛЬНОЕ ДЫХАНИЕ появляется при уплотнении легочной ткани. При этом колебание альвеолярных стенок легкого отсутствует, а безвоздушная легочная ткань становится хорошим проводником звуковых волн ларинготрахеального дыхания на поверхность грудной клетки. Оно может прослушиваться во второй стадии крупозной пневмонии в связи с заполнением альвеол воспалительным экссудатом, а так же при компрессионном ателектазе, когда происходит сдавление альвеол жидкостью или воздухом, скопившимся в плевральной полости. ЖЕСТКОЕ ДЫХАНИЕ, при котором усилены фазы вдоха и выдоха (рис.8.), обусловлено сужением просвета бронхов в результате воспалительного отека слизистой, что вызывает увеличение скорости движения воздуха. При этом альвеолы с большей силой совершают колебания. Жесткое дыхание встречается при необструктивном бронхите и выслушивается над всей поверхностью грудной клетки, так как бронхит является диффузным процессом. 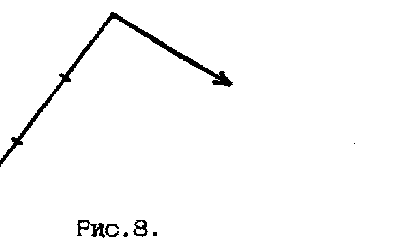 ЖЕСТКОЕ ДЫХАНИЕ С УДЛИНЕННЫМ ВЫДОХОМ (рис.9) возникает в результате выраженной обструкции бронхов, что сопровождается увеличением скорости движения воздуха преимущественно на выдохе. Жесткое дыхание с удлиненным выдохом выслушивается у больных с хроническим обструктивным бронхитом. 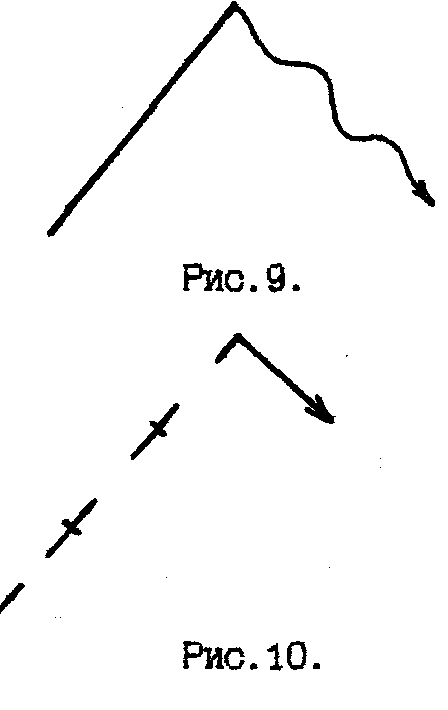 САККАДИРОВАННОЕ или прерывистое дыхание - это дыхание, когда фаза вдоха состоит из коротких прерывистых вдохов с небольшими паузами, тогда как выдох не изменен. (Рис.10.). Саккардированное дыхание вызывается воспалительным процессом в мелких бронхах, а также в верхушках легких при туберкулезном инфильтрате. Над всей поверхностью легких саккадированное дыхание выслушивается при аускультации больного в холодном помещении, либо при заболевании мышц, нервной дрожи и так далее.  АМФОРИЧЕСКОЕ дыхание выслушивается при обнаружении в легком гладкостенной полости диаметром 5-6 см, сообщающейся с крупным бронхом (рис.11). . К побочным дыхательным шумам относятся сухие и влажные хрипы, крепитация, шум трения плевры. СУХИЕ ХРИПЫ образуются в бронхах при наличии в них вязкого секрета или сужении их просвета в результате спазма или набухания слизистой оболочки. Воздух, проходя через суженный просвет бронха, дает звуковое явление, которое носит название сухих хрипов (рис. 12, а, б). Сухие хрипы могут быть разнообразными по характеру в зависимости от их возникновения в крупных или мелких бронхах. Хрипы, образующиеся в мелких бронхах, обычно бывают высокими или дискантовыми. Они напоминают особый свист (свистящие хрипы), в крупных бронхах возникают, наоборот, низкие жужжащие хрипы. Хрипы могут выслушиваться в обе фазы дыхательного цикла - во время вдоха и выдоха. Во время приступа бронхиальной астмы (при бронхоспастическом синдроме), когда имеется спазм гладкой мускулатуры бронхов и скопление в них вязкого секрета (дискринией), сухие хрипы лучше слышны во время удлиненного выдоха. Нередко они могут быть слышны даже на расстоянии от больного. Такие хрипы называются дистантными. При бронхитическом синдроме сухие хрипы распространены диффузно по всему легкому. Выслушивание сухих хрипов изолированно в одном месте, особенно в области верхушки легкого, может служить ранним симптомом туберкулезного процесса. ВЛАЖНЫЕ ХРИПЫ могут образовываться в трахее, бронхах, в том числе в бронхах, дренирующих полость легкого, содержащую жидкость. Воздух, проходя бронхи, содержащие жидкий секрет, вызывает образование пузырьков, которые лопаются. Возникающий при этом звук носит название влажных хрипов (рис. 13, а, б, в). По калибру бронхов, являющихся местом образования влажных хрипов, их принято делить их на крупнопузырчатые, среднепузырчатые и мелкопузырчатые. Крупнопузырчатые хрипы (рис 13,б) образуются в трахее или в крупных бронхах. Они носят характер клокочущих, обычно слышны на расстоянии. Крупнопузырчатые хрипы, расположенные симметрично в заднее-нижних отделах легких или по свей дыхательной поверхности, характерны для отека легких. Локально они могут выслушиваться над полостью с уровнем жидкости, соединяющейся с бронхом. В этом случае хрипы будут крупнопузырчатыми и звонкими, так как они образуются в резонирующей полости. Плотная капсула полости и перефокальное воспаление так же способдствуют хорошему проведению звука. Среднепузырчатые хрипы (рис 13,в) возникают в бронхах среднего калибра в том случае, когда там имеются условия для скопления жидкого содержимого, например – при наличии бронхоэктазов. Причиной возникновения среднепузырчатых хрипов так же может быть гнойное воспаление при гнойном бронхите. Большое практическое значение имеет выслушивание мелкопузырчатых хрипов (рис 13,а), которые образуются в мелких бронхах, респираторных и теринальных бронхиолах. Несмотря на то, что местом возникновения влажных мелкопузырчатых хрипов являются дистальные разветвления бронхов – причиной их возникновения является, как правило, воспалительный отек альвеолярной ткани легких. Поэтому выслушивание их на ограниченном участке свидетельствует о развитии бронхопневмонии. Важно также различать влажные хрипы по их звучности. Влажные хрипы при изолированном, как правило – вирусном, поражении дистальных разветвлений бронхов, респираторных и теринальных бронхиол (кластер альвеолита) без снижения воздушности окружающей легочной ткани являются не звонкими. Это связано с тем, что воздушная ткань, расположенная вокруг бронха, глушит звуки, возникшие в мелких бронхах и бронхиолах. В случаях же наличия сопутствующего воспалительного уплотнения ткани вокруг бронха (кластер очагового уплотнения легочной ткани), что наблюдается при бронхопневмонии, звук, возникающий в бронхе, хорошо проводится к поверхности грудной клетки. Подобный механизм имеет место и при развитии межуточного воспаления легочной ткани при интерстициальных болезнях легких (альвеолитах, интерстициальных пневмониях, «редких вариантах интерстициальных болезней легких»), когда за счет воспалительного уплотнения интерстициальной ткани создаются условия для хорошего проведения звука. Поэтому влажные мелкопузырчатые хрипы при бронхопневмонии – звонкие и выслушиваются на локальном участке. Влажные мелкопузырчатые хрипы при интерстициальных болезнях – звучные, сочетаются со звучной крепитацией (склеросифонией) и выслушиваются по всей дыхательной поверхности. Влажные крупнопузырчатые хрипы, возникающие в полостях с плотными стенками (резонирующих полостях), имеют звонкий характер. КРЕПИТАЦИЯ (crepitatio - треск) – побочный дыхательный шум, образующийся в результате одновременного разлипания большого числа альвеол, содержащих небольшое количество экссудата. При наличии экссудата в альвеолах во время выдоха стенки последних слипаются друг с другом и при последующем вдохе, разлипаясь, дают на высоте его то´ звуковое явление, которое носит название крепитации (рис. 14). Наиболее часто она выявляется при крупозной пневмонии. Крепитация выслушивается на высоте вдоха и не исчезает после покашливания, в отличие от мелкопузырчатых хрипов, которые выслушиваются во время и вдоха, и выдоха и нередко исчезают после кашля. ШУМ ТРЕНИЯ ПЛЕВРЫ (рис 15) возникает при сухом плеврите в результате трения друг о друга измененных листков плевры во время дыхания и напоминает скребущее шуршанье или царапанье. Характерным для шума трения плевры является выслушивание его в обе фазы дыхания - во время вдоха и выдоха. Иногда этот шум бывает настолько грубым, что может при пальпации ощущаться рукой. Шум трения плевры приходится в некоторых случаях отличать от крепитации по следующим признакам: 1) он выслушивается обычно в две фазы дыхания, а крепитация - только во время вдоха и на высоте его; 2) при надавливании фонендоскопом на грудную клетку этот шум усиливается, а крепитация остается без изменения. При дифференцировании шума трения плевры от влажных хрипов следует больного попросить покашлять. Шум трения плевры при этом не изменяется, тогда как влажные хрипы могут исчезнуть. Или после выдоха, закрыв рот и нос, больной выпячивает живот, заставляя тем самым опуститься диафрагму (совершает ложное дыхание). Висцеральный и париетальный листки плевры приходят в соприкосновение и если у больного имеется сухой плеврит, то возникает шум трения плевры. Влажные же хрипы при проведении этой пробы не будут выслушиваться, так как движение воздуха по бронхам при этом не происходит.  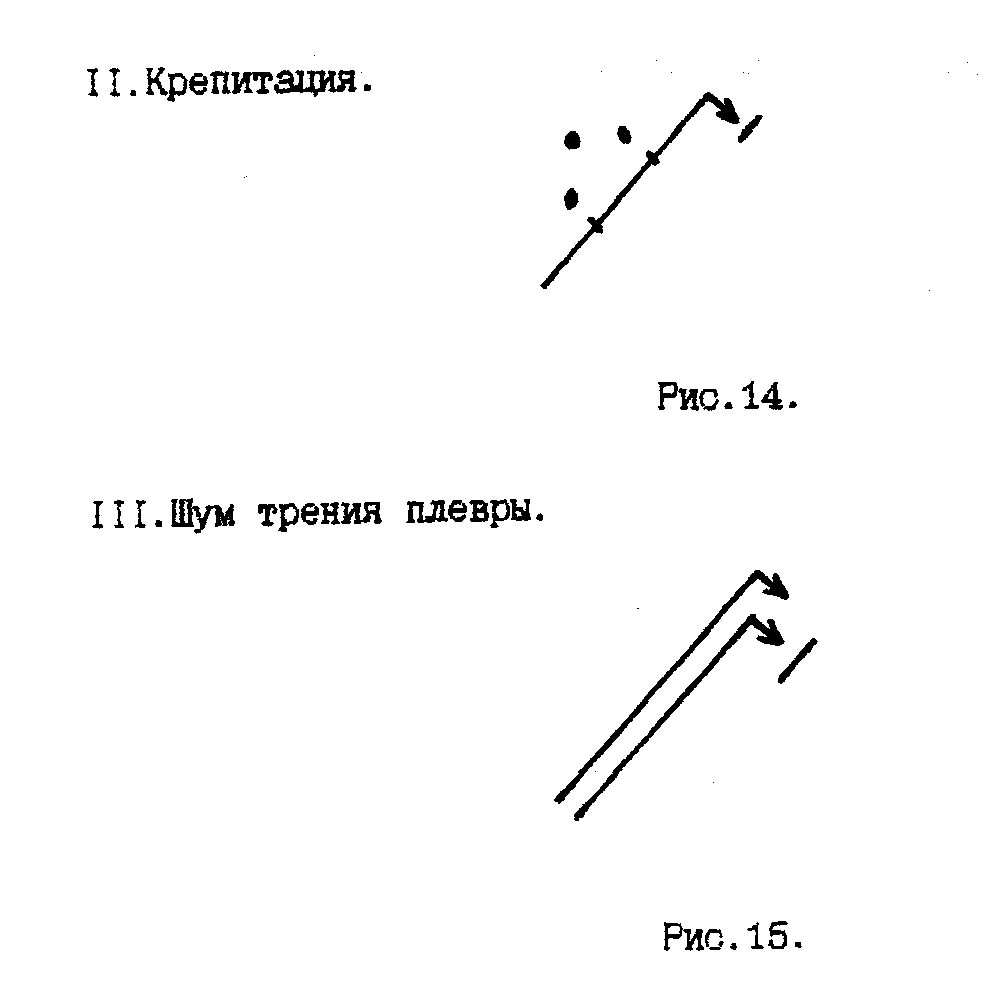 Бронхофония – выслушивание шепотной речи – дает представление о распространении звуков с голосовых связок по воздушному столбу бронхов на поверхность грудной клетки. При исследовании бронхофонии больного просят произносить слова, содержащие щипящие буквы: «чашка чая». В норме голос проводится на поверхность грудной клетки очень слабо и одинаково с обеих сторон в симметричных точках. При воспалительном отеке и уплотнении легочной ткани – в стадии прилива крупозной пневмонии, при компрессионном ателектазе, при наличии в легком резонирующей полости, соединенной с бронхом, звуки становятся более громкими, в этих случаях говорят об усилении бронхофонии. При экссудативном плеврите, гидротораксе, пневмотораксе и обтурационном ателектазе определяется значительное одностороннее ослабление либо исчезновение бронхофонии. При диффузной эмфиземе легких выявляется двустороннее ослабление бронхофонии. При викарной – одностороннее. ГЛАВА 3 ЛАБОРАТОРНЫЕ И ИНСТРУМЕНТАЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ И ИХ КЛИНИЧЕСКАЯ ОЦЕНКА 3.1 ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
