|
|
Фарм. Фармакология. Майский В.В. Часть 1. Учебное пособие iчасть Москва 2003 г. Оглавление введение i общая фармакология афармакокинетика
Глава 7. Снотворные средства
Снотворными средствами называют лекарственные вещества, которые вызывают у человека состояние, близкое к естественному (физиологическому) сну. При бессоннице с их помощью можно ускорить наступление сна, увеличить его продолжительность и глубину. В малых дозах снотворные средства оказывают седативное (успокаивающее) действие.
Различают 1) снотворные средства с ненаркотическим типом действия (бензодиазепины и др.), 2) снотворные средства с наркотическим типом действия (барбитураты, хлоралгидрат).
7.1. Снотворные средства с ненаркотическим типом действия
К этой группе веществ относятся препараты из группы бензоди-азепинов, небензодиазепиновые стимуляторы бензодиазепиновых рецепторов, блокаторы Н1-рецепторов, мелатонин.
Бензодиазепины - большая группа веществ, препараты которой используют в качестве снотворных, анксиолитических, противоэпи-лептических, миорелаксирующих средств.
Эти соединения стимулируют в мембранах нейронов ЦНС бензодиазепиновые рецепторы, которые аллостерически связаны с ГАМКА-рецепторами. При стимуляции бензодиазепиновых рецепторов повышается чувствительность ГАМКА-рецепторов к ГАМК (тормозный медиатор). При возбуждении ГАМКА-рецепторов открываются С1-каналы; ионы С1 входят в нервные клетки, это ведет к гиперполяризации клеточной мембраны (рис. 27). При действии бензодиазепинов увеличивается частота открытия С1-каналов. Таким образом, бензодиазепины усиливают процессы торможения в ЦНС.
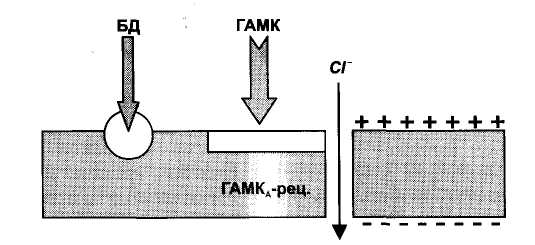
Рис. 27. Механизм действия бензодиазепинов.
Бензодиазепины (БД) стимулируют бензодиазепиновые рецепторы и таким образом повышают чувствительность ГАМКa-рецепторов к ГАМК. При действии ГАМК открываются Cl- каналы и развивается гиперполяризация мембраны нейрона.
Фармакологические эффекты бензодиазепинов:
1) анксиолитический (устранение чувства тревоги, страха, напряжения);
2) седативный;
3) снотворный;
4) миорелаксирующий;
5) противосудорожный;
6) амнестический (в высоких дозах бензодиазепины вызывают антероградную амнезию примерно на 6 ч, что может быть использовано для премедикации перед хирургическими операциями).
,При бессоннице бензодиазепины способствуют наступлению сна, увеличивают его продолжительность. Однако при этом несколько изменяется структура сна: уменьшается длительность REM-фаз сна (быстрый сон, парадоксальный сон: периоды по 20—25 мин, которые повторяются в течение сна несколько раз, сопровождаются сновидениями и быстрыми движениями глазных яблок - Rapid Eye Movements).
Эффективности бензодиазепинов в качестве снотворных средств, несомненно, способствуют их анксиолитические свойства: уменьшаются тревога, напряженность, чрезмерная реакция на окружающие раздражители.
Нитразепам (радедорм, эуноктин) назначают внутрь за 30—40 мин до сна. Препарат уменьшает чрезмерные реакции на посторонние раздражители, способствует наступлению сна и обеспечивает сон в течение 6—8 ч.
При систематическом применении нитразепама могут проявиться его побочные эффекты: вялость, сонливость, снижение внимания, замедленные реакции; возможны диплопия, нистагм, кожный зуд, сыпь.
Из других бензодиазепинов при нарушениях сна применяют флу-нитразепам (рогипнол), диазепам (седуксен), мидазолам (дормикум), эстазолам, флуразепам, темазепам, триазолам.
При систематическом применении бензодиазепинов к ним развивается психическая и физическая лекарственная зависимость. Характерен выраженный синдром отмены: тревога, бессонница, ночные кошмары, спутанность сознания, тремор. В связи с мы-шечно-расслабляющим действием бензодиазепины противопоказаны при миастении.
Бензодиазепины в целом малотоксичны, но в больших дозах могут вызывать угнетение ЦНС с нарушением дыхания. В этих случаях внутривенно вводят специфический антагонист бензодиазепино-вых рецепторов флумазенил.
Небензодиазепиновые стимуляторы бензодиазепиновых рецепторов золпидем (ивадал) и зопиклон (имован) мало влияют на структуру сна, не оказывают выраженного миорелаксирующего и проти-восудорожного действия, не вызывают синдрома отмены и в связи с этим лучше переносятся больными.
Блокаторы H1-рецепторов. Снотворными свойствами обладают блокаторы гистаминовых H1-рецепторов, проникающие в ЦНС. Выраженное снотворное действие оказывает, например, дифенгидра-мин (димедрол), который, однако, чаще применяют как противоаллергическое средство.
Из блокаторов H1-рецепторов только в качестве снотворного средства используют доксиламин (донормил) — препарат, практически не влияющий на структуру сна.
Мелатонин - синтетический аналог гормона эпифиза, участвующего в обеспечении циркадианных ритмов смены бодрствования и сна. Лекарственный препарат применяют в качестве снотворного средства, особенно при расстройствах циркадианных ритмов сна, связанных с переездом в другой часовой пояс.
7.2. Снотворные средства с наркотическим типом действия
К этой группе относятся производные барбитуровой кислоты — пентобарбитал, циклобарбитал, фенобарбитал, а также хлоралгидрат. В больших дозах эти вещества способны оказывать наркотическое действие.
Барбитураты — высокоэффективные снотворные средства; способствуют наступлению сна, предупреждают частые пробуждения, увеличивают общую продолжительность сна. Механизм их снотворного действия связывают с потенцированием тормозного действия ГАМК. Барбитураты повышают чувствительность ГАМКА-рецепто-ров и таким образом активируют С1 -каналы и вызывают гиперполяризацию мембраны нейронов. Кроме того, барбитураты оказывают непосредственное угнетающее влияние на проницаемость мембраны нейронов.
Барбитураты существенно нарушают структуру сна: укорачивают периоды быстрого (парадоксального) сна (REM-фазы).
Постоянное применение барбитуратов может привести к нарушениям высшей нервной деятельности. Резкое прекращение систематического приема барбитуратов проявляется в виде синдрома отмены (синдрома «отдачи»), при котором длительность быстрого сна чрезмерно увеличивается, что сопровождается ночными кошмарами. При систематическом применении барбитуратов к ним развивается физическая лекарственная зависимость.
Пентобарбитал (этаминал-натрий, нембутал) принимают внутрь за 30 мин до сна; длительность действия 6—8 ч. После пробуждения возможна сонливость.
Циклобарбитал оказывает более короткое действие - около 4 ч. Последействие менее выражено. Применяется в основном при нарушениях засыпания.
Фенобарбитал (люминал) действует более медленно и продолжительно - около 8 ч; оказывает выраженное последействие (сонливость). В настоящее время в качестве снотворного средства применяется редко. Препарат используют для лечения эпилепсии. Острое отравление барбитуратами проявляется коматозным состоянием, угнетением дыхания. Специфических антагонистов барбитуратов не существует. Аналептики при тяжелых отравлениях барбитуратами не восстанавливают дыхания, но повышают потребность мозга в кислороде - кислородная недостаточность усугубляется.
Основными мероприятиями при отравлениях барбитуратами считают методы ускоренного выведения барбитуратов из организма. Наилучшим методом является гемосорбция. При отравлении диа-лизирующимися веществами применяют гемодиализ, при отравлении препаратами, которые выводятся почками хотя бы частично в неизмененном виде, - форсированный диурез.
К снотворным средствам с наркотическим типом действия относится также алифатическое соединение хлоралгидрат. Не нарушает структуру сна, но в качестве снотворного средства применяется редко, так как обладает раздражающими свойствами. Иногда хлоралгидрат применяют в лекарственных клизмах для прекращения психомоторного возбуждения.
Глава 8. Противоэпилептические средства
Эпилепсия — хроническое заболевание ЦНС, которое проявляется периодически возникающими приступами (припадками) с нарушениями сознания, с судорожными проявлениями или без них.
Различают парциальные (фокальные, очаговые) судороги и генерализованные судороги.
Парциальные судороги связаны с возникновением отдельных очагов возбуждения в моторной или сенсомоторной коре головного мозга. Парциальные судороги могут проявляться кратковременными (30—60 с) мышечными сокращениями ограниченной локализации без потери сознания (простые парциальные судороги) или с нарушениями сознания (сложные парциальные судороги).
При генерализованных судорогах возбуждение охватывает оба полушария головного мозга и проявляется на ЭЭГ высокоамплитудными разрядами. Генерализованные припадки могут проявляться в форме тонико-клонических судорог, абсансов или миоклоничес-ких судорог.
Припадок тонико-клонических судорог (большой судорожный припадок, grand mal) характеризуется генерализованными (охватывающими все тело) судорогами, протекающими на фоне потери сознания. Включает тоническую фазу (напряжение мышц тела с падением) и клоническую фазу (подергивание конечностей). Припадок продолжается обычно несколько минут, может сопровождаться остановкой дыхания, непроизвольным мочеиспусканием и заканчивается переходом в глубокий сон.
Абсансы (малые приступы; petit mal) проявляются кратковременной (5—15 с) потерей сознания, с застывшим взглядом, как правило, без заметных судорог, после чего продолжается обычное поведение.
Миоклонические судороги проявляются внезапными кратковременными симметричными подергиваниями конечностей, вздрагиваниями, которые могут сопровождаться нарушением сознания.
Наиболее тяжелое проявление эпилепсии — эпилептический статус, при котором большие судорожные припадки следуют один за другим так часто, что больной обычно не приходит в сознание; возможен летальный исход вследствие нарушения дыхания.
Противоэпилептические средства назначают внутрь систематически в течение длительного времени для предупреждения приступов эпилепсии (только при эпилептическом статусе лекарственные препараты вводят внутривенно для прекращения судорог). В связи с длительным применением противоэпилептических средств особое значение приобретают их побочные эффекты.
Действие противоэпилептических средств направлено на предупреждение возникновения и распространения патологической импульсации в головном мозге. С этой целью используют препараты, которые подавляют возбудительные процессы или усиливают тормозные процессы.
Для подавления возбудительных процессов применяют лекарственные вещества, которые блокируют №+-каналы (фенитоин, карбамазепин), Са2+-каналы (этосуксимид), уменьшают высвобождение возбуждающих аминокислот (ламотриджин).
Для активации тормозных процессов применяют вещества, которые усиливают действие тормозного медиатора ЦНС - ГАМК (фенобарбитал, диазепам, клоназепам, габапентин).
Для предупреждения парциальных судорог используют фенитоин, карбамазепин, вальпроат, а также габапентин, ламотриджин, клоназепам, топирамат.
Для предупреждения тонико-клонических судорог применяют фенитоин, фенобарбитал, карбамазепин, вальпроат, примидон, а также ламотриджин.
Для предупреждения абсансов назначают этосуксимид, вальпроат.
При миоклонических судорогах применяют вальпроат, клоназепам, а также ламотриджин.
Для купирования (прекращения) эпилептического статуса внутривенно вводят диазепам, фенитоин-натрий, а в более тяжелых случаях - тиопентал-натрий.
Фенобарбитал (люминал) — один из первых противоэпилептических препаратов. При постоянном применении в умеренных дозах предупреждает возникновение больших судорожных припадков, не оказывая снотворного действия. Механизм действия фенобарбитала связан с потенцированием действия ГАМК (повышает чувствительность ГАМКА-рецепторов) и с прямым угнетающим действием на проницаемость клеточных мембран.
Побочные эффекты фенобарбитала: седативное действие, сонливость, нистагм, атаксия, кожные высыпания.
Примидон (гексамидин) по химической структуре незначительно отличается от фенобарбитала. В меньшей степени оказывает седативное действие.
Фенитоин (дифенин) эффективен при парциальных и тонико-клонических судорогах (но не при абсансах). Обычно фенитоин назначают внутрь для профилактики эпилептических припадков. При эпилептическом статусе натриевую соль фенитоина вводят внутривенно.
Механизм действия фенитоина связывают с его способностью блокировать Na+-каналы (фенитоин замедляет восстановление Na+-каналов после их инактивации). При этом нарушается процесс деполяризации, подавляются повторные разряды и распространение импульсов.
В связи с блокадой Na +-каналов кардиомиоцитов фенитоин оказывает противоаритмическое действие.
Побочные эффекты фенитоина: головная боль, тошнота, нистагм, диплопия, атаксия, тремор, кожные сыпи, зуд, гиперплазия десен, гирсутизм; возможны остеомаляция, мегалобластическая анемия. Фенитоин обладает тератогенными свойствами.
Карбамазепин (тегретол, финлепсин) — блокатор Na+-каналов. Эффективен при парциальных и тонико-клонических судорогах. Кроме того, карбамазепин — один из самых употребительных обезболивающих препаратов при невралгии тройничного нерва.
Побочные эффекты карбамазепина: тошнота, головная боль, диплопия, атаксия, анемия, лейкопения (возможен агранулоцитоз). При применении карбамазепина необходимы систематические анализы крови.
Этосуксимид — основное средство для профилактики абсансов. Абсансы связывают с активацией Са2+-каналов Т-типа в таламусе, снижением порога потенциалов действия и ритмическими разрядами нейронов таламуса. Этосуксимид блокирует Са2+-каналы Т-типа в клеточных мембранах нейронов таламуса.
Побочные эффекты этосуксимида: тошнота, рвота, анорексия, сонливость, головная боль, фотофобия, лейкопения, тромбоцито-пения, крапивница.
Вальпроевая кислота (конвулекс) или вальпроат натрия (депакин) блокируют Na+-каналы и отчасти Са2+-каналы Т-типа; in vitro активируют глутаматдекарбоксилазу (увеличивается образование ГАМК из глутаминовой кислоты ) и ингибируют ГАМК-трансаминазу. Эффективны для профилактики всех указанных типов эпи-лептиформных припадков.
Побочные эффекты: седативное действие, атаксия, тремор, тошнота, боли в области желудка, нарушения функции печени, тром-боцитопения, нейтропения, алопеция.
Из других противоэпилептических средств применяют габапентин, ламотриджин, клоназепам.
Габапентин по химическому строению имеет сходство с ГАМК. Стимулирует высвобождение ГАМК. Эффективен при парциальных судорогах.
Ламотриджин блокирует Na+-каналы пресинаптической мембраны в глутаматергических синапсах и уменьшает высвобождение глутаминовой кислоты. Применяют для предупреждения парциальных и тонико-клонических судорог.
Топирамат (топамакс) блокирует Na+-каналы, усиливает действие ГАМК. Применяют в основном при парциальных судорогах.
Клоназепам (антелепсин) — препарат из группы бензодиазепинов (повышает чувствительность ГАМКА-рецепторов). Применяют при эпилепсии у детей; у взрослых чаще при парциальных судорогах.
Глава 9. Противопаркинсонические средства
Болезнь Паркинсона (дрожательный паралич) и сходное с ней состояние, обозначаемое термином «паркинсонизм», характеризуются такими симптомами, как 1) тремор (дрожание) головы, рук;
2) мышечная ригидность (повышенный тонус скелетных мышц);
3) брадикинезия (затрудненность, замедленность движений). Характерны также постуральная неустойчивость, семенящая походка; больные с трудом меняют направление движения.
Указанные симптомы связаны с нарушением дофаминергичес-кой передачи в базальных ядрах головного мозга - в neostriatum, в частности, в хвостатом ядре.
Аксоны дофаминергических нейронов черной субстанции оканчиваются в neostriatum и выделяют в качестве тормозного медиатора дофамин, который, действуя на D2-рецепторы, оказывает тормозное влияние на холинергические нейроны neostriatum (рис. 28). При болезни Паркинсона происходит разрушение значительной части дофаминергических нейронов черной субстанции и соответственно ослабляется их тормозное влияние на холинергические нейроны neostriatum. Повышение активности холинергических нейронов ведет к развитию указанных проявлений болезни Паркинсона.
Таким образом, для терапии болезни Паркинсона и паркинсонизма необходимо либо усилить дофаминергические влияния, либо снизить влияние холинергических нейронов.
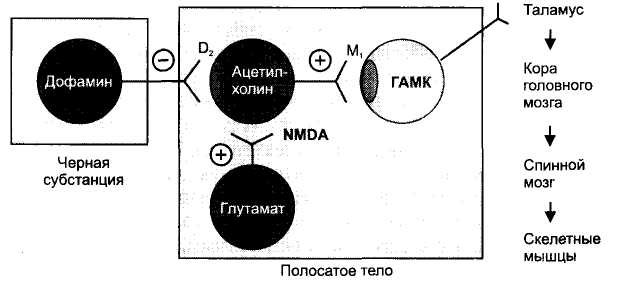
Рис. 28. Возможная локализация действия противопаркинсонических средств. Противопаркинсонические средства могут:
1) увеличивать выделение дофамина (леводопа, амантадин); 2) стимулировать дофаминовые D2-рецепторы (бромокриптин); З) блокировать NMDA-рецепторы и препятствовать возбуждению холинергических нейронов глутаматом (амантадин), 4) блокировать М1 -холинорецепторы ГАМК-ергических нейронов (тригексифенидил).
Классификация противопаркинсонических средств
1. Средства, стимулирующие дофаминергические синапсы
Леводопа Селегилин Амантадин Бромокриптин
2. Холиноблокаторы
Тригексифенидил
Леводопа (левовращающий изомер ДОФА) - один из наиболее эффективных противопаркинсонических препаратов. Назначают внутрь. Небольшое количество леводопы (около 1%) путем активного транспорта проникает через гематоэнцефалический барьер в ЦНС и под влиянием ДОФА-декарбоксилазы превращается в дофамин (препарат дофамина при болезни Паркинсона неэффективен, так как не проникает через гематоэнцефалический барьер).
Леводопа уменьшает брадикинезию, мышечную ригидность и в меньшей степени тремор.
Леводопа значительно улучшает качество жизни больных при болезни Паркинсона, но не замедляет развития заболевания (продолжается уменьшение количества дофаминергических нейронов в черной субстанции).
Примерно через 4—5 лет эффективность леводопы существенно снижается. В связи с нарушением способности дофаминергических нейронов депонировать дофамин после приема леводопы состояние больного быстро улучшается, но через 2-3 ч внезапно появляются брадикинезия, мышечная ригидность (синдром «on-off»). Назначение леводопы в более высоких дозах устраняет брадикинезию и ригидность, но вызывает дискинезию (непроизвольные движения лица, конечностей), напоминающую дискинезию при хорее Гентингтона. Для ослабления синдрома «on-off» пробуют применять препараты леводопы пролонгированного действия или комбинируют леводопу с другими препаратами, улучшающими дофа-минергическую передачу.
Побочные эффекты леводопы: тошнота, рвота (возбуждение D2-рецепторов триггер-зоны рвотного центра), нарушение аппетита, ажитация, тревога, бессонница, ночные кошмары, дезориентация, галлюцинации, дискинезии. Кроме того, возможны сердечные аритмии, ортостатическая гипотензия, которые связаны с действием дофамина, образуемого из леводопы на периферии (дофамин стимулирует β 1-адренорецепторы сердца, а за счет стимуляции D1-рецепторов расширяет кровеносные сосуды). Для уменьшения этих побочных эффектов леводопу применяют вместе с ингибиторами ДОФА-декарбоксилазы, которые не проникают в ЦНС, — карбидопой или бенсеразидом. При этом уменьшается превращение леводопы в дофамин на периферии и большее количество леводопы поступает в ЦНС, что позволяет снизить терапевтическую дозу леводопы.
Комбинированные препараты леводопы с карбидопой — наком, а с бенсеразидом — мадопар назначают 2 раза в день. Побочные эффекты: постуральная гипотензия, тахикардия, аритмии, дезориентация, депрессия, галлюцинации. Противопоказаны при закры-тоугольной глаукоме.
Инактивацию леводопы на периферии уменьшает энтакапон, который ингибирует КОМТ и таким образом препятствует О-метилированию леводопы.
Селегилин (депренил) ингибирует МАО-В, которая в окончаниях дофаминергических волокон инактивирует дофамин; в результате выделение дофамина увеличивается. Селегилин увеличивает эффективность и длительность действия леводопы.
Амантадин (мидантан) способствует высвобождению дофамина из окончаний дофаминергических волокон, а также препятствует стимулирующему влиянию глутаминовой кислоты на холинерги-ческие нейроны neostriatum (блокирует NMDA-рецепторы).
Бромокриптин (парлодел) стимулирует дофаминовые D2-рецепторы.
Из других агонистов D2-рецепторов при болезни Паркинсона применяют лизурид, перголид.
Из холиноблокаторов при болезни Паркинсона и паркинсонизме применяют тригексифенидил (циклодол), бипериден, которые блокируют М-холинорецепторы neostriatum и препятствуют стимулирующему влиянию холинергических нейронов. Рекомендуют больным с преобладанием тремора.
|
|
|
 Скачать 1.89 Mb.
Скачать 1.89 Mb.

