массаж при заболеваниях дыхательных путей. п (Автосохраненный). Важнейшей функцией дыхательной системы является обеспечение газообмена насыщение крови кислородом и выведение из организма продукта обмена, в том числе углекислого газа
 Скачать 461.91 Kb. Скачать 461.91 Kb.
|
|
Введение Важнейшей функцией дыхательной системы является обеспечение газообмена – насыщение крови кислородом и выведение из организма продукта обмена, в том числе углекислого газа. При нарушении этих процессов органы и ткани испытывают гипоксию, что нарушает работу всего организма. Вот почему важно заботиться о здоровье органов дыхания – не допускать развития их заболеваний, а если они все-таки возникли, поддерживать их в состоянии ремиссии, препятствовать прогрессированию и предотвращать осложнения. По данным статистики Минздрава самыми распространенными среди россиян заболеваниями являются пневмония, бронхит, острый ларингит, трахеит. Частота заболеваемости среди взрослого населения составляет 20,8 тыс. из 100 тыс. граждан [8]. При этом следует учитывать, что данные цифры занижены, поскольку далеко не все заболевшие обращаются в поликлинику за получением больничного листа. При различных заболеваниях внутренних органов очень часто прибегают к использованию массажа. Это связано с тем, что он является прекрасным средством для уменьшения боли, снятия напряжения в мышцах, поднятия тонуса организма и его общего оздоровления. Все эти свойства очень важны при лечении различных заболеваний – таких, как, дыхательной системы, болезни нервной системы, кровеносной системы, пищеварительного тракта, мочеполовой системы, а также связок, сухожилий, суставов. Актуальность темы исследования обусловлена тем, что реабилитация при патологии органов дыхания является острой проблемой нашего времени. Развитие дыхательной патологии ухудшает состояние сердечнососудистой системы: сначала наблюдается компенсаторное увеличение ее деятельности, а в дальнейшем возникает недостаточность кровообращения; наблюдаются изменения в деятельности практически во всех других органах и системах организма. В легких и плевральной полости могут возникать осложнения в виде инфильтратов, абсцессов, эмфизем, атеросклерозов, склероза легких, плевральных спаек [6, c. 102]. Цель исследования: рассмотреть роль массажа при заболеваниях органов дыхания. Объект исследования: пациенты с заболеванием органов дыхания Предмет исследования: массаж при заболеваниях органов дыхания Гипотеза: массаж способствует оздоровлению организма при заболеваниях органов дыхания. Задачи исследования: - рассмотреть определение и причины заболевания органов дыхания; - охарактеризовать виды заболеваний органов дыхания, их лечение и применяемые методики массажа; - проанализировать роль массажа при заболеваниях органов дыхания; - рассмотреть методики проведения массажа при заболеваниях органов дыхания; - дать анализ проведению массажа пациентам с заболеваниями органов дыхания на основе данных физиотерапевтического отделения КГБУЗ «Минусинской МБ» за 2018-2020 гг. Для решения поставленных задач использовались следующие методы: теоретический анализ литературы и материалов, метод наблюдения и обобщения, классификация и статистический метод. Практическая значимость исследовательской работы заключается в том, что ее результаты могут быть использованы при медицинской реабилитации пациентов с помощью лечебного массажа в физиотерапевтическом отделении, поликлинических отделениях и санаториях. Глава 1 Заболевания органов дыхания: определение, причины, характеристика. Массаж при заболеваниях органов дыхания 1.1 Заболевания органов дыхания 1.1.1 Краткая анатомия и физиология дыхательных путей Дыхательные пути условно можно разделить на верхние и нижние (граница между ними – нижний край перстневидного хряща). К верхним дыхательным путям относят нос с околоносовыми пазухами, глотку, гортань и слуховые трубы, к нижним трахею и бронхи [7, c. 15]. В функциональном отношении выделяют воздухоносные пути, предназначенные для проведения, увлажнения, очищения и согревания воздуха, к которым относятся верхние дыхательные пути и крупные структурные элементы бронхиального дерева; воздухоносные пути, непосредственно участвующие в газообмене [7, c. 25]. Полость носа расположена между глазницами, полостью рта и передней черепной ямкой. Околоносовые пазухи (верхнечелюстные, лобные, пазухи решетчатой кости, клиновидной) – это воздухоносные полости, сообщающиеся с полостью носа. Вдыхаемый воздух в полости носа и околоносовых пазухах нагревается приблизительно до температуры тела и увлажняется (относительная влажность составляет около 95%) [7, c. 35]. В процессе кондиционирования воздуха большое значение имеет т. н. мертвое пространство, благодаря наличию которого воздух, поступающий из окружающей среды, не проникает непосредственно в альвеолы, а смешивается с очищенным и согретым воздухом дыхательных путей. В нормальных условиях вдыхаемый воздух проходит через полость носа и все отделы глотки. При дыхании мягкое небо свисает книзу, разделяя полость рта и полость глотки. При отсутствии или затруднении носового дыхания воздух проходит через рото- и гортаноглотку и направляется в гортань. К частичной обструкции дыхательных путей может привести может привести гипертрофия лимфоидной ткани в области стенок глотки, небных миндалин. Гортань вверху открывается в полость глотки, а внизу переходит непосредственно в трахею. При открытой голосовой щели через гортань проходит вдыхаемый и выдыхаемый воздух. Ширина просвета гортани регулируется рефлекторным путем рецепторной зоной является раздражаемая воздухом слизистая оболочка гортани. Кроме дыхательной функции, гортань (как и глотка) выполняет защитную функцию, которая заключается в дальнейшем согревании, увлажнении, очищении и обеззараживании вдыхаемого воздуха. Трахея – начальный отдел нижних дыхательных путей, доступный бронхоскопическому исследованию, продолжение нижнего отдела гортани [7, c. 12]. Бронхи относятся к внелегочным воздухоносным путям, доступным эндоскопическому исследованию. Внедолевые воздухоносные пути соответствуют началу бронхиального дерева, внутридолевые представлены долевыми, промежуточными, сегментарными, субсегментарными бронхами. Стенки бронхов состоят из трех слоев: слизистой оболочки, подслизистой основы и волокнисто-мышечно-хрящевой оболочки. Эпителий бронхов – реснитчатый псевдомногослойный, на его ресничках расположен слой бронхиальной слизи. В трахее и крупных бронхах он образует непрерывное слизистое покрытие, физико-химические свойства которого обеспечивают основную барьерную функцию слизи между организмом и внешней средой. Слизистая оболочка бронхов имеет складчатое строение, что является дополнительным барьером для струи движущегося воздуха. 1.1.2 Заболевания органов дыхания: определения и причины Система органов дыхания обеспечивает поступление в организм кислорода, его попадание в кровь и выделение из организма углекислого газа» [7, c. 21]. Среди всех заболеваний болезни органов дыхания регистрируются чаще всего. Причины развития заболеваний органов дыхания [7, с. 66-80]: 1.Инфекционная – всевозможные вирусы, бактерии, грибы, попадая в организм, могут вызывать воспалительные заболевания органов дыхания (бронхит, пневмонию). 2.Аллергическая – множество аллергенов (пыльцевые, пищевые, бытовые и т.д.), с которыми мы ежедневно контактируем, способствуют развитию бурной реакции организма на некоторые аллергены, и как следствие заболеваниям органов дыхания (бронхиальная астма). 3.Аутоиммунная – иногда в организме происходит сбой, и он начинает вырабатывать вещества, направленные против собственных клеток (идеопатический гемосидероз легких). 4.Наследственный фактор – предрасположенность к развитию некоторых заболеваний может заключаться в наследственном аппарате (генах). Наследственный фактор играет роль в развитии идиопатического фиброзирующего альвеолита. Говоря о причинах развития заболеваний органов дыхания, нельзя не затронуть современный образ жизни. Курение, злоупотребление алкоголем, трудоголизм. Многие из нас относятся к категории «офисных» работников, которые целыми днями сидят на одном месте, в переполненных людьми кабинетах, дышат воздухом «из кондиционера», вдыхают в легкие взвешенные частицы красок, выделившихся в результате работы ксероксов и сканеров. Если много людей длительно находится в одном помещении (особенно плохо проветриваемом), тогда существенно возрастает риск «подцепить» ОРВИ, бронхит или пневмонию. Стоит лишь кому-то одному прийти в офис больным, и все его сотрудники рискуют заболеть этим же заболеванием. Кондиционер, который мы используем для охлаждения или обогрева воздуха, также способствует тому, что микроорганизмы размножаются и распространяются в помещении, вызывая инфекционно-воспалительные заболевания (бронхит, пневмонию, ОРВИ) у офисных сотрудников. Ксероксы и принтеры, которыми переполнены офисы, способствуют снижению защитных сил организма, провоцируют развитие аллергических заболеваний, бронхита и бронхиальной астмы. К заболеваниям дыхательного аппарата относятся острые респираторные заболевания (ОРВИ), бронхит (острый и хронический), бронхиальная астма, плеврит, пневмония, эмфизема легких и др. Причины возникновения заболеваний могут быть различны, но все они долго лечатся, нередко возобновляются и переходят в хроническую стадию. Так недолеченный острый бронхит постепенно переходит в хронический, что, в свою очередь, может привести к бронхиальной астме. Поэтому каждый, кто перенес подобные заболевания, должен в течение года стоять на учете у врача-специалиста, чтобы вовремя предотвратить повторение заболевания. 1.1.3 Заболевания органов дыхания как медико-социальная проблема В структуре причин обращений за медицинской помощью заболевания легких составляют более 60%. Основное место занимают хронические обструктивные болезни легких (ХОБЛ). Бронхолегочные заболевания как причина смерти занимают 3-4-е место, смертность от болезней органов дыхания составила в 2018 г. 80.8% на 100 тыс. умерших [8]. «В структуре первичной инвалидности вследствие ХОБЛ основное место принадлежит бронхиальной астме (65,8%-71%) и хроническому обструктивному бронхиту (26,2%-24%), значительно меньшую долю составляют бронхоэктатическая болезнь (3.5%-2,9%), деструктивные процессы в легких (0,9%-1,2%) (диаграмма 1). При первичном освидетельствовании в большинстве случаев устанавливается II группа инвалидности (86-90%) при высокой стабильности групп инвалидности (89-91%)» [8]. Структура первичной инвалидности Диаграмма 1 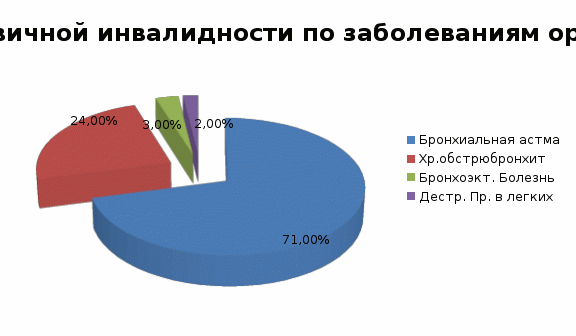 Практическая актуальность болезней органов дыхания, естественно, ставит перед медицинской наукой комплексные проблемы изучения этиологии, эпидемиологии и патогенеза, на основе которых можно было бы разработать соответствующие меры профилактики, лечения и реабилитации. Но первыми вопросами, на которые требуются достоверные ответы для определения социально-экономической значимости любых болезней, являются вопросы эпидемиологической оценки их распространенности среди всех слоев населения, направленности возрастной динамики и степени влияния на здоровье больных. «Эксперты ВОЗ при разработке программы борьбы с острыми бронхолегочными заболеваниями, пришли к выводу, что на основе официальных статистических данных и проведенных эпидемиологических исследований невозможно достоверно определить уровни заболеваемости населения, т.к. в разных странах и разных исследованиях различия столь велики, что имеют явно неэпидемиологические причины» [8]. По имеющимся в нашей стране нормативным документам инвалидность устанавливается у людей, с бронхиальной астмой. При способности совершенного или же выборочного восстановления нарушенных функций, разновидностей с оборотным развитием болезни, финалом в совершенную ремиссию при нелегком течении бронхиальной астмы назначается инвалидность на 2 году, с последующим переосвидетельствованием [8]. При гормонозависимой бронхиальной астме в связи с тяжестью течения, на бесконечные годы требующего неизменного медикаментозного исцеления и наблюдения: неуклонным прогрессирующим течением, а еще отсутствием действенных способов исцеления, вероятностью негативного мониторинга, устанавливается инвалидность [8]. Инвалидность несет в себе необходимость предоставления социальной защиты и помощи пациенту. Временная инвалидность является этапом реабилитации и восстановления социальной полноценности с использованием комплекса медицинских, психологических мероприятий: при длительном назначении позволяет оказывать всестороннюю социальную поддержку общества. Бронхиальная астма, является причиной инвалидизации взрослого населения. У 40-50% взрослых инвалидов вследствие бронхиальной астмы заболевание началось в детском возрасте [8]. 1.1.4 Заболевания органов дыхания: характеристика, рекомендуемое лечение и методики массажа Острый бронхит обычно возникает вскоре после перенесенного острого респираторного заболевания (ОРВИ) [7, c. 145-160]. Сначала у больного наблюдаются симптомы, характерные для ОРВИ, затем через 3-4 дня появляется кашель. Причем нередко он бывает приступообразным, мучительным, сухим. Чуть позже сухой кашель сменяется кашлем с отделением слизисто-гнойной мокроты. При переходе воспаления на гортань кашель становится лающим, появляется осиплость голоса. После мучительного откашливания возникает ощущение саднения в груди. Температура тела, как правило, нормальная или умеренно повышенная в течение 2-3 дней. При осложнении острого бронхита пневмонией возникает озноб и лихорадка, а температура поднимается до 39° и выше. При присоединении к вирусному бронхиту бактериальной флоры течение болезни изменяется: длительно сохраняется высокая температура, наблюдается лихорадка, кашель с мокротой, в которой могут быть прожилки крови. Но подобное тяжелое течение острого бронхита встречается редко, как правило у очень молодых или, напротив, очень старых людей. Острая форма течения болезни может проявиться у ослабленных больных. Длительность острого бронхита – 7-14 дней. При лечении применяется ацетилсалициловая кислота (аспирин), аскорбиновая кислота, витамин А (ретинол). Оксолиновая мазь, которая является хорошим противовирусным средством, применяется в самом начале заболевания. Если же болезнь зашла далеко, то используются антибиотики: тетрациклин, олеандомицин, а также сульфаниламидные препараты – бисеп-тол, сульфадимезин, сульдиметоксин. Помимо этих лекарственных препаратов, в обязательном порядке больным назначаются отхаркивающие средства, преимущественно растительного происхождения. Это корень алтея, трава багульника, плоды аниса, корневище девясила, трава душицы, листья мать-имачехи и подорожника, корень солодки, сосновые почки, трава термопсиса, фиалки, чабреца. Кроме них, можно применять специальные грудные сборы. Тем, кто не переносит травы или не может пользоваться ими изза аллергических реакций, назначаются препараты мукалтин, бромгексин, бисолвон, брон-холитин. Помимо этого, очень важна домашняя физиотерапия: горчичники на область груди и спины, круговые банки, парафиновые или грязевые аппликации. При тяжелом протекании болезни используются эритромицин, ампициллин, бисептол-480. После прохождения острой стадии заболевания назначается лечебный массаж 3-4 раза в неделю. По мере выздоровления массаж применяется 1-2 раза в неделю (профилактический или общеоздоровительный). Острая пневмония – это воспаление легочной ткани, преимущественно бактериальной природы [6, c. 158-162]. В ряде случаев заболевание начинается внезапно, на фоне полного здоровья, с повышения температуры тела до 39—40°, озноба, болей в грудной клетке, кашля, первоначально сухого, затем с мокротой, иногда с кровохарканьем. Это крупозная пневмония. Клиника очаговой пневмонии: повышение температуры, озноб, кашель. Но начинается она не столь внезапно, как крупозная пневмония. Обычно за несколько дней до этого появляются признаки ОРВИ или гриппа: насморк, кашель, недомогание, ломота во всем теле, небольшая температура. Для второй волны заболевания свойственны повышенная температура, усиление кашля, появление слабости, потливости. В некоторых случаях для воспаления легких характерна несколько стертая картина протекания болезни. Под маской ОРВИ может скрываться пневмония. Ее признаки: невысокая температура, слабость, недомогание, умеренный кашель. Во всех случаях следует обратиться к врачу, так как только после прослушивания больного, рентгенологического обследования и анализа крови можно диагностировать острую пневмонию и подобрать средство для лечения. При всех видах острой пневмонии необходимо использовать антибиотики, которые лучше вводить путем инъекций несколько раз в день. Кроме этого, используют отхаркивающие средства, бронхорасширяющие препараты, способствующие отделению мокроты, а также физиотерапевтические методы. После выздоровления необходимо в течение месяца принимать поливитамины. Это связано с тем, что во время болезни при лечении антибиотиками гибнет множество полезных микроорганизмов, которые вырабатывают витамины группы В. При заболевании пневмонией особое внимание уделяется рациону больного. Лечебное питание, назначаемое в комплексе с фармакотерапией, обычно способствует угасанию воспалительного процесса, снижает интоксикацию организма, щадит органы сердечно-сосудистой системы и пищеварительного тракта. При назначении рациона учитывается состояние больного и стадия болезни. После выздоровления можно применить комплекс очищающих диет (о них будет сказано ниже). После того как острая фаза болезни миновала, назначается лечебный массаж и физкультура. На стадии выздоровления их следует применять обязательно, чтобы организм мог вернуться к нормальному функционированию. Рекомендуется ежедневно заниматься дыхательной гимнастикой, делать упражнения, способствующие увеличению подвижности грудной клетки и улучшению дыхания. Такие упражнения помогают растяжению возможных спаек после пневмонии, укреплению дыхательных мышц и мышц брюшного пресса. Подобная гимнастика рекомендуется всем, но особенно она важна для лиц пожилого возраста, так как в легких может произойти застаивание жидкости, а это, в свою очередь, ухудшает дыхание и может послужить причиной рецидива болезни. Именно для удаления застойных явлений в легких применяется лечебный массаж. Отказываться от него не стоит, даже если кажется, что организм справится с болезнью и без него. Массаж поможет скорейшему выздоровлению, а также укрепит организм в целом. В период выздоровления необходимо как можно больше бывать на свежем воздухе. Своевременно начатое и правильно проведенное лечение пневмонии в большинстве случаев приводит к полному выздоровлению. Это происходит через 3-4 недели после начала заболевания. После выздоровления особое внимание нужно уделять профилактическим мероприятиям, чтобы предотвратить повторное заболевание. В случае осложненного течения пневмонии больному необходимо в течение 6-12 месяцев находиться под наблюдением врача, периодически проходить контрольные рентгенологические исследования легких, а также делать анализ крови. |
