Ведение больных детей с нарушением питания и анемией.. 12. Занятие. Ведение больных детей с нарушением питания и анемией
 Скачать 0.59 Mb. Скачать 0.59 Mb.
|
|
Ведение больных детей с нарушением питания и анемией. Знать причины и признаки анемии, нарушения питания, сахарного диабета. Оценить кормление и уход в целях развития ребенка. Оценить массу тела ребенка к возрасту и длине/росту ребенка. Осуществлять сестринский уход за ребенком с анемией, сахарным диабетом, нарушением питания. Знает классификацию лечебных столов согласно нозологии. Дает определение понятию «Анемия», «Аномалия конституции», «Сахарный диабет», «Гипотрофия», «Паратрофия », «Дистрофия». Классифицирует состояние питания. Консультирует мать по вопросам кормления и ухода в целях развития ребенка. Демонстрирует навык определения уровня глюкозы глюкометром. Демонстрирует навык ухода за помпой. Демонстрирует навык расчета и постановки инсулина. Понятие о нормотрофии Нормотрофия – нормальное функционально-морфологическое состояние организма. Подразумевает следующее: ребенок с чистой, розовой, бархатистой кожей, нормальным тургором, равномерным распределением подкожно-жировой клетчатки, без признаков нарушения внутренних органов и систем, нормальными показателями физического, моторного, психического развития, редко болеющий, легко переносящий инфекционные заболевания, отличается хорошим аппетитом и положительным эмоциональным тонусом. Дистрофии (хронические расстройства питания) – патологические состояния, которые характеризуются не только изменением показателей физического развития, но и нарушением функционально-морфологического состояния внутренних органов и систем, нарушением обменных процессов, иммунитета, вследствие недостаточного или избыточного поступления или усвоения питательных веществ. Варианты дистрофий: Дети первых двух лет жизни: I. Дистрофия типа гипотрофии II. Дистрофии типа паратрофии Старшие возраста: III. Дистрофия типа ожирения (тучность). Хронические расстройства питания Гипотрофия Гипотрофия — хроническое расстройство питания у детей, связанное с недостаточным поступлением питательных вешеств, нарушениями их усвоения и обмена, ведущими к задержке физического и нервно-психического развития. Это наиболее часто встречающийся вариант дистрофии у новорожденных и детей грудного возраста. Дистрофические состояния ухудшают течение острых инфекций и предрасполагают к их хронизации. Этиология и патогенез. Различают гипотрофию врожденную и приобретенную. Врожденная гипотрофия связана с воздействием на плод неблагоприятных факторов; среди них соматические и гинекологические заболевания матери, токсикоз беременных, алкоголизм и курение родителей, производственные вредности. Приобретенная гипотрофия возникает после рождения под влиянием разнообразных экзои эндогенных причин: недоедания (недостаток грудного молока у матери), внутриутробных инфекций и инфекционных заболеваний, перенесенных после рождения ребенка (острые респираторные, желудочно-кишечные заболевания, пневмония, сепсис), врожденных аномалий развития — таких, как пилоростеноз, структурные аномалии кишечника, ферментопатии (целиакия, дисахаридазная недостаточность, муковисцидоз), расщелины губы и нёба, воздействия токсичных веществ и др. Клиническая картина. В зависимости от отставания массы тела ребенка от должной, выраженности функциональных нарушений различных органов и тканей, состояния неспецифической резистентности и иммунитета выделяют 3 степени гипотрофии. 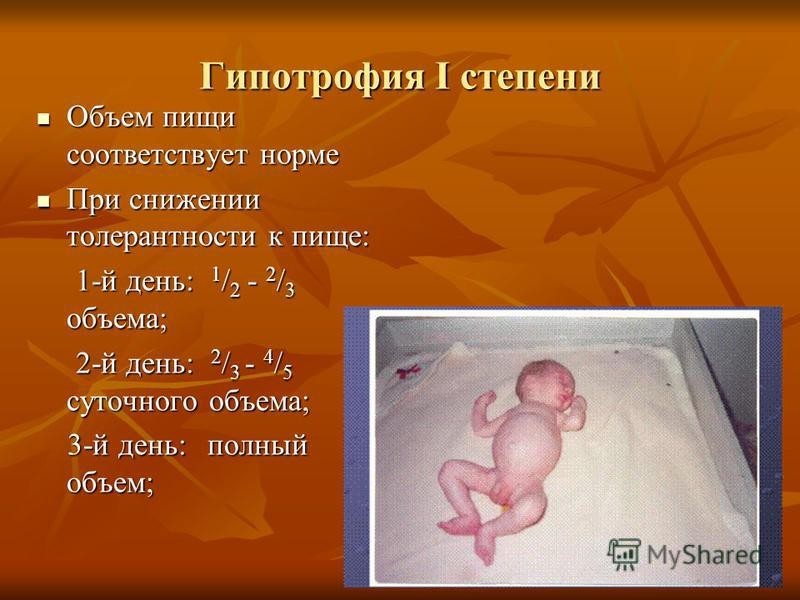 степень характеризуется отставанием массы тела от должной на 10-15%. Отмечаются незначительное уменьшение подкожной основы на животе и конечностях, снижение тургора тканей, эластичности кожи, повышение возбудимости нервной системы, небольшое сниже ние мышечного тонуса, механизма зашиты от инфекций. 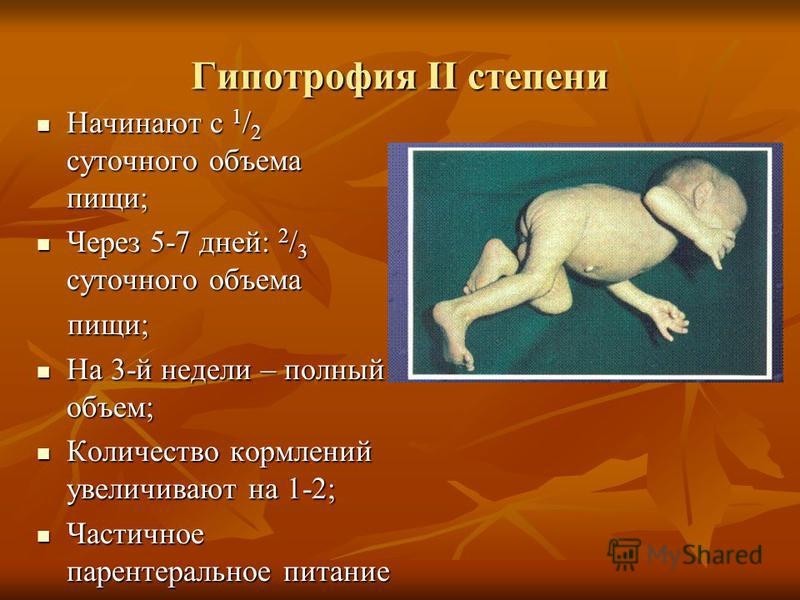 степень отличается выраженным похудением ребенка. Дефицит массы тела составляет 15-30%. Подкожная основа исчезает на животе и значительно истончается на туловище и конечностях. Кожа бледная, сухая, дряблая. Тонус и развитие мышц снижены. Периоды беспокойства сменяются вялостью и угнетением. Снижены физиологические рефлексы, эмоциональный тонус. Ребенок отстает в психомоторном развитии. Сон и аппетит нарушены. Часто отмечаются срыгивания, рвота. Стул неустойчивый. Развивается полигиповитаминоз, характерны частые ОРЗ с угрозой развития осложнений. 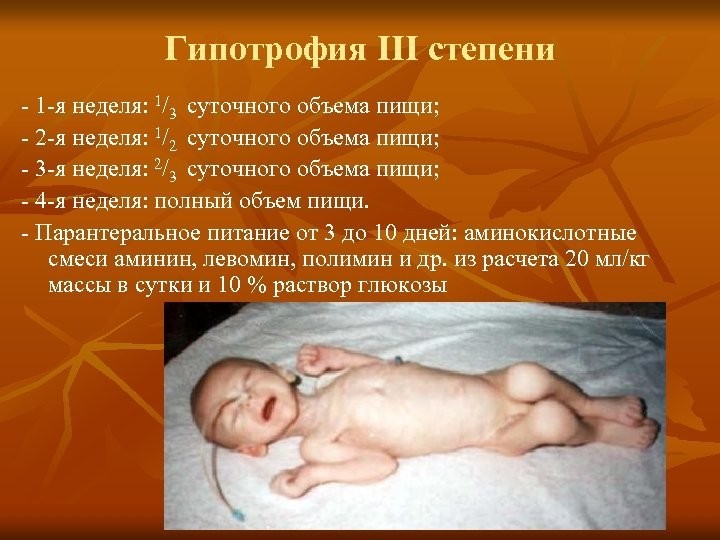 степень проявляется значительным истощением. Масса тела понижена более чем на 30% от должной. Подкожная основа отсутствует не только на животе, туловище, конечностях, но и на лице. Кожа становится «старческой», ее эластичность значительно понижена. Цвет бледно-серый, на поверхности — шелушение, трещины, опрелости. Четко контурируются ребра, суставы. Тургор тканей отсутствует. Выражены признаки полигиповитаминоза и обезвоживания. Тонус мышц резко понижен; гипорефлексия. Психика угнетена. Психомоторное развитие регрессирует. Наблюдаются рвота, анорексия, стул «голодный», разжиженный или запор с признаками выраженного нарушения микробиоценоза кишечника. Температура тела понижена, есть склонность к переохлаждению. Иммунитет угнетен, воспалительные заболевания часто дают осложнения: пневмонию, грибковые поражения кожи и слизистых оболочек, сепсис и др. Состояние, когда ребенок отстает от сверстников и в массе, и в длине тела, определяется как гипостатура. При врожденной гипотрофии отмечаются различные нарушения функции ЦНС. Отставание массы тела от роста у новорожденных определяется по оценочным графикам с учетом гестационного возраста или по массоростовому показателю (МРП): МРП = (масса тела, г / длина тела, см) • 100%. При нормотрофии МРП составляет 60-80%, при гипотрофии I степени — 60—56%, II степени — 55—50%, III степени — менее 50%. Лечение. При гипотрофии I степени лечение проводится в домашних условиях. Необходимо устранить причины, которые привели к гипотрофии, добиться организации правильного режима с достаточным сном и прогулками, рациональным вскармливанием. Важно поддерживать положительный эмоциональный тонус ребенка, регулярно проводить массаж и лечебную гимнастику. Положительное действие на течение гипотрофии оказывают теплые гигиенические ванны с температурой воды 38 °С. Их проводят ежедневно, чередуя с лечебными хвойными ваннами и УФО. Питание рассчитывают на должную массу тела. При нехватке грудного молока используют современные молочные смеси. Для улучшения аппетита и усвоения пищи можно назначить ферментные препараты — панкреатин (Панцитрат4, Креон4 и т.д.) после еды, для стимуляции аппетита — Апилак4 в свечах по 0,0025-0,005 г 2 раза в день. Показаны препараты витаминов С, В1, В2, B6, A, D3. Детей с гипотрофией II и III степени обычно лечат в стационаре, где ребенок находится одновременно с матерью. Следует оградить ребенка от излишних раздражителей (свет, звук, манипуляции) и перекрестной инфекции; оптимальный вариант — содержание больного в условиях бокса. Ребенок должен находиться в светлом, просторном, регулярно проветриваемом помещении, с температурой воздуха 24-27 °С при влажности 60-70%. Прогулки разрешаются при температуре воздуха не ниже -5 °С. Во время прогулок ребенок должен находиться на руках, в холодное время года целесообразно к ногам прикладывать грелку. В процессе лечения обращают внимание на устранение причины, приведшей к столь серьезным нарушениям трофики. В диетотерапии выделяют этапность; 1) определяют толерантность к пище; 2) после относительной разгрузки вначале увеличивают белковую нагрузку; 3) вслед за этим повышают общую калорийность пищи; 4) устанавливают питание по возрасту с постепенным введением положенного прикорма. Основой питания остается грудное молоко, при его отсутствии — адаптированные и лечебные молочные смеси с низким содержанием лактозы или на основе гидролизата сывороточного белка. В лечении гипотрофии II степени в течение 7-10 дней суточный объем пищи составляет 2/3 должного объема. Недостающую 1/3 восполняют жидкостью (вода, чай, 5% раствор Глюкозы и др.). Ребенка кормят чаще. В дальнейшем при хорошей переносимости пищи (отсутствие срыгивания, диареи) объем пищи может быть увеличен на 100 мл ежесуточного рациона. Прикормы вводят по общим правилам. В первое время углеводы и белки назначают по принятой нагрузке на 1 кг должной массы тела, жиры — на 1/2-2/3 от должной массы. Больным детям с гипотрофией III степени пищевую нагрузку вводят еще осторожнее. В 1е сутки расчет питания можно производить исходя из энергии, затраченной ребенком на основной обмен (65-70 ккал на I кг фактической массы тела). Это приблизительно половина должного суточного объема, которую делят на 10 приемов (через 2 ч с 6часовым ночным перерывом). В последующем при нормальной переносимости данного объема пищи каждые 2 сут его можно увеличивать на 100-150 мл. Тактика аналогична таковой при гипотрофии II степени, но занимает больше времени (2-4 нед). С началом введения положенного объема пищи белки и углеводы рассчитывают на должную массу тела, а жиры — на фактическую. Если у ребенка нет парадоксальных реакций (рвота, послабление стула) и отмечается прибавка массы тела, что обычно наблюдается через 1012 дней от начала лечения, все ингредиенты пищи рассчитывают на должную массу тела. Количество жира в пище увеличивают постепенно, с учетом переносимости. При выведении ребенка из состояния гипотрофии необходимо ежедневное контрольное измерение его массы тела. Из лекарственных средств при гипотрофии II и III степени важно регулярно давать ферменты. В первые дни нужно восстановить жидкостный и электролитный баланс организма, для чего используют 10% раствор плазмы крови человека или альбумина человека из расчета 8-10 мл на 1 кг массы тела, капельное введение 5-10% растворов Глюкозы, Рингера*. Глюкозотерапия сочетается с введением инсулина короткого действия (1 ЕД на 5 г чистой Глюкозы*). Витаминотерапия больным гипотрофией нужна как с заместительной, так и со стимулирующей целью. В первые дни лечения витамины вводят парентерально, в дальнейшем дают внутрь: аскорбиновую кислоту по 50-100 мг. тиамин по 25-50 мг, пири- доксин — по 60-100 мг в сутки, затем проводят чередующиеся курсы лечения препаратами витаминов А, РР, В5, В6, В12 и В15. Назначают препараты железа, цинка, селена в возрастных дозах. Стимулирующая терапия заключается в чередовании курсов лечения Апилаком*, бендазолом, Пантокрином*, женьшенем. В случае сочетания гипотрофии с инфекционными заболеваниями назначают антибактериальную терапию. Для лечения и профилактики нарушений микробиоценоза кишечника показано применение смектита диоктаэдрического (Смекта*), пробиотиков (Аципол*, Лактобактерин*), сорбентов 1-3 раза в день. В период нарастания массы тела могут быть использованы анаболические гормоны: нандролон (Ретаболил*) — 0,5-1 мг/кг 1 раз в 2-3 нед внутримышечно и др. Профилактика гипотрофии у детей раннего возраста состоит в рациональном вскармливании, соблюдении режима дня, систематическом проведении воспитательных и закаливающих занятий. В профилактике врожденной гипотрофии важное место занимают дородовой патронаж и обучение будущих матерей навыкам антенатальной охраны плода. Сахарный диабет – заболевание, обусловлено абсолютной или относительной недостаточностью инсулина, приводящие к нарушению обмена в-в (в первую очередь углеводного), проявление хронической гипергликемией. Этиология: Генетический фактор Вирусные инфекции Нарушение питания Ожирение. Стрессы, травмы головы. Формы диабета у детей Выделяют два основных типа сахарного диабета: Инсулинозависимый диабет (диабет 1 типа). ИЗСД Инсулиннезависимый диабет (диабет 2 типа). ИЗСД – встречается у детей и лиц молодого возраста. Степени тяжести. легкая, среднетяжелая, тяжелая. Стадия развития. Предиабет, латентный СД, явный СД. Клиника: Предиабет (потенциальный Д) –имеется высокая степень риска заболевания, но нет его развития. Уровень сахара в крови натощак и после нагрузки глюкозой нормальный. Имеются факторы риска: наличие СД у больных родственников, большая масса тела при рождении (4100), избыточный вес, наличие эндокринных заболеваний, близнецы больного СД Латентный (скрытый) СД. Характеризуется отсутствием клинических проявлений. Уровень сахара в крови натощак в пределах нормы, но сахарная кривая носит патологический характер. Перед проведением пробы обследуемый в течение 3-х дней должен получать обычную пищу без ограничения углеводов. Берется кровь натощак, затем после приема глюкозы ( 50г на 1 м2 поверхности тела) измерить глюкозу ч/з 1 час ( в норме ее уровень повышается, но не более 50% от исходного), затем берут ч/з 2 часа ( в норме уровень глюкозы снижается до исходного). Явный СД: Типичные симптомы жажда, сухость во рту, частые и обильные мочеиспускания (ночной энурез), быстрая утомляемость, головокружение, похудание за короткий срок при наличии хорошего аппетита. Отмечаются признаки обезвоживания ( сухая кожа, слизистые, яркий язык), на лице диабетический румянец. У детей грудного возраста – жадно сосут, отсутствие прибавки массы тела, «накрахмаленные» пеленка из-за отложения на них кристаллов сахара. Характерны стойкие опрелости, Для детей характерны поражения кожи-пиодермии, стоматиты, у девочек вульвовагиниты. Чаще всего СД течет бурно, но может быть медленное течение, тогда необходимо обращать внимание на спутников СД – (пиодермии, фурункулез, стоматиты и т.д.). Осложнения: Диабетическая ангиопатия Задержка роста, полиневрит. Комы. Неспецифические (гнойничковые поражения кожи). Диагностика. Гипергликемия ( ¬ 5,5ммоль/л) явный СД 11-16 ммоль/л. Определить лабораторным способом, а также глюкометрами, тест-полосками «глюкопрофиль» Глюкозурия ( 2-8%) – определить лабораторно, а также с помощью тест-полосок (глюкотест мультистикс) Кетоновые тела определить используя полоски «Кетостикс». Лечение: Диетотерапия - основа – индивидуальный подбор суточной калорийности, диета, сбалансированная по содержанию углеводов, жиров, белков, витаминов и минералов (ст.№9). Питание 6 раз в сутки (3 основных –завтрак, обед, ужин и 3 «перекуса» — второй завтрак, полдник, второй ужин). Из пищевого рациона исключают легкоусвояемые углеводы (сахар, конфеты, варенье, изделия из белой муки). Заменяют на углеводы, содержащие большое количество клетчатки. Из крупы исключают рис, манную, предпочтение отдают – гречневой, перловой, пшенной. Прием картофеля ограничивают, черный хлеб назначают в количествах, близких к потребностям. Овощи дают в сыром и тушеном виде, фрукты до 500 гр. В день (зеленые яблоки, слива, апельсины, киви, грейпфрут), исключить виноград , бананы, хурма, дыни, абрикосы. Сахар заменяют – дают ксилит, сорбит. Суточная потребность в жирах покрывается за счет сливочного масла, жиров растительного происхождения. Инсулинотерапия – Доза инсулина зависит от тяжести заболевания и от потери глюкозы с мочой в течение суток. На каждые 5гр. глюкозы, выведенные с мочей, назначают 1ЕД инсулина. Инсулин вводят в основном подкожно, но иногда в/м и в/в. По действию препараты инсулина могут быть: Короткого действия (пик действия ч/з 2-4ч., ) длительность действия 6-8 час. Актрапид, хумулин Р, авестис. Инсулин Рапид (свиной), хумалог (действие 4ч) Средней продолжительности действия (пик ч/з 5-10 час, действие 12-18час). Инсулонг, Монотард НМ (человеческий), Монотард МС(свиной). Хумулин Н, Базал. Длительного действия ( пик ч/з 10-18час, действие 20-30ч). Ультралонг, Ультратард НМ. Инсулин может вводиться шприцом (1мл-40ЕД, 1мл-50ЕД, 1мл –100ЕД)., также с помощью шприц-ручек. Инсулин вводится за 30 минут до еды. Может применяться помпа – автоматически регулируя введения И в зависимости от уровня глюкозы. Для лечения СД II типа используют, а также при легких формах заболевания сахароснижающие препараты. Витамин группы В, С. Эссенциале, корсил. Необходим уход за стопами (ежедневно мыть теплой водой с мылом, насухо вытирать, смазывать кремом, ногти подстригать и обрабатывать не закругляя на углах, для осмотра подошв использовать зеркало, проверять обувь на наличие посторонних предметов, не ходить босиком, на высоком каблуке, не использовать узкую обувь и тугие носки). В школе рекомендован дополнительный выходной , освобождение от сдачи экзаменов. Контроль за физической нагрузкой ребенка. Наиболее тяжелыми осложнениями являются комы: 1.Гипогликемическая — резкое уменьшение количества сахара в крови, приводящее к снижению усвоения глюкозы клетками гол.мозга и его гипоксии. Причины: Нарушение диеты ( после введения инсулина не поел). Передозировка инсулина. Повышенная физическая нагрузка. О.инфекционное заболевание |
