Вопросы к экзамену по патологической физиологии Общая патология Патологическая физиология как наука и ее место среди других дисциплин. Задачи и методы исследования патологической физиологии и ее значение в подготовке будущего врача
 Скачать 1.32 Mb. Скачать 1.32 Mb.
|
|
Острая коронарная недостаточность обусловлена внезапным нарушением коронарного кровотока, может служить развитию инфаркта миокарда. Хроническая коронарная недостаточность связана с медленно нарастающим стенозом коронарной артерии и проявляется приступами стенокардии. Многочисленные состояния и факторы, способные вызвать коронарную недостаточность, объединяют в три основные, как правило, взаимосвязанные и взаимозависимые группы. Абсолютное снижение притока крови к миокарду. Факторы, приводящие к абсолютному снижению притока крови к миокарду по коронарным артериям (в клинике они встречаются наиболее часто). 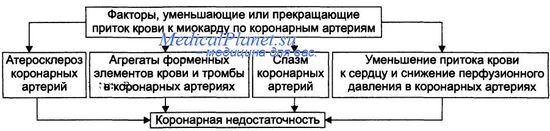 Атеросклеротическое поражение коронарных артерий. У 92% пациентов со стенокардией на коронароангиограммах выявляются значительные локальные сужения просвета как минимум одной из венечных артерий сердца. Агрегация форменных элементов крови (главным образом эритроцитов и тромбоцитов) и образование тромбов в венечных артериях сердца. Этим процессам в значительной мере способствуют: атеросклеротические изменения в стенках сосудов; турбулентный характер кровотока в венечных сосудах; повышение содержания и активности факторов свёртывающей системы крови, высвобождающихся из повреждённых клеток крови и сосудистой стенки. Указанные факторы дополнительно стимулируют агрегацию и адгезию тромбоцитов, эритроцитов и лейкоцитов, высвобождение из них БАВ, потенцирующих, в свою очередь, клеточную агрегацию и тромбообразование как в просвете, так и на внутренней поверхности коронарных артерий. Спазм коронарных артерий. Развитие коронарной недостаточности в результате сосудистого спазма доказано ангиографическими исследованиями. Решающее значение в развитии коронароспазма имеют катехоламины. Значительное увеличение их содержания в крови или повышение адренореактивных свойств сосудов миокарда, как правило, сопровождается всеми клиническими, электрокардиографическими и биохимическими изменениями, свойственными стенокардии. Аргументы в пользу симпатергического (катехоламинового) механизма спазма артериол при коронарной недостаточности: развитие эпизодов коронарной недостаточности при стрессовых ситуациях, частые приступы стенокардии при феохромоцитоме, развитие коронарной недостаточности при внутриартериальном введении адреналина, повышение содержания катехоламинов в крови до и на высоте эпизода коронарной недостаточности. Доказано также существенное значение в развитии коронароспаз-ма тромбоксана А2, ПгF2ot, а также лейкотриенов С4, D4, E4. В реальной жизни коронарная недостаточность является результатом действия комплекса взаимосвязанных факторов: сокращения ГМК коронарных артерий и уменьшения их просвета под влиянием катехоламинов, тромбоксана А2, ПгF2ot и других вазоконстрикторов; уменьшения внутреннего диаметра просвета коронарных артерий в результате утолщения их стенки (за счёт атеросклеротических изменений, гипертрофии мышечной оболочки, фиброзных изменений, отёка и др.); сужения и закрытия просвета сосуда агрегатами форменных элементов крови. Уменьшение притока крови к сердцу и снижение в связи с этим перфузионного давления в коронарных артериях. К этому приводят значительная бради- или тахикардия, трепетание и мерцание предсердий и/или желудочков сердца, недостаточность аортальных клапанов, острая артериальная гипотензия, сдавление коронарных артерий сердца (опухолью, рубцом, инородным телом). Увеличение потребления миокардом кислорода. Факторы, вызывающие значительное увеличение потребления миокардом кислорода и субстратов обмена веществ, представлены на рисунке. 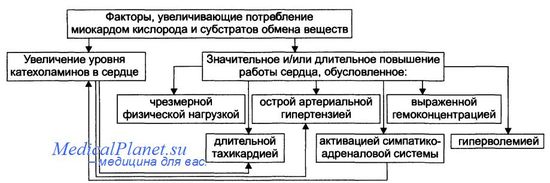 Существенное повышение в сердце уровня катехоламинов (например, при стрессе или феохромоцитоме). Избыток катехоламинов в миокарде обусловливает развитие их кардиотоксического эффекта. Чрезмерное повышение расхода О2 и субстратов метаболизма миокардом. Последнее связано с положительным хроно- и инотропным эффектами катехоламинов и значительным возрастанием в связи с этим функции сердца. Снижение эффективности ресинтеза АТФ и в связи с этим расхода кислорода и субстратов окисления. Последнее вызвано повреждением мембранного аппарата кардиомиоцитов (прежде всего плазматической мембраны, митохондрий), инактивацией ферментов тканевого дыхания, гликолиза, пентозофосфатного шунта (при этом мембраны и ферменты альтерируются свободными радикалами, продуктами нарушенного метаболизма и перекисного окисления липидов. Образование их стимулируют катехоламины, а также активированные гидролазы лизосом) и разобщением окислительного фосфорилирования избытком ВЖК и ионов под влиянием катехоламинов. Уменьшение (в сравнении с потребным) величины коронарного кровообращения. Это является результатом укорочения (в условиях катехоламиновой тахикардии) диастолы, в течение которой приток крови к миокарду максимален, повышения напряжения миокарда и сдавления в связи с этим коронарных сосудов, усиления агрегации клеток крови в просвете микрососудов. В целом развитие коронарной недостаточности при чрезмерной активации симпатико-адреналовой системы характеризуется как увеличением расхода гиперфункционирующим миокардом 02 и метаболитов, так и ограничением их притока к миокарду по коронарным артериям. Значительное возрастание работы сердца. Наиболее часто является следствием чрезмерной физической нагрузки, длительной тахикардии, острой артериальной гипертензии, выраженной гемоконцентрации, значительной гиперволемии. Важно, что чрезмерное увеличение работы сердца, а также причины, вызвавшие её, как правило, одновременно приводят и к активации симпатико-адреналовой системы. Последнее сопровождается высвобождением избытка катехоламинов и реализацией их кардиотоксического действия. Инфаркт миокарда Инфаркт миокарда - это тяжелое заболевание, характеризующееся гибелью части сократительных клеток миокарда с последующим замещением погибших (некротизированных) клеток грубой соединительной тканью (т.е. формированием постинфарктного рубца). Гибель клеток (некроз) происходит в результате продолжающейся ишемии миокарда и развитием необратимых изменений в клетках вследствие нарушения их метаболизма. Наиболее общая классификация миокарда подразумевает выделение крупно- и мелкоочагового инфаркта (по размерам очагового поражения), различных вариантов локализации некротического очага инфаркта миокарда (обычно говорят - локализация инфаркта миокарда), а также острого, подострого периодов и периода рубцевания (по времени и стадиям течения). Кроме этого, выделяют еще несколько критериев, по которым также проводится классификационное выделение различных форм инфаркта, но все это мы рассмотрим подробнее по ходу обсуждения. Пока же нам нужно определиться с общими закономерностями возникновения и течения инфаркта миокарда. Патофизиологические особенности. Механизм инфаркта миокарда — разрыв атеросклеротической бляшки, часто при умеренном стенозе до 70% в коронарной артерии. При этом коллагеновые волокна обнажаются, происходит активация тромбоцитов, запускается каскад реакций свертывания, что приводит к острой окклюзии коронарной артерии. Если восстановления перфузии не происходит, то развиваются некроз миокарда (начиная с субэндокардиальных отделов), дисфункция пораженного желудочка (в подавляющем большинстве случаев - левого), аритмии. Причины смерти при инфаркте миокарда. Основными причинами смерти при острых инфарктах миокарда являются: уменьшение сердечного выброса; застой крови в сосудах малого круга кровообращения и смерть в результате отека легких, фибрилляция сердца; разрыв сердца (гораздо реже). Уменьшение сердечного выброса. Систолическое растяжение и кардиогенный шок. Если часть миокардиальных волокон не сокращается, а другая — сокращается, но слишком слабо, насосная функция патологически измененных желудочков резко нарушается. Сила сердечных сокращений при инфаркте часто уменьшается даже в большей степени, чем можно было ожидать. Причиной этого является так называемый феномен систолического растяжения. На рисунке видно, что в то время как здоровые участки сердечной мышцы сокращаются, ишеминизированные участки, в которых мышечные волокна подверглись некрозу и не функционируют, вместо сокращения выбухают наружу под действием высокого внутрижелудочкового давления. Из-за этого сокращение желудочка становится малоэффективным. Когда сократительная способность сердца снижается, и оно оказывается не в состоянии перекачивать достаточное количество крови в периферическую артериальную систему, развивается сердечная недостаточность и некроз периферических тканей в результате так называемой периферической ишемии. Это состояние называют коронарным шоком, кардиогенным шоком, сердечным шоком или недостаточностью сердечного выброса. Оно подробно изложено в следующей главе. Кардиогенный шок обычно развивается, если более 40% массы левого желудочка подверглось инфаркту, у 85% больных это приводит к летальному исходу. Застой крови в венозной системе. Когда насосная функция сердца снижается, возникает застой крови в предсердиях, а также в сосудах малого или большого круга кровообращения. Это приводит к увеличению капиллярного давления, особенно в капиллярах легких. В первые несколько часов после инфаркта миокарда застой крови в венах не создает дополнительных трудностей для гемодинамики. Симптомы венозного застоя появляются через несколько дней по нескольким причинам. Резкое уменьшение сердечного выброса ведет к уменьшению почечного кровотока. Затем уменьшается почечный диурез. Происходит увеличение общего объема циркулирующей крови, и появляются симптомы венозного застоя. В этой связи у многих больных, состоянию которых в первые несколько дней, казалось бы, ничего не угрожа Патология системного артериального давления. Виды нарушений. Роль эндотелия сосудов в механизмах ауторегуляции артериального давления. Роль курения в генезе сердечно-сосудистых заболеваний. Эндотелий сосудов. Роль эндотелия в регуляции просвета сосудов. Эндотелий сосудов обладает способностью синтезировать и выделять факторы, вызывающие расслабление или сокращение гладких мышц сосудов в ответ на разного рода стимулы. Общая масса эндотелиоцитов, монослойно выстилающих кровеносные сосуды изнутри (интима), у человека приближается к 500 г. Общая масса, высокая секреторная способность эндотелиальных клеток позволяют рассматривать эту «ткань» как своеобразный эндокринный орган (железу). Распределенный по сосудистой системе эндотелий, очевидно, предназначен для вынесения своей функции непосредственно к гладкомышечным образованиям сосудов. Период полужизни выделяемого эндотелиоцитами инкрета очень мал — 6—25 с (вследствие быстрого перехода его в нитраты и нитриты), но он способен сокращать и расслаблять гладкие мышцы сосудов, не оказывая влияния на эффектор-ные образования других органов (кишечник, бронхи, матка). Выделяемые эндотелием сосудов расслабляющие факторы (ЭРФ) — нестабильные соединения, одним из которых является оксид азота (N0). В эндотелиальных клетках сосудов N0 образуется из а-аргинина при участии фермента — синтетазы окиси азота. NO рассматривается как некоторый общий путь передачи сигнала от эндотелия к гладким мышцам сосудов. Выделение из эндотелия N0 ингибируется гемоглобином и потенцируется ферментом — дисмутазой. Участие эндотелия в регуляции тонуса сосудов общепризнанно. Для всех магистральных артерий показана чувствительность эндотелиоцитов к скорости кровотока, выражающаяся в выделении ими расслабляющего гладкие мышцы сосудов фактора, приводящего к увеличению просвета этих артерий. Таким образом, артерии непрерывно регулируют свой просвет соответственно скорости течения по ним крови, что обеспечивает стабилизацию давления в артериях в физиологическом диапазоне изменений величин кровотока. Этот феномен имеет большое значение в условиях развития рабочей гиперемии органов и тканей, когда происходит значительное увеличение кровотока, а также при повышении вязкости крови, вызывающей рост сопротивления кровотоку в сосудистой сети. Повреждение механочувствительности сосудистых эндотелиоцитов может быть одним из этиологических (патогенетических) факторов развития облитерирующего эндоартериита и гипертонической болезни. Роль курения Общепризнанно, что никотин и оксид углерода влияют на функции сердечно-сосудистой системы и вызывают изменения обмена веществ, повышения артериального давления, частоты пульса, потребления кислорода, содержания в плазме катехоламинов и карбоксигемоглобина, атерогенеза и пр. Все это способствует развитию и ускорении появления заболеваний сердечно-сосудистой системы Никотин повышает уровень сахара в крови и, возможно, поэтому курение способствует утолению голода и ощущению эйфории. После выкуривания каждой сигареты увеличивается частота сердечных сокращений, снижается ударный объем при физической нагрузке разной интенсивности. Выкуривание большого числа сигарет с низким содержанием никотина вызывает такие же изменения, как и выкуривание меньшего количества сигарет с бульшим содержанием никотина. Это очень важный факт, свидетельствующий об иллюзорности курения безопасных сигарет. Важную роль в развитии поражения сердечно-сосудистой системы при курении играет оксид углерода, который вдыхается в виде газа с табачным дымом. Оксид углерода способствует развитию атеросклероза, влияет на мышечную ткань (частичный или тотальный некроз), на функцию сердца у больных стенокардией, включая негативное инотропное действие на миокард Важное значение имеет тот факт, что у курильщиков повышен уровень холестерина в крови по сравнению с некурящими, что вызывает закупорку коронарных сосудов. Курение оказывает существенное влияние на ишемическую болезнь сердца (ИБС), вероятность заболевания ИБС возрастает с увеличением количества потребляемых сигарет; эта вероятность также возрастает с увеличением длительности курения, но снижается у лиц, прекративших курение. Курение также оказывает влияние на развитие инфаркта миокарда. Риск инфаркта (в том числе повторного) возрастает с количеством выкуренных за день сигарет, а также в старших возрастных группах, особенно старше 70 лет, курение сигарет с более низким содержанием никотина не снижает риск развития инфаркта миокарда. Влияние курения на развитие инфаркта миокарда обычно связывают с возникновением коронарного атеросклероза, вследствие чего появляются ишемия сердечной мышцы и последующий некроз ее. Как содержащие, так и не содержащие никотин сигареты увеличивают присутствие в крови оксида углерода, уменьшают усвоение кислорода сердечной мышцей. Существенное воздействие оказывает курение на заболевания периферических сосудов, в частности на развитие эндартериита нижних конечностей (перемежающаяся хромота или облитерирующий эндартериит), особенно при сахарном диабете. После выкуривания одной сигареты спазм периферических сосудов держится примерно 20 мин, в связи с чем велика опасность развития облитерирующего эндартериита. Курящие больные сахарным диабетом подвергаются большему риску (на 50%) развития обструктивного поражения периферических сосудов, чем некурящие. Курение является также фактором риска в развитии атеросклеротической аневризмы аорты, развивающейся у курящих в 8 раз чаще по сравнению с некурящими. У курильщиков в 2-3 раза увеличена смертность от аневризмы брюшной аорты. Спазм периферических сосудов, возникающих под влиянием никотина, играет роль в развитии гипертонической болезни (во время курения артериальное давление особенно сильно повышается). Артериальная гипертензия (эссенциальная гипертензия). Патогенез. Факторы риска. Артериальная гипертензия - стойкое повышение артериального давления. По происхождению различают артериальную гипертензию первичную и вторичную. Вторичное повышение артериального давления является лишь симптомом (симптоматическая гипертензия), следствием какого-нибудь другого заболевания (гломерулонефрит, сужение дуги аорты, аденома гипофиза или коркового вещества надпочечных желез и т. д.). Первичную гипертензию до сих пор называют эссенциальной гипертензией, что указывает на невыясненность ее происхождения Гипертоническая болезнь является одним из вариантов первичной артериальной гипертензии. При первичной гипертензии повышение артериального давления является основным проявлением болезни. На долю первичной гипертензии приходится 80% всех случаев артериальной гипертензии. Остальные 20% составляют вторичную артериальную гипертензию, из них 14% связаны с заболеваниями паренхимы почек или ее сосудов. Этиология. Причины первичной гипертензии, возможно, различны и многие из них до сих пор окончательно не установлены. Однако не подлежит сомнению, что определенное значение в возникновении гипертензии имеет , перенапряжение высшей нервной деятельности под влиянием эмоциональных воздействий. Об этом свидетельствуют частые случаи развития первичной гипертензии у людей, переживших ленинградскую блокаду, а также у людей "стрессовых" профессий. Особое значение при этом имеют отрицательные эмоции, в частности эмоции, не отреагированные в двигательном акте, когда вся сила их патогенного воздействия обрушивается на систему кровообращения. На этом основании Г. Ф. Ланг назвал гипертоническую болезнь "болезнью неотреагированных эмоций". Артериальная гипертензия - это "болезнь осени жизни человека, которая лишает его возможности дожить до зимы" (А. А. Богомолец). Тем самым подчеркивается роль возраста в происхождении гипертонической болезни. Однако и в молодом возрасте первичная гипертензия встречается не так редко. Важно при этом отметить, что до 40 лет мужчины болеют чаще, чем женщины, а после 40 соотношение приобретает противоположный характер. Определенную роль в возникновении первичной гипертензии играет наследственный фактор. В отдельных семьях заболевание встречается в несколько раз чаще, чем у остального населения. О влиянии генетических факторов свидетельствует и большая конкордантность по гипертонической болезни у однояйцевых близнецов, а также существование линий крыс, предрасположенных или резистентных к некоторым формам гипертензии. В последнее время в связи с проведенными в некоторых странах и среди народностей (Япония, Китай, негритянское население Багамских островов, некоторые районы Закарпатской области) эпидемиологическими наблюдениями установлена тесная связь между уровнем артериального давления и количеством потребляемой соли. Считают, что длительное потребление более 5 г соли в день способствует развитию первичной Гипертензии у людей, имеющих наследственное предрасположение к ней. Успешное экспериментальное моделирование "солевой гипертензии" подтверждает значение избыточного потребления соли. С приведенными наблюдениями хорошо согласуются клинические данные о благоприятном терапевтическом эффекте низкосолевой диеты при некоторых формах первичной гипертензии. Таким образом, в настоящее время установлено несколько этиологических факторов гипертензии. Неясно только, какой из них является причиной, а какой играет роль условия в возникновении болезни. Прекапиллярный и посткапиллярный виды гипертензии малого круга кровообращения. Причины. Последствия. Лёгочная гипертензия (АД более 20/8 мм рт.ст.) бывает либо прекапиллярной, либо посткапиллярной. |
