1 аномалии развития мочевыделительной системы у детей. (Отредакт. Врожденные пороки развития верхних (почек, мочеточников) мочевыводящих путей у детей. Клинические признаки, диагностика и лечение
 Скачать 1.51 Mb. Скачать 1.51 Mb.
|
|
Клиника. Темп развития заболевания зависит от степени кистозного поражения почки. Поликистоз почек Ι степени. Кист в почках не много, суммарная функция почек нормальная, васкуляризация не нарушена. Клинические проявления либо отсутствуют, либо слабо выражены. Поликистоз почек ΙΙ степени- самая частая форма. В корковом слое почки имеется значительное количество первоначально обычно маленьких кист. Общая масса интактной почечной паренхимы в это время достаточно велика и полностью обеспечивает поддержание гуморального гомеостаза. В течении жизни увеличение объема кист приводит к постепенной гибели первоначально нормальной почечной паренхимы, что в конечном итоге может привести к хронической почечной недостаточности. Поликистоз почек ΙΙΙ степени (поликистоз новорожденных). В отличии от поликистоза почек ΙΙ степени, большая часть нефронов отключена от собирательных трубочек и масса функционирующей почечной паренхимы с самого начала недостаточна для поддержания гуморального гомеостаза. Поликистоз почек ΙΙΙ степени – это симптомы очень рано возникающей и быстро прогрессирующей почечной недостаточности. Тяжелые гуморальные расстройства и связанные с ними органные поражения быстро прогрессируют и приводят больного к смерти в первые годы. Диагностика поликистоза почек не представляет трудностей. Применением ультразвукового исследования, КТ, МРТ, радикально решает диагностические и дифференциально-диагностические проблемы. Экскретоная урография неинформативна в связи с почечной недостаточностью. Соноскопия, сонография являются методом выбора. Лечение поликистоза почек - это почти исключительно проблема лечения хронической почечной недостаточности, в большинстве случаев мы вынуждены бороться с осложнениями или применять полиативное лечение. Г. Солитарные кисты почек. Порок развития связанный с кортикальным кистозным поражением идентичным механизмов эмбриофетального морфогенеза.Солитарная киста почки не является редким пороком развития и находится на втором месте по частоте поражения этого органа (после поликистоза почек). Солитарная киста почки существует к моменту рождения, имеет тенденцию к медленному росту, порой достигает очень больших размеров. Клинические проявления и их динамика связаны с осложнениями или присоединения сопутствующих заболеваний (инфицирование кисты, кровоизлияние, разрыв кисты, артериальная гипертензия). Используя методы ультразвуковой диагностики и почечную ангиографию можно всегда поставить правильный диагноз. Д. Губчатая почка. Впервые описан Ленардузи 1939г. В результате чрезмерной дилатации отростков протока метонефроса, собирательные трубочки постоянной почки также оказываются чрезмерно расширенными. Почечные клубочки, другие элементы нефрона и лоханочно-чашечной системы развиты нормально. Губчатая почка встречается почти исключительно у лиц мужского пола, почти всегда двусторонняя. Функциональные расстройства при губчатой почке возникают только в случае присоединения пиелонефрита или других осложнений(камнеобразование, кровотечения, артериальная гипертензия). Диагностика основывается на рентгеноурологическом исследовании. Лечение в случае осложнений консервативное. Е. Медуллярная кистозная болезнь (нефронофтиз Фанкони). Порок развития наследуется по аутосомно - рецессивному типу, структурные изменения болезни близки к таковым при губчатой почке (поражаются в основном собирательные трубочки, почечные пирамидки). Имеются распространенное поражение клубочкового и канальцевого аппарата – гиалинизация клубочков, атрофия эпителия канальцев. При медуллярной кистозной болезни рано возникают и быстро прогрессируют тяжелые нарушения суммарной почечной функции, происходит прогрессирующее сморщивание почек, приводящее к почечной недостаточности. Диагностика основывается на химических проявлениях и лабораторных исследованиях. 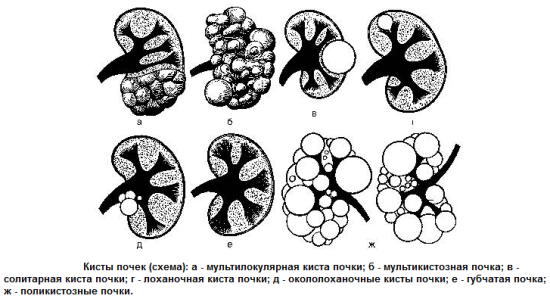 Рис. 6 Кистозные поражения почки. Аномалии взаиморасположения почек. К порокам развития относятся различные формы сращения противоположных почек. Выделяют два вида: 1 - симметричные сращения почек (гомолатеральное), 2- ассиметричные сращения почек ( гетеролатеральное). Гомолатеральное расположение, почки срастаются полюсами или по всей массе (подковообразная почка, комообразная почка). Гетеролатеральное расположение, одна из сросшихся почек расположена гетеролатерально (L- образная, s- образная почка, комообразная с гетеролатеральным расположением одной из ее половин). Диагностика сращений почек основывается на урографических исследованиях. Клинические проявления этих заболеваний не отличаются от проявлений тех же заболеваний обычных почек, тактика лечения зависит от стадии клинического течения. Аномалии положения почек. Этот порок развития возникает в результате прерывания процесса эмбриофетальной миграции и ротации постоянной почки. А. Гомолатеральная дистопия. (Рис.7) Дистопированная почка находится на стороне впадения ее мочеточника в мочевой пузырь, другая почка развита нормально. 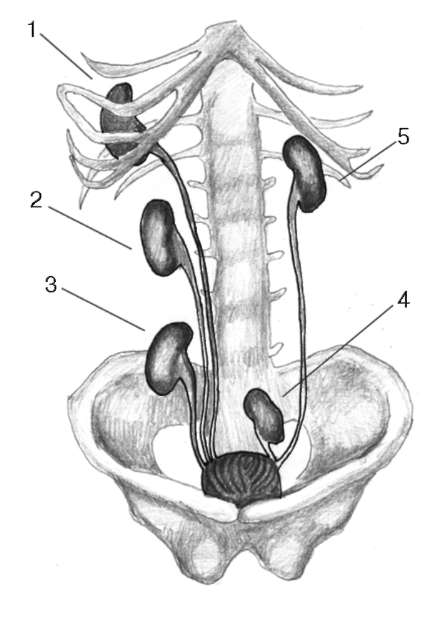 Рис.7 1- торакальная дистопия почки; 2- поясничная дистопия почки; 3- подвздошная дистопия почки; 4- тазовая дистопия почки; 5-нормальное положение почки. Рис.7 1- торакальная дистопия почки; 2- поясничная дистопия почки; 3- подвздошная дистопия почки; 4- тазовая дистопия почки; 5-нормальное положение почки.Б. Гетеролатеральная (перекрестная) дистопия почек. (Рис.8) При пороках этого вида одна из почек находится на стороне, противоположной стороне впадения ее мочеточника в мочевой пузырь. 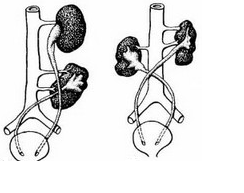 Рис. 8 Рис. 8- односторонняя гетеролатеральная дистопия почки; - двусторонняя гетеролатеральная дистопия почек; Клиническое значение дистопии в значительной мере определяется локализацией порочно развитой почки. Лечение консервативное, хирургическое. VI. Пороки развития лоханочно-чашечной системы. Каудальный конец протока мезонефроса, внедрившись в метанефрогенную бластему, начинает дихотомически делиться. Отклонение от нормального эмбриоморфогенеза лоханочно-чашечной системы и медуллярного слоя почки приводят к возникновению пороков их развития. А. Пороки развития краниального конца протока метанефроса. - аномально повышенная или пониженная ветвистость почечных лоханок; - внепочечное деление лоханки на чашечки; - парапельвикальная киста (кистозное замкнутое образование, обычно имеющее округлую форму и располагающееся в почечном синусе); Б. Пороки развития мышечного слоя лоханки и чашечек. - врожденная атония лоханочно-чашечной системы ( полное или почти полное недарозвитие мышечного слоя лоханки и всех чашечек); - мегакаликоз, мегаполикаликоз (врожденнон неретенционное расширение почечных чашечек); В. Пороки развития, связанные со сдавлением элементов лоханочно-чашечной системы внутрипочечными сосудами. - синдром Фралея (синдром верхней чашечки обусловлен сдавлением ее шейки внутрипочечной артерией и характеризуется наличием трех симптомов – поясничных болей, микрогематурии и артериальной гипертензии); - синдром нижней чашечки ( клинические проявления аналогичны проявлениям синдрома Фралея); VII. Пороки развития пиелоуретрального сегмента. Возникновение этого порока развития происходит на одном и том же этапе эмбрионального морфогенеза постоянной почки и мочевыводящих путей. Поэтому окончательная гистологическая структура и функциональная способность постоянной почки первоначально вполне нормальны. Таким образом, причина порока развития пиелоуретрального соустья всегда является врожденной, следствие ( гидронефротическая трансформация) может возникнуть в любом возрасте. Пороки развития пиелоуретрального соустья в зависимости от эмбрионального морфогенеза и анатомо-функциональных особенностей разделяют на 5 видов: 1- врожденное сужение пиелоуретрального сегмента; 2- высокое отхождение мочеточника от лоханки; 3- клапан в зоне пиелоуретрального сегмента; 4- сдавление пиелоуретрального сегмента добавочным сосудом; 5- сегментарная нейромышечная дисплазия пиелоуретрального сегмента. А. Врожденное сужение пиелоуретрального сегмента. (Рис.9) Сужение в зоне пиелоуретрального сегмента, доходящее иногда до полной облитерации просвета известно давно и является самым частым из пороков развития этой зоны. Стриктуры пиелоуретрального соустья почти всегда бывают односторонними. Гистологическое строение стенки мочеточника в зоне сужения обнаруживаются метаплазия мышечной оболочки, замещение мышц соединительной тканью, разрастание уротелиальной оболочки. 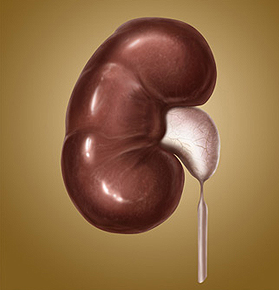 Рис.9 Рис.9Б. Высокое отхождение мочеточника от почечной лоханки. (Рис.10) По сравнению с другими пороками развития пиелоуретрального соустья встречается реже и является не причиной развития гидронефроза, а лишь предрасположением к нему. Непосредственной причиной застоя мочи в лоханке при высоком отхождении от нее мочеточника является « шпора»(клапан), образуемая стенкой мочеточника и прилежащей к нему стенкой лоханки, расположенной аномально ниже места лоханочно-мочеточникового соустья. 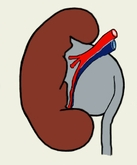 Рис.10 Рис.10В.) Клапаны в зоне пиелоуретрального соустья. (Рис.11) Приводят к быстрому формированию гидронефроза в раннем детском возрасте. Клапан образуется слизистой складкой в пельвиоуретральном переходе. В просвет мочевыводящих путей выпячивается tunika propria, покрытая уротелиальной оболочкой, по внешнему виду напоминает аортальный клапан сердца. 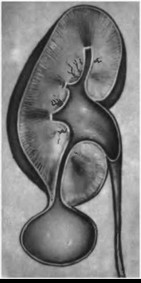 Рис.11 Рис.11Г. Сдавление пиелоуретрального сегмента добавочным сосудом. (Рис.12) Впервые в 1869г., Симон проводя первую в истории нефрэктомию, при выделении почки обнаружил крупную добавочную артерию, подходившую к нижнему полюсу почки. Добавочные верхнее - и нижнеполярные сосуды почки встречаются часто. Установлено, что добавочные сосуды, сдавливающие пиелоуретральный сегмент, представлены одиночными или множественными артериями, отходящими отдельным стволом либо от аорты, либо от основной почечной артерии. Темп гидронефротической трансформации при наличии добавочных сосудов весьма индивидуален. Первые клинические проявления нередко возникают у взрослых, причем функциональная способность почки и мочевыводящих путей долгое время остается относительно сохранной. 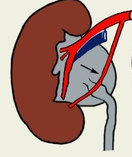 Рис.12 Рис.12Д. Сегментарная нейромышечная дисплазия пиелоуретрального сегмента. Это самостоятельный вид порока развития пиелоуретрального соустья с грубо нарушенной вегетативной интрамуральной иннервацией, являющейся основной причиной возникновения «динамических» гидронефрозов. Патологические изменения четко локализованы и составляют реальное препятствие для эвакуации мочи из почечной лоханки. Гистологическое исследование удаленного участка лоханки выявило сегментарную аплазию мышечного слоя. Клиническая картина гидронефрозов, возникших как следствие врожденных пороков развития пиелоуретерального сегмента у детей и взрослых проявляется поясничными болями постоянного или приступообразного характера, нередки симптомы гематурии, иногда прощупывается измененная почка. Встречаются осложнения пиелонефрит, вторичное камнеобразование и др. Лечение пороков развития этой зоны, пластические восстановительные операции. Наиболее распространенная операция Андерсена-Хайнса предусматривает резекцию части почечной лоханки и прилоханочного отдела мочеточника с поcледующим наложением латеро-латерального анастомоза между ними. VIII. Пороки развития мочеточников. Закладка мочеточника происходит на одном и том же этапе эмбрионального развития мочевой системы. После того как основные эмбриональные структуры уже возникли, рост и развитие мочеточника продолжаются на протяжении всего периода внутриутробного развития и многих лет жизни. Поэтому пороком развития этого органа в большой степени свойственна тенденция к патологической эволюции, которая может происходить на протяжении всей жизни больного. Распространенность. Врожденные пороки мочеточников диагностируются в 40% наблюдений, приобретенные – в 60% и наиболее часто формируются в местах физиологического сужения. Классификация разработанная на ІІ Всесоюзном съезде урологов (1978г). Аномалии числа (Рис.13) (аплазия,удвоение, утроение мочеточника,полное или неполное); 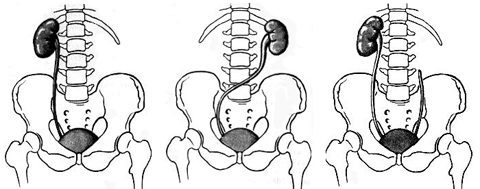 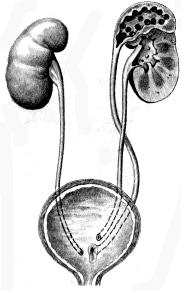 Рис.13 Аномалии положения (Рис.14) (ретрокавальное, ретроилеальное, эктопия мочеточника); 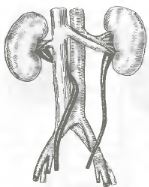 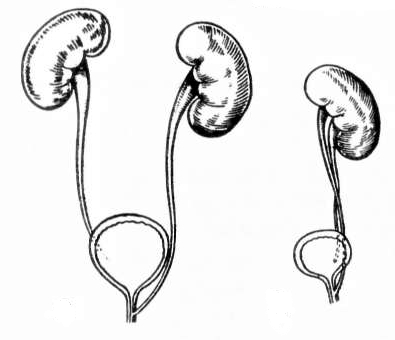 Рис.14 Рис.14Аномалии формы (штопорообразный,спиралевидный, кольцевидный мочеточник); Аномалии структуры (гипоплазия, нейромышечная дисплазия, дивертикулы, уретероцеле); 1. Пороки деления протока метанефроса на протяжении. (Рис.15) Образование не одного, а двух выростов из каудального конца вольфова протока приводит к возникновению самостоятельных пороков развития мочеточников. А.) Слепое окончание лоханочного или пузырного конца добавочного мочеточника (описан Гербертом 1948). Порок развития представляет собой удвоенный или расщепленный мочеточник не достигший в процессе своего роста метанефрогенной бластемы и поэтому слепо заканчивающийся. Клинические проявления имелись симптомы хронической или рецидивирующей мочевой инфекции, боли в поясничной области или в животе на стороне порока развития, гематурия, макрогематурия. Показано хирургическое удаление слепо заканчивающейся ветви мочеточника. Б.) Дивертикул мочеточника. Под врожденным дивертикулом мочеточника понимают полое образование, почти всегда располагающееся в зоне тазового отдела мочеточника и сообщающееся с его просветом более или менее широкого хода (формы- округлой, овоидной, мешковидной, неправильной трубчатой). Стенка дивертикула по своему строению лишь отдаленно напоминает стенку мочеточника. При урографическом исследовании выявляются множественные дивертикулы мочеточника, совершенно случайно, так как чаще всего клинически они ни чем не проявляются. В.) Околомочеточниковая киста. Этот порок развития, является результатом дальнейшего углубления того же отклонения от нормального развития мочеточника. В результате возникает замкнутое полостное образование, расположенное в непосредственной близости от мочеточника. Содержимым кисты студневидная масса или прозрачнач серозная жидкость. 2. Пороки развития мышечного слоя мочеточника. (Рис.15) При этом пороке неправильно развита стенка мочеточника на всем ее протяжении или на ограниченном участке. Порок развития касается исключительно мышечной оболочки мочеточника. Неправильность развития мышечного слоя мочеточника вызывает нарушение оттока мочи от почки. Выделяют следующие виды. А.) Врожденная атония мочеточника. Это общее недоразвитие или полное отсутствие мышечного слоя мочеточника. При атонии мочеточника вследствие грубых нарушений уродинамики в паренхиме почки всегда развиваются более или менее тяжелые атрофические изменения. Клиническое значение порока развития определяется частым присоединением пиелонефрита. Лечение врожденной атонии мочеточника сложная задача в основном применяются органосохраняющие операции. Б.) Ахалазия мочеточника. Этот порок развития заключается в том, что при полной анатомической проходимости мочеточника в его околопузырном отделе существует зона некоординированной сократительной деятельности. Вышерасположенные отделы мочевыводящих путей и его околопузырного участка развивается типичное ретенционное изменение в мочевыводящих путях и почке. Клинические проявления ахалазии мочеточника – это клинические проявления ретенционного уретерогидронефроза и его осложнений, в первую очередь пиелонефрита. Диагностика основана на результатах урографических исследований. Лечение ахалазии мочеточника – хирургическое. В.) Врожденные сужения, клапаны и перегибы мочеточника. При этом врожденном пороке развития поражаются различные слои стенки мочеточника. Наличие клапанов мочеточника связано с дупликатурой уротелиальной оболочки, происходящих из эмбриональных складок мочеточника. Врожденный перегиб мочеточника встречается редко. Значение всех рассматриваемых пороков заключается в том, что выше порока закономерно развиваются ретенционные изменения и формируется уретерогидронефроз. 3. Пороки развития, связанные с неправильным ходом протока метанефроса и его взаимоотношение с венозными сосудами. В происхождении порока этого вида имеет значение аномальное расположение протока метанефроса и отклонение от нормального развития крупных венозных сосудов и их ветвей. А.) Ретрокавальный, ретроилиакальный мочеточник. При этом пороке развития мочеточник располагается позади нижней полой вены, циркулярно огибая ее. Вариант порока развития (ретроилиакальный мочеточник) заключается в том, что мочеточник расположен позади общей или наружной подвздошной вены. Диагностика ретрокавального мочеточника основывается на данных экскреторной и ретроградной урографии. Лечение оперативное органосохраняющее: мочеточник пересекают у места перекреста с нижней полой веной, ретрокавальную часть мочеточника выводят из - под нижней полой вены и затем выполняют уретероуретероанастомоз. Б.) Синдром овариальной (тестикулярной) вены. При этой разновидности врожденной венозной обструкции мочеточник распологается позади Яичковой (семенной) вены. При экскреторной урографии выявляется расширение мочеточника до уровня I – II крестцового позвонка. Лечение – хирургическое. 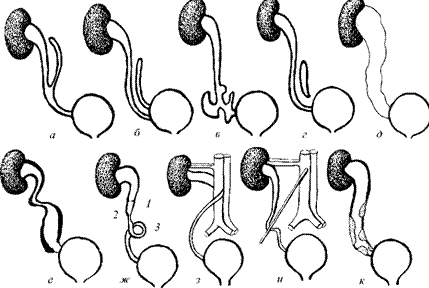 Рис.15 а- слепое окончание расщепленного мочеточника; б- слепое окончание добавочного мочеточника; в - дивертикул мочеточника; г - околомочеточниковая киста; д - атония мочеточника; е - ахалазия мочеточника; ж- клапан (1), сужение (2), врожденный перегиб (3) на протяжении мочеточника; з - ретрокавальный мочеточник; и - ущемление мочеточника овариальной (ретрокавальной) веной; к - место локализации эндометриоза мочеточника. Тесты: 1. К какой группе аномалий относится удвоение почек у детей? А) положения Б) взаимоотношения В) количества Г) структуры Д) формирования 2. Какой метод рентгенологического обследования используется для диагностики заболеваний и аномалий верхних мочевых путей у детей? А) экскреторная урография Б) цистография В) обзорная рентгенография Г) уретрография Д) вазография 3. Какой специальный метод исследования используется для первичной диагностики скрининга аномалий развития и заболевания почек у детей? А) УЗИ Б) компьютерная томография В) цистоскопия Г) нефроскопия Д) обзорная рентгенография 4. Симптомом какого заболевания является поллакиурия А) мочекаменная болезнь Б) гидронефроз В) пиелонефрит Г) гипоспадия Д) крипторхизм 5. Какой рентгенологический метод используется для диагностики пузырно-мочеточникового рефлюкса у детей? А).инфузионная урография Б).ретропневмоперитонеум В). уретрография Г) цистография Д) компьютерная томография 6. Как называеися наличие видимой примеси крови в моче? А) макрогематурия Б) эритроцитурия В) микрогематурия Г) моча мясных помоев Д) лейкоцитурия 7. Для чего используется определение остаточного азота и креатинина у детей с урологической патологией? А) для оценки тяжести воспалительного процесса Б) для оценки выделительной функции почек В) для определения тяжести почечной недостаточности Г) для определения удельной плотности мочи Д) для определения концентрации мочи 8. У девочки 2,5 лет в левой половине живота пальпируется безболезненное, малоподвижное, бугристое образование, размерами 12х10х6см. При УЗИ-гомогенное паренхиматозное образование с резким уменьшением размеров чашечно-лоханочной системы. Ваши предположения? А) гидронефроз Б) эхинококкоз В) опухоль Вильмса Г) аппендикулярный инфильтрат Д) каловый камень 9. Жалобы 8 летней девочки на тупые боли в левой поясничной области. В течении 2 лет у больного отмечается пиурия, периодически повышается температура тела. При цистоскопии обнаружено справа добавочное устье мочеточника, лежащее ниже и медиальнее от нормально расположенного. На экскреторной урограмме слева определяется две лоханки, причем верхней идет расширенный извиток мочеточника. Диагноз. А) галетообрахная почка Б) ПМР В) полное удвоение левой почки Г) копростаз Д) аберрантный сосуд 10. Девочка 6 лет жалуется на постоянные тупые боли в правой половине живота. В течение 2-х лет у больной отмечается пиурия. Состояние больного удовлетворительное. При физикальном исследовании патологии не выявлено. В анализе мочи-белок, лейкоцитируя. При цистоскопии-патологии не выявлено. На экскреторной урограмме значительное расширение правой лоханки и чашечек, сужение лоханочно-мочеточникового сегмента. Предположительный диагноз. А) опухоль Вильмса Б) эхинококкоз В) гидронефроз Г) ПМР Д) полип прямой кишки 11.Уребенка на обзорной урограмме, произведённой по поводу возникшего приступа в животе проекции левой почки обнаружена тень с четкими границами. Ваши предположения, какой изберёте метод исследования, подтверждающий диагноз? А) цистография Б) сцинтиграфия Г) экскреторная урография Д) холецистография 12. Какая из перечисленных аномалий развития почек не относится к аномалиям структуры? А) дистопии почек Б) галетообразной почки В) мультикистозные почки Г) удвоение почки Д) агенезия почки. 13. Умальчика 7 лет внезапно возникли боли в правой половине живота, отдающие в мошонку и бедро, учащённое мочеиспускание, была дважды рвота, боли в поясничной области. А) острый аппендицит Б) неспецифический язвенный колит В) острый орхит Г) бронхопневмония Д) почечная колика 14. Мальчик 4 лет поступил в клинику по поводу учащенного, малыми порциями, временами многоступенчатого акта мочеиспускания. Струя мочи, со слов родителей, слабая и тонкая. Часто наблюдается недержание мочи. При осмотре со стороны внутренних органов патологии не выявлено. Какое обследование необходимо провести для уточнения диагноза? А) цистоскопия Б) рентгенография В)уретрография Г) бужирование Д) калибровка уретры 15. У ребёнка 6 лет после обследования на УЗИ почек обнаружены множественные кисты разного диаметра обеих почек. Ваш предположительный диагноз? А) мультикистоз почек Б) солитарная киста почки В) поликистоз почек Г) мультилокулярные кисты почек Д) губчатая почка 16. Ребёнку 7 лет выставлен диагноз мультикистоз правой почки. Укажите метод лечения? А) радикальное оперативное лечение Б) пункционный метод В) консервативное лечение Г) санаторное лечение Д) гормональная терапия 17. Ребёнку 8 лет в поликлинике проведено УЗИ почек. Выявлено расширение лоханки до 35 мм, чашечки d-8мм, паренхима уплотнена, толщиной 8мм. Ваш предположительный диагноз? А) поликистоз Б) мультикистоз В) гидронефроз Г) солитарная киста Д) губчатая почка 18. Больная 6 лет, поступила в отделение урологии с жалобами боли в поясничной области справа при физической нагрузке. Проведено УЗИ почек: лоханка расширена -29мм,чашечки-12мм, толщина паренхимы-6мм. На экскреторной урографии, определяется задержка выделительной и секреторной функции правой почки, расширение члс, левая почка без особенностей.Ваш предположительный диагноз? А) уретерогидронефроз Б) гидронефроз В) поликистоз Г) мультикистоз Д) солитарная киста 19. Девочка 8 лет поступила в отделение урологии с жалобами на подтекание мочи не зависимо от акта мочеиспускания. Проведено исследование ОАК, ОАМ, УЗИ почек, экскреторная урография патологии не выявлено. Ваш предположительный диагноз? Ф) нейрогенная дисфункция мочевого пузыря Б) цистит В) эктопия мочеточника Г) уретерогидронефроз Д) мочекаменная болезнь 20. К какой группе аномалий развития почек относится поликистоз? А) положения Б) взаимоотношения В) структуры Г) величины Д) количества Литература.
Врожденные пороки развития нижних мочевыводящих путей у детей. К врожденным порокам развития нижних мочевыводящих путей относятся: пороки развития мочевого пузыря и уретры. Экстрофия (эктопия) мочевого пузыря – тяжелый порок развития, при котором у ребенка отсутствует передняя брюшная стенка и передняя стенка мочевого пузыря. Термин для обозначения этого порока предложил в 1780г. Chauscuer. Распространённость экстрофии мочевого пузыря составляет 1:40 000 - 1:50 0000 новорожденных. У мальчиков встречается в 2 раза чаще, чем у девочек и всегда сопровождается тотальной эписпадией и расщеплением лобковых костей. 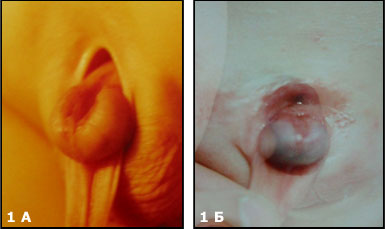 Рис.1А) наблюдают дефект уретры и в отдельных случаях сфинктера мочевого пузыря (эписпадия) Рис.1Б) отсутствует только небольшая часть передней стенки мочевого пузыря (частичной экстрофией ) 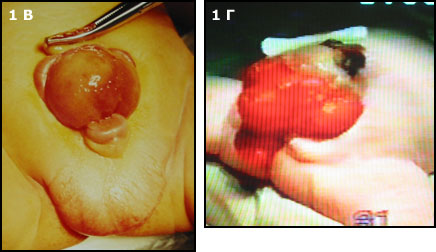 Рис.1В Классическая экстрофия Рис.1Г Клоакальная экстрофия Этиология. Ряд исследователей предполагают, что формирование экстрофии мочевого пузыря проходит на 2-6-й недели внутриутробной жизни плода. Задержка врастания мезодермы в подпупочную область и аномального расположения зачатков половых бугров, что приводит к разрыву мембраны клоаки в краниальном направлении. Клиническая картина. Слизистая оболочка задней стенки в виде опухолевидного выпячивания ярко-красного цвета выбухает в надлобковой области, легко кровоточит. По мере роста ребенка слизистая оболочка этой стенки постепенно рубцуется, иногда покрывается папилломатозными разрастаниями. В нижнем отделе задней стенки среди грубых гипертрофированных складок обнаруживаются устья мочеточников, из которых постоянно вытекает моча и орошает промежность, половые органы, внутренние поверхности бедер. При натуживании (смех, крик) стенка мочевого пузыря значительно выпячивается, усиливается вытекание мочи. Пупок отсутствует или нечетко определяется по верхнему краю на границе кожи и слизистой оболочки мочевого пузыря. Диаметр экстрофированного мочевого пузыря в состоянии покоя составляет (3-8 см). Расхождение костей лонного сочленения достигает 4-7 см, что отражается на походке («утиная»). Часто экстрофия мочевого пузыря сочетается с паховой грыжей, крипторхизмом, выпадением слизистой прямой кишки, у девочек - удвоением влагалища, наличием двурогой матки и другими пороками развития. Выделяют две степени экстрофии мочевого пузыря: I степень – диаметр отверстия на животе менее 3-4 см и расхождение лобковых костей менее 4 см с минимальными сопутствующими пороками. II степень – диаметр отверстия на животе более 4 см и расхождение лобковых костей более 6 см с присутствием нескольких сопутствующих пороков. (Осипов И.Б., 2000; и др.). Уход за больными с экстрофией мочевого пузыря крайне труден. Пациенты склонны к формированию психопатологического склада личности, социальной депрессии. Постоянный контакт слизистой оболочки с внешней средой, способствует быстрому развитию цистита и пиелонефрита. Лечение. Лечение экстрофии мочевого пузыря только хирургическое и требует сложного многоэтапного хирургического лечения, связанного с замыканием костей таза и созданием искусственного мочевого пузыря с замыкательным аппаратом и искусственной уретрой. Поэтому во всем мире больные с экстрофией мочевого пузыря концентрируются в крупных клиниках имеющих большой опыт проведения подобных операций. Коррегирующие операции нужно проводить в ранние сроки жизни ребенка – от периода новорожденности (это обусловлено возможностью сведения костей лона у больных без остеотомии) до года. В последние годы срок оперативной коррекции стал определяться диаметром экстрофированного мочевого пузыря, общим состоянием ребёнка и массой его тела (Осипов И.Б., 2005; и др.). Оперативное вмешательство включает в себя: пластику передней стенки мочевого пузыря и брюшной стенки, ликвидацию недержания мочи и коррекцию эписпадии. Из большого числа оперативных вмешательств выделяют следующие группы: - реконструктивно-пластические операции, направленные на пластику передней стенки мочевого пузыря и брюшной стенки за счет местных тканей; - пластическая коррекция направленная на удержание мочи; - пересадка изолированных мочеточников или вместе с мочепузырным треугольником в сигмовидную кишку с созданием антирефлюксного механизма или без него; - создание изолированного мочевого пузыря. Первые два вида операций выполняются у новорожденного ребенка при отсутствии недоношенности, тяжелых сочетанных пороков развития и достаточных размеров мочевого пузыря (больше 4 см). Расхождение и нагноение послеоперационной раны возникают в 15-25%, а эвентрация кишечника – 7% наблюдений. Среди операций второй группы отдаётся предпочтение пересадке мочеточников в сигмовидную кишку. Эта операция позволяет ликвидировать недержание мочи. Иссеченный мочепузырный треугольник вместе с мочеточниками пересаживают в свободный край сигмовидной кишки (Майдля, Михельсона). В последние годы широкое распространение получили операции по созданию изолированного мочевого пузыря из тонкой и толстой кишки. Дивертикул мочевого пузыря. Аномалия мочевого пузыря связана с наличием дополнительного объёмного образования, чаще врожденного (истинный) и реже приобретенного (ложный) характера. При врожденном дивертикуле участвуют все слои стенки мочевого пузыря и во всех его стенках обнаруживаются врожденные изменения. Чаще дивертикулы одиночные и локализуются по заднебоковых стенках мочевого пузыря. Иногда они достигают размера мочевого пузыря, а сообщение с мочевым пузырём имеет различный диаметр. Приобретенный дивертикул возникает вследствии врожденного или приобретенного нарушения пассажа мочи в нижних мочевых путях: нейрогенный мочевой пузырь, детрузорно-сфинктерная диссинергия, инфравезикальная обструкция.   Рис.2 Дивертикула Клиническая картина. Жалобы на учащенное, порой прерывистое мочеиспускание вялой струёй (при больших дивертикулах), энурез. Изменения в анализах мочи, большое количество лейкоцитов. Диагностика дивертикула возможна при выполнении цистоскопии и восходящей (ретроградной) цистографии, УЗИ. Во время цистоскопии вход во врожденный дивертикул имеет вид округлого зияющего отверстия, при приобретенном, обнаруживаются выраженная трабекулярность и воспалительные изменения слизистой оболочки мочевого пузыря. Лечение. При врожденном дивертикуле мочевого пузыря показано оперативное лечение (трансвезикальная дивертикулоэктомия). При диагностировании приобретенного дивертикула устраняют инфравезикальную обструкцию как наиболее частую причину и восстанавливают пассаж мочи. Удвоение мочевого пузыря – перегородка, которая разделяет мочевой пузырь на две половины. В каждую половину открывается устье одного из мочеточников. Клиническая картина заключается в постоянном недержании мочи. Диагностика. Уретроцистоскопия (по ходу уретры или шейки мочевого пузыря обнаруживают отверстие, из которого выделяется моча), восходящая цистография. Лечение. Оперативное (резекция более недоразвитой половины мочевого пузыря). Цистоптоз – полное опущение мочевого пузыря. Цистоцеле - опущение задненижней стенки мочевого пузыря, обусловленное скрытыми формами миелодисплазии.  Рис.3 Рис.3 Клиническая картина проявляется признаками парадоксальной ишурии. Диагностика. При осмотре в области крестца обнаруживают гипертрихоз и рубцовые втяжения кожи. Рентгенография (незаращение дужек крестцово-копчиковых позвонков). УЗИ (остаточная моча в мочевом пузыре более 50мл), Урофлоуметрия (обструктивный тип мочеиспускания). Лечение. Консервативное (электростимуляция мочевого пузыря, противовоспалительная терапия). Инфравезикальная обструкция. Собирательное понятие, включающее в себя нарушение пассажа мочи на уровне пузырно-уретрального сегмента. К ним относятся: гипертрофия межмочеточниковой связки, мегатреугольник, избыточность слизистой оболочки треугольника, контрактура шейки мочевого пузыря, клапаны уретры, стеноз и облитерация мочеиспускательного канала, гипертрофия семянного бугорка. Поздняя дигностика приводит к прогрессирующему обструктивному пиелонефриту и хронической почечной недостаточности. Диагностика. Вызывает затруднения, так как клинический симптом – нарушение мочеиспускания на ранней стадии течения болезни наблюдается лишь у 15% детей (Ахунзянов А.А., 2000). Гипертрофия межмочеточниковой связки. Частота встречаемости 1:15000 новорожденных. Клиника: затрудненное, нередко учащенное мочеиспускание. Диагностика. Цистоскопия (избыточное развитие пучка мышечных волокон по верхней границе треугольника Льето). Лечение консервативное, профилактика мочевой инфекции. Мегатреугольник (мегацист). |
