Зудбинов Ю.И. – Азбука ЭКГ. Ю. И. Азбука экг www. e puzzle. ru 2006 Эта книга
 Скачать 1.94 Mb. Скачать 1.94 Mb.
|
|
ГЛАВА 4 ЭЛЕКТРОКАРДИОГРАФИЧЕСКИЕ ПРИЗНАКИ ГИПЕРТРОФИИ МИОКАРДА В многочисленных руководствах по ЭКГ описывается достаточно большое количество электрокардиографических признаков гипертрофии миокарда. Так, М.С.Кушаковский (1986) указывает на 136 признаков гипертрофии миокарда, которые можно определить на ЭКГ. Мы же остановимся на самых важных из них, имеющих наибольшее практическое значение. 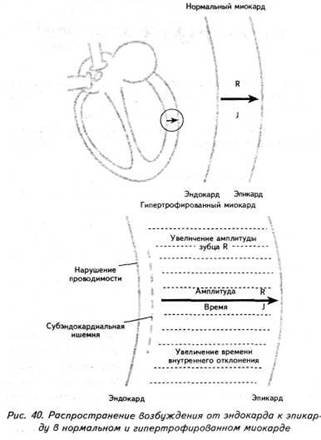 4.1. ЭКГ-ПРИЗНАКИ ГИПЕРТРОФИИ Сравним нормальный и гипертрофированный миокард. 1. В гипертрофированном миокарде возбуждение затратит гораздо больше времени для прохождения от эндокарда к эпикарду, чем в нормальном миокарде. Увеличение времени внутреннего отклонения — первый ЭКГ-признак гипертрофии. 2. В гипертрофированном миокарде вектор возбуждения, идущий от эндокарда к эпикарду, больше (длиннее) по сравнению с вектором нормального миокарда. Следовательно, регистрирующий электрод, расположенный над гипертрофированным миокардом, графически отобразит этот вектор на ЭКГ зубцом R, увеличенным по амплитуде по сравнению с зубцом R в норме. Увеличение амплитуды зубца R — второй ЭКГ-признак гипертрофии. 3. Кровоснабжение миокарда осуществляется по коронарным артериям, которые располагаются субэпикардиально, поэтому субэндокардиальные слои являются конечной областью кровоснабжения. Но в нормальном по толщине миокарде субэндокардиальные слои снабжаются кровью адекватно. При увеличении толщи миокарда субэндокардиальные слои начинают испытывать недостаток (дефицит) крови, притекающей к ним по коронарным артериям. Ишемия субэндокардиальных слоев миокарда — третий ЭКГ-признак гипертрофии. 4. Проводящая система желудочков анатомически расположена под эндокардом. При ишемии субэндокардиальных слоев миокарда функция проводящих путей в определенной степени будет нарушена. Нарушение проводимости в гипертрофированном миокарде — четвертый ЭКГ-признак гипертрофии. 5. В случае гипертрофии одного из желудочков его масса увеличивается за счет роста кардиомиоцитов. Его вектор возбуждения станет больше вектора возбуждения негипертрофированного желудочка, и результирующий вектор отклонится в сторону гипертрофированного желудочка. С результирующим вектором неразрывно связана электрическая ось сердца, которая при гипертрофии будет отклоняться от своего нормального положения. Отклонение электрической оси сердца в сторону гипертрофированного желудочка — пятый ЭКГ-признак гипертрофии. 6. Электрическая позиция сердца также неразрывно связана с направлением результирующего вектора. При изменении направления результирующего вектора, обусловленном гипертрофией, будет меняться электрическая позиция сердца. Изменение электрической позиции сердца — шестой ЭКГ-признак гипертрофии. 7. При нормальном положении электрической оси сердца и основной электрической позиции сердца третье грудное отведение V3 является переходной зоной. Переходной зоной называют такое грудное отведение, в котором высота зубца R и глубина зубца S равны по своей абсолютной величине. Естественно, при изменении электрической оси и электрической позиции сердца изменится соотношение зубцов R и S в третьем грудном отведении. Переходная зона сместится в другое грудное отведение (в то отведение, где сохранится равенство величин зубцов R и S). Смещение переходной зоны — седьмой ЭКГ-признак гипертрофии. Рассмотрим конкретно ЭКГ-картину гипертрофии каждого из желудочков, используя при этом выделенные 7 признаков. 4.2. ЭКГ-ПРИЗНАКИ ГИПЕРТРОФИИ МИОКАРДА ЛЕВОГО ЖЕЛУДОЧКА 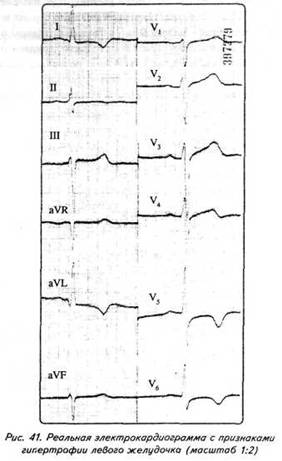 1. Увеличение времени внутреннего отклонения в левых грудных отведениях V5 и V6 более 0,05с. 2. Увеличение амплитуды зубца R в левых отведениях I, aVL, V5 и V6. 3. Смещение сегмента S—Т ниже изоэлектрической линии, инверсия или двуфазность зубца Т в левых отведениях I, aVL, V5 и V6. 4. Нарушение проводимости по левой ножке пучка Гиса: полные или неполные блокады ножки. 5. Отклонение электрической оси сердца влево (левограмма). 6. Горизонтальная или полугоризонтальная электрическая позиция сердца. 7. Смещение переходной зоны в отведение V2 или V3. 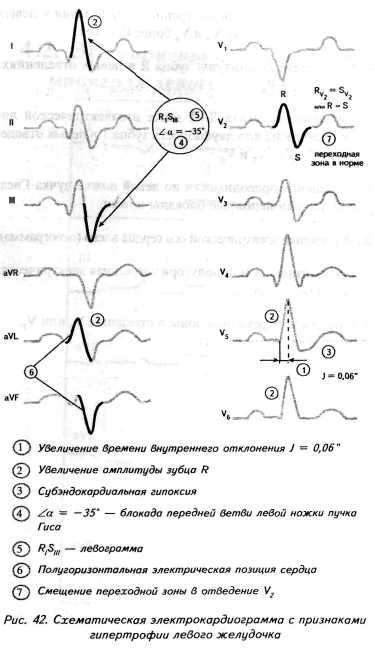 4.3. ЭКГ-ПРИЗНАКИ ГИПЕРТРОФИИ МИОКАРДА ПРАВОГО ЖЕЛУДОЧКА 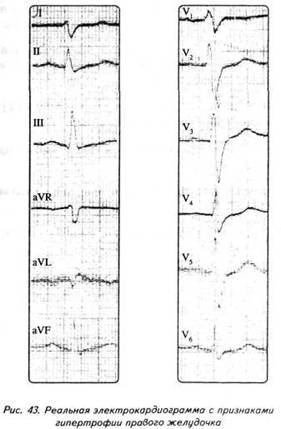 Предлагается самостоятельно найти на реальной кардиограмме признаки гипертрофии правого желудочка, аналогично анализу предыдущей схематической ЭКГ. 1. Увеличение времени внутреннего отклонения в правых грудных отведениях V1 и V2 более 0,03с. 2. Увеличение амплитуды зубца R в правых отведениях III, aVF, V1 и V2. 3. Смещение сегмента S—Т ниже изоэлектрической линии, инверсия или двуфазность зубца Т в правых отведениях III, aVF, V1 и V2. 4. Нарушение проводимости по правой ножке пучка Гиса: полные или неполные блокады ножки. 5. Отклонение электрической оси сердца вправо (правограмма). 6. Вертикальная или полувертикальная электрическая позиция сердца. 7. Смещение переходной зоны в отведение V4 или V5. 4.4. ЭКГ-ПРИЗНАКИ ГИПЕРТРОФИИ ПРЕДСЕРДИЙ Зубец Р представляет собой суммарное возбуждение обоих предсердий. 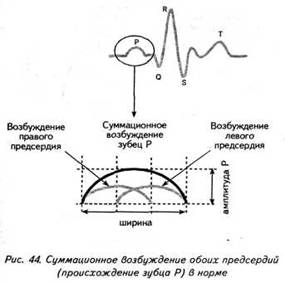 В случае гипертрофии правого предсердия будут увеличиваться ширина и высота его пика возбуждения - 1-й и 2-й ЭКГ-признаки гипертрофии. Это обстоятельство приведет к тому, что суммарный пик возбуждения предсердий (зубец Р) станет выше по амплитуде, но не шире, поскольку пик возбуждения правого предсердия закончится раньше окончания возбуждения левого предсердия. В ряде случаев его очертания приобретают заостренную форму в виде шатра. Поскольку гипертрофия правого предсердия наблюдается чаще при заболеваниях легких, видоизмененный зубец Р в этих случаях называют еще P-pulmonale. 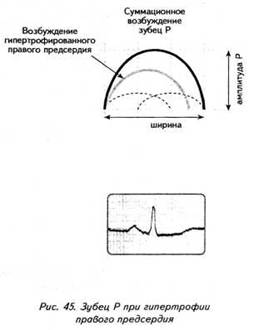 При гипертрофии левого предсердия увеличиваются ширина и высота пика, отображающего его возбуждение. Суммарный зубец Р становится шире, его продолжительность увеличивается, а очертания приобретают форму двугорбости. Чаще всего гипертрофия левого предсердия наблюдается при митральных пороках сердца. Поэтому зубец Р при гипертрофии левого предсердия называют P-mitrale.  Таким образом, электрокардиографическими признаками гипертрофии правого предсердия являются увеличение амплитуды и заостренность зубца Р, часто его называют P-pulmonale; левого предсердия — уширение зубца Р более 0,12 с и его двугорбость, такой зубец называют P-mitrale. ИТОГИ ГЛАВЫ 4 Существует ряд дополнительных методов, позволяющих точно установить гипертрофию миокарда. К ним относятся ультразвуковое исследование сердца, ядерно-магнитный резонанс, компьютерная рентгенотомография, рентгенодиагностика. Электрокардиография не позволяет точно выявить анатомическую гипертрофию миокарда. Однако полезно знать ЭКГ-признаки гипертрофии как для дальнейшего усвоения материала, так и для понимания ряда клинических ситуаций. Электрокардиографических признаков гипертрофии много. Из множества этих признаков нами обозначено 7 наиболее важных в диагностике гипертрофии желудочков. Вовсе не обязательно наличие сразу всех признаков гипертрофии на ЭКГ. В ряде случаев удается установить только несколько из них. Первый и второй признаки связаны с прохождением единичного вектора по миокарду, от эндокарда к эпикарду. Третий и четвертый признаки характеризуют гипертрофию миокарда с перегрузкой. Пятый, шестой и седьмой признаки обусловлены изменением результирующего вектора возбуждения желудочков. ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ К ГЛАВЕ 4 Вы, конечно, обратили внимание, что одним из ЭКГ-признаков гипертрофии миокарда является нарушение проводимости. Например, электрическая ось сердца, существенно отклоняясь при гипертрофии влево (угол альфа меньше — 30°) или вправо (угол альфа больше +90°), свидетельствует о блокадах ветвей левой ножки пучка Гиса. Зубец Р в форме P-mitrale действительно наблюдается при гипертрофии левого предсердия. Однако точно такой же по ширине (более 0,12с) и по форме (двугорбость) зубец Р регистрируется на электрокардиограмме при нарушении внутрипредсердной проводимости, иначе называемой внутрипредсердной блокадой. Иными словами, электрокардиографические признаки гипертрофии тесно связаны с электрокардиографическими признаками нарушения проводимости, к рассмотрению которых мы и переходим. ГЛАВА 5 НАРУШЕНИЕ ПРОВОДИМОСТИ 5.1. НАРУШЕНИЕ ВНУТРИЖЕЛУДОЧКОВОЙ ПРОВОДИМОСТИ Проводящая система желудочков представлена стволом Гиса, который разделяется на две ножки — правую и левую. Правая ножка состоит из одного широкого пучка, который разветвляется в толще мускулатуры правого желудочка. 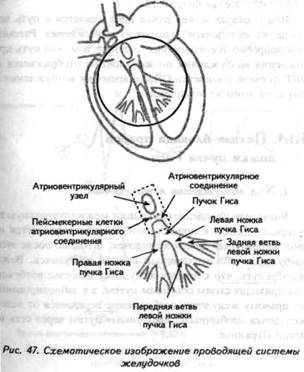 Левая ножка пучка Гиса делится на переднюю и заднюю ветви, которые разветвляются в мускулатуре, соответственно передней и задней стенок левого желудочка. Разветвляясь в мускулатуре, обе ножки образуют сеть так называемых волокон Пуркинье. Напомним путь синусового импульса при возбуждении желудочков. В норме синусовый импульс, проходя по проводящей системе желудочков, возбуждает межжелудочковую перегородку и далее по ножкам пучка Гиса одновременно возбуждает оба желудочка. Для одновременного возбуждения желудочков синусовому импульсу требуется 0,10+0,02с, т.е. не более 0,12с. При блокадах ножек пучка Гиса меняется и путь возбуждения желудочков, и время их возбуждения. Рассмотрим подробно эти изменения, помня о том, что путь прохождения возбуждения по желудочкам отображается на ЭКГ формой комплекса QRS, а время их возбуждения шириной этого же комплекса. 5.1.1. ПОЛНАЯ БЛОКАДА ПРАВОЙ НОЖКИ ПУЧКА ГИСА 1. ХОД ВОЗБУЖДЕНИЯ В ЖЕЛУДОЧКАХ Вначале возбуждение охватывает межжелудочковую перегородку, затем в процесс возбуждения вовлекается незаблокированный левый желудочек, и только после этого возбудится заблокированный правый желудочек. Важно подчеркнуть, что к левому желудочку импульс возбуждения приходит своим обычным путем, а к заблокированному правому желудочку возбуждение передается от левого желудочка необычным, «окольным» путем через сеть волокон Пуркинье. 2. ФОРМА ЖЕЛУДОЧКОВОГО КОМПЛЕКСА 1. Необычный ход возбуждения в блокированном правом желудочке приведет к изменению формы комплекса QRS в правых грудных отведениях V1 и V2. В этих отведениях комплекс QRS будет деформированным, расщепленным, т.е. представленным с двумя вершинами в виде буквы «М», в которой первая вершина R — возбуждение межжелудочковой перегородки, а вторая R`— возбуждение правого желудочка. Зубец S отображает возбуждение левого желудочка.  Записывают это условие буквами RsR` или Rsr` или rSr`, подчеркивая этим наличие двух вершин и величину зубцов относительно друг друга (строчные и прописные буквы). 2. Заблокированный правый желудочек вовлекался в процесс возбуждения необычным путем, следовательно, процесс угасания возбуждения также будет претерпевать изменения. Иными словами, в отведениях V1 и V2 при блокаде правой ножки зубец Т будет отрицательным. 3. ВРЕМЯ ВОЗБУЖДЕНИЯ ПРАВОГО ЖЕЛУДОЧКА В заблокированный правый желудочек возбуждение пришло необычным путем, длилось гораздо дольше, чем в норме. Поэтому время внутреннего отклонения J в отведениях V1 и V2 будет больше нормального (0,02с). Ширина комплекса QRS также станет больше нормы, т.е. более 0,12с. Наличие полной блокады правой ножки пучка Гиса приведет к изменению суммарного комплекса QRS, отображающего возбуждение обоих желудочков, который станет шире нормального — 0,10±0,02с, т.е. более 0,12с. Суммарный комплекс QRS анализируется во II стандартном отведении. 4. ЭКГ-КРИТЕРИИ БЛОКАДЫ Таким образом, электрокардиографическими признаками полной блокады правой ножки пучка Гиса являются: уширение комплекса QRS во II стандартном отведении более 0,12с, увеличение времени внутреннего отклонения в заблокированном правом желудочке, J больше 0,02с в правых грудных отведениях V1 и V2, уширение (более 0,12с), деформация и расщепление комплекса QRS в отведениях V1 и V2 в виде буквы «М». отрицательный зубец Т в отведениях V1 и V2. Краткая запись критериев блокады: QRSII>0,12с, JV1V2>0,02с, QRSV1V2>0,12с в виде RsR`, T(-)V1 и T(-)V2. 5.1.2. ПОЛНАЯ БЛОКАДА ЛЕВОЙ НОЖКИ ПУЧКА ГИСА 1. ХОД ВОЗБУЖДЕНИЯ В ЖЕЛУДОЧКАХ Вначале возбуждение охватывает межжелудочковую перегородку, затем по неизмененной правой ножке возбуждение достигает правого желудочка, и в последнюю очередь возбуждение охватит заблокированный левый желудочек. Причем к нему возбуждение придет не по левой ножке (проведение по ней нарушено), а через сеть волокон Пуркинье от правого желудочка. 2. ФОРМА ЖЕЛУДОЧКОВОГО КОМПЛЕКСА В левых грудных отведениях V5 и V6 желудочковый комплекс QRS будет претерпевать наибольшие изменения: он будет уширен, деформирован и чаше расщеплен, т.е. представлен с двумя вершинами. Первая вершина — возбуждение межжелудочковой перегородки, вторая вершина — возбуждение левого желудочка, седловина между пиками — возбуждение правого желудочка. Его возбуждение настолько слабо проявляется в левых грудных отведениях, что не может «сформировать» полноценный зубец S, т.е. пика, который бы достиг изолинии. Особое внимание при анализе формы желудочкового комплекса QRS обращают на дискордантность его основного зубца и зубца Т. При полной блокаде левой ножки пучка Гиса основным зубцом желудочкового комплекса QRS в левых грудных отведениях V5 и V6 всегда будет зубец R. Поэтому зубец Т (по правилу дискордантности) в этих отведениях всегда будет отрицательным. 3. ВРЕМЯ ВОЗБУЖДЕНИЯ ЛЕВОГО ЖЕЛУДОЧКА В левых грудных отведениях время внутреннего отклонения будет существенно больше нормы (0,05с), а ширина желудочкового комплекса QRS превысит 0,12с. Ширина суммарного комплекса QRS во II стандартном отведении, отображающего возбуждение обоих желудочков, также будет более 0,12с. 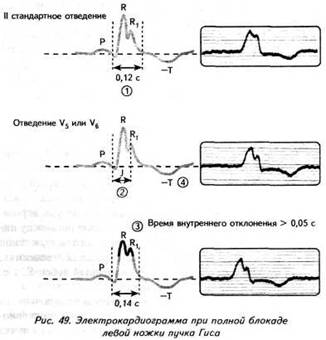 4. ЭКГ-КРИТЕРИИ БЛОКАДЫ Таким образом, электрокардиографическими признаками полной блокады левой ножки пучка Гиса являются: уширение желудочкового комплекса QRS во II стандартном отведении более 0,12с, увеличение времени внутреннего отклонения в заблокированном левом желудочке, J станет больше 0,05с, уширение (более 0,12с), деформация и расщепление желудочкового комплекса QRS в отведениях V5 и V6, отрицательный зубец Т в отведениях V5 и V6. Краткая запись критериев блокады: QRSII>0,12с, JV5,V6>0,05с, QRSV5,V6>0,12с в виде RR`, (-)TV5 и (-)TV6. ИТОГИ РАЗДЕЛА 5.1 При полных блокадах ножек пучка Гиса возбуждение желудочков изменено, отлично от нормального хода синусового импульса, поэтому будет изменяться как форма QRS, так и время возбуждения желудочков. При полных блокадах ножек пучка Гиса желудочковый комплекс QRS во II отведении всегда больше 0,12с. В блокированном желудочке увеличено время внутреннего отклонения. Желудочковый комплекс QRS уширен и расщеплен (имеет две вершины) при блокаде правой ножки в правых грудных отведениях V1 и V2, при блокаде левой ножки в левых грудных отведениях V5 и V6. ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ К РАЗДЕЛУ 5.1 1. АЛГОРИТМ ЭКГ-ДИАГНОСТИКИ БЛОКАД НОЖЕК ПУЧКА ГИСА Как вы убедились, диагностировать полные блокады ножек пучка Гиса достаточно просто. а) Взяв в руки электрокардиограмму, определяете ширину желудочкового комплекса QRS во II стандартном отведении: если она не превышает 0,12с блокады нет, в случае увеличения ширины более 0,12с имеет место полная блокада ножки пучка Гиса. б) Чтобы определить, блокада какой ножки, следует посмотреть грудные отведения и установить увеличение времени внутреннего отклонения, а также расщепленность (две вершины) желудочкового комплекса QRS: если это наблюдается в правых грудных отведениях V1 и V2 блокада правой ножки, если это наблюдается в левых грудных отведениях V5,V6 блокада левой ножки. Краткая запись: QRS<0,12c — блокады ножек нет, QRS>0,12c - блокада ножки есть, расщепленность V1 и V2 - блокада правой ножки, V5,V6 - блокада левой ножки.  Наблюдательный читатель заметит еще один алгоритм распознавания полных блокад ножек пучка Гиса. Как правило, за редким исключением, в блокированном желудочке имеет место отрицательный зубец Т. Следовательно, пункт «б» можно дополнить краткой записью: (—)V1 — блокада правой ножки; (—)TV6 — блокада левой ножки. 2. ПОНЯТИЕ НЕПОЛНЫХ БЛОКАД НОЖЕК ПУЧКА ГИСА В практике нередко встречается понятие неполных блокад ножек пучка Гиса. Дадим им объяснение. Правая ножка пучка Гиса анатомически представлена достаточно широким пучком, который в ряде случаев блокируется не полностью, а частично. На электрокардиограмме при этом имеет место характерная для полной блокады ножки расщепленность комплекса QRS в V1 и V2, однако ширина комплекса QRS во II стандартном отведении не превышает 0,12с. Это и есть случай неполной блокады правой ножки пучка Гиса. Под неполной блокадой левой ножки пучка Гиса понимают блокаду одной из его ветвей — переднюю или заднюю. Электрокардиографические критерии блокады ветвей нам известны. Выявляются эти блокады при определении угла альфа. Если угол альфа больше +90° — блокада задней ветви левой ножки пучка Гиса. Если угол альфа меньше -30° — блокада передней ветви левой ножки пучка Гиса. Распознать блокады ветвей левой ножки можно и визуально, без определения угла альфа. Если при выраженной левограмме во II стандартном отведении зубец S по своей амплитуде больше зубца R — это блокада передней ветви левой ножки пучка Гиса. 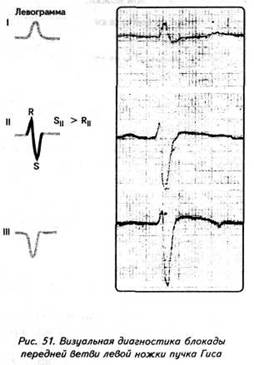 Если при выраженной правограмме во II стандартное отведение зубец R по своей амплитуде больше зубца S — имеет место блокада задней ветви левой ножки пучка Гиса. 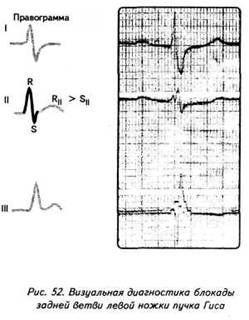 3. ПОНЯТИЕ НЕСПЕЦИФИЧЕСКИХ НАРУШЕНИЙ ВНУТРИЖЕЛУДОЧКОВОЙ ПРОВОДИМОСТИ Нередко при анализе электрокардиограммы в одном или нескольких отведениях определяется расщепленность или зазубренность зубца R или зубца S, не подпадающие под известные нам признаки полной или неполной блокады ножек пучка Гиса. В этих случаях принято говорить о неспецифических нарушениях внутрижелудочковой проводимости. Важно подчеркнуть при этом, что ширина желудочкового комплекса существенно не изменяется и не превышает 0,12с. Суть этих неспецифических блокад связывают с нарушением проводимости по конечным, дистальным разветвлениям ножек пучка Гиса и волокнам Пуркинье. 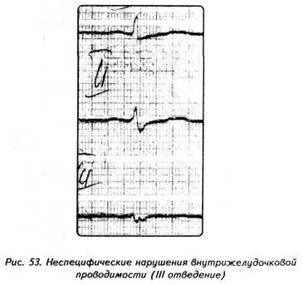 4. КЛАССИФИКАЦИЯ ВНУТРИЖЕЛУДОЧКОВЫХ БЛОКАД О строении проводящей системы желудочков было сказано в начале раздела. Основные ее проводящие пути представлены стволом Гиса, который по ходу разделяется на две ножки — правую и левую, которые в свою очередь делятся на переднюю и заднюю ветви (см. рис. 47). Таким образом, система Гиса состоит из трех пучков.  Исходя из этого различают однопучковую внутрижелудочковую блокаду (называемую также фасцикулярной), подразумевая, что в этом случае блокирован только один проводящий пучок. Имеет место двухпучковая внутрижелудочковая блокада, иначе именуемая как бифасцикулярная, при которой блокируются два составляющих пучка. И, наконец, трехпучковая внутрижелудочковая блокада (трифасцикулярная). Этой блокаде свойственно нарушение проводимости синусового импульса по всем трем пучкам. Рассмотрим подробнее варианты названных блокад. 1. Однопучковые внутрижелудочковые блокады: а) полная блокада правой ножки; б) блокада задней ветви левой ножки; в) блокада передней ветви левой ножки. 2. Двухпучковые внутрижелудочковые блокады: а) полная блокада левой ножки; б) полная блокада правой ножки и блокада задней ветви левой ножки, иначе называемый задний гемиблок. В этом случае имеются все электрокардиографические признаки полной блокады правой ножки пучка Гиса и угол альфа, превышающий значение +90° 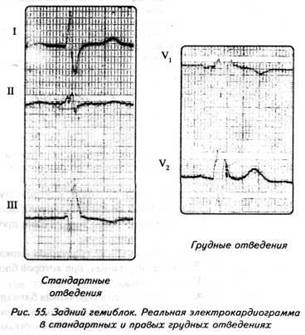 в) полная блокада правой ножки и блокада передней ветви левой ножки — передний гемиблок. Для этого варианта характерны все ЭКГ-признаки полной блокады правой ножки при значении угла альфа меньше -30°  3. Трехпучковая блокада. При блокаде всех трех пучков проводящей системы желудочков синусовый импульс по ним пройти не может, иными словами, существует препятствие для его проведения от предсердий к желудочкам. Следовательно, трехпучковая блокада является не только вариантом внутрижелудочковых блокад, но имеет уже иное качество. Ее можно рассматривать и как вариант предсердно-желудочковой (атриовентрикулярной) блокады, к изучению которой мы и переходим. 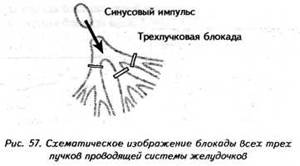 5.2. НАРУШЕНИЕ АТРИОВЕНТРИКУЛЯРНОЙ ПРОВОДИМОСТИ Изложение материала о нарушении атриовентрикулярной проводимости начинают с классификации. Принято различать три степени атриовентрикулярной блокады, каждая из которых имеет свое название: 1. Атриовентрикулярная блокада 1 степени — замедление атриовентрикулярной проводимости. 2. Атриовентрикулярная блокада 2 степени — неполная атриовентрикулярная блокада, имеет три варианта: Мобитц 1, Мобитц 2, высокостепенная блокада. 3. Атриовентрикулярная блокада 3 степени — полная атриовентрикулярная блокада, имеет два варианта: проксимальная, дистальная. Рассмотрим различные степени и варианты атриовентрикулярной блокады подробнее, но прежде вспомним следующее. Импульс, образовавшийся в синусовом узле, выходит за его пределы и попадает в проводящую систему предсердий, представленную пучком Бахмана. По этой проводящей системе возбуждение распространяется на правое, а затем и на левое предсердие. Электрокардиографически данный процесс отображается формированием зубца Р. Нижняя веточка этого пучка Бахмана приведет синусовый импульс к атриовентрикулярному соединению. Синусовый импульс, достигая атриовентрикулярного соединения, проходит по нему, претерпевая физиологическую задержку своего проведения. Физиологическая задержка импульса необходима для нормальной внутрисердечной гемодинамики: предсердия, сокращаясь (после возбуждения), перегоняют кровь в желудочки, наполняя их, а затем следует возбуждение и последующее сокращение желудочков. Нами неоднократно отмечалось, что время, в течение которого импульс проходит по атриовентрикулярному соединению, в норме равно 0,10±0,02с, т.е. не более 0,12с и отображается интервалом Р—Q. 5.2.1. АТРИОВЕНТРИКУЛЯРНАЯ БЛОКАДА I СТЕПЕНИ — ЗАМЕДЛЕНИЕ Если синусовый импульс проходит атриовентрикулярное соединение более чем за 0,12с, например за 0,14с, имеет место замедление атриовентрикулярной проводимости, или атриовентрикулярная блокада 1 степени. 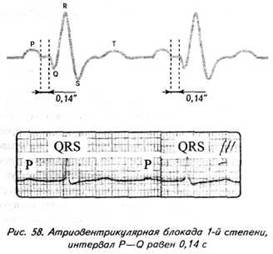 Важно уяснить, что при атриовентрикулярной блокаде 1 степени все импульсы, вышедшие из синусового узла, проходят атриовентрикулярное соединение и достигают желудочков, пусть медленно, пусть с задержкой, но проходят, и проходят все. 5.2.2. АТРИОВЕНТРИКУЛЯРНАЯ БЛОКАДА II СТЕПЕНИ — НЕПОЛНАЯ Для атриовентрикулярной блокады 2 степени характерно, что часть импульсов, вышедших из синусового узла, не проходят атриовентрикулярное соединение и к желудочкам не попадают. Следовательно, эта часть синусовых импульсов, заблокированных атриовентрикулярным соединением, не может вызвать возбуждение желудочков. Поэтому на электрокардиограмме после зубца Р (возбуждение предсердий) желудочкового комплекса QRS, отображающего возбуждение желудочков, не будет. 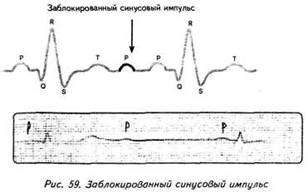 Таким образом, синусовые импульсы, прошедшие атриовентрикулярное соединение, приведут к формированию комплекса QRS. Это отчетливо будет видно на ЭКГ ленте: вслед за зубцом Р будет записываться комплекс QRS. Напротив, синусовые импульсы, не прошедшие атриовентрикулярное соединение, будут «одинокими», без связи с комплексом QRS, что хорошо заметно на электрокардиограмме: вслед за зубцом Р на ЭКГ ленте записывается прямая изоэлектрическая линия. В зависимости от того, какая часть синусовых импульсов не проходит атриовентрикулярное соединение и теряется в нем, различают несколько вариантов атриовентрикулярной блокады 2 степени. а) ВАРИАНТ МОБИТЦ I В ряде случаев атриовентрикулярная проводимость как бы постепенно ухудшается с каждым последующим проведением очередного синусового импульса, достигая в определенный момент такого ухудшения, что проведение импульса становится невозможным. Предположим, что из синусового узла вышло четыре импульса. Первый из них пройдет атриовентрикулярное соединение без существенной задержки (время прохождения— интервал Р—Q равен 0,12с). Второй импульс тоже пройдет атриовентрикулярное соединение, но затратит на это времени больше, чем первый (время прохождения — интервал Р—Q составит 0,14с). Третий импульс также пройдет по атриовентрикулярному соединению: с огромным трудом, с большой задержкой, но пройдет (время прохождения — интервал Р—Q равен 0,16с). А вот четвертому импульсу не повезло: атриовентрикулярная проводимость к этому моменту настолько ухудшилась, что его проведение стало невозможным. Такой вариант блокирования проведения синусового импульса по атриовентрикулярному соединению назван вариантом Мобитц 1. При этом подчеркивается периодика прохождения синусовых импульсов 4:3, т.е. из четырех синусовых импульсов атриовентрикулярное соединение прошли только три. 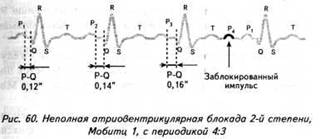 Естественно, что при варианте Мобитц 1 может наблюдаться и другая периодика, например 5:4, 6:5 и т.д. Могут иметь место также иные темпы постепенного затруднения проводимости каждого последующего синусового импульса, и, как следствие, время прохождения атриовентрикулярного соединения будет отлично от нашего случая, например изменение интервала Р—Q в пределах 0,16с - 0,19с - 0,22с. Постепенное удлинение интервала Р—Q описали независимо друг от друга Венкебах и Самойлов. В их честь эта разновидность периодики названа периодикой Венкебаха—Самойлова. б) ВАРИАНТ МОБИТЦ II По мере ухудшения условий проведения синусового импульса по атриовентрикулярному соединению наблюдается другой вариант неполной блокады — Мобитц 2. При этом варианте проводимость соединения настолько ухудшена, что после прохождения одного синусового импульса проведение к желудочкам второго становится уже невозможным. На электрокардиограмме в этом случае отчетливо заметно, что после прохождения первого синусового импульса (зубец Р,) формируется желудочковый комплекс QRS, а проведение второго импульса заблокировано; после зубца Р2 нет комплекса QRS, на ЭКГ ленте вычерчивается прямая изолиния. Важно подчеркнуть, что в связанных предсердно-желудочковых комплексах Р—QRS интервал Р—Q остается постоянным, т.е. не изменяется в отличие от варианта Мобитц 1. Поэтому Мобитц 2 называют еще и вариантом неполной атриовентрикулярной блокады с постоянным (фиксированным) интервалом Р—Q. 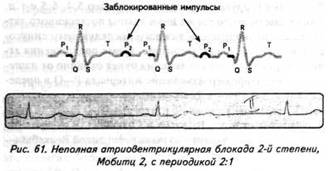 Указанная периодика 2:1 свидетельствует, что из двух синусовых импульсов атриовентрикулярное соединение прошел только один. Естественно, имеет место и другая периодика, например 3:1, которая подразумевает, что из трех синусовых импульсов только один пройдет атриовентрикулярное соединение и достигнет желудочков, возбудив их. Бывают периодики 4:1, 5:1, 6:1. в) ВАРИАНТ «ВЫСОКОСТЕПЕННАЯ БЛОКАДА» Какова же будет частота возбуждения (сокращения) желудочков при периодике 4:1, если синусовый узел вырабатывает, скажем, 80 импульсов в минуту? Всего 20 сокращений в минуту. Конечно, при такой частоте сердечных сокращений пациент будет находиться в критическом состоянии. Поэтому, учитывая особую опасность для жизни пациента, периодики 4:1 и выше выделяют в особый вариант неполной атриовентрикулярной блокады — высокостепенную блокаду. Наконец, по мере дальнейшего ухудшения атриовентрикулярной проводимости наступает такое состояние, когда ни один синусовый импульс не проходит атриовентрикулярное соединение. Это и есть полная атриовентрикулярная блокада. 5.2.3. АТРИОВЕНТРИКУЛЯРНАЯ БЛОКАДА III СТЕПЕНИ — ПОЛНАЯ При полной атриовентрикулярной блокаде предсердия возбуждаются от основного водителя ритма сердца — от синусового узла. Поэтому на электрокардиограмме будет иметь место зубец Р, регистрируемый с определенной постоянной частотой (например, 90 в минуту), а интервалы Р—Р, измеренные на разных участках ЭКГ ленты, будут одинаковыми (в нашем примере 0,67с). А что же будет водителем ритма для желудочков, если импульсы от синусового узла к желудочкам через заблокированное атриовентрикулярное соединение не проходят? В этих ситуациях активизируются водители ритма сердца 2 порядка. Для понимания сути полной атриовентрикулярной блокады, настала очередь поговорить о них подробнее. Пейсмекерные клетки, т.е. специфические клетки миокарда, способные генерировать электрический импульс, во множестве заложены в проводящей системе сердца. Помимо известного нам скопления их в синусовом узле, пейсмекерные клетки располагаются также в атриовентрикулярном соединении, в ножках и ветвях пучка Гиса, в волокнах Пуркинье. Чем дистальнее от синусового узла расположены пейсмекерные клетки, тем меньшей активностью они обладают, и частота генерации импульса у них существенно уступает частоте образования синусового импульса. Поэтому в норме синусовый импульс, образуясь чаще, как бы подавляет активность пейсмекерных клеток низшего порядка (разряжает их электрический потенциал). И в нормальных условиях эти пейсмекерные клетки не могут проявить себя как водители ритма сердца. Иное дело — полная атриовентрикулярная блокада, при которой синусовый импульс не может пройти атриовентрикулярное соединение и разрядить его пейсмекерные клетки. В этом случае пейсмекеры атриовентрикулярного соединения берут на себя роль водителя ритма для желудочков.  Однако частота генерации импульса этими клетками значительно ниже частоты, генерируемой пейсмекерами синусового узла. Поэтому желудочки будут возбуждаться реже, чем предсердия, и на ЭКГ ленте интервал R—R будет длиннее интервала Р—Р. Частота, с которой возбуждаются желудочки, равна приблизительно 40 в минуту, а длина интервала R—R в этом случае 1,5с. Форма желудочкового комплекса QRS при этом существенных изменений не претерпевает, поскольку к желудочкам импульс от пейсмекерных клеток атриовентрикулярного соединения попадает своим обычным путем — по проводящей системе Гиса. Ширина комплекса QRS будет в пределах нормы 0,10±0,02с и не превышает 0,12с. 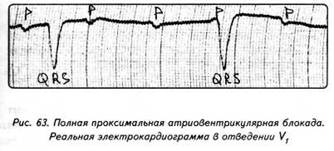 Естественно, одновременное существование двух независимых ритмов (синусового для предсердий, атриовентрикулярного для желудочков) неминуемо приведет к ситуации, когда в определенный момент оба ритма совпадут. На электрокардиограмме при этом произойдет наложение зубца Р (предсердный ритм) на комплекс QRS (желудочковый ритм), и в итоге получится так называемый сливной комплекс.  Внимательный читатель заметит, что излагая материал о нарушении внутрижелудочковой проводимости, вариант трехпучковой (трифасцикулярной) блокады мы назвали полной атриовентрикулярной блокадой. В то же время, в этом разделе описан иной механизм формирования полной атриовентрикулярной блокады. Мы не погрешили против истины. Действительно, имеет место полная атриовентрикулярная блокада как следствие блокады всех трех ветвей проводящей системы желудочков, и есть полная атриовентрикулярная блокада как результат существенного ухудшения атриовентрикулярной проводимости. 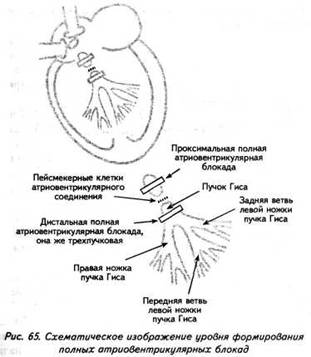 Блокаду, которая имеет место в самом атриовентрикулярном соединении, называют проксимальной; она как бы ближе по анатомическому уровню к предсердиям. Трехпучковую блокаду называют дистальной, подчеркивая ее удаленность от предсердий. Однако суть не только в различном названии этих вариантов полной блокады, главное — наличие разных источников ритма для желудочков. Если при проксимальной полной атриовентрикулярной блокаде источником ритма для желудочков являются пейсмекерные клетки атриовентрикулярного соединения, то при дистальной блокаде желудочки возбуждаются от пейсмекерных клеток, расположенных в одной из ножек пучка Гиса. Активность пейсмекерных клеток 3 порядка, заложенных в ножках пучка Гиса, очень невелика. Они способны генерировать импульс с частотой не более 25—30 в минуту, в отличие от пейсмекерных клеток атриовентрикулярного соединения (частота около 40 в минуту). Поэтому при дистальной атриовентрикулярной блокаде желудочковые комплексы QRS будут регистрироваться на ЭКГ ленте с частотой 25—30 в минуту. Кроме того, эти комплексы в отличие от нормальной формы QRS при проксимальной блокаде будут деформированы и уширены, напоминая форму комплекса QRS при блокаде ножки пучка Гиса. Объясним этот момент. Предположим, водителем ритма для желудочков при дистальной полной блокаде будут пейсмекерные клетки, расположенные в правой ножке пучка Гиса. Проследим ход возбуждения желудочков. Сначала возбудится правый желудочек (пейсмекерные клетки находятся в правой ножке), а затем возбуждение охватит левый желудочек. Вспомните, такой ход возбуждения в желудочках наблюдался при блокаде левой ножки пучка Гиса. Следовательно, форма желудочковых комплексов QRS при наличии активных пейсмекерных клеток в правой ножке будет напоминать на ЭКГ форму комплексов QRS при блокада левой ножки пучка Гиса. Если водитель ритма для желудочков при полной дистальной блокаде располагается в левой ножке Гиса, то желудочковые комплексы QRS похожи на блокадные, как при нарушении проведения импульса по правой ножке. Таким образом, дистальную полную атриовентрикулярную блокаду отличает от проксимальной как меньшая частота возбуждения желудочков (25—30), так и форма комплекса QRS, напоминающая блокаду ножки пучка Гиса.  ИТОГИ РАЗДЕЛА 5.2 1. Атриовентрикулярная блокада — это нарушение проведения синусового импульса по атриовентрикулярному соединению, препятствие его нормальному прохождению. 2. Степень выраженности препятствия для прохождения импульса может быть различной — от ЗАМЕДЛЕНИЯ скорости его прохождения до блокады ЧАСТИ или ВСЕХ синусовых импульсов. 3. В случаях полной атриовентрикулярной блокады водителем ритма для предсердий остается синусовый узел, а желудочки возбуждаются от пейсмекерных клеток атриовентрикулярного соединения при проксимальной блокаде или в ритме пейсмекеров, располагающихся в системе пучка Гиса при дистальной атриовентрикулярной блокаде. 4. Форма желудочкового комплекса QRS при полной проксимальной блокаде обычная, при дистальной уширена 0,12с, деформирована, расщеплена. Сконцентрируем электрокардиографические критерии атриовентрикулярных блокад согласно приведенной в начале главы их классификации. 1. Атриовентрикулярная блокада 1 степени — замедление атриовентрикулярной проводимости: а) ЧСС практически нормальная — 60—90 в минуту б) все зубцы Р связаны с комплексом QRS в) интервал Р—Q больше нормального 0,12с. 2. Атриовентрикулярная блокада 2 степени — неполная атриовентрикулярная блокада. Имеет три варианта. Мобитц 1: а) ЧСС несколько уменьшена; б) не все зубцы Р связаны с комплексом QRS; в) интервал Р—Q изменчив, постепенно удлиняется от предыдущего к последующему комплексу Р—QRS; г) имеется периодика 4:3, 5:4, 6:5 и др. Мобитц 2: а) ЧСС уменьшена; б) не все зубцы Р связаны с комплексом QRS; в) интервал Р—Q постоянен; г) имеется периодика 2:1,3:1. Высокостепенная блокада: а) ЧСС существенно уменьшена; б) единичные зубцы Р связаны с комплексом QRS; в) интервал Р—Q постоянен; г) имеется периодика 4:1,5:1,6:1. 3. Атриовентрикулярная блокада 3 степени — полная атриовентрикулярная блокада. Имеет два варианта. Проксимальная: а) ЧСС около 40 в минуту; б) интервал Р—Р одинаков, отличный от интервала R—R; в) нет никакой связи зубца Р с комплексом QRS; г) комплекс QRS обычной формы, ширина не более 0,12с; д) имеют место сливные комплексы. Дистальная: а) ЧСС около 20—25 в минуту; б) интервал Р—Р одинаковый, отличный от интервала R-R; в) нет никакой связи зубца Р с комплексом QRS; г) комплекс QRS деформирован, уширен более 0,12с, напоминает по форме блокаду ножек пучка Гиса; д) имеют место сливные комплексы. 5.3. НАРУШЕНИЕ ВНУТРИПРЕДСЕРДНОЙ ПРОВОДИМОСТИ По ходу изложения данных различных разделов «Азбуки ЭКГ», мы уже неоднократно оговаривали суть внутрипредсердной блокады. Попытаемся сконцентрировать эти разрозненные данные в настоящем разделе. Под нарушением внутрипредсердной проводимости понимают любые препятствия, возникающие на пути синусового импульса при его прохождении по проводящей системе предсердий. Обычно синусовый импульс проводится по системе пучка Бахмана, который имеет несколько ветвей: межпредсердную ветвь, которая соединяет правое и левое предсердия, нижнюю атриовентрикулярную ветвь, идущую к атриовентрикулярному соединению, а также широкую разветвленную сеть в обоих предсердиях. Вполне естественно, если синусовый импульс будет продвигаться не по привычным для него ответвлениям пучка Бахмана, а иными путями, то прежде всего изменится форма зубца Р, отображающего на ЭКГ путь синусового импульса. С другой стороны, время, которое затратит синусовый импульс, проходя не своим привычным путем, будет больше, чем в норме. Поэтому электрокардиографическими признаками внутрипредсердной блокады будут: 1. Изменение формы зубца Р — его расщепленность, зазубренность, двугорбость и пр. 2. Уширение зубца Р больше нормы, т.е. более 0,12с. 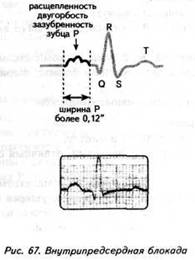 ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ К ГЛАВЕ 5 1. Синоаурикулярная блокада. Под синоаурикулярной блокадой понимают нарушение выхода импульса из синусового узла в проводящую систему предсердий. Эта блокада встречается крайне редко, ее рассматривают как один из ЭКГ-вариантов синдрома слабости синусового узла. Принято различать три степени синоаурикулярной блокады. При 1 степени синоаурикулярной блокады четких, общепризнанных ЭКГ критериев нет. Для синоаурикулярной блокады 2 степени (неполная) характерно выпадение целого предсердно-желудочкового комплекса Р—QRS, при этом интервал Р—Р, включающий выпавший комплекс, ровно (или почти ровно) в 2 раза длиннее нормального интервала Р—Р. 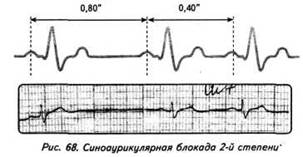 Синоаурикулярная блокада 3 степени (полная) характеризуется отсутствием синусового ритма, вместо которого регистрируются замещающие ритмы (ритм атриовентрикулярного соединения: предсердные ритмы, мерцательная аритмия и другие, о которых будет сказано далее). |
