При анестезии по Берше игла вкалывается на два сантиметра вглубь впереди от козелка уха, на той линии, которая проходит по нижней части скуловой дуги. Игла при этом направлена к скуловой дуге точно под углом 90°.
Пока игла движется, выпускается немного анестетика, а на окончательной глубине в 2 сантиметра выпускают 3 миллилитра.
Техника проведения анестезии по Берше-Дубову
Ученый Дубов немного видоизменил технику обезболивания, предложенную Берше. При использовании этой техники получается заблокировать язычный и нижний альвеолярный нервы. В этом случае анестезия осуществляется почти так же, но игла вводится прямо под скуловую дугу.
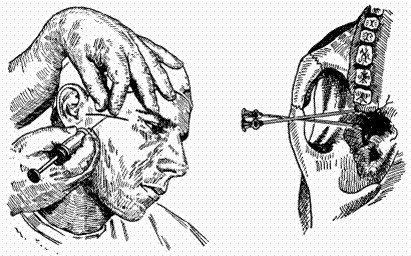
Мандибулярная анестезия по Берше
Обезболиваемая зона при анестезии по Берше-Дубову
При использовании анестезии по Берше-Дубову удается обезболить:
Все зубные нервы на той половине челюсти, куда осуществлялась анестезия;
Кожу подбородочной области;
Слизистую оболочку и альвеолярные отростки на той стороне, в которую был осуществлен укол;
Кончик языка и подъязычную область;
Кожу и слизистую оболочку на нижней губе
22. Обморок. Первая помощь.
Обморок. Это относительно часто встречающееся осложнение, которое может развиться на любом этапе проведения местной анестезии. Оно обусловлено острой аноксией головного мозга. Обморок характеризуется появлением головокружения, звоном в ушах, тошнотой, зевотой. Кожные покровы становятся бледными, влажными. Зрачки расширяются. Пульс слабый, частый, артериальное давление низкое. Дыхание поверхностное, редкое. Наступает потеря сознания с выключением мышечного тонуса.
Оказание помощи. Больному следует придать горизонтальное положение, обеспечить приток свежего воздуха. Дать вдыхать пары нашатырного спирта. Кожу лица, шеи следует обтереть полотенцем, смоченным в холодной воде. Эти простейшие мероприятия оказываются эффективными. Крайне редко возникает необходимость во введении сердечно-сосудистых средств и аналептиков (кордиамин, кофеин, эфедрин) внутримышечно в терапевтических дозах.
Профилактика обморока заключается в создании спокойной обстановки в отделении, снятии психоэмоционального напряжения перед вмешательством (премедикация седативными препаратами). Нужно ослабить воротник одежды для устранения раздражения каротидного синуса, исключить резкие движения головой. Вкол иглы производят на высоте глубокого вдоха (отвлекающий момент для больного).
23. Первая помощь при коллапсе.
Коллапс — проявление сосудистой недостаточности. Сознание у больного сохранено. Отмечаются вялость, апатия, головокружение. Кожные покровы бледные, холодные, влажные на ощупь. Пульс частый, нитевидный, плохого наполнения. Артериальное давление низкое, дыхание поверхностное.
Оказание помощи. Больного необходимо перевести в горизонтальное положение или положение Тренделенбурга. Внутривенно следует ввести 20—60 мл 40% раствора глюкозы с 2—5 мл 5% раствора аскорбиновой кислоты, 2—3 мл кордиамина, 1—2 мл 10% раствора кофеина. Внутримышечно можно медленно ввести 1 мл 0,1% раствора стрихнина. Показано введение 10% раствора хлорида кальция (10 мл). При неэффективности проводимой терапии нужно ввести 0,3—0,5 мл 5% раствора эфедрина или 1 % раствора мезатона в 20 мл 40% раствора глюкозы. По показаниям может быть применен 0,1 % раствор норадреналина гидрохлорида в 400 мл полиглюкина (капельно), 30—60 мг преднизолона (2—3 мл 3% раствора препарата). Следует помнить, что на 1 г сухого вещества глюкозы необходимо ввести 5 ЕД инсулина внутримышечно. Терапию следует проводить на фоне ингаляции кислорода.
24. Первая помощь при анафилактическом шоке.
Анафилактический шок. Новокаин занимает четвертое место среди препаратов, вызывающих лекарственный анафилактический шок. Это грозное осложнение чаще развивается у лиц с заболеваниями аллергической природы или перенесших аллергическую реакцию на какой-либо препарат; у больных, ближайшие родственники которых имеют отягощенный аллергологический анамнез. Различают типичную форму, кардиальный, астмоидный, церебральный и абдоминальный варианты анафилактического шока. По течению его выделяют молниеносную, тяжелую, средней тяжести, легкую формы.
При типичной форме у больных через некоторое время после введения лекарственного препарата (анестетика) появляются чувство страха, беспокойство, покалывание и зуд кожи лица, головы, рук, шум в ушах, головная боль, потливость. Покраснение лица сменяется резкой бледностью. Могут быть судороги, иногда — потеря сознания. Зрачки расширяются и не реагируют на свет. Чувство тяжести за грудиной сменяется резкой болью в области сердца. Отмечаются тахикардия, значительное снижение артериального давления. Неприятные ощущения в эпигастральной области могут перерасти в коликообразные боли в животе, тошнота может закончиться рвотой. У некоторых больных отмечаются вздутие живота, непроизвольная дефекация и мочеиспускание. Появляются одышка различной степени — от затрудненного дыхания до асфиксии.
При других формах шока преобладают признаки поражения соответствующих органов.
Тяжелая и молниеносная форма анафилактического шока может быстро закончиться летальным исходом. При шоке средней тяжести и его легкой форме удается выявить указанные выше признаки.
Оказание помощи. Необходимо обеспечить проходимость верхних дыхательных путей: повернуть голову больного набок, вытянуть язык, очистить рот от рвотных масс, выдвинуть нижнюю челюсть вперед, начать искусственное дыхание (в зависимости от клинической ситуации). Для прекращения поступления антигена в кровь зону введения последнего следует обколоть 0,5 мл 0,1 % раствора адреналина, разведенного в 5—10 мл изотонического раствора хлорида натрия или, если это технически невозможно, по ходу введения антигена инъецировать 1 мл адреналина. Следует ввести антигистаминные препараты (2—4 мл 1% раствора димедрола или 2—3 мл 2,5% раствора супрастина, 2 мл 2,5% раствора пипольфена), 3—5 мл 3% раствора преднизолона, 0,5 мл 0,1 % раствора адреналина гидрохлорида (внутривенно или внутримышечно). Хороший эффект дает введение 100— 120 мл 5% эпсилон-аминокапроновой кислоты. Если имеются признаки прогрессирования бронхоспазма, показано введение 2,4% раствора эуфиллина (10 мл) или 0,5% раствора изадрина (2 мл). Для поддержания сердечной деятельности вводят диуретики и сердечные глико-зиды: 2—4 мл лазикса, 1—0,5 мл 0,06% раствора коргликона. Эта терапия проводится на фоне ингаляции кислорода. Лекарственные препараты следует вводить внутривенно. Внутримышечное инъецирование малоэффективно.
При отсутствии улучшения в состоянии больного следует повторить введение препаратов. При показаниях проводят сердечно-легочную реанимацию.
Больные, перенесшие анафилактический шок, должны быть госпитализированы в специализированное отделение из-за опасности поздних осложнений — нарушений деятельности сердца, почек, желудочно-кишечного тракта.
Профилактика осложнения заключается в тщательном анализе аллергического анамнеза.
25. Классификация одонтогенных воспалительных заболеваний.
Одонтогенные воспалительные заболевания челюстнолицевой области занимают значительное место в хирургической стоматологии, составляя от 85 до 95 % всех воспалительных процессов.
Согласно классификации А.И. Евдокимова, Г.А.Васильева различают:
1) периодонтит (острый, хронический, в стадии обострения);
2) периостит (острый серозный, гнойный, хронический);
3)остеомиелит (острая, подострая, хроническая стадии, первично-хронический; хроническая стадия может быть в деструктивной, деструктивно-продуктивной или рерафицирующей и гиперпластической форме; последние две могут быть проявлениями первично-хронического остеомиелита челюсти);
4) абсцессы, флегмоны, лимфадениты. Т.Г.Робустова считает, что остит — это перифокальные реактивные изменения в кости, развивающиеся при различных одонтогенных заболеваниях.
Классификация одонтогенных воспалительных процессов
челюстно-лицевой области (Солнцев А.М., Тимофеев А.А., 1989).
А. Одонтогенные воспалительные заболевания
|
Б. Осложнения одонтогенных воспалительных заболеваний
|
I. Челюстей:
|
|
1. Периодонтит (острый, хронический, обострившийся)
|
1. Флебиты, тромбофлебиты,
тромбозы синусов головного мозга
|
2. Периостит (острый, хронический, обострившийся)
|
З. Остеомиелит (острый, хронический, обострившийся)
|
2. Медиастинит
|
4. Альвеолит (острый и хронический)
|
3. Сепсис (острый и хронический)
|
5. Гайморит (острый, хронический, обострившийся)
|
4. Прочие осложнения:
- менингит
- пневмония,
- абсцесс мозга и др.
|
II. Мягких тканей:
|
1. Лимфаденит (острый и хронический)
|
2. Воспалительный инфильтрат
|
З. Абсцессы
|
4. Флегмоны
|
5. Подкожная гранулема лица
|
6. Перикоронарит
(неосложненный и осложненные формы)
|
26. Клиническая классификация периодонтитов. Тактика врача при остром периодонтите.
По данным клинической картины и патологоа-натомическим изменениям воспалительные поражения периодонта можно выделить следующие группы (по И.ГЛукомскому):
I. Острый периодонтит
Серозный (ограниченный и разлитой)
Гнойный (ограниченный и разлитой)
II. Хронический периодонтит
Гранулирующий
Гранулематозный
Фиброзный
III. Хронический периодонтит в стадии обострения
Классификация периодонтитов по Лукомскому:
I. По этиологии: инфекционный, травматический, медикаментозный периодонтит;
II. По локализации: апикальный периодонтит, маргинальный периодонтит;
III.По клиническому течению: острый периодонтит, хронический периодонтит, обострение хронического периодонтита;
IV.По патоморфологическим изменениям в тканях: серозный периодонтит, гнойный периодонтит, фиброзный периодонтит, гранулематозный периодонтит, гранулирующий периодонтит.
Лечение Терапия острого верхушечного периодонтита или обострения хронического периодонтита направлена на прекращение воспалительного процесса в периодонте и предотвращение распространения гнойного экссудата в окружающие ткани — надкостницу, околочелюстные мягкие ткани, кость. Лечение преимущественно консервативное. Консервативное лечение более эффективно при инфильтрационном или проводниковом обезболивании 1—2 % растворами лидокаина, тримекаина, ультракаина.
Более быстрому стиханию воспалительных явлений способствует блокада — введение по типу инфильтрационной анестезии 5—10 мл 0,25— 0,5 % раствора анестетика (лидокаина, тримекаина, ультракаина) с линкомицином в область преддверия рта по ходу альвеолярного отростка соответственно пораженному и 2—3 соседним зубам. Противоотечное действие оказывает введение по переходной складке гомеопатического средства «Траумель» в количестве 2 мл или наружных повязок с мазью этого препарата.
Необходимо иметь в виду, что без оттока экссудата из периодонта (через канал зуба) блокады малоэффективны, часто безрезультатны. Последнее можно сочетать с разрезом по переходной складке до кости, с перфорацией при помощи бора передней стенки кости соответственно околоверхушечному отделу корня. Это показано также при безуспешной консервативной терапии и нарастании воспалительных явлений, когда не представляется возможным удалить зуб в силу каких-то обстоятельств.
При неэффективности лечебных мероприятий и нарастании воспалительных явлений_зуб следует удалить. Удаление зуба показано при значительном его разрушении, непроходимости канала или каналов, наличии инородных тел в канале. Как правило, удаление зуба приводит к быстрому стиханию и последующему исчезновению воспалительных явлений. Это можно сочетать с разрезом по переходной складке до кости в области корня зуба, пораженного острым периодонтитом.
После удаления зуба при первичном остром процессе не рекомендуется кюретаж лунки, а следует только ее промыть раствором диоксидина, хлоргекседина и его производных, грамицидином.
После удаления зуба может усилиться боль, повыситься температура тела, что часто обусловлено травматичностью вмешательства. Однако через 1—2 дня эти явления, особенно при соответствующей противовоспалительной лекарственной терапии, исчезают.
Для профилактики осложнений после удаления зуба в зубную альвеолу можно ввести оставить в устье йодоформный тампон, губку с гентамици-ном.
Общее лечение острого или обострения хронического периодонтита заключается в назначении внутрь пиразолоновых препаратов — анальгина, амидопирина (по 0,25—0,5 г), фенацетина (по 0,25—0,5 г), ацетилсалициловой кислоты (по 0,25—0,5 г). Эти препараты обладают обезболивающим, противовоспалительным и десенсибилизирующим свойством.
Отдельным больным по показаниям назначают сульфаниламидные препараты (стрептоцид, сульфадимезин — по 0,5—1 г каждые 4 ч или сульфа-диметоксин, сульфапиридазин — по 1—2 г в сутки). Вместе с тем микрофлора, как правило, бывает устойчива к сульфаниламидным препаратам. В связи с этим целесообразнее назначать 2—3 пи-розолоновых лекарственных препарата (ацетилса-лициловойкислоты, анальгина, амидопирина) по Уь таблетки каждого, 3 раза в день. Такое сочетание препаратов дает противовоспалительный, десенсибилизирующий и обезболивающий эффект. У ослабленных пациентов, отягощенных другими заболеваниями, особенно сердечно-сосудистой системы, соединительной ткани, болезнями почек проводят лечение антибиотиками — эритромицином, канамицином, олететрином (по 250 000 ЕД 4—6 раз в сутки), линкомицином, индометаци-ном, вольтареном (по 0,25 г) 3—4 раза в сутки. После удаления зуба при остром периодонтите, чтобы приостановить развитие воспалительных явлений, целесообразно применять холод (пузырь со льдом на область мягких тканей соответственно зубу в течение 1—2—3 ч). Далее назначают теплые полоскания, соллюкс, а при стихании воспалительных явлений — другие физические методы лечения: УВЧ, флюктуоризацию, электрофорез димедрола, кальция хлорида, протеолитических ферментов, воздействие гелий-неонового и инфракрасного лазера.
27. Хирургические методы лечения хронических периодонтитов.
Хирургическое лечение хронического периодонтита заключается в удалении зуба, реплантации, трансплантации, имплантации, резекции верхушки корня зуба и иногда гемисекции, ампутации корня зуба.
После удаления зуба при гранулирующем и гранулематозном периодонтите следует тщательно выскоблить грануляционные разрастания или гранулемы. Для профилактики атрофии кости альвеолу заполняют биоматериалом, мобилизуют прилежащие мягкие ткани и рану зашивают наглухо. При наличии свищевого хода на десне необходимы его ревизия и выскабливание грануляции по всей его протяженности.
Реплантация зуба — возвращение в лунку удаленного зуба. Операцию проводят при безуспешности или невозможности консервативной терапии, нежелательности удаления зуба (В.А.Козлов). Различают витальную и девитальную реплантацию. При витальной реплантации сохраняют пульпу. Девитальная имплантация заключается в удалении зуба, выскабливании патологических тканей из альвеолы и с поверхности корня.
Имплантация зуба относится также к аллотрансплантации или эксплантации. При удалении зуба ее называют немедленной имплантацией. Операция перспективна и в настоящее время ее часто применяют, хотя общепризнанной является имплантация через 4—6 мес после удаления зуба.
Гемисекция корня зуба — это резекция и удаление части коронки вместе с одним из корней, имеющим патологический очаг у верхушки. Операцию производят у первых и вторых больших коренных зубов на верхней и нижней челюстях. Гемисекция показана при резорбции кости межкорневой перегородки, перфорации одного из корней или наличия у него глубокого внутрикостного кармана.
Ампутацию корня зуба производят, предварительно отделив его у места бифуркации. Удаляют чаще всего один из щечных корней верхних больших коренных зубов, реже — корень нижних моляров. После гемисекции и ампутации функция оставшегося корня или корней невелика, и только при небольшой нагрузке они могут сохраняться в течение нескольких лет
|
 Скачать 234.3 Kb.
Скачать 234.3 Kb.
